INTRODUCCIÓN
Las enfermedades crónicas no transmisibles (ECNT) siguen siendo el principal problema de salud pública en la Región de las Américas1 y se ha acentuado en el período de la pandemia por COVID-19, donde la crisis sanitaria y el confinamiento aumentaron los riesgos de ECNT y dificultaron el mantenimiento de un estilo de vida saludable. El acceso a los servicios de la Atención Primaria de Salud (APS), los cuidados y los tratamientos fueron interrumpidos, vulnerando principalmente a las personas mayores, las cuales tienen un mayor riesgo de sufrir descompensaciones de sus propias enfermedades2.
En Chile, el manejo del autocuidado de las personas con ECNT durante la pandemia fue muy negativo en cuanto a la actividad física, la alimentación y el manejo de los síntomas. En relación con el control de las personas, el Programa de Salud Cardiovascular de la APS, que controla a las personas con antecedentes de infarto agudo de miocardio o accidente cerebrovascular y sus factores de riesgo, sufrió en 2020 una disminución del 60% de los controles realizados en comparación con los años 2018 y 2019. Además, hubo una disminución en las tasas de compensación de las personas hipertensas (del 67% al 53%) y diabéticas (del 42% al 23%)3.
Al reflexionar sobre esta problemática, se consideró que este contexto era oportuno para desarrollar una propuesta de intervención comunitaria enfocada en las necesidades de las personas mayores, pero no solo con una mirada preventiva focalizada en la enfermedad, sino desde el referente de la promoción de la salud con el enfoque salutogénico, el cual posibilita el fomento de una vida más saludable para las personas, familias y comunidades como un proceso social, ya que no contempla solamente las acciones dirigidas a fortalecer las habilidades y capacidades de las personas, sino también las dirigidas a modificar las condiciones sociales de su contexto comunitario4.
En consecuencia, se trabajó con un grupo de personas mayores que asisten al Programa de Salud Cardiovascular de la APS que tiene por propósito reducir la incidencia de eventos cardiovasculares y mejorar el control de personas que han tenido un evento cardiovascular por medio de prestaciones entregadas en centros de la APS5. Cabe destacar que las personas mayores representan un 16,4% del total de la población de la comuna y los grupos socioeconómicos medio y medio bajo conforman el 61,3 % de la población comunal.
OBJETIVO
El proyecto tuvo como objetivo proponer una intervención participativa comunitaria según las necesidades de salud percibida por las personas mayores del Programa de Salud Cardiovascular de un centro de salud familiar y comunitaria de una comuna de Santiago de Chile durante el período de la pandemia por la COVID-19.
MÉTODOS
Se utilizó una metodología participativa de la comunidad que se desarrolló en dos fases: diagnóstico participativo comunitario y desarrollo de la propuesta participativa de una intervención en salud comunitaria.
El proyecto se realizó con usuarios del Programa de Salud Cardiovascular y profesionales del equipo de salud de un Centro de Salud Familiar de una comuna de Santiago de Chile. Participaron 30 personas mayores con edad ≥ 65 años, con enfermedades crónicas cardiovasculares y sus factores de riesgo que estaban inscritos en el Programa de Salud Cardiovascular de la comuna. El gestor comunitario del centro de salud llevó a cabo el reclutamiento de las personas participantes. Ambas actividades fueron realizadas, en días distintos, en la sala de reuniones del centro de salud, con un promedio de tiempo de 60 minutos cada reunión.
Diagnóstico participativo comunitario
Para el diagnóstico participativo comunitario, se utilizó como primera actividad el sociograma, que permite identificar las principales instituciones y organizaciones sociales que perciben las personas mayores como relevantes en su vida. Para llevarlo a cabo, se buscó información sobre las principales redes de apoyo a las que se vincularon las personas participantes durante la pandemia para mantener su estado de salud. Se utilizó una pizarra y se dibujó un esquema de modelo sociograma, interactuando y plasmando lo percibido por las personas mayores.
Posteriormente, se trabajó con el árbol de problemas, una herramienta participativa que ayuda a definir de manera organizada los problemas, sus causas y sus efectos. Se recabó información relacionada con las necesidades de salud y las consecuencias que tuvieron las personas participantes durante el período de la pandemia. Para hacer esta actividad, se utilizó una pizarra donde se dibujó esquemáticamente un árbol de problemas, para poder identificar el problema principal que presentaron las personas mayores, sus principales causas y efectos.
Por último, se utilizó una matriz de priorización, que consiste en una tabla en la que se presentan diferentes criterios que permiten hacer una elección y, de esta forma, dar respuesta a la principal necesidad de salud percibida por las personas participantes.
Propuesta de la intervención en salud comunitaria
En esta fase, se generó una matriz de alternativas donde las personas participantes debían analizar tres alternativas para llevar a cabo una intervención comunitaria. Estas alternativas fueron analizadas por grupos de cinco personas en un tiempo de 20 minutos, por lo que se dividió el grupo en seis equipos de trabajo.
Los criterios utilizados en la matriz de alternativas fueron: impacto en la comunidad, viabilidad económica y política, tiempo para concretar a corto plazo y motivación de las personas participantes. Cada criterio se ponderó en un rango de uno a tres puntos en relación con el nivel de convencimiento por parte de las personas participantes: un punto correspondía a bajo convencimiento, dos puntos a medio convencimiento y tres puntos a alto convencimiento.
Las alternativas propuestas fueron:
Realizar operativos por medio de un estand de salud integral, con el objetivo de aprender a controlar signos vitales: presión arterial, glucemias, colesterol, control antropométrico, evaluación cognitiva (Mini Mental Test) y Escala de Valoración Geriátrica del Estado de Ánimo (Test de Yesavage).
Desarrollar un programa educativo y participativo fundamentado en los temas que surgieron de la comunidad en el desarrollo del diagnóstico participativo.
Hacer entrega de material educativo y/o guías anticipatorias (trípticos) relacionadas con estilos de vida saludable y recomendaciones para tener un buen control de sus enfermedades.
En base a la puntuación obtenida, se elaboró el árbol de objetivos de acuerdo con las alternativas elegidas por las personas participantes.
RESULTADOS
En cuanto al diagnóstico participativo comunitario, los clubes de personas mayores, las juntas de vecinos y vecinas y los centros de salud familiar y comunitaria fueron las organizaciones a las que más acudieron las personas participantes durante la pandemia.
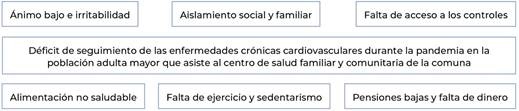
En el árbol de problemas, las personas mayores refirieron como problema principal un importante déficit de seguimiento de sus patologías crónicas cardiovasculares, durante la pandemia, lo que complicó su situación de salud actual. Las principales causas fueron: alimentación no saludable, falta de actividad física, sedentarismo y problemas de acceso al dinero. En cuanto a los efectos, relataron el decaimiento anímico y la preocupación, el aislamiento social y familiar y las descompensaciones de su enfermedad por falta de acceso a los controles de salud (figura 1).
En la fase del desarrollo de la propuesta de una intervención en salud comunitaria, en la matriz de alternativas, las personas participantes eligieron el desarrollo de un programa educativo fundamentado en las necesidades de salud detectadas en el diagnóstico comunitario, además de la entrega de material educativo y/o guías anticipatorias.
En consecuencia, se diseña el árbol de objetivos, que tiene como propósito mejorar el estado general de salud de las personas mayores mediante acciones educativas preventivas y de alfabetización (figura 2).
DISCUSIÓN
En el diagnóstico participativo, se encontró que las personas ancianas valoran el vínculo con los clubes de personas su misma edad, las juntas de vecinos y vecinas, y los centros de salud, lo que evidencia lo importante que es la socialización en este grupo de población. La evidencia demuestra que el entorno comunitario interviene en la salud física y mental de las personas mayores y que un alto nivel de cohesión comunitaria se relaciona con una mejor percepción de salud y satisfacción con la vida6.
Se pudo constatar cómo los determinantes sociales de la salud de las personas mayores influyeron en su condición de salud durante la pandemia. Las bajas pensiones y la falta de dinero, unido al aislamiento social, aumentaron los riesgos de las ECNT y dificultaron el mantenimiento de un estilo de vida saludable, por la falta de ejercicio y el sedentarismo, y porque su alimentación no fue saludable. Diversos estudios han evidenciado conductas poco saludables como consecuencia de la pandemia, como el aumento del consumo del alcohol y del tabaco7,8, así como de alimentos procesados y la inactividad física9.
En cuanto a la propuesta de intervención, la educación en salud, como un método para transmitir y fortalecer los conocimientos de promoción y prevención de la salud, ha sido una estrategia fundamental en la formación de comunidades autónomas y capaces de manejar su propia salud, aún más cuando esta educación está fundamentada en el enfoque salutogénico y en los determinantes sociales de la salud10. Según la Organización Mundial de la Salud (OMS), la educación promotora de la salud debe partir de un modelo participativo y adaptado a las necesidades de las personas, familias y comunidades en consonancia con su condición social, cultural y también conductual, y teniendo en cuenta no solo en los factores de riesgo, sino también los factores protectores11.
Se puede concluir que, desde el diagnóstico y la planificación participativa, es posible intervenir en pro de las necesidades de las personas, familias y comunidades y capacitarlas en el manejo de su propia salud.