Introducción
Según la OMS, las personas de 60 a 74 años son consideradas de edad avanzada. A todo individuo mayor de 60 años se le llamará de forma indistinta persona de la tercera edad.1
El envejecimiento es un proceso que no sólo afecta a las personas, sino que también ocurre en las poblaciones, y es lo que se llama el envejecimiento demográfico, implica la puesta en marcha de acciones integrales, solidarias, que contribuyan a revalorizar el rol de las personas adultas mayores en la sociedad; El hecho de que las personas vivan más años es un buen indicador del grado de desarrollo humano alcanzado por un país. 2
Las proyecciones poblacionales estiman que la esperanza de vida llegará a 80 años en 2050 y el índice de envejecimiento será de 93.71. Este fenómeno llevará consigo la mayor utilización de fármacos que al ser más de tres medicamentos, se considera polifarmacia y en consecuencia, mayor probabilidad de reacción adversa a medicamentos. Los adultos mayores en la actualidad precisan al menos de 50% del tiempo de los servicios sanitarios de los profesionales en unidades de primer nivel y 62% de gasto farmacéutico.3
En el análisis matemático, se considera que, si un paciente está tomando 5 medicamentos, existe la probabilidad del 50% de que presente una interacción importante clínicamente. Y, cuando son 7 los fármacos por paciente, la posibilidad se incrementa al 100%; 20% de ellos podrían ser con manifestaciones de reacciones adversas severas.4
Cada individuo recorre el transcurso de su vejez y de su vida de manera individual, cada quien decide desde joven si practica deporte o acostumbra a hacer ejercicio, hay quienes mantienen dietas saludables para evitar los cambios físicos que trae la vejez; sin embargo, hay padecimientos físicos en el adulto mayor con más frecuencia que en cualquier otra edad. La atención para la salud del adulto mayor es compleja, ya que frecuentemente se piensa que el proceso normal del envejecimiento conlleva al individuo a un deterioro normal de sus funciones.5
Los pacientes de la tercera edad conforman el grupo etario más medicado de la sociedad, principalmente por el incremento de la prevalencia de enfermedades crónicas, por lo tanto tienen una mayor probabilidad a presentar interacciones medicamentosas debido a otros factores dependientes del estado de su organismo, presentan tres características principales que lo diferencian de otros grupos de edad: polipatología, polifarmacia y cambios fisiológicos relacionados con el envejecimiento que alteran la farmacocinética y farmacodinamia de los medicamentos.
Si se habla de México, en la tercera edad es común que las personas sufran osteoporosis, diabetes, hipertensión, cáncer y enfermedades cardiovasculares, aunque también suelen presentarse otras alteraciones como cuadros infecciosos de vías respiratorias, urinarias y del tracto digestivo, así como cuadros de depresión, lo que conlleva a la medicación, además que una parte de la población padece de más de dos patologías simultáneamente, ocasionando así una polifarmacia. 5
La polifarmacia es definida como la utilización de múltiples preparados farmacológicos prescritos o no, se ha constituido, junto con el delirio, las demencias, las caídas, la inmovilidad y la incontinencia en uno de los grandes retos a la geriatría de nuestros tiempos.6
Es conocido que la polifarmacia aumenta el uso de medicamentos inadecuados, dando lugar a la infrautilización de los medicamentos esenciales para el control apropiado de las condiciones que prevalecen en los adultos de edad avanzada. Además, en ella se establece una barrera para la adherencia al tratamiento ya que crea regímenes terapéuticos complejos, y permite la ocurrencia de errores de medicación, interacciones farmacológicas, reacciones adversas, y mala calidad de vida. Se aumenta la morbilidad, la mortalidad y la complejidad de la atención. También impone una enorme carga financiera tanto en los adultos mayores y los sistemas de salud.7
Las conductas de las personas geriátricas ante un tratamiento, se condicionan a su personalidad, modo de vida, aprendizaje, inteligencia y función cerebral, y el médico debe realizar una evaluación individual antes de la simple prescripción de un fármaco, teniendo en cuenta los problemas que pudieran surgir con su uso, que genera, polifarmacia, automedicación y sobredosis con efectos deletéreos para la salud.8
Los medicamentos modernos pese a todas las ventajas que ofrecen son causa de enfermedades, discapacidad o incluso muerte, por ello se considera fundamental que la medicación a personas de la tercera edad se realice entre el geriatra, el internista, el médico de familia y el farmacéutico evaluando el riesgo/beneficio de cada medicamento.9
Entre los años 1998 y 2000 se retiró del mercado farmacéutico los siguientes medicamentos: mibefradil, terfenadina, astemizol y cisaprida. ¿Cuál fue la causa en común? Graves reacciones adversas producidas por interacciones con otros medicamentos, que, en su mayor parte, fueron detectadas en el periodo postmarketing, es decir, después de haber sido ampliamente comercializadas en el mundo. ¿Por qué siempre es necesario asociar carbidopa-levodopa, amoxicilina-clavulanato potásico o imipinem-cilastatina? Porque la interacción farmacológica en estos casos es sinergística y la asociación es benéfica para el paciente. La interacción farmacológica se puede mover entre estos dos extremos, es decir, desde la generación de un riesgo innecesario para el paciente hasta la necesidad de esa interacción para que la terapia sea efectiva.10
El espectro de las interacciones medicamentosas es tan amplio que puede ir desde los que no tienen importancia clínica alguna o ausencia de reportes sobre alguna implicancia terapéutica, hasta aquellas interacciones que representan riesgo de reacción adversa severa para el paciente. La clasificación clínica de las interacciones medicamentosas más completa y práctica es la presentada por el Departamento de Farmacología del Hospital Huddinge de Estocolmo, Suecia (Tabla 1). Esta clasificación permite identificar y seleccionar aquellas interacciones medicamentosas según su implicancia clínica y terapéutica.10
Tabla 1. Sistema de clasificación de interacciones medicamentosas de acuerdo a su relevancia clínica: Clasificación del Departamento de Farmacología del Huddinge Hospital, Stockholm

Los factores que actúan para que una interacción entre fármacos sea clínicamente relevante son los siguientes:
Índice o rango terapéutico del fármaco: amplio rango terapéutico permite grandes variaciones plasmáticas sin producción de reacciones adversas medicamentosas (RAMs). Los medicamentos con un estrecho rango terapéutico (relación de toxicidad y concentración mínima efectiva menor de 2 a1 ó menos) son más susceptibles de producir RAMs originados por una interacción fármaco-fármaco.
Afinidad de la enzima al fármaco: una alta afinidad previene el desplazamiento por otro fármaco.
Dosis utilizada: altas dosis de uno de los fármacos requieren dosis aún mayores del otro medicamento interactuante, para producir un efecto de desplazamiento.
Factores relacionados al paciente: edad, sexo, enfermedad, polifarmacia, etc.11
El paciente contribuirá al uso racional de los medicamentos cuando utilice correctamente solo los medicamentos por prescripción médica, sobre la base a su problema de salud correctamente diagnosticado.12
Objetivo
Analizar las fuentes de información para determinar los factores que contribuyen a la aparición de problemas relacionados con las interacciones medicamentosas en pacientes geriátricos, así como la importancia de la intervención del farmacéutico en estas.
Metodología
Se realizó un estudio transversal, observacional y prospectivo. La información se obtuvo a partir de encuestas aplicadas a los adultos mayores de los centros de reunión como casas del adulto mayor, centros de descanso y asilos en los municipios de Actopan, Atotonilco, Mineral de la Reforma y Zempoala del Estado de Hidalgo. Se realizó análisis descriptivo, se calcularon medidas de tendencia central y de dispersión para variables continuas y para variables cualitativas se obtuvieron razones y proporciones
Resultados
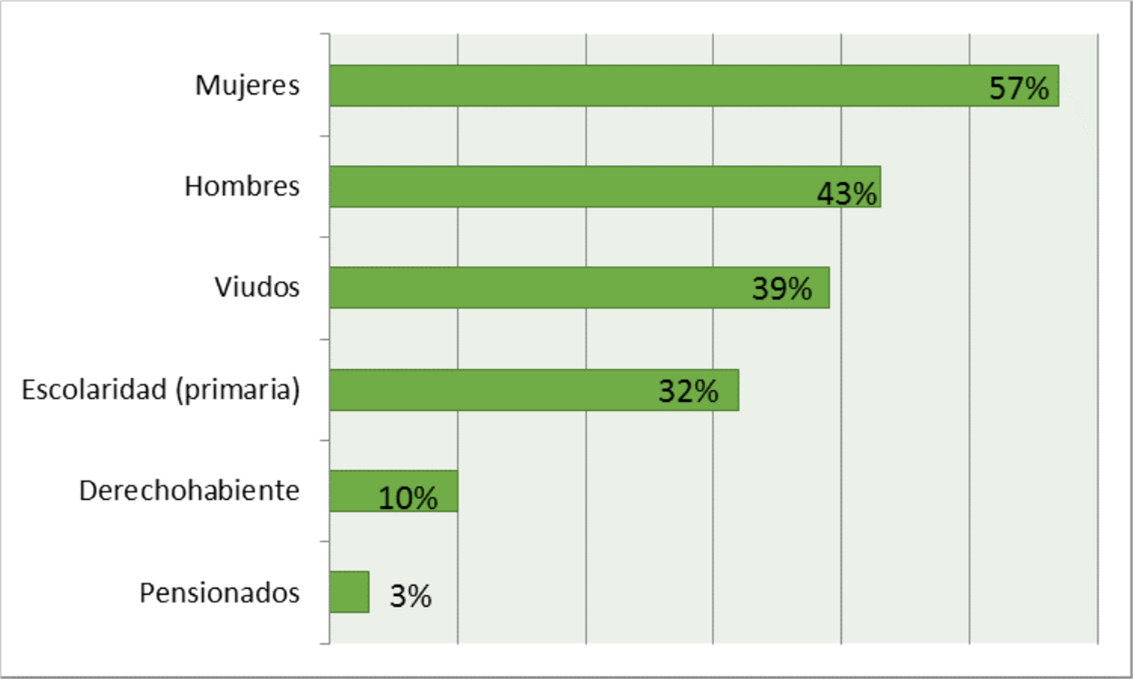
Se aplicaron 100 encuestas, el promedio de edad de la muestra fue de 72 años, (±8.3), de la población encuestada el 57% fueron mujeres, 39% son viudos, 32% tienen como máximo grado de escolaridad primaria, solo el 10% es derechohabiente y 3% mencionó estar pensionado, tal como se muestra en la Figura 1.
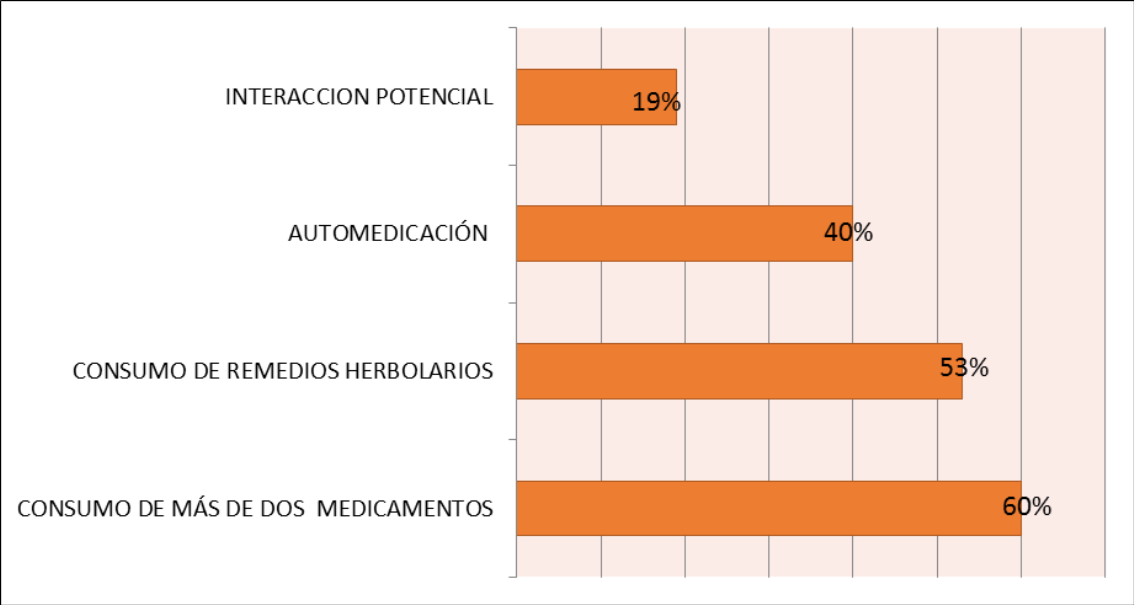
Como se muestra en la Figura 2, el 60% de la población geriátrica encuestada consume más de dos medicamentos, el 53% consume un remedio herbolario sin dar aviso a su médico, el 40% lleva acabo automedicación para síntomas ajenos a su patología, y el 19% de los encuestados presentaron una interacción medicamentosa potencial. La principal interacción encontrada fue entre diuréticos y AINES. /Figura 3, Tabla 2)
Discusión
En el presente estudio se confirma que existe polifarmacia en la población geriátrica y con ello la aparición de interacciones medicamentosas potenciales, principalmente de tipo C. En un estudio realizado por Bjorkamn y el Pharmaceutical Care of the Elderly in Europe Research (PEER) Group, se calculó la prevalencia de interacciones farmacológicas en pacientes adultos mayores ambulatorios donde el promedio de fármacos por paciente fue de 7, se encontró que 46% de los 1601 ancianos de 6 países europeos tenían al menos una combinación de fármacos que podía generar una interacción medicamentosa de importancia clínica. Aproximadamente el 90% de estas interacciones farmacológicas fueron clasificadas como interacciones medicamentosas de tipo C, es decir, aquellas que requirieron ajuste de dosis para evitar efectos adversos.
En otro estudio de Kurfees y col en pacientes mayores de 60 que estaban tomando dos o más medicamentos (32% de ellos tenía polifarmacia mayor, o sea, tomaba 5 ó más fármacos por paciente), se detectó un 42% de potenciales interacciones medicamentosas, de las cuales 27% fueron categorizadas como potencialmente peligrosas o serias.13,14. En un estudio europeo se vio que casi la mitad de los pacientes ancianos estaba tomando medicamentos que potencialmente podían dar lugar a y que un 10% de estas potenciales Interacciones farmacológicas podían tener consecuencias graves (p. ej., diuréticos ahorradores de potasio y suplementos de potasio, anticoagulantes orales y antiinflamatorios no esteroideos) 15,16. Como es lógico pensar, la incidencia de reacciones adversas por Interacciones farmacológicas en ancianos es menor que la de Interacciones farmacológicas potenciales, pero es un problema relevante. 17-19
Conclusión
La población geriátrica encuestada presenta polifarmacia y con ello interacciones potenciales que pueden ocasionar cambios en el efecto terapéutico o bien efectos secundarios, pero se pueden evitar contando con la asesoría oportuna del Lic. En Farmacia, quien podrá ajustar las dosis, etc Aquellos adultos mayores que se automedican continuamente o consumen ciertos remedios herbolarios, tienen mayor incidencia de presentar una interacción medicamentosa. Esto puede estar asociado a su edad, hábitos y una incorrecta educación o asesoría sobre su tratamiento farmacológico.