Introducción
La Hospitalización a Domicilio (HaD) es una modalidad de asistencia sanitaria que proporciona en el domicilio de las/los pacientes una atención sanitaria comparable a la que recibirían en una planta de hospitalización, ya sea continuando el tratamiento iniciado en planta de hospitalización convencional (HaD de continuación o acortamiento de ingreso) o bien recibiendo de inicio al paciente desde Atención Primaria, Residencias, Consultas o Servicio de Urgencias (HaD de inicio o evitación de ingreso)(1)-(3). Ello permite acortar o evitar por completo el ingreso hospitalario. En algunos casos esto no se consigue y las/los pacientes han de ser trasladados al hospital para continuar su atención sanitaria en modo hospitalización convencional(4). Estos traslados a hospitalización convencional (THC), salvo que sean motivados por una actuación programada, traducen una insuficiencia asistencial por parte de HaD que se origina en la falta de adecuación entre, de un lado, la complejidad clínica y de cuidados del proceso atendido y, del otro lado, las capacidades del personal sanitario y las de los familiares o cuidadores, agentes fundamentales en los cuidados en HaD. En la bibliografía se mencionan frecuencias de THC de 4.2%(4), 7.6%(5), 2.75%(6), 8.34%(7) y se mencionan algunos motivos(7) y factores de riesgo entre los que se han identificado el deterioro funcional y el deterioro cognitivo(8). También hay datos acerca de patologías concretas, y se informan porcentajes de THC de 4.3 % en pielonefritis aguda(9), o 21% en agudización de EPOC(10). En neumonía adquirida en la comunidad el porcentaje varió entre 2% y 14.7% en función del PSI (Pneumonia Severity Index)(11). Y en insuficiencia cardiaca descompensada derivada a HaD desde el Servicio de Urgencias se ha descrito que la proporción de pacientes con THC se correlaciona con la severidad medida con la escala EFFECT y el antecedente de ingreso por descompensación en el año precedente, pudiéndose definir dos grupos con porcentaje de THC = 9.1% y 29.6% respectivamente(12). Identificar a las/os pacientes que presentan riesgo elevado de THC no programado (THCNP) sería de interés, tanto para realizar la selección de candidatos de modo más eficiente como para prestar una atención más intensiva en determinados casos.
El trabajo tiene dos objetivos. El primero es describir la frecuencia con la que los pacientes atendidos en HaD fueron trasladados a hospitalización convencional, los motivos, los servicios destinatarios y la evolución posterior. En segundo lugar, el trabajo pretende explorar la posible relación entre ciertas características de los/las pacientes y del hecho asistencial y la frecuencia de THC no programado.
Métodos
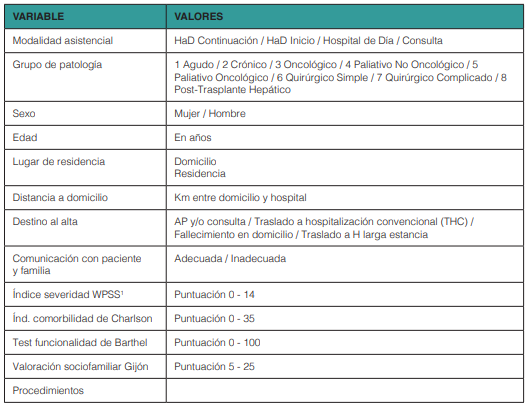
Estudio descriptivo y comparativo, realizado a partir de una cohorte de pacientes atendidos en las Unidades de HaD de Osakidetza-Servicio Vasco de Salud utilizada ya para otro estudio promovido por la Sociedad Vasca de HaD para evaluar y predecir cargas de trabajo en HaD. Para aquel estudio las 9 Unidades participantes registraron, de todos los casos atendidos entre 1 y 31 de mayo de 2021, una serie de características de los pacientes y del acto asistencial así como de las visitas realizadas. Las características y procedimientos para registrar habían sido elegidos previamente tras una revisión sistemática de la literatura(13) y un proceso de selección con metodología Delphi(14) y se muestran en el Anexo 1. Para el trabajo actual, se han aprovechado los datos registrados entonces y se han añadido otros, también para los pacientes de aquel estudio dados de alta después el 31 de mayo de 2021, como son: la fecha de alta, el destino al alta, con las opciones: 1) Residencia habitual; 2) Traslado a hospitalización convencional (THC); 3) Fallecimiento en domicilio y 4) Traslado a Hospital de larga estancia. En los casos trasladados al hospital se ha registrado el motivo de traslado catalogado como: A) Programado; B) Complicaciones relacionadas con el proceso atendido; C) Falta de soporte cuidador o claudicación de cuidadores y D) Incidencias o complicaciones no relacionadas con el proceso atendido. Las opciones B, C y D conforman el grupo de THC no programado (THCNP). También se han registrado el Servicio del ingreso, la duración del mismo y el destino al alta.
Para analizar la posible relación entre las diferentes variables y el THCNP, en primer lugar, las variables cuantitativas se han convertido en categóricas binarias con dos valores: inferior a mediana y mayor o igual a mediana. Posteriormente se ha comparado el porcentaje de THCNP en los grupos con uno y otro valor utilizando una prueba de comparación de proporciones para muestras independientes.
En los casos en que las proporciones han resultado significativamente diferentes se ha construido una tabla de contingencia 2 x 2, se ha calculado el Odds ratio con su intervalo de confianza (95%) y se ha realizado la prueba de Chi cuadrado con corrección de Yates (cuyo valor de P coincide con el obtenido en la prueba de comparación de proporciones). Las variables que han resultado significativas en el estudio univariable se han incluido en un análisis multivariable. Con las variables significativas en el estudio multivariable se ha construido un modelo simplificado de predicción del riesgo de THCNP. Como medidas de la capacidad de discriminación del modelo se han utilizado la curva ROC, la pendiente de discriminación y el Brier score. Para los diferentes cálculos y gráficos se han utilizado los programas Epidat 3.0 y SPSS versión 25 y Microsoft Excel 2013.
Resultados
1. Descripción de los casos trasladados a hospitalización convencional
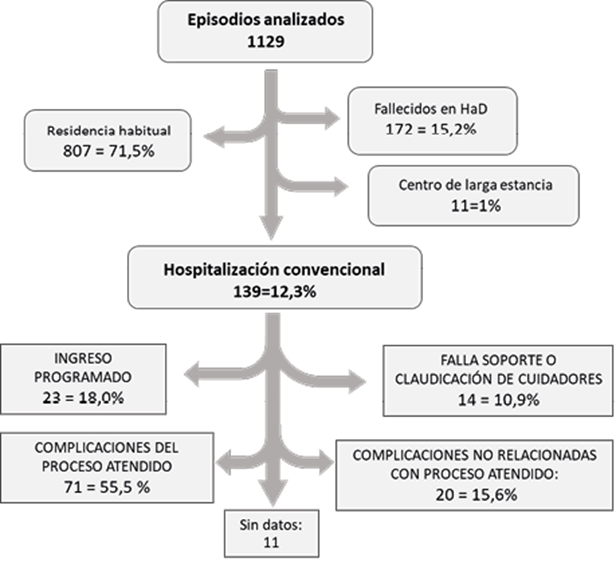
En el estudio original se registraron 1171 episodios válidos. 39 pertenecían a las modalidades Hospital de Día a Domicilio y Consulta a Domicilio y no tienen interés para el estudio actual. De los 1132 episodios restantes, pertenecientes a las modalidades de “Acortamiento de ingreso” y “Evitación de ingreso”, en 3 de ellos no se ha conseguido averiguar circunstancias de alta y no se han analizado. Por lo tanto, se han utilizado 1129 episodios válidos. Estos episodios de HaD finalizaron con alta en 807 casos (71,5%), fallecimiento en domicilio en 172 (15.2%), traslado a un hospital de larga estancia o convalecencia - rehabilitación en 11 (1,0%) y traslado para hospitalización convencional (THC) en 139 casos (12.3%). En 11 casos no se ha podido documentar el motivo del THC, en otros 23 casos obedeció a una actuación programada y en los 105 casos restantes (9,3% del total) fue no programado (THCNP). Estas frecuencias y las de los motivos de THC se detallan en la figura 1.
Múltiples servicios recibieron a estos pacientes: Medicina Interna: 23; Oncología: 20; C.General: 16 casos; C Paliativos: 12; C.Vascular: 9; E.Infecciosas: 8; C. Ortopédica y Traumatología: 7; C. Plástica: 6; Hematología: 5; Urología: 5; P.Crónicos: 4; A.Digestivo: 3; Nefrología: 3; Neumología: 3; Neurología: 1. El Servicio de Urgencias fue receptor final de 3 pacientes que fallecieron en el mismo.
De los casos trasladados a hospitalización convencional se cuenta con datos completos acerca de fecha y destino del alta posterior en 128: 32 (24.8%) fallecieron en planta, una media de 7,6 días tras el ingreso (DE=7.7). 54 (41,9%) fueron remitidos al alta de nuevo a H a D tras una estancia en planta de 11.2 días de media (DE = 12.7). Otros 38 (29.5%) casos fueron alta a su domicilio habitual - Atención Primaria tras una estancia media de 8.6 días (DE=7.1) y 4 (3%) fueron derivados a hospitales de larga estancia o Cuidados Paliativos. El destino preponderante al alta de planta fue diferente en función del motivo del retorno, como se muestra en la tabla 1. En la misma tabla se muestra la duración media de la hospitalización convencional y la previa en HaD. Destaca la elevada y precoz mortalidad en los pacientes hospitalizados por insuficiencia o claudicación de cuidadores, todos ellos menos uno pertenecientes al grupo patológico “Paliativo oncológico”.
Tabla 1. Motivos de traslado, duración de la hospitalización convencional y destino posterior.
| N | Estancia previa HaD* | Estancia en HC | Alta a At. Pr. | Alta a HaD | H.L.E- CCPP | Exitus Hosp. | |
|---|---|---|---|---|---|---|---|
| Programado | 23 | 80.8(82.2) | 6.9 (8.4) | 13 | 10 | 0 | 0 |
| Complicaciones | 71 | 38.1(41.3) | 11.9 (11.8) | 14 | 37 | 2 | 18 |
| Incidencias | 20 | 43.4 (48.5) | 8.2 (5.5) | 10 | 7 | 1 | 2 |
| Claudicación | 14 | 32.9(38.7) | 5.5 (5.6) | 1 | 0 | 1 | 12 |
| Sin datos | 11 |
HC: Hospitalización convencional. HaD: Hospitalización a Domicilio. H.L.E. - CCPP: Hospital de larga estancia o de Cuidados Paliativos.
*:Media y DE. Estancias medias en HaD muy superiores a las reales ya que no se incluyen todas las altas del período de tiempo en que se dio de alta a estos pacientes que entraron en el estudio por ser atendidos en mayo de 2021.
2. Asociación de ciertas variables con el traslado a hospitalización convencional no programado (THCNP)
En la tabla 2 se muestran las variables y los procedimientos que en el análisis univariable resultaron modificadores significativos de la proporción de THCNP. En todas las comparaciones, quedaron excluidos los 11 casos para los cuales no se conocía el motivo de THC, de manera que el número total de casos analizados se redujo a 1118. El THCNP fue más frecuente en los episodios de modalidad HaD de acortamiento que en los de evitación de ingreso, en los pacientes oncológicos tanto en cuidados paliativos como no paliativos, en los pacientes quirúrgicos complicados y en los pacientes en postoperatorio de trasplante hepático. Un índice de comorbilidad de Charlson ≥ 3, la puntuación inferior a 90 en el test de Barthel y la puntuación ≥ 5 en la escala Gijón comportaron también mayor frecuencia de THCNP. Con respecto a los 32 procedimientos analizados, tan sólo el nº 10: Heridas o lesiones cutáneas abiertas (dehiscencias, úlceras, traumáticas) que requieren cura y el nº 20: Tratamiento IV sin bombas ni infusores, implicaron un porcentaje de THCNP mayor y menor respectivamente.
Tabla 2. Porcentaje de THCNP según variables categóricas significativas en análisis univariable.
| VARIABLE | N | THCNP N = % | Valor P | Odds ratio |
|---|---|---|---|---|
| Global | 1118 | 105= 9.4 % | ||
| Modalidad HaD Acortamiento | 698 | 80 = 11.46 % | 0.003 | 2.05(1.28-3.26) |
| HaD Evitación | 420 | 25 = 5.95 % | ||
| Grupo de patología 3-5-7-8* | 400 | 69 = 17.3% | 0.000 | 3.94 (2.58-6.03) |
| Grupo de patología 1-2-4-6 | 718 | 36 = 5.0 % | ||
| Índice de comorbilidad de Charlson >= 3 | 494 | 67 = 13.6 % | 0.000 | 2.42 (1.59-3.67) |
| Charlson < 3 | 624 | 38 = 6.1 % | ||
| Índice de dependencia de Barthel < 90 ** | 516 | 66 = 12.8 % | 0.000 | 2.16 (1.42-3.28) |
| Barthel >= 90 | 597 | 38 = 6.4 % | ||
| Escala valor. socio-familiar Gijón >=5 *** | 530 | 64 = 12.1% | 0.007 | 1.81 (1.19-2.76) |
| Gijón < 5 | 540 | 38 = 7.0 % | ||
| Procedimiento 10: SÍ | 224 | 33 = 14,7% | 0.003 | 1.97(1.3-3.1) |
| No | 894 | 72 = 8.1% | ||
| Procedimiento 20: SÍ | 348 | 20 = 5,7% | 0.007 | 0.49(0.3-0.81) |
| No | 770 | 85 = 11% |
*Grupos de patología: Ver tabla 1.
**Falta en 5 casos.
***Falta en 48 casos.
Procedimiento 10. Heridas o lesiones cutáneas abiertas (dehiscencias, úlceras, traumáticas) que requieren cura. 20. Tratamiento IV sin bombas ni infusores.
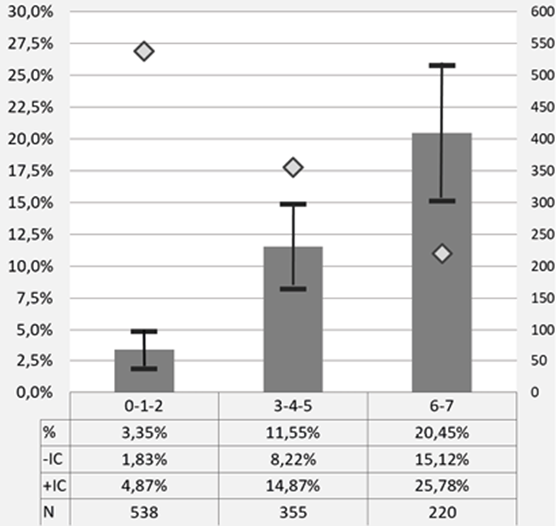
En el análisis multivariable, las únicas variables que resultaron significativos fueron la modalidad de episodio, el grupo de patología y la puntuación en el índice de Barthel <90. Se muestran en la tabla 3. En base a estas 3 variables y sus correspondientes Odds ratios hemos construido un modelo predictivo sencillo. Se muestra en la tabla 4. En función del modelo, los pacientes quedan repartidos en tres categorías a las que correspondieron el número de casos y los porcentajes de THCNP crecientes que se muestran en la figura 2 con sus IC95%.
Tabla 3. Variables significativas en estudio multivariable.
| B | Error estándar | Wald | gl | Sig. | Exp(B) | ||
|---|---|---|---|---|---|---|---|
| Paso 4a | EpisodioT(1) | ,493 | ,248 | 3,935 | 1 | ,047 | 1,637 |
| Grupo 3-5-7-8(1) | 1,073 | ,234 | 21,017 | 1 | ,000 | 2,923 | |
| Charlson>=3(1) | ,393 | ,238 | 2,717 | 1 | ,099 | 1,481 | |
| Bar<90(1) | ,541 | ,227 | 5,682 | 1 | ,017 | 1,718 | |
| Constante | -3,611 | ,286 | 159,898 | 1 | ,000 | ,027 |
a.Variables especificadas en el paso 1: EpisodioT, Grupo 3-5-7-8, Charlson> = 3, Bar<90, Gijon> = 5, SiNo_Procedi10, SiNo_Procedi20.
Tabla 4. Modelo predictivo.
| Predictor | Puntuación |
|---|---|
| Modalidad de acortamiento de ingreso | 1 |
| Grupo de patología: Oncológica no paliativa. Cuidados paliativos en paciente oncológico. Quirúrgica complicada - curas complejas. Control tras trasplante hepático. |
4 |
| Test de Barthel < 90 | 2 |
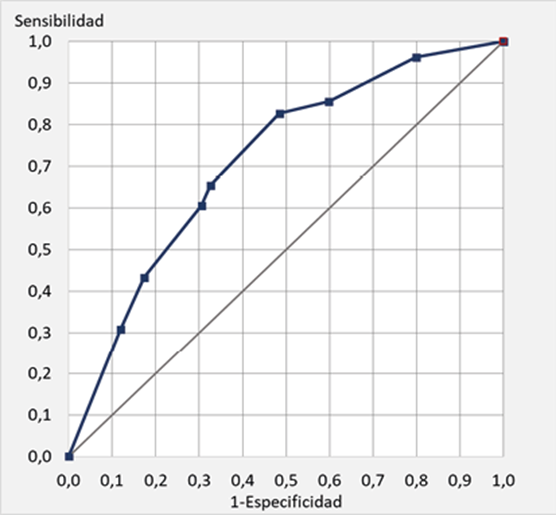
La pendiente de discriminación se define como la diferencia entre la probabilidad (o, su equivalente, la puntuación en el modelo) asignada a los pacientes que presentaron THCNP y los que no. Los primeros presentaron una puntuación media de 4.64 (IC95% = 4.21-5.07) significativamente superior a la de los otros: 2.81 (IC95% = 2.66-2.96), (p=0,0000). El valor en el Brier score fue de 0.0804. El área bajo la curva ROC para el modelo con 8 grupos de puntuación resultó = 0.713 (0.664-0.761), figura 3.
Discusión
El trabajo actual presenta datos de gran interés acerca del funcionamiento de la Hospitalización a Domicilio en el País Vasco. Un dato importante es que la necesidad de trasladar a hospitalización convencional los pacientes de forma no programada ocurrió en 9,3% de los casos.
Conocer la evolución tras el traslado también aporta información acerca de esta aparente insuficiencia asistencial. Una cuarta parte de estos pacientes fallecieron en el hospital pocos días después del traslado. Entre ellos, algunos habían sido trasladados por claudicación de cuidadores, que podríamos calificar como tardía, pues ocurrió de media 5 días antes del fallecimiento. Los pacientes traslados por complicaciones permanecieron en hospitalización convencional una media de 12 días para después fallecer (1 de 4) o volver a HaD (1 de 2). Todos estos datos indican la severidad de las complicaciones que motivaron el THC. Puede sorprender que de estos pacientes trasladados por complicaciones después de haber sido atendidos durante una media de 38 días en HaD, 1 de 5 pudieran ser dados de alta del hospital a Atención Primaria. Sin embargo, su ingreso hospitalario duró entre 8,6 y 12 días de media y ello da idea de la severidad de la complicación. Podría tratarse de pacientes atendidos en H a D para tratamiento prolongado (antibiótico iv, curas, …) que habrían completado el mismo durante la hospitalización convencional motivada por la complicación.
El trabajo no propone 9,3% como una proporción estándar de THCNP. Al contrario, demuestra que este porcentaje guarda correlación con el tipo de patología, la procedencia de los pacientes y su nivel de deterioro funcional. Por ese motivo cualquier valoración de una proporción de THCNP, o su comparación entre diferentes Unidades de HaD o entre diferentes épocas, deberá hacerse teniendo como referencia las características de los pacientes a quienes está referida. En este sentido, este estudio es una referencia útil, ya que propone unas proporciones de THCNP estándar, ahora sí, según las características de los pacientes.
Por otra parte, disponer de un modelo predictivo validado basado en características conocidas de los pacientes en el momento de su valoración para ingreso en HaD debería ayudar a las Unidades de HaD, no a evitar la admisión de pacientes con riesgo más alto, pues este oscila en todo caso entre 15 y 26%, sino a implementar con estos pacientes, que en esta serie constituyen casi el 20%, una asistencia más intensiva, en un intento por prevenir y/o evitar las complicaciones y la claudicación de los cuidadores.
El trabajo tiene la fortaleza de haber sido desarrollado de forma colaborativa en 9 Unidades de H a D diferentes y refleja por ello diferentes case mix de pacientes y distintas formas de actuación. También contribuye a dar solidez a sus conclusiones el hecho de que la información que se ha utilizado se recogió en su momento de forma prospectiva y con un elevado grado de cumplimentación. Sin embargo, aquella información se recopiló con el propósito de estimar las cargas de trabajo en H a D y las variables a registrar se seleccionaron con aquel objetivo. Por eso han podido quedar sin explorar variables que podrían resultar relacionadas con el THC como puede ser la estancia previa en el hospital, la realización de procedimientos en el ingreso, ciertos datos analíticos al alta, el número de hospitalizaciones o visitas a Urgencias en el año anterior. Todas ellas han mostrado estar correlacionadas con el reingreso hospitalario en los 30 días siguientes al alta(15),(16) o con la proporción de THCNP en HAD(12). Finalmente, para comprobar si el modelo predictivo resulta generalizable es necesario realizar unas validaciones externas, en otros ámbitos geográficos.