Introducción
La Organización Mundial de la Salud (OMS)1 indica que anualmente, en América, más de 462.000 mujeres son diagnosticadas con cáncer de mama, y casi 100.000 mueren por esta causa. Para Latinoamérica y el Caribe, el cáncer de mama es el más común y el segundo en mortalidad. En Colombia, la incidencia y mortalidad estimada más alta fue para cáncer de mama y próstata seguidos por cáncer de estómago y de cuello uterino teniendo estos más del 50% de la carga de esta enfermedad2. En el departamento colombiano de Santander3, la carga de esta enfermedad se debe “principalmente a años de vida perdidos por muerte prematura en ambos sexos y para todos los grupos de edades”.
Las características del cáncer hacen que los pacientes requieran farmacoterapia diversa y compleja. Es un desafío asistencial, para farmacéuticos y demás profesionales, la permanente adaptación técnico-científica, clínica y humana4 a implementar para afrontar la experiencia vivida por cada persona con cáncer5. Mediante el Comprehensive Medication Management (CMM)6,7-Gestión Integral de la Medicación- que los farmacéuticos pueden liderar8, se cuida también al paciente oncológico y a su familia, promoviendo un modelo biopsicosocial9 de atención en salud. Desde los servicios farmacéuticos, este modelo se enfoca en el paciente como persona y como agente social4 porque considera intersubjetivamente las decisiones que toma sobre su medicación y porque puede integrarse en entornos culturales diversos como en el contexto colombiano10.
Atendiendo la complejidad de la quimioterapia oral y/o endovenosa4,11 más la necesidad de abordar el cuidado del paciente oncológico desde el modelo biopsicosocial12, se reconoce que implantar CMM permitiría la intervención coordinada de distintos profesionales para detectar, prevenir y resolver necesidades relacionadas con la medicación a partir de la experiencia de cada paciente. Transformando la experiencia con la medicación (MedExp)13, que incluye las actitudes, expectativas, preocupaciones, comprensión, motivaciones, creencias y comportamientos cuando usan su medicación6, pueden concretarse cambios en la calidad de vida de la salud en los pacientes, independientemente del estado de su enfermedad oncológica14.
Los resultados humanísticos de procesos asistenciales centrados en la MedExp de los pacientes han sido medidos en otros estudios15,16 mediante cuestionarios de calidad de vida relacionada con la salud (CVRS)17 valorando dimensiones como movilidad, cuidado personal, realización de actividades cotidianas, dolor/malestar y ansiedad/depresión antes y después de brindar CMM. Utilizando estos instrumentos han podido evaluar si las intervenciones eran realmente beneficiosas para los pacientes tanto de los resultados individuales como del grupo de pacientes atendidos en el servicio farmacéutico.
Basados en esta evidencia, el objetivo principal de este estudio fue establecer los resultados de la implantación del CMM brindado en una institución prestadora de servicios de salud (IPS) colombiana especializada en oncología. La implantación se desarrolló siguiendo los estándares internacionales del Pharmaceutical Care Practice6 y la guía para integrar CMM en optimizar resultados para los pacientes18. Fueron considerados como resultados humanísticos el análisis cualitativo de la MedExp y la valoración de la CVRS después de recibir CMM.
Métodos
Se diseñó un estudio cuali-cuantitativo mixto observacional, descriptivo y prospectivo, para analizar los resultados tras implantar CMM en CAL- ONCOLÓGICOS. Esta institución presta servicios de salud especializados en cáncer para el departamento de Santander en Bucaramanga (Colombia). Se brindó CMM en consulta externa o durante la administración de quimioterapia siguiendo los estándares descritos en Cipolle et al6, las guías para proveer CMM por equipos interdisciplinares7,18, la Guía para la Implantación de Servicios de Gestión Integral de la Farmacoterapia de la Organización de Farmacéuticos Iberolatinoamericanos (OFIL)19 y los Principios de la Sociedad Española de Optimización de la farmacoterapia (SEDOF)20.
Desde febrero hasta octubre del 2021, se realizaron entrevistas clínicas semiestructuradas y en profundidad21, incluyendo algunas visitas domiciliarias. Estos encuentros incorporaron observación participante22 como técnica de investigación cualitativa. Los datos individuales se recolectaron durante tres entrevistas correspondientes al CMM: data collection- assessment, care plan y follow-up evaluation6. Algunas entrevistas fueron realizadas de forma telepresencial por restricciones por COVID-19. Principalmente fueron telemáticas las visitas de seguimiento y monitorización que solían hacerse en la IPS. Este inconveniente fue solventado siguiendo las recomendaciones para proveer CMM telemáticamente23.
En las entrevistas en profundidad se indagaron las categorías de MedExp6: actitudes, expectativas, preocupaciones, comprensión, motivaciones, creencias y comportamientos al usar medicamentos. La información clínica fue revisada en las historias clínicas de la IPS. Se creó la historia farmacoterapéutica por episodios documentando mediante la plataforma cloud Medicines Optimisation Software® que permite registrar, gestionar y analizar, de manera securizada, los datos terapéuticos, clínicos y cualitativos de los pacientes (figura 1). El uso de esta herramienta fue aprobado porque cumple la legislación colombiana sobre protección de datos personales24) y la legislación sobre historia clínica25, siguiendo los protocolos de la IPS para gestionar información.
Figura 1. Ejemplo de una historia farmacoterapéutica electrónica documentada en Medicines Optimisation Software®. Versión 1.1. Barcelona; Díaz-Caneja Consultores: 2020. Disponible en: https://www.medicinesoptimisationsoftware.com/").
Las participantes firmaron los consentimientos informados previamente a las entrevistas. Las farmacéuticas entrevistadoras registraron las anotaciones de sus observaciones en el diario de campo, incorporando los filtros de seguridad necesarios para proteger datos personales. Ninguno de los proveedores del Servicio Farmacéutico de la IPS fue patrocinador de las participantes ni pagó honorarios adicionales a los profesionales que desarrollaron esta implantación.
Para seleccionar las participantes, el oncólogo clínico derivó al Servicio Farmacéutico pacientes con problemas de adherencia y desconocimiento de sus tratamientos. Se incluyeron las pacientes derivadas que aceptaron participar y se excluyeron quienes tuvieran COVID-19, menores de 18 años y embarazadas.
De cada paciente se registró su perfil: género, edad, sexo, ocupación, cobertura sanitaria y sus datos clínicos: antecedentes, medicamentos, condiciones clínicas, hábitos de vida, revisión por aparatos y sistemas, analíticas, MedExp, test de CVRS, estado emocional, vacunación. Para la evaluación: estado de situación, evaluación farmacoterapéutica (FT), problemas FT detectados. Para el plan de cuidados: intervenciones e informes. Para las visitas de seguimiento: actualizaciones, evaluación de intervenciones, problemas FT resueltos, y test de CVRS. En Medicines Optimisation Software® también se registraron narrativas de las pacientes sobre su MedExp, las interconsultas a otros clínicos y las reflexiones de los profesionales participantes en la implantación.
Se analizó cualitativamente la intersubjetividad de las experiencias relatadas desde el paradigma interpretativo y desde el constructivismo social22. Se realizó el análisis de contenido de las entradas del diario de campo y de las entrevistas documentadas haciendo revisión por pares entre las farmacéuticas asistenciales y la farmacéutica antropóloga. Se corroboraron los hallazgos cuali-cuantitativos haciendo la triangulación26) de la información obtenida en las entrevistas semi-estructuradas de carácter clínico, con las entrevistas en profundidad de índole más cualitativa más la observación participante. A partir de las narrativas de las pacientes y del proceso reflexivo de los profesionales, se procedió a la implantación.
La evaluación de la CRVS de las participantes se utilizó como medida de resultados humanísticos. Se aplicó el EuroQol EQ-5D-5L17 en la primera y en la tercera entrevista para conocer los cambios en las 5 dimensiones de la CVRS y en la autopercepción en salud evaluada con EQ-VAS.
Resultados
Al realizar la evaluación inicial de los estándares de la práctica se estableció que la IPS contaba con un programa de adherencia y farmacovigilancia como exigen las autoridades colombianas. Aunque no correspondía a CMM, se valoraron los estándares afines.
Se socializaron los estándares6 como punto de partida para realizar el análisis DAFO (Debilidades, Amenazas, Fortalezas, Oportunidades)27 apoyando la implantar del proceso asistencial. Se consensuaron las siguientes estrategias (Figura 2).
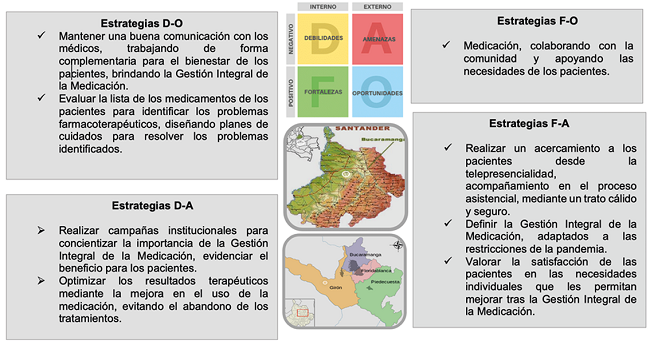
Figura 2. Estrategias DAFO (Debilidades, Amenazas, Fortalezas, Oportunidades) para implantar CMM para pacientes oncológicos en Bucaramanga (Colombia).
Como resultados del CMM fueron derivados 17 pacientes oncológicos (11 mujeres y 6 hombres). De estas personas, 10 mujeres aceptaron y ninguno de los hombres aceptó participar. Aunque había aceptado, una mujer no pudo participar por empeoramiento de su enfermedad. Completaron las 3 entrevistas del CMM 10 participantes, realizando 30 entrevistas semiestructuradas y en profundidad (Tabla 1).
Tabla 1. Perfiles de las participantes.
| Perfil (P.) | Edad (años) | Diagnóstico principal | Medicación Principal | Situación Socioeconómica | ||
|---|---|---|---|---|---|---|
| Domicilio | Ocupación | Régimen | ||||
| M1 | 60 | Tumor maligno de mama | Trastuzumab, Exemestano | Urbano | Cesante | Contributivo |
| M2 | 60 | Tumor maligno de mama | Tamoxifeno, Ácido Ibandronico, Carbonato de calcio, Calcitriol, Acetaminofen | Urbano | Cesante | Contributivo |
| M3 | 37 | Tumor maligno de mama | Docetaxel, Trastuzumab, Pertuzumab, Carboplatino, Pegfilgastrim, Prednisolona, Ondasetron, Omeprazol, Palonosetron | Urbano | Labora | Contributivo |
| M4 | 69 | Tumor maligno de la mama | Trastuzumab, Tamoxifeno, Sertralina | Rural | Cesante | Subsidiado |
| M5 | 33 | Tumor maligno de estomago | Fluorouracilo, Folinato de cálcio, Ondasetron, Dexametasona, Levetiracetam, ácido valproico | Rural | Cesante | Subsidiado |
| M6 | 34 | Tumor maligno de la mama | Docetaxel, Carboplatino, Trastuzumab, Ondasetron, Dexametasona, Pegfilgastrim, Fosaprepitan, Prednisolona, Ondasetron | Urbano | Labora | Contributivo |
| M7 | 60 | Tumor maligno de la mama | Ribociclib, Letrozol, Omeprazol, Levotiroxina, Hidroclorotiazida, Losartan, Carvedilol, Amlodipino, Espironolactina, Atorvastatina, Bisacodilo, Ácido acetisalicilico, Acetaminofen | Rural | Cesante | Subsidiado |
| M8 | 65 | Tumor maligno de la mama | Trastuzumab, Letrozol, Calcitriol, Ácido valproico, Levomepromazina, Alprozalam, Levotiroxina, Alopurinol, Atorvastatina, Losartán, Amlodipino | Urbano | Pensionada | Contributivo |
| M9 | 40 | Tumor maligno del colon | Capecitabina, Irinotecan, Bevacizumab, Ondasetron, Dexametasona, Atropina, Loperamida, Pegfilgastrim, Fosaprepitan. | Rural | Cesante | Subsidiado |
| M10 | 60 | Tumor maligno de la mama | Tamoxifeno | Rural | Cesante | Subsidiado |
El Régimen Subsidiado es el mecanismo mediante el cual la población más pobre del país tiene acceso a los servicios de salud y el Régimen Contributivo corresponde a la población con capacidad de pago al Sistema General de Seguridad Social en Salud.
Siguiendo a Cipolle et al6, se intervino en 23 problemas farmacoterapéuticos, 7 (30,43%) estuvieron relacionados con la indicación, 3 (13,04%) con la efectividad, 2 (8,69%) con la seguridad, 11 (47,82%) con la adherencia/concordancia. Las intervenciones biopsicosociales planteadas en los planes de cuidado fueron realizadas según las experiencias de las participantes28 considerando: el componente biomédico oncológico8, el componente psicológico utilizando counselling para gestionar las emociones y para transformar las motivaciones de cambio, aunque se padezca cáncer29, y el componente social para promover la salud basada en activos30.
Las narrativas expresadas por las pacientes y su relación con las intervenciones biopsicosociales realizadas durante CMM se resumen en la Tabla 2.
Tabla 2. Relación de la experiencia con la medicación narrada por las participantes con las intervenciones realizadas a través de CMM.
| P. | Narrativas sobre la experiencia con la medicación de las participantes* | Principales Intervenciones realizadas durante la implantación de CMM basadas en narrativas significativas |
|---|---|---|
| M1 | “…no la he pasado muy bien…, tengo malestar general...” [Manifiesta que después del COVID-19], “…mi vitalidad ya no es la misma, me canso con mucha facilidad, hay días en los que estoy muy estresada, me duelen los hombros… después de la quimioterapia tengo muchas náuseas y vómito, gracias a Dios cuento con el apoyo de mis hijos…” [aunque están en el pueblo]. “…últimamente me está doliendo mucho todo el cuerpo después de la administración de las quimioterapias, hay días que olvido la toma de los medicamentos…” [Narrativas relacionadas con -la seguridad y la adherencia a su medicación] | Náuseas y vómito: Se le solicitó al médico incluir premedicación antes de la administración de la quimioterapia. Dolor lumbar: Se le recomendó activar su red de apoyo para realizar actividades de ocio para prevenir el estrés, volver a hacer los ejercicios dejados por la pandemia, retomando estas actividades podría disminuir el dolor lumbar. |
| M2 | “…hay días en los que tengo mucho dolor en la espalda, debo parar, descansar un buen rato para poderme recuperar y continuar con las actividades…” [Es muy sincera en manifestar que no lleva una dieta como tal]. “… la verdad no hago dieta, nada de ejercicio, antes de la pandemia salíamos a caminar con mi esposo, ahora no…” “…la verdad que me da mucha maluquera tomar tantas pastillas, y con estos malestares tan horribles todo se me olvida…” [Narrativas relacionadas con la seguridad y la adherencia a su medicación]. | Dolor: Con previa aprobación del oncólogo, se le sugirió tomar acetaminofén solo cuando presentase episodios de dolor. Medidas higiénico- dietéticas: Reflexionamos sobre el consumo de alimentos de alta densidad energética, y la importancia en su caso de reducir la ingesta de comidas rápidas y bebidas azucaradas. Analizamos los beneficios de consumir alimentos de alimentos de origen vegetal (hortalizas no feculentas, y fritas), cereales sin procesar y las leguminosas. |
| M3 | [Cuando se le pregunta si se toma los antieméticos enviados por el doctor contesta que no, muchas veces olvida tomarlos]. “… últimamente me está molestando mucho la gastritis, no me deja respirar…”, [Al preguntarle como se estaba tomando el omeprazol responde] “la verdad es que también olvido tomarlo” … “desde hace varios días mi jefe no me quiere dar permiso para las citas médicas, exámenes y la administración de las quimioterapias…” [Esto la tiene muy preocupada y agobiada]. | Gastritis: Analizamos por qué es importante para ella utilizar omeprazol 20 mg (1-0-1), igualmente evitar el consumo de alimentos irritantes para su estómago. Intervención sobre preocupación por los permisos laborales: Con la colaboración del médico, logramos obtener una incapacidad laboral para los días de administración de las quimioterapias. |
| M4 | “…hay días en los que me siento muy mal, me siento muy decaída, no me dan ganas de hacer nada es una tristeza y pensadera…” “... además tengo problemas con las venas varices, se me inflaman mucho, en especial cuando voy a la administración de la quimioterapia, debe ser porque permanezco tanto tiempo en la misma posición…” | Estrés y depresión: Concluimos la importancia de usar sertralina 50 mg (0-1-0). Venas Varicosas: Con la colaboración del médico escalamos a valoración con el flebólogo para incluir un tratamiento. |
| M5 | “…en la última aplicación de la quimioterapia convulsioné mucho, por lo que me la suspendieron [refiriéndose al fluorouracilo], el médico me dijo que primero debía ganar peso… pero a mí, la verdad, no me apetece comer…”, [Hace una pausa para respirar y continua], “…hay días en los que me levanto muy mareada, con náuseas y vómito… solo me estoy tomando la mitad de las pastillas para las convulsiones, una amiga me lo recomendó…” “… cada vez temo más esas pastilla de Levetiracetam y Ácido Valproico, siento un fuego en mi estómago. No me las estoy tomando.” [Narrativas relacionadas con la indicación y efectividad de la medicación]. [La paciente manifiesta que actualmente no cuenta con el apoyo de su familia, la han abandonado a su suerte]. “… cuando me dan las convulsiones solo pienso en que voy a morir, pero me preocupa mi hijo, ¡qué será de él!, eso me da fuerzas para resistir, mi esposo no podrá solo con esta carga …” “… no he ido a la administración de las quimioterapias, porque no tengo dinero para el transporte, estamos pasando por una situación económica muy difícil…” [Narrativas relacionadas con la seguridad y la adherencia a su medicación]. | Convulsiones: Revisamos la forma de uso del ácido valproico 500 mg (1-1-1) y levetiracetam 1000 mg (1-1-1), le sugerimos tomarlos después de las comidas, como el médico lo había indicado, pues la paciente solo se estaba tomando la mitad de cada dosis porque su amiga se lo recomendó. Náuseas y vómito: Concertamos que tomara ondasetron 4 mg 1-0-0, acompañado de infusiones de menta que le permitieran mejorar los síntomas molestos. Desnutrición: Gestionamos la donación temporal de nutrición enteral, mientras se ponía en conocimiento el caso al grupo de nutricionistas de la IPS, con el objetivo de mejorar su estado nutricional. Recordamos en la entrevista presencial, disolver de dos a tres cucharadas en un vaso después de cada comida (1-1-1). Apoyo económico: Junto con la trabajadora social gestionamos con un albergue la posada y comida durante los días de administración de las quimioterapias, ante el abandono de su familia. |
| M6 | “…últimamente estoy presentado mucho dolor a nivel general… se agudiza en las noches, eso me preocupa mucho…” [La paciente manifiesta que no está tomando nada para el dolor, solo espera que se le pase]. “… las quimioterapias son muy fuertes, he perdido todo mi cabello, la metoclopramida no me está ayudando con las náuseas…” [Narrativas relacionadas con la indicación y efectividad de la medicación]. [refería que le preocupaba quedar embarazada] “... en las consultas el doctor me dijo que lo ideal era no quedar embarazada durante el tiempo que estuviera en administración con quimioterapia …” | Dolor general: Concertamos tomar acetaminofén 500 mg, si los síntomas persistían y que se valoraría con el médico la posibilidad de cambiarlo por otro medicamento. Anticonceptivos: Concertamos evitar el embarazo durante el tratamiento, durante la terapia y durante al menos 7 meses después de la interrupción, utilizar métodos anticonceptivos eficaces, teniendo en cuenta que tiene pareja. |
| M7 | [Mencionó durante la entrevista que entre tanta medicación que toma había días que olvida la toma de algunos]. “…estoy tomando muchos medicamentos, tengo que tomar en total trece, hay días que se pasan muy rápido, la verdad olvido la toma de algunos... los estoy tomando ya desde hace años...” [Cuando se le preguntó que si se tomaba los valores de presión en su farmacia más cercana para ver cómo iba con sus valores, respondió] “…no, yo la verdad me siento bien, ya desde hace rato no me da dolor de cabeza, ni me siento mareada…” [Cuando se le preguntó por los horarios de la medicación y como los tomaba, ella indico] “… la verdad es que el medicamento que se me olvida tomar es ese de la pepita pequeña…”, [refiriéndose al losartán. Con el ácido acetilsalicílico ella manifestaba] “… la verdad me la toma todas las noches antes de irme a dormir con el resto de ‘pepas’ [forma de referirse a las pastillas], me las tomo todas al tiempo…me gusta comer muchos dulces, los como desde que era una niña… dietas la verdad no llevo, como de todo lo que tenemos en la despensa de la casa, sé que algunas cosas no me hacen bien… pero que más hago, es lo que tenemos…” | Hipotiroidismo: Concertamos tomar media tableta de levotiroxina 50 mcg (1-0-0) como se lo había indicado su médico, la paciente manifestaba que se estaba tomando 100 mcg (1-0-0). Al igual que para el ácido acetilsalicílico 100 mg (0-0-1) tomándolo todos los días a la misma hora. Antihipertensivo: Acordamos tomar una tableta de losartán 50 mg (1-0-1) en ayunas y otra después de la cena, reiteramos la importancia de la toma del medicamento todos los días a la misma hora, si fuera posible colocar una alarma en su teléfono para recordarlo. Junto con el médico se acordó suspender la hidroclorotiazida, teniendo en cuenta que esta se encontraba controlada con el losartán. Medidas higiénico-dietéticas: Reflexionamos en la importancia de llevar una dieta balanceada con el objetivo de prevenir eventos cardiovasculares que para su edad pudiesen ser muy riesgosos, consumiendo alimentos de origen vegetal como (hortalizas no feculentas), cereales sin procesar y leguminosas, limitar la ingesta de carnes rojas y no consumir carnes elaboradas. Activos en salud: Se le recomendó retomar las caminatas que realizaba con su nieto con el objetivo de mantener bien su estado físico y emocional. |
| M8 | [Cuando se le preguntó cómo se tomaba los medicamentos, se identifica que tenía problemas con la toma del letrozol, pues no se lo estaba tomando todos los días]. “… hay días que no lo tomo (letrozol), no me apetece…” Últimamente me duelen mucho las piernas, subir y bajar las escaleras es muy doloroso...” [Cuando se le preguntó por la dieta y el ejercicio, guardo silencio por un par de minutos]. “… trato en lo posible de cuidarme, pero la verdad es que soy muy descuidada, hay días en los que me cuido y otros no... en cuanto al ejercicio, antes de la pandemia era muy activa en ello, pero cuando nos confinaron todo se tornó más complicado por lo que deje de hacer… prefería quedarme en casa viendo TV a salir para evitar contagiarme… me preocupan mucho los temblores que últimamente estoy presentando, desde hace varios años se han venido intensificando, lo cual no me permite hacer bien mis actividades diarias, como escribir, leer y hacer las actividades domesticas…” “… vivo en un pueblito lejos de la ciudad, cuando se me acaban los medicamentos no tengo quien me los traiga…” [Narrativa sobre problemas socioeconómicos que afectan adherencia a su medicación]. | Uso domiciliario de letrozol: Concertamos tomar el letrozol 2,5 mg (1-0-0), insistimos en la importancia de tomarlo todos los días a la misma hora por vía oral. Dolores musculares repetitivos: Junto con el médico aconsejamos tomar acetaminofén 500 mg solo cuando presentara dolor, la idea era solo usar la mínima cantidad posible de medicamentos ya que se encuentra polimedicada. Temblores: Reflexionamos en disminuir la dosis de levomepromazina a 25 mg (0-0-1), y ácido valproico 500 mg (0-1-1). Acompañado de ejercicios con la ayuda de pelotas pequeñas de goma de dureza baja o toalla y flexionando los dedos hasta cerrar los puños y abrir las manos entre 10 y 15 veces. Dolores en las rodillas: se deriva al médico oncólogo para valorar la posibilidad de solicitar cita con el fisioterapeuta. Activos en salud: Planteamos retomar las actividades de ocio en su pueblo. Medidas higiénico-dietéticas Repasamos la importancia de llevar una dieta saludable baja en grasas y azucares. |
| M9 | “… lo que más me preocupa en estos momentos es el deterioro de mi visión, que he venido presentando desde la aplicación de las quimioterapias, me preocupa porque de mi vista depende mi trabajo… también el dolor que estoy presentando en el área donde tengo la masa cerca del colon al hacer actividades tan cotidianas como reír, toser, esfuerzo físico…”, [Manifiesta su deseo de ser madre, le preocupa que no lo puede llegar a ser], [También manifiesta estar preocupada por el reflujo que está teniendo] “… últimamente no puedo comer bien por el reflujo que estoy presentando, siento que las cosas se me devuelven…” “…el ondasetrón me da muchos mareos, no me deja trabajar tranquila, no puedo concentrarme, lo he suspendido...” [Narrativas relacionadas con la indicación y efectividad de la medicación]. | Visión borrosa: Concluimos que después de la administración de cada quimioterapias, tomara jugo de zanahoria, pescado, vegetales de hojas verdes y frutos secos que le podrían ayudar a mejorar su visión. Uso domiciliario de capecitabina: Concertamos la toma de la capecitabina 1500 mg (1-0-1), todos los días a la misma hora (tomar 3 tabletas en la mañana media hora después del desayuno, y 3 tabletas en la tarde media hora después de las comidas por 7 días, descansar 7 días y reiniciar con el nuevo ciclo), apoyarse con el recordatorio de la alarma todos los días. Anticonceptivos: Concluimos evitar el embarazo durante el tratamiento, durante la terapia y durante al menos 7 meses después de la interrupción, teniendo en cuenta que estaba casada, posterior sacar cita con el ginecólogo. Dolores a nivel general: Acordamos que, si los dolores continúan, debía tomar acetaminofén 1000 mg según dolor, solo cuando fuera necesario. |
| M10 | “… tengo problemas con la toma del tamoxifeno, desde que me diagnosticaron tengo que estar viajando desde mi casa en el municipio de Málaga hasta Bucaramanga, los días en los que viajo no me tomo el medicamento, se me olvida…”, [Manifiesta que está muy preocupada últimamente] “… “estoy tomando más de trece medicamentos incluyendo los de la quimioterapia, la verdad hay días en los que olvido tomarlos, sobre todo en los días trajinados…”“estoy muy ansiosa por los resultados de una biopsia que me realizaron hace poco, espero que todo salga bien… voy bien con mi dieta trato en lo posible de comer sanamente, ahora todas las noches salgo a caminar y hacer estiramiento con mi hija…” | Uso domiciliario de tamoxifeno: Reflexionamos en la importancia de la toma del tamoxifeno 20 mg (0-0-1) todos los días a la misma hora antes de dormir, preferiblemente esperar unos veinte minutos en reposo, en una sola posición para evitar mareos o náuseas. Medidas higiénico-dietéticas: Analizamos la utilidad del consumo de alimentos de origen vegetal como hortalizas, cereales sin procesar y leguminosas, limitar la ingesta de carnes rojas y no consumir carnes elaboradas, que le ayudarían a ir mejor con salud. |
*Las narrativas literales obtenidas de las transcripciones de las entrevistas se presentan en cursiva, y las notas de observación participante registradas en el diario de campo se presentan entre corchetes.
En cuanto a los resultados clínicos: se resolvieron 2 (8%) condiciones clínicas, 2 (8%) presentaron mejoría, 7 (29%) se mantuvieron estables, 9 (38%) mejoraron parcialmente y 4 (17%) quedaron sin mejoría.
Se evaluó la CVRS en la primera y en la tercera entrevista del CMM obteniendo los siguientes resultados (Tabla 3).
Tabla 3. Resultados de las dimensiones y niveles de la Calidad de Vida relacionada con la salud (CRVS) de las pacientes que recibieron CMM.
| EQ-5D-5L | Primera Valoración | Segunda Valoración | Variación | |||||
|---|---|---|---|---|---|---|---|---|
| Dimensiones | Niveles | Número de pacientes | % pacientes | Número de pacientes | % Pacientes | Empeora | Igual | Mejora |
| Movilidad (principal-mente para caminar) | Nivel 1. Sin problemas | 2 | 20,0% | 8 | 80,0% | 20,0% | 10,0% | 70,0% |
| Nivel 2. Problemas leves | 3 | 30,0% | 1 | 10,0% | ||||
| Nivel 3. Problemas moderados | 4 | 40,0% | 1 | 10,0% | ||||
| Nivel 4. Problemas graves | 1 | 10,0% | 0 | 0,0% | ||||
| Nivel 5. Incapaz de caminar | 0 | 0,0% | 0 | 0,0% | ||||
| Cuidado Personal (para lavarse o vestirse sola) | Nivel 1. Sin problemas | 4 | 40,0% | 6 | 60,0% | 30,0% | 20,0% | 50,0% |
| Nivel 2. Problemas leves | 1 | 10,0% | 3 | 30,0% | ||||
| Nivel 3. Problemas moderados | 0 | 0,0% | 1 | 10,0% | ||||
| Nivel 4. Problemas graves | 4 | 40,0% | 0 | 0,0% | ||||
| Nivel 5. Incapaz de cuidarse | 1 | 10,0% | 0 | 0,0% | ||||
| Actividades Cotidianas (trabajar, estudiar, hacer tareas domésticas, actividades familiares o actividades recreativas) | Nivel 1. Sin problemas | 3 | 30,0% | 6 | 60,0% | 30,0% | 10,0% | 60,0% |
| Nivel 2. Problemas leves | 3 | 30,0% | 3 | 30,0% | ||||
| Nivel 3. Problemas moderados | 2 | 20,0% | 1 | 10,0% | ||||
| Nivel 4. Problemas graves | 2 | 20,0% | 0 | 0,0% | ||||
| Nivel 5. Incapaz de realizarlas | 0 | 0,0% | 0 | 0,0% | ||||
| Dolor/ Malestar | Nivel 1. Sin dolor ni malestar | 3 | 30,0% | 3 | 30,0% | 20,0% | 40,0% | 40,0% |
| Nivel 2. Dolor o malestar leve | 0 | 0,0% | 4 | 40,0% | ||||
| Nivel 3. Dolor o malestar moderado | 2 | 20,0% | 1 | 10,0% | ||||
| Nivel 4. Dolor o malestar graves | 5 | 50,0% | 2 | 20,0% | ||||
| Nivel 5. Mucho dolor o malestar | 0 | 0,0% | 0 | 0,0% | ||||
| Ansiedad/ Depresión | Nivel 1. Sin estar ansiosa o deprimida | 2 | 20,0% | 5 | 50,0% | 20,0% | 20,0% | 60,0% |
| Nivel 2. Levemente ansiosa o deprimida | 2 | 20,0% | 3 | 30,0% | ||||
| Nivel 3. Moderadamente ansiosa o deprimida | 1 | 10,0% | 0 | 0,0% | ||||
| Nivel 4. Muy ansiosa o deprimida | 5 | 50,0% | 2 | 20,0% | ||||
| Nivel 5. Extremadamente ansiosa o deprimida | 0 | 0,0% | 0 | 0,0% | ||||
Fuente de la información: Cálculos obtenidos a través de Medicines Optimisation Software®.
Entre la primera y la segunda valoración del EQ-VAS, mejoró en 8 puntos la autopercepción de la salud grupal. No obstante, las narrativas individuales explican con mayor profundidad por qué la autopercepción de salud mejora o empeora cualitativamente según sus causas subyacentes (Tabla 4).
Después de brindar CMM a las participantes, se reevaluaron los estándares de la práctica y se obtuvieron porcentajes finales de cumplimiento (Tabla 5).
Tabla 4. Resultados EQ-VAS antes y después de CMM.
| P. | EQ-VAS (primera entrevista) | EQ-VAS (tercera entrevista) | Diferencia | Narrativas de las pacientes relacionadas con la aumiddleercepciónleftud |
|---|---|---|---|---|
| M1 | 80 | 60 | 20↓ | “…realmente siento que las cosas no van bien, el dolor no se ha marchado continua ahí latente…” |
| M2 | 80 | 40 | 40↓ | “… los días después de la administración de la quimioterapia sigo igual, el malestar no se va, espero Dios me ayude a sobre llevar esta enfermedad” |
| M3 | 80 | 80 | 0↔ | “… siento que voy bien, hace una semana fui a cita de control con el doctor y me dijo que los exámenes me salieron bien…” |
| M4 | 80 | 80 | 0↔ | “… las náuseas y el vómito ya no son tan fuertes, espero vayan disminuyendo con el tiempo. De las venas hace unos días me operaron, espero recuperarme pronto…” |
| M5 | 60 | 90 | 30↑ | “… voy bien gracias a Dios, trato todos los días de comer dentro de lo poco que tenemos, hace dos semanas estamos recibiendo ayuda de una ONG que conoció mi caso, con las náuseas peleo todos los días, ahí vamos…” |
| M6 | 60 | 80 | 20↑ | “… el último ciclo de la quimioterapia no me pegó tan fuerte, con la ayuda de Dios saldré adelante…¨ |
| M7 | 50 | 80 | 30↑ | ¨… confió en Dios, en que ganaré esta batalla, estoy muy esperanzada. La próxima semana tendré cita con el oncólogo, él me dijo la vez pasada que sería el último ciclo”. |
| M8 | 80 | 80 | 0↔ | ¨…bueno ahí vamos, hay días bien, otros no tan bien. Solo espero que pronto deje de tomar tantas pepas... es agobiante...¨ |
| M9 | 50 | 80 | 30↑ | ¨… siento que cada día voy de mejor, la verdad ha sido un proceso muy lento. Sin la ayuda de mis hijos y esposo no podría salir adelante…¨ |
| M10 | 50 | 80 | 30↑ | ¨… muy agradecida con Dios por lo bueno y misericordioso que ha sido conmigo, con las quimioterapias siento que cada día voy de mejor, espero no tener que tomar más pastillas, ya estoy cansada…” |
| Media | 67 puntos | 75 puntos | ↑ 8 puntos | |
| 100 puntos corresponden al mejor estado de salud imaginable y 0 puntos corresponde al peor estado de salud imaginable | Mejora en 5 pacientes (50,0%) es igual en 3 pacientes (30,0%) | empeora en 2 pacientes (20,0%) | ||
Fuente de la información: Narrativas documentadas y estadísticas obtenidas mediante Medicines Optimisation Software®.
Tabla 5. Evaluación de los estándares de la práctica (Pharmaceutical Care Practice) antes y después de la implantación.
| Estándares de práctica para los profesionales | Cumplimiento de los estándares antes de la implantación (%) | Cumplimiento de los estándares después de la implantación (%) |
|---|---|---|
| Estándar de Cuidado 1: Obtención de la información del paciente (data collection) Verificación de 11 criterios de medida según Cipolle et al6 p.647-648. | 55,45% | 95,45% |
| Estándar de Cuidado 2: Análisis de las necesidades farmacoterapéuticas del paciente (assessment) Verificación de 7 criterios de medida según Cipolle et al6 p.648. | 42,86% | 100,00% |
| Estándar de Cuidado 3: Identificación de los problemas farmacoterapéuticos (drug-therapy problems) Verificación de 5 criterios de medida según Cipolle et al6 p.649. | 22,00% | 98,00% |
| Estándar de Cuidado 4: Desarrollo de metas terapéuticas (goals of therapy) Verificación de 5 criterios de medida según Cipolle et al6 p.649. | 15,00% | 98,33% |
| Estándar de Cuidado 5: Declaración de las intervenciones y desarrollo del plan de cuidados (care plan) Verificación de 5 criterios de medida según Cipolle et al6 p.650. | 22,00% | 98,00% |
| Estándar de Cuidado 6: Programación de visitas de seguimiento (schedule for follow-up evaluations) Verificación de 4 criterios de medida según Cipolle et al6 p.650. | 12,50% | 100,00% |
| Estándar de Cuidado 7: Evaluaciones de seguimiento (follow-up evaluation) Verificación de 8 criterios de medida según Cipolle et al6 p.651. | 27,50% | 98,75% |
Discusión
Una vez realizada la evaluación inicial de los estándares de la práctica6 se pusieron en marcha estrategias DAFO consensuadas para brindar CMM a las 10 participantes. Además de brindar un ciclo completo de CMM, se profundizó en su MedExp aplicando técnicas de investigación cualitativa (entrevistas en profundidad y observación participante) simultáneamente a las entrevistas clínicas. Así pudo conocerse la situación psicosocial31 de estas mujeres y se lograron triangular metodológicamente datos cuali-cuantitativos, dando validez interna a esta investigación. Varias entrevistas se realizaron telepresencialmente por la pandemia limitando el contacto personal entre participantes. Esto pudo limitar la accesibilidad al CMM que se ofrecía, pero se convirtió en una oportunidad. Después de establecer una relación de confianza, las farmacéuticas, facilitaron la comunicación entre los diferentes niveles asistenciales. Esto coincide con otros hallazgos32 porque la pandemia aumentó el estrés, angustia psicológica, ansiedad, preocupaciones para pacientes con enfermedades complejas, con riesgo de adquirir infecciones que empeorarían su frágil estado de salud. Dichas condiciones hicieron indispensable acompañarlas coordinadamente para atender sus necesidades individuales, agravadas por padecer cáncer.
Destaca el interés solo de mujeres en participar. Valls-Llobet33 señala: “la experiencia de falta de atención o cuidado es la pérdida de soporte emocional y de tiempo para hablar”. En contraprestación al diálogo y apoyo brindado por las farmacéuticas logró interesarlas consiguiendo su participación decidida y repetida cuando eran invitadas a expresar sus experiencias. Las narrativas indican que quieren ser escuchadas y ayudadas, incluso más que los hombres que no aceptan este tipo de acompañamiento, probablemente por la cultura machista predominante en el entorno. Las participantes fueron sinceras manifestando que necesitaban ayuda para afrontar dificultades con su medicación y reconocían factores emocionales y socioeconómicos que las afectaban para superar su situación.
Analizando los perfiles, 8 de las 10 participantes padecían cáncer de mama y la mitad de ellas vivián en áreas rurales, teniendo que acudir a tratarse al núcleo urbano donde se localiza la IPS. Las dificultades de acceso a Bucaramanga por distancias geográficas considerables y los costes asociados, reproducen una desigualdad estructural para recibir servicios de salud, agravando su situación socioeconómica. Solo viven en la ciudad las 2 mujeres que trabajan, por tanto, los recursos económicos de las mujeres del campo son aún más limitados para acudir a recibir sus tratamientos. Las entrevistas telemáticas constituyeron una oportunidad para disminuir costes en desplazamiento y cubrir una atención que, previamente, no estaba adaptada para el entorno rural. Fueron integradas en la atención compensado barreras geográficas y económicas para acceder a los servicios. Durante la pandemia Vázquez-Vela et al34 encontraron, en oncología, que el acompañamiento y la disponibilidad de las profesionales farmacéuticas es fundamental para afrontar dificultades con sus tratamientos, resolver dudas y aportar opciones de cuidado, aumentando la confianza y tranquilidad de las pacientes al usar su medicación diariamente. Por estos motivos se mantuvo el contacto continuo, para que todos se sintieran respaldados al usar su farmacoterapia.
Como en otros estudios latinoamericanos tras implantar CMM17,35, se identificaron problemas farmacoterapéuticos y MedExp influenciados por determinantes psicológicos, culturales, socioeconómicos y políticos. Aunque predominaron problemas con la adherencia/concordancia, son las narrativas las que permiten comprender que las causas subyacentes no son siempre conductuales, como suponen ciertos test de adherencia, sino que dichos determinantes impiden usar los medicamentos como exigen los profesionales. Varias pacientes indican que no tienen recursos económicos para acudir a las quimioterapias intravenosas o para buscar medicación oral, que padecen efectos adversos intolerables y que olvidan tomar medicamentos por malestares. Tal como discutían Cachafeiro et al15 los profesionales deberíamos propiciar explicaciones sobre “lo que les impide tomar su medicación o lo que les puede hacer olvidar alguna dosis de su tratamiento”, evitando hacerlas sentir confrontadas por juicios de valor sobre sus conductas, tratadas como ‘desobedientes’ de órdenes médicas o cuestionando la veracidad de sus explicaciones. Al triangular las narrativas y la observación participante con las intervenciones farmacoterapéuticas, se establecieron factores socioeconómicos que impactaban directamente en la MedExp. Vivir en un área rural influía en la administración de quimioterapias oportunamente. Asimismo, obtener permiso en sus lugares de trabajo fue un obstáculo para tratarse frente a mujeres cesantes que ya no trabajaban. En el contexto colombiano previamente han señalado10 que la adherencia está vinculada con factores socioeconómicos y políticos que determinan las decisiones tomadas sobre medicamentos.
Reconocer la MedExp analizando sus categorías6, pone de manifiesto emociones como tristeza, miedo, angustia, frustración, que hacen evidente el sufrimiento y aflicción condicionante del éxito de tratamientos oncológicos. Las pacientes toman decisiones cruciales para su recuperación en soledad, desprovistas de apoyo y en medio de gran incertidumbre. Por esto, individualizar las intervenciones no solo tiene que ver con resolver cuestiones farmacoterapéuticas sino con integrar experiencias psicosociales36 al CMM, que apelen a los recursos que ellas tienen en sus redes de apoyo familiar y comunitario. Las farmacéuticas ayudaron a articular estos recursos, y varias intervenciones alcanzaron buenos resultados tras incorporar activos en salud, recuperando apoyo de familiares y amigos, e integrando a otros profesionales, como las trabajadoras sociales, quienes ayudaron a resolver situaciones socioeconómicas que afectaban más al pronóstico de la enfermedad que la misma inefectividad y la inseguridad farmacoterapéutica. Comparando con otros resultados en hospitales latinoamericanos35 coincide que los participantes se preocupan por la cantidad de medicamentos que toman, solicitan acompañamiento y valoran la disponibilidad de profesionales farmacéuticos para ayudarles con su medicación. Para futuras investigaciones se recomienda analizar las narrativas con perspectiva de género33, porque las mujeres manifiestan sus aflicciones y explican sus experiencias cuando se comprenden las implicaciones emocionales, psicológicas y sociales de padecer cáncer36, y más aún en contextos inequitativos en salud.
Tras implementar CMM integrando el modelo biopsicosocial, mejoraron diversas condiciones clínicas de las pacientes. Estos resultados son concordantes16,17, al resolver, mejorar y estabilizar condiciones clínicas de personas atendidas por los servicios farmacéuticos. También hay condiciones clínicas que no mejoran o empeoran, sin embargo, el pronóstico no necesariamente hubiera mejorado al estar en estadios avanzados de enfermedades graves. Acompañar individualmente permitió a las farmacéuticas aportar para que obtuvieran beneficios de tratamientos instaurados y evitaran riesgos por yatrogenia de la medicación oncológica.
Indagar sobre la MedExp pudo favorecer cambios en la percepción de la calidad de vida en las participantes. Otros estudios cuali-cuantitativos11,16,17) señalan que profundizar en experiencias personales y en dimensiones socioculturales, conlleva mejoría en la CRVS. Se hallaron efectos favorables del CMM en la CVRS. En este grupo la dimensión que más mejoró fue la movilidad, seguida de realizar actividades cotidianas y disminuir la ansiedad/depresión. Las dimensiones cuidado personal y dolor pasaron de graves a leves siendo coherentes con las intervenciones que activaron redes de apoyo y ajustes de la medicación, incluidos los analgésicos. Respecto a la autopercepción en salud, hubo una mejora grupal de 8 puntos hacia un mejor estado de salud. El empeoramiento de esta percepción en dos de las participantes pudo deberse a la mala evolución de su enfermedad, llevaban mucho tiempo padeciéndola y referían dolor permanente. En las pacientes que mejoraron su autopercepción de salud predominaron creencias religiosas y motivaciones como luchar por sus hijos y familiares que dependían económicamente de ellas. Las creencias religiosas, ligadas a la fe para recuperar la salud tiene un componente cultural importante dadas las tradiciones en esta región colombiana. Igual que otros estudios16,17 la autopercepción de salud es sensible para medir el efecto del CMM permitiendo mostrar mejoría atribuible al acompañamiento farmacoterapéutico.
Finalmente, la evaluación de los estándares de esta práctica clínica utilizó los criterios de medida de cada estándar de cuidado como pauta a seguir para brindar una atención integral. Si bien, los programas de farmacovigilancia y adherencia permiten un cumplimiento parcial de algunos estándares, alcanzar con calidad estos estándares se debe a implementar una documentación ágil, securizada, sistemática y continua que incluye intervenciones en la indicación y en la efectividad de los tratamientos a largo plazo. En esta implantación se ha realizado una aproximación holística37 considerando experiencias reales de padecer cáncer en un grupo de pacientes que, no solo son vulnerables por padecer esta enfermedad, sino frágiles psicológica y socioeconómicamente36. La creación, accesibilidad y actualización permanente de la historia farmacoterapéutica, de manera independiente de otros sistemas de información, es un facilitador para alcanzar altos porcentajes de cumplimiento de los estándares de esta práctica. Partiendo de una documentación estandarizada, que no solo permite registrar la información clínica, sino que además incorpora aspectos psicosociales de las intervenciones, es posible responder a los desafíos31 que supone brindar una atención integral e integrada a personas que padecen cáncer. Lo cual adquiere más importancia en contextos de desigualdad e inequidad en salud que agudizan sus vulnerabilidades e impiden mejorar su calidad de vida, cuando son susceptibles de mejorar con intervenciones centradas en el factor humano del cuidado.
Concluyendo, tras implantar CMM, se mejoraron las condiciones clínicas y la CVRS de las pacientes atendidas. Estos resultados orientan acciones para implantar este modelo asistencial en instituciones de esta región. Brindar CMM con enfoque biopsicosocial permitió abordar situaciones clínicas difíciles, aportando beneficios para las pacientes, y sus allegados, incluso evitando un mayor deterioro de la CVRS, aunque padecieran enfermedades oncológicas. Un acompañamiento individualizado, considerando las experiencias contexualizadas de las pacientes, permitió al equipo de salud, obtener los máximos beneficios de los tratamientos instaurados y evitar riesgos por yatrogenia de la medicación oncológica.














