Introducción
Las enfermedades musculoesqueléticas (EME), según la Organización Mundial de la Salud (OMS), comprenden más de 150 trastornos que afectan al sistema locomotor. Suelen cursar con dolor, produciendo un deterioro tanto físico como mental, reduciendo la capacidad de las personas para trabajar. Además constituyen la primera causa de discapacidad en todo el mundo, afectando aproximadamente a 1.710 millones de personas, y suponen unos 149 millones de años vividos con discapacidad (AVAD)1.
Las EME relacionadas con el trabajo son los trastornos del sistema musculoesquelético causados fundamentalmente por el desarrollo de tareas laborales2. Aquellas que se presentan de manera más frecuente, según un metaanálisis que incluyó estudios llevados a cabo en industrias europeas, son los problemas de espalda (60%), seguidos por los de cuello (51%), hombro (50%), rodilla (33%) y cadera (11%)3. Existen diversos factores de riesgo que las producen, tanto físicos (manipulación de cargas, movimientos repetitivos o posturas forzadas), como organizativos y psicosociales (falta de descansos o acoso laboral). Se estima que unos 40 millones de trabajadores europeos padecen algún tipo de EME, y sus costes representan entre el 0,5% y el 2% del PIB4. Por otro lado, los sobreesfuerzos en el trabajo están asociados a la aparición de EME, siendo la principal causa de accidente laboral con baja desde 1993 hasta 2011 en nuestro país5,6. En este sentido, Lázaro P. et al.7 estimaron un coste medio de 1.873 euros por episodio de EME y un coste total anual de 1.702 millones de euros en España asociado a las EME.
En cuanto al uso de recursos sanitarios, las EME son la segunda causa más frecuente de consulta médica en la Unión Europea, y en la mayoría de los países constituye entre el 10 y el 20% de las consultas de Atención Primaria8. Entre los fármacos más utilizados se encuentran los AINE y los analgésicos, que incluyen los opioides, los antidepresivos, los ansiolíticos y los antiepilépticos. Según la Encuesta Europea de Salud de 2014, un 35,7% de la población consume medicamentos para el dolor y, de ese porcentaje, solo el 66,7% tienen prescripción médica9. Se estima, además, que un 20,6% de la población española consume antiinflamatorios no esteroideos (AINE) regularmente y un 33% acude anualmente a la consulta médica por problemas osteomusculares8.
En la bibliografía, se han encontrado pocos estudios centrados tanto en el análisis de la prevalencia de EME en el ámbito laboral, como en su tratamiento farmacológico10,11,12. Las EME relacionadas con el trabajo pueden ser especialmente prevalentes en el sector manufacturero, donde los factores de riesgo que predisponen a este tipo de lesión están presentes en las tareas que se desarrollan habitualmente en ese ámbito. De igual modo, el consumo de fármacos utilizados en el dolor producido por las EME puede ser elevado dentro de este grupo poblacional, algo que, a la vista de lo observado en la literatura, no ha sido publicado hasta la fecha.
El presente trabajo tiene como objetivos describir la frecuencia de EME en una cohorte de trabajadores de Aragón, sus características y el patrón de utilización de los tratamientos farmacológicos habitualmente indicados en las diferentes EME, identificando aquellos tratamientos con mayor número de consumidores continuados.
Material y Métodos
Diseño y población de estudio
Estudio observacional descriptivo realizado en el ámbito del Aragon Workers' Health Study (AWHS). El AWHS es un estudio longitudinal prospectivo llevado a cabo en una cohorte de trabajadores de una planta de montaje de automóviles de Aragón. Se incorporaron a la cohorte durante los años 2009 y 2010 los sujetos que aceptaron participar en el estudio, con el objetivo de evaluar el papel de diferentes factores de riesgo cardiovascular en la aterosclerosis subclínica. La cohorte está formada por un total de 5650 individuos, y su seguimiento continúa hoy en día. La Tabla 1 detalla las principales características basales de esta cohorte. Más información sobre el diseño del AWHS se puede encontrar en el artículo de Casasnovas et al.13.
Tabla 1. Características basales en el Aragon Worker's Health Study en el año 2010.
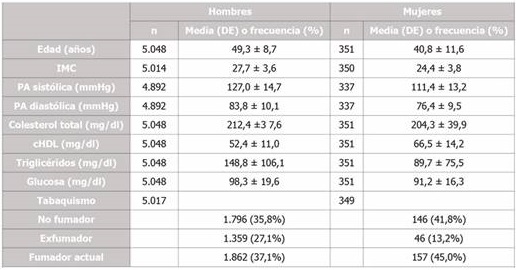
cHDL: colesterol unido a lipoproteínas de alta densidad; IMC: índice de masa corporal; PA: presión arterial.
La n indica el número de sujetos sobre los que se estimó cada medida.
Los datos se expresan como n (%) o media ± desviación estándar (DE).
Datos obtenidos a partir de Casasnovas et al.(38).
La población estudiada está constituida por todos los sujetos de la cohorte AWHS con tarjeta sanitaria del Servicio Aragonés de Salud que durante el año 2018 presentaron, al menos, un diagnóstico de EME realizado en atención primaria, urgencias hospitalarias o un ingreso en un hospital de Aragón.
Fuentes de información y variables analizadas
La información se ha obtenido de las fuentes que se describen a continuación, correspondientes al año 2018. En todas ellas, cada trabajador de la cohorte recibe un código único, que permite la integración de su información a nivel individual, aunque no su identificación.
Al inicio del seguimiento se recogió la información sobre la fecha de nacimiento, el sexo, y el tipo y turno de trabajo (categorizadas estas dos últimas variables en manual o sedentario y en central o rotatorio, respectivamente) de cada individuo. Los datos antropométricos y clínicos de los trabajadores fueron recogidos durante los exámenes médicos anuales de la propia empresa, utilizando procedimientos estandarizados certificados con la norma ISO 9001-2008. El examen físico incluía la medición de la altura, el peso, la circunferencia de cintura, el pulso y la presión arterial sistólica y diastólica, estas últimas medidas tres veces consecutivas utilizando un esfigmomanómetro oscilométrico automático (OMRON M10-IT; OMRON Healthcare Co. Ltd., Kyoto, Japan). Los niveles séricos de glucosa en ayunas y de colesterol se midieron por espectrofotometría (ILAB 650 Chemical Analyzer, Instrumentation Laboratory SpA, Bedford, Massachusetts), y el tabaquismo fue autorreportado por el propio individuo, siendo este clasificado como fumador, exfumador o no fumador.
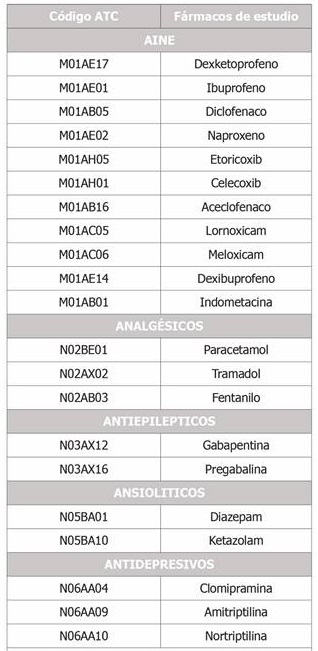
La identificación de los diagnósticos de EME se realizó a partir de la historia clínica electrónica de atención primaria (OMI-AP), la base de datos de urgencias hospitalarias (PCH) y el Conjunto Mínimo Básico de Datos (CMBD), todas ellas correspondientes al año 2018. Los diagnósticos estudiados se identificaron a través de una serie de códigos de la Clasificación Internacional de Atención Primaria-2-E (CIAP-2-E) y de la Clasificación Internacional de Enfermedades, 10ª edición (CIE-10), que aparecen detallados en la Tabla 2. Cada uno de estos códigos identifica un tipo de EME determinada o una localización de la misma.
Tabla 2. Códigos utilizados en la identificación de diagnósticos realizados en atención primaria y hospitalaria relacionados con una enfermedad musculoesquelética estudiada.

La información sobre los tratamientos utilizados para el dolor se obtuvo del Sistema de Información de Consumo Farmacéutico de Aragón, para el año 2018. Esta fuente de información recoge los fármacos dispensados en farmacias, con receta médica oficial, y financiados a cargo del Servicio Aragonés de Salud. De cada fármaco dispensado, se dispuso del código Anatomic-Therapeutic-Chemical (ATC), definido por la OMS14 y que permite su identificación, y del número de Dosis Diaria Definida (DDD). Los fármacos estudiados, de los subgrupos terapéuticos de los AINE, analgésicos, antiepilépticos, ansiolíticos y antidepresivos, aparecen clasificados en la Tabla 3.
Análisis
Se describieron las características demográficas, laborales, antropométricas y clínicas de los individuos de la cohorte con un diagnóstico de EME. Para ello, se calcularon la media y la desviación estándar (en el caso de variables con distribución normal, analizada mediante el test de Kolmogorov-Smirnov) o la mediana y el rango intercuartílico (en el caso de no normalidad) de las variables cuantitativas: edad, índice de masa corporal (IMC), presión arterial sistólica (PAS), presión arterial diastólica (PAD), perímetro de cintura, pulso y score cardiovascular. También se estudiaron las variables cualitativas: turno de trabajo (rotatorio mañana-tarde, rotatorio mañana-tarde-noche, central o noche) y tipo de trabajo (manual-cadena, manual-sedentario, oficina o altos ejercutivos), describiéndolas mediante número (n) y porcentaje (%).
El IMC se calculó con la fórmula: peso en kilogramos (kg) dividido por la estatura en metros cuadrados (m2). Se categorizó en normopeso (IMC ≤ 24,9 kg/m2), sobrepeso (IMC 25-29,9 kg/m2) y obesidad (IMC ≥ 30 kg/m2).
El riesgo cardiovascular de cada individuo fue estimado de acuerdo al algoritmo European Systematic Coronary Risk Evaluation (SCORE) para países con bajo riesgo cardiovascular15. Para su cálculo se utilizaron las variables necesarias anteriormente descritas, correspondientes al examen médico llevado a cabo en el año 2016 o, preferentemente, el 2017.
Se estimó la prevalencia de las diferentes EME en la cohorte de trabajadores y se analizaron las dispensaciones de fármacos que pueden ser utilizados en el tratamiento del dolor, calculando las tasas de utilización de los diferentes grupos terapéuticos y fármacos.
Los trabajadores con al menos una EME que recibieron cada grupo farmacológico estudiado fueron clasificados en diferentes grupos de consumo. Para ello se utilizó el criterio definido por Helin-Salmivaara et al.16 según el que se consideran consumidores continuados aquellos que utilizaron, al menos, 182 DDD en el año estudiado (esto equivaldría a consumir, al menos, una dosis diaria durante 182 días); los consumidores entre 31 y 181 DDD se clasifican como moderados (aquellos que tienen tratamiento para entre 31 y 181 días), y aquellos que presentaron una utilización igual o inferior a 30 DDD conforman el grupo de consumidores esporádicos (en este grupo se incluyeron los que presentaron tratamiento para 30 días o menos).
Por último, se estudió el número de DDD consumidas por grupo farmacológico y por tipo de EME, en la población estudiada.
Los análisis estadísticos se llevaron a cabo utilizando el programa SPSS, versión 26 (licencia Universidad de Zaragoza).
Aspectos éticos
El estudio AWHS contó con la aprobación de Comité de Ética e Investigación Clínica de Aragón (CEICA). Los datos son pseudonimizados y todos los participantes firmaron el correspondiente consentimiento informado en el momento de su entrada en el estudio.
Resultados
El número de trabajadores con al menos una EME diagnosticada en el año 2018 fue de 870 (15,4% de la cohorte). El 93,9% fueron hombres y el 74,0% mayores de 55 años. Un 54,1% de los sujetos de la cohorte AWHS con al menos una EME tenía sobrepeso, el 88,3% realizaban un trabajo manual y el 81,0% tenían un turno de trabajo rotatorio. La Tabla 4 recoge las características basales de la cohorte de estudio, así como la distribución de los sujetos según el IMC, el tipo y el turno de trabajo.
Tabla 4. Características basales de los sujetos de la cohorte AWHS que en 2018 tuvieron al menos un diagnóstico de EME.
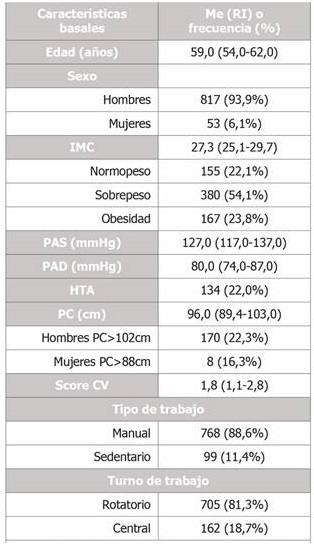
AWHS: Aragon Workers’ Health Study; EME: enfermedad musculoesquelética; Me: mediana. RI: rango intercuartílico; IMC: índice de masa corporal; PAS: presión arterial sistólica; PAD: presión arterial diastólica; HTA: hipertensión arterial; PC: perímetro cintura; CV: cardiovascular.
Categorías del IMC: Normopeso ≤24,9 kg/m2; Sobrepeso 25-29,9 kg/m2; Obesidad ≥30 kg/m2.
Número de sujetos sobre los que se estimó cada medida, dependiendo de la disponibilidad de información: Edad, sexo n=870; IMC n=702; PAS, PAD, HTA n=610; PC n=604; score CV n=830; tipo de trabajo, turno de trabajo n=867.
La Figura 1 muestra la prevalencia y el tipo de las EME en la cohorte durante el año 2018.
En relación al consumo de los fármacos habitualmente utilizados para el tratamiento del dolor en EME, el 69,5% de los sujetos de la cohorte AWHS con una EME diagnosticada en 2018 consumieron AINE, el 29,9% utilizaron analgésicos no opiáceos, el 19,4% consumió ansiolíticos, el 10,3% utilizó antidepresivos y el 2,3% usó opiáceos.
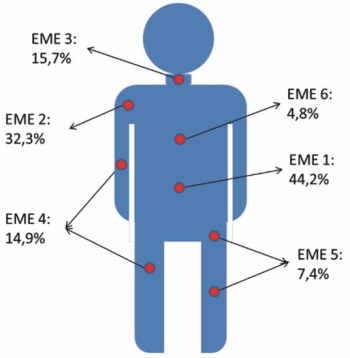
Figura 1. Frecuencia de EME, agrupadas según su localización, en los sujetos de la cohorte AWHS en 2018.
La Tabla 5 muestra el consumo de estos fármacos por principio activo. Los AINE más utilizados fueron el dexketoprofeno, por un 26,2% de la cohorte, el ibuprofeno, por un 25,3%, y el diclofenaco, por un 14,6%. La tasa de utilización del paracetamol fue del 29,8%, diazepam del 19,0% y pregabalina del 5,6%.
Tabla 5. Tasas de utilización de fármacos para tratamiento del dolor en sujetos de la cohorte AWHS con al menos una EME diagnosticada en 2018.
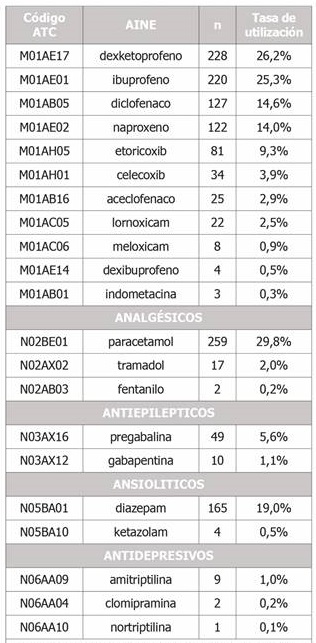
ATC: Anatomical, Therapeutic, Chemical classification system; AINE: antiinflamatorio no esteroideo.
La Tabla 6 muestra el número de DDD, o dosis diarias definidas dispensadas, por grupo farmacológico según el tipo de EME diagnosticada. De manera general, los AINE fueron el grupo de mayor consumo en global, excepto en el caso de trabajadores con artrosis, donde el 50,4% de las DDD correspondieron a antidepresivos, frente al 28,6% de AINE. El segundo grupo más consumido fueron los analgésicos, fundamentalmente el paracetamol, seguidos de los ansiolíticos.
Tabla 6. Número de DDD por grupo farmacológico y por tipo de EME en sujetos de la cohorte AWHS con una EME diagnosticada en 2018. El porcentaje (%) expresa la proporción de DDD consumidas de cada grupo farmacológico por tipo de EME.

DDD: Dosis Diaria Definida. EME: enfermedad musculoesquelética. AWHS: Aragon Workers’ Health Study.
AINE: antiinflamatorio no esteroideo.
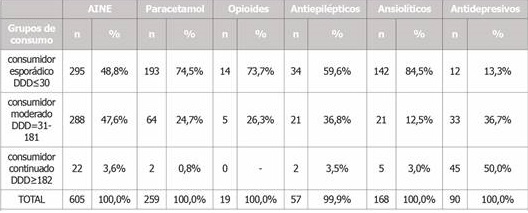
La Tabla 7 presenta a la población de estudio distribuida en los diferentes grupos de consumo, definidos en función del número de DDD recibido de cada grupo farmacológico. El 48,8% de los sujetos de la cohorte AWHS con al menos una EME diagnosticada en 2018 hizo un consumo esporádico de AINE (DDD ≤ 30), frente al 47,6% que hizo un consumo moderado de estos fármacos (DDD = 31-181). El 74,5% de los sujetos utilizó el paracetamol de forma esporádica y el 73,7% consumió opioides de forma esporádica también.
Discusión
En este estudio se identifica a los trabajadores de una empresa automovilística que presentan un diagnóstico de EME, se describe su perfil, el tipo de EME y el tratamiento farmacológico indicado para el dolor que reciben. Se trata, de manera general, de trabajadores con una edad media relativamente elevada, aunque similar a la edad media de la cohorte en ese año, con una frecuencia alta de sobrepeso y que principalmente realizan un trabajo de tipo manual y rotatorio. De manera similar, el estudio CADEUS12 halló en población general trabajadora de Francia una tasa de sobrepeso elevada entre los trabajadores manuales (52,4%). El exceso de peso está considerado como un factor de riesgo para determinadas EME que afectan a la extremidad inferior, tales como, la artrosis de rodilla y cadera, aunque también lo es para la artrosis de mano17. Y no solo eso, la inflamación crónica sistémica de bajo grado consecuencia del sobrepeso y la obesidad está asociada con la mayoría de las enfermedades no transmisibles, entre ellas las EME18.
Una sexta parte de la cohorte estudiada presentó una EME, diagnosticada a través de atención primaria u hospitalaria, en el año 2018. El tipo de EME más frecuente fue la lumbalgia (44,2%), seguida por la EME de extremidad superior (32,3%). La cervicalgia y procesos como bursitis, tendinitis y sinovitis, estos últimos considerados conjuntamente, supusieron en torno a un 15%. Govaerts et al.19, en su estudio sobre EME relacionadas con el trabajo en industrias secundarias europeas, encontraron prevalencias similares para el dolor lumbar bajo (47%). El hecho de que la lumbalgia sea la EME más frecuente en la cohorte AWHS está en línea con los datos aportados por la Agencia Europea para la Seguridad y la Salud en el Trabajo (EU-OSHA en inglés)20, que indican que existe una susceptibilidad significativa entre los trabajadores industriales, como los ensambladores, de desarrollar una EME lumbar. Sin embargo, los valores encontrados para las EME de extremidad superior y cervical son sensiblemente inferiores a los del estudio de Govaerts (50% para hombro y 51% para cuello). La diferencia puede ser debida, por un lado, a diferencias en la clasificación de las EME. En la cohorte AWHS, hemos encontrado un porcentaje elevado de procesos clasificados como bursitis, tendinitis y sinovitis que podrían hacer referencia a patologías de hombro o extremidad superior en general y que, debido a la forma de registrar en la historia clínica electrónica de atención primaria, no es posible determinarlo con certeza. Por otro lado, hay que tener en cuenta que la empresa, de la que forman parte los sujetos de la cohorte, cuenta con un centro médico que atiende gran cantidad de procesos agudos de origen musculoesquelético al año, que no quedan registrados en las fuentes de información utilizadas, por lo que se ha podido producir una infraestimación en la prevalencia de determinados diagnósticos.
Los AINE fueron el grupo farmacológico más utilizado, con una tasa del 69,5%, lo que significa que el 69,5% de los trabajadores de la cohorte con una EME recibieron, al menos, una dispensación de AINE en el año estudiado. En concreto, más de la mitad de los trabajadores recibieron o dexketoprofeno o ibuprofeno. Es además destacable que un 9,3% recibió etoricoxib. Otros principios activos muy frecuentemente utilizados fueron el paracetamol (29,8%) y el diazepam (19,0%). El 10,3% de los trabajadores recibieron un antidepresivo, y el antiepiléptico pregabalina fue consumido por el 5,6% de los trabajadores con una EME.
La clasificación de los trabajadores con EME en los diferentes grupos de consumo definidos por Helin-Salmivaara et al.16, según su consumo de dosis diarias o DDD, permite conocer si los usuarios de un fármaco o grupo farmacológico determinado lo son de manera puntual, moderada o crónica. De esta forma, se ha observado en este trabajo que, entre los usuarios de AINE, casi la mitad lo hicieron de manera esporádica, lo que no debería suponer un riesgo, pero un 47,6% fueron consumidores moderados. Esto significa que, en el año estudiado, dispusieron de una dosis diaria de AINE durante más de un mes y menos de seis meses. Los efectos adversos más importantes y conocidos de los AINE son los gastrointestinales (como la ulcera péptica o la hemorragia digestiva), cardiovasculares (como infarto agudo de miocardio, ictus o elevación de la presión arterial) y renales (insuficiencia renal aguda, desequilibrios electrolíticos, edemas, etc.), aunque también pueden producir otros efectos a nivel hepático, pulmonar, hematológico o dermatológico. Ante la alta prevalencia de factores de riesgo cardiovascular en la población estudiada, sería recomendable considerar la elevada utilización de AINE que presentan, dados los posibles efectos adversos a nivel cardiovascular. En cualquier caso, la aparición e intensidad de los efectos adversos dependen del AINE utilizado, así como de la dosis, la duración del tratamiento, las condiciones del paciente, como su edad o las comorbilidades que presente, y las interacciones con otros medicamentos21,22,23,24,25. En cuanto a los usuarios de paracetamol, ansiolíticos y opioides, la mayor parte fueron consumidores esporádicos, reduciendo la probabilidad de efectos adversos asociados. Sin embargo, más de un tercio de los tratados con gabapentinoides lo hicieron de manera moderada. Ello puede suponer someter a estos pacientes a un mayor riesgo de efectos adversos relacionados. Tanto pregabalina como gabapentina aumentan la somnolencia, producen mareo y confusión, entre otros síntomas26,27. Además, pueden producir dependencia, abuso y síndrome de retirada28. Recientemente, sus fichas técnicas han sido modificadas para incluir el riesgo de depresión respiratoria grave, especialmente en pacientes con función respiratoria comprometida o si se usan con otros depresores del sistema nervioso central28,29,31. El caso de los tratados con antidepresivos merece una interpretación particular, ya que, habiendo un 50,0% de consumidores continuados y un 36,7% de moderados, es probable que se trate de tratamientos indicados para otro tipo de diagnósticos, como depresión, que precisan por lo general de terapias más prolongadas en el tiempo y que quedan fuera del objetivo de este estudio.
Los datos presentados en este trabajo ponen de manifiesto la utilización elevada y, en algunos casos, continuada que existe de tratamientos analgésicos y antiinflamatorios que, además de ayudar a controlar los dolores o molestias ocasionados por una EME, pueden dar lugar a una serie de efectos adversos que comprometan la calidad de vida del individuo. Este tipo de situaciones, que se han descrito previamente en numerosas poblaciones o grupos poblacionales32,33, son de especial interés en el caso de trabajadores manuales como los estudiados, y exigen la toma de una serie de medidas específicas de control y manejo por las características de su puesto y entorno laboral. Teniendo en consideración su frecuencia, la elevada discapacidad y los problemas mentales asociados, así como la reducción de la calidad de vida y de productividad asociadas a las EME, es una necesidad proporcionar un contexto social y laboral, así como una asistencia sanitaria, que den respuesta de manera segura a este problema de salud.
Este estudio presenta una serie de limitaciones que son presentadas a continuación. En primer lugar, y como ya se ha comentado, es posible que la frecuencia real de EME en la población estudiada sea mayor a la estimada. Ello se debe a que los trabajadores tienen la posibilidad de ser visitados por su médico de empresa, ubicado en su entorno laboral, lo que hace que resulte más cómodo acudir a él y que numerosos trabajadores ya no sean visitados por su médico de Atención Primaria. En esos casos, el diagnóstico de EME no quedaría registrado en las fuentes de información utilizadas en este estudio. No obstante, y a pesar de que ello supondría una infraestimación de la prevalencia de EME obtenida, no es esperable que el perfil de los sujetos o su patrón de utilización de fármacos sea diferente. En segundo lugar, la población de estudio está mayoritariamente constituida por hombres, en su mayoría jóvenes, sanos y con un trabajo de tipo manual y rotatorio. Esta falta de heterogeneidad puede ser la causa de una baja representatividad de población general. Sin embargo, la población estudiada representa bien a los trabajadores ocupados en este tipo de empresas, que precisamente pueden ser los más expuestos a EME y a su tratamiento. Por otra parte, se ha considerado que la dispensación de un medicamento en una farmacia con receta médica oficial equivale al consumo de este. Esta es una asunción habitual, sin embargo, en los estudios de utilización de medicamentos, cuando se analizan datos de dispensación como proxy de la toma de un fármaco. Además, podría estar infraestimada la utilización real de los fármacos estudiados ya que, a pesar de que la mayor parte precisan de receta médica, se pueden adquirir con relativa frecuencia sin ella, facilitando el autoconsumo. No obstante, es poco probable que los individuos que los utilizan de manera continuada, los adquieran sin receta. Por último, en el estudio realizado, no es posible asociar una dispensación con un diagnóstico. Los fármacos estudiados podrían haber sido recibidos para otras indicaciones, dentro del mismo año. No obstante, los tratamientos consumidos de manera moderada o continuada es probable que tengan la EME como indicación.
El presente estudio tiene como principal fortaleza la integración de información de tipo demográfico, laboral, clínico, antropométrico y de utilización de fármacos para una población de trabajadores de elevado tamaño. Las fuentes utilizadas contienen datos validados que han sido analizados previamente en otros estudios publicados13,34. En último lugar, es destacable que a pesar de que hay abundante literatura en la que se describe la utilización de servicios sanitarios relacionada con las EME, son escasos los estudios en los que se analizan los tratamientos farmacológicos asociados, sobre todo en poblaciones especialmente expuestas a factores desencadenantes de EME. Una posible explicación a la falta de estudios sobre el tema podría ser que estas patologías pueden ser autolimitadas, es decir, que se resuelven al cesar sus factores de riesgo, como estrés, tensión o falta de descanso, y que por tanto no precisan de tratamiento farmacológico, o bien que se tratan a través de automedicación y, en consecuencia, es una información que no se registra ni analiza. En cualquier caso, los resultados presentados resultan novedosos y de interés al reflejar una problemática que está presente en nuestra sociedad, como es la elevada utilización, en algunos casos crónica, de tratamientos farmacológicos como los analgésicos y antiinflamatorios, con conocidos efectos adversos, en una población joven y sana. Esta situación plantea la necesidad de explorar en detalle y de manera individual, durante el manejo clínico de estos sujetos, sus características, circunstancias y preferencias, para poder identificar aquellas en las que es posible controlar el dolor y molestias asociados a una EME mediante medidas no farmacológicas, evitando el riesgo de efectos adversos relacionados con el tratamiento. En este sentido, los estilos de vida saludables juegan un papel fundamental en la prevención y el manejo de las EME. En concreto, el ejercicio físico terapéutico prescrito por fisioterapeutas se considera un tratamiento de primera línea en muchas de las EME35,36,37,38 y una alternativa al tratamiento farmacológico. Por ello, debería ser fomentado, sobre todo, en poblaciones con factores de riesgo cardiovascular alto, en las que el consumo elevado de AINE puede ocasionar consecuencias no deseables.
Los resultados presentados en este estudio muestran la alta frecuencia de EME en trabajadores manuales, así como su elevada utilización, en algunos casos continuada, de fármacos indicados en el tratamiento del dolor. Es deseable, por tanto, dar respuesta a este tipo de diagnósticos de manera efectiva desde el sistema sanitario, teniendo en cuenta las necesidades de los pacientes afectados y, de manera especial, sus comorbilidades, que podrían influir en el tipo de tratamiento farmacológico más adecuado para el dolor.