Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nefrología (Madrid)
versión On-line ISSN 1989-2284versión impresa ISSN 0211-6995
Nefrología (Madr.) vol.31 no.6 Cantabria 2011
Papel de la diálisis peritoneal en el tratamiento de la ascitis
The role of peritoneal dialysis in the treatment of ascites
S. Ros Ruiz, E. Gutiérrez Vilchez, T.P. García Frías, T.M. Martín Velázquez, L. Blanca Martos, T. Jiménez Salcedo, D. Hernández Marrero
Unidad de Nefrología. Hospital Regional Carlos Haya. Málaga
Dirección para correspondencia
RESUMEN
La cirrosis representa un estadio avanzado de la fibrosis hepática y conlleva a una alta morbimortalidad cuya complicación más frecuente es la ascitis. Una minoría de pacientes con cirrosis avanzada tiene «ascitis refractaria» y no responden al tratamiento convencional. La paracentesis evacuadoras de repetición se consideran el tratamiento de elección en estos casos. Una gran parte de estos pacientes presentan asociada una enfermedad renal crónica (ERC), que puede precisar de tratamiento renal sustitutivo (TRS). Debido a las complicaciones asociadas a la enfermedad hepática de alteraciones de la coagulación y tendencia espontánea a la hipotensión arterial plantea problemas de cara al TRS, especialmente derivados de la hemodiálisis (HD). En este sentido la diálisis peritoneal (DP) ofrece varias ventajas respecto a la HD en pacientes con cirrosis, con o sin ascitis debido a su mejor tolerancia hemodinámica por ser un técnica continua y lenta, con baja tasa de complicaciones infecciosas y hemorrágicas.
Palabras clave: Enfermedad hepática, Ascitis, Diálisis peritoneal.
ABSTRACT
Cirrhosis represents a late stage of hepatic fibrosis and leads to high morbidity and mortality, and the most frequent complication is ascites. Only a few patients with advanced cirrhosis have 'refractory ascites' and do not respond to conventional treatment. Repeated paracentesis for evacuation is considered the treatment of choice in these cases. A large proportion of these patients have associated chronic kidney disease (CKD), which may require renal replacement therapy (RRT). Due to the complications associated with liver disease with coagulation disorders and tendencies towards spontaneous hypotension, there are significant problems associated to RRT, especially haemodialysis (HD). On the contrary, peritoneal dialysis (PD) offers several advantages over HD in cirrhotic patients (with or without ascites) thanks to better haemodynamic tolerance, as it is a continuous and slow technique. Furthermore, PD has a low rate of infection and bleeding.
Key words: Liver disease, Ascites, Peritoneal dialysis.
Introducción
La enfermedad hepática, incluida la cirrosis, es una de las principales causas de morbimortalidad, y es la tercera causa entre la población con un rango de edad en torno a 40-59 años.
La cirrosis representa un estadio avanzado de la fibrosis hepática progresiva caracterizada por la alteración de la arquitectura hepática y la formación de nódulos regenerativos. En estadios avanzados es irreversible y la única opción terapéutica es el trasplante hepático. Los pacientes con cirrosis son susceptibles de una serie de complicaciones que condicionan una menor esperanza de vida. Su complicación más frecuente es la ascitis. La cirrosis y la enfermedad hepática crónica suponen más de 25.000 muertes y 373.000 ingresos hospitalarios en los Estados Unidos en 1998 según el informe del Centro Nacional de Estadística y Salud1-8.
Ascitis
Definición
Es la acumulación patológica de líquido en la cavidad peritoneal, y viene determinada por la existencia de hipertensión portal. Es la principal complicación de la cirrosis. Su desarrollo se debe a la consecuencia final de una serie de trastornos anatómicos (circulatorio y vascular), funcionales y bioquímicos que determinan la retención anormal de líquido9-11.
Manifestaciones clínicas y diagnósticas
Generalmente, el paciente se da cuenta de que tiene ascitis al observar un aumento del perímetro abdominal. Cuando el volumen de líquido acumulado supera los 500 ml, la ascitis puede ponerse de manifiesto en la exploración física ante la demostración de matidez cambiante, de oleada ascítica o de distensión de los vacíos.
Fisiopatología
Son varias las teorías que explican la patogenia de la ascitis, pero la teoría más reciente y más ampliamente aceptada es la de la vasodilatación arterial12. Ésta produce una disminución de las resistencias vasculares periféricas y de la presión arterial, un aumento del gasto cardíaco y, en consecuencia, una circulación hiperdinámica. Secundariamente se activan vasoconstrictores endógenos y se produce una retención de agua y de sodio, que condicionan la acumulación inapropiada de líquido en el peritoneo13-15. El aumento en la síntesis de sustancias vasodilatadoras como el óxido nítrico se ha implicado más recientemente en la patogenia de la cirrosis16,17.
Clasificación
Se ha sido propuesto un nuevo sistema de clasificación, según el International Ascites Club18, en los siguientes grados:
Grado 1. Ascitis leve detectable sólo por pruebas de imagen (ultrasonidos).
Grado 2. Ascitis moderada manifestada por distensión abdominal simétrica moderada.
Grado 3. Ascitis grave, con gran distensión abdominal.
No obstante, la validez de este sistema de clasificación aún no se ha establecido, y se sigue utilizando la clasificación de la ascitis que va de 1+ a 4+, siendo 1+ ascitis mínima e indetectable, 2+ moderada, 3+ masiva pero no a tensión, y 4+ masiva y a tensión19.
Pronóstico
El pronóstico de la cirrosis es ampliamente variable dado el número de factores, incluidos la etiología, la gravedad, la presencia de complicaciones y la comorbilidad asociada. El método más útil para estratificar la gravedad de la enfermedad, el riesgo quirúrgico y el pronóstico en general es la clasificación de Child-Pugh (tabla 1).
Tabla 1. Clasificación de Child-Pugh de la gravedad de la enfermedad hepática 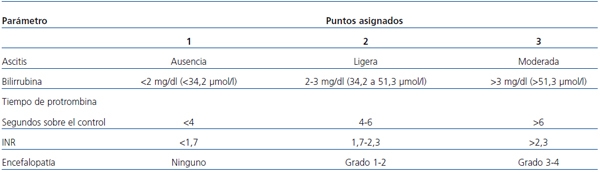
Clasificación modificada de Child-Pugh sobre la gravedad de la enfermedad hepática de acuerdo
con el grado de ascitis, concentraciones plasmáticas de bilirrubina y albúmina, tiempo de
protrombina y grado de encefalopatía. INR: índice normalizado internacional.
Una puntuación total de 5-6 se considera de grado A (enfermedad bien compensada); 7-9 es grado B (compromiso funcional significativo), y 10-15 es grado C (enfermedad descompensada). Estos grados se correlacionan con la siguiente supervivencia del paciente a uno y dos años, respectivamente: grado A, 100 y 85%; grado B, 80 y 60%, y grado C, 45 y 35%.
Tratamiento
El objetivo del tratamiento de pacientes con cirrosis y ascitis se dirige a corregir en lo posible la causa subyacente de enfermedad hepática y a minimizar la retención de agua y sodio. El objetivo del tratamiento es inducir una disminución ponderal máxima de 1 kg/día si hay ascitis y edema periférico, y de 0,5 kg/día en los pacientes que sólo tienen ascitis. El aspecto más importante del tratamiento es la restricción de sal. Una dieta con 800 mg de sodio (2 g de NaCl) suele ser adecuada para inducir un balance negativo de sodio y facilitar la diuresis. Si la restricción de sodio no basta por sí sola para incrementar la diuresis e iniciar la pérdida de peso, es necesario administrar diuréticos, habitualmente los de elección son la espironolactona, y se puede añadir un diurético de acción más proximal si no se consigue una diuresis efectiva. Sin embargo, un 10% de los pacientes son resistentes a las medidas terapéuticas habituales. En estos casos de ascitis resistente es necesario plantearse otras opciones terapéuticas20,21.
En los enfermos con abundante ascitis, las paracentesis evacuadoras son un modo más eficaz. En algunos de los pacientes con ascitis refractaria la realización de un cortocircuito porto-cava latero-lateral puede mejorar la ascitis, aunque generalmente estos enfermos tienen un riesgo quirúrgico muy alto. La utilidad de esta técnica se ve limitada por la gran frecuencia de complicaciones como infección, coagulación intravascular diseminada y trombosis del cortocircuito. Más recientemente, la realización de un shunt portosistémico intrahepático transyugular (TIPS) ha controlado eficazmente la ascitis refractaria, aunque la descompresión portal, al tiempo que ha movilizado el liquido ascítico ha desencadenado una encefalopatía hepática grave en algunos pacientes.
Prevalencia de la ascitis en la enfermedad renal crónica
La incidencia de ascitis en la enfermedad renal crónica (ERC) en fase avanzada es variable, pero suele ser del 0,7 a 20%22. La prevalencia de coexistencia de ERC y cirrosis hepática con ascitis no se conoce con precisión, pero parece claro que hay un incremento de la frecuencia de presentación de este binomio, debido a la prevalencia creciente de ambas enfermedades. La enfermedad hepática crónica frecuentemente cursa con alteraciones renales que progresan a ERC y pueden alcanzar niveles en los que se requiera tratamiento dialítico23. El momento óptimo de inicio de la diálisis en estos pacientes es difícil de determinar, dado que comparten síntomas como la anorexia o la pérdida de peso, entre otros, que pueden deberse tanto a la uremia como a la enfermedad hepática, además de que la sobrestimación del filtrado glomerular renal conlleva a atribuir los síntomas a la enfermedad hepática más que a la uremia24.
Tratamiento renal sustitutivo en pacientes con enfermedad renal crónica asociada con enfermedad hepática y ascitis
No existen ensayos clínicos que evalúen con exactitud el impacto de las distintas opciones de diálisis en pacientes con ERC y cirrosis. Las causas de ascitis en el paciente en diálisis son: enfermedad hepática coexistente, enfermedad cardiovascular coexistente, peritonitis, depleción grave de proteínas y ascitis de origen idiopático. Todas estas situaciones representan un reto para mantener la estabilidad hemodinámica cuando la ERC está presente y se requiere diálisis, especialmente durante la sesión de hemodiálisis (HD)22.
La principal limitación del uso de HD en pacientes cirróticos es la hipotensión intradialítica. Los pacientes con cirrosis hepática y ascitis tienen disminución de las resistencias vasculares periféricas. En esta situación, la disminución súbita del volumen intravascular durante la ultrafiltración (UF) en HD produce frecuentemente intolerancia hemodinámica al exacerbar la hipotensión. Un factor adicional que puede contribuir a la inestabilidad del paciente cirrótico durante la HD es el aumento de producción de óxido nítrico durante la diálisis, demostrado en pacientes sin cirrosis con hipotensión intradiálisis.
Por otro lado, es común el riesgo incrementado de hemorragia por plaquetopenia y alargamiento de los tiempos de coagulación, así como sangrado gastrointestinal por varices esofágicas o gastropatía hipertensiva. Lo anterior limita el uso de heparina durante la HD, sin embargo, este alargamiento natural de tiempos de coagulación puede ser suficiente para evitar problemas de coagulación transdialíticos. En estos casos es posible la utilización de circuitos de diálisis libres de anticoagulación. Aunque ante la ausencia de estudios que evalúen el uso de anticoagulantes en pacientes cirróticos, se debe minimizar la exposición de anticoagulantes en la medida de lo posible.
En lo que respecta a la evaluación de la adecuación de diálisis en pacientes con gran volumen de ascitis, ésta es controvertida. La medición de la tasa de reducción de urea (TRU) previa al equilibrio de urea del gran reservorio extracelular sobrestima la dosis de diálisis suministrada, por lo que se recomienda la medición de una TRU equilibrada una-dos horas después de la diálisis en pacientes con ascitis.
Otro inconveniente de la HD intermitente son los cambios bruscos de osmolaridad y de electrolitos que producen cambios agudos en el contenido de agua cerebral, con incremento en el riesgo de desarrollo de encefalopatía. La terapia continua con DP ofrece importantes ventajas en diversos aspectos en estos pacientes portadores de hepatopatía crónica y ascitis e incluso permite un drenaje parcial y progresivo del líquido de ascitis23,24.
Transmisión de los virus de las hepatitis C y B
La prevalencia del virus de la hepatitis B (VHB) en centros de diálisis es variable, desde el 0 al 51%, y llega a ser ocho-nueve veces mayor que en pacientes en diálisis peritoneal (DP)25. La transmisión nosocomial es un factor de riesgo para la infección por VHB en pacientes en HD. En contraste con otras infecciones virales, la carga viral en sangre puede ser elevada en pacientes seropositivos y el VHB puede sobrevivir en superficies ambientales, esto debe ser considerado en pacientes en diálisis, sobre todo en HD, ya que puede ser un riesgo para infección VHB nosocomial. Si bien es cierto que el ADN del VHB atraviesa la membrana del dializador durante la diálisis de alto flujo, es controvertido el grado de infectividad del dializado y ultrafiltrado26,27. Lo que sí se ha observado es un menor riesgo de adquirir la infección por VHB en pacientes en DP, presentando una diferencia de 19 veces en la tasa de seroconversión28.
En comparación, la enfermedad hepática causada por el virus de la hepatitis C (VHC) presenta una morbimortalidad significativa entre los pacientes en diálisis. Además, estos pacientes tienen un riesgo mayor de adquirir el VHC que la población general. Varios son los factores que se han identificado: el número de transfusiones; la duración de la ERC (en algunos estudios se ha visto que hay mayor probabilidad después de una década en HD); la prevalencia de infección de VHC en la unidad de diálisis; una historia previa de trasplante de órganos o el abuso de drogas por vía intravenosa. Es por ello que los pacientes tratados en unidades de HD con una alta prevalencia de infección por VHC presentan un mayor riesgo de adquirir la infección29.
La elección del tipo de diálisis también parece que influye en el riesgo de presentar una infección por el VHC, que es menor en DP en comparación con la HD, como se observa en un estudio de 2009 en el que se incluyeron todos los pacientes incidentes en diálisis recogidos en los registros de 10 países/áreas de Asia-Pacífico (Australia, Nueva Zelanda, Japón, China, Taiwán, Corea, Tailandia, Hong-Kong, Malasia e India) entre abril de 1995 y diciembre de 200530. Las tasas de seroprevalencia del VHC fueron generalmente más elevadas en HD que en DP (el 7,9 frente al 3,0%), así como las tasas de seroconversión (ratio de tasas de incidencia 0,33 DP frente a HD; intervalo de confianza [IC] 95%, 0,13-0,75). Respecto a la hepatitis por VHB, los datos disponibles en este estudio eran más limitados (sólo se incluyeron siete países), pero se ve que se encuentran menos claramente influidos por la modalidad de diálisis25.
Por otro lado, en un estudio en el que se incluyeron 129 pacientes anti-VHC negativo en diálisis crónica, hubo una tasa de seroconversión de 0,15 paciente-año en HD en comparación con 0,03 por paciente-año en DP28. Además, la mayoría de los pacientes en DP positivos para anti-VHC habían adquirido el VHC durante el tratamiento con HD. De acuerdo con estos resultados, se observó que había un estudio israelí en el que la prevalencia de infección por VHC fue del 18 y del 7% entre pacientes en tratamiento con HD y DP, respectivamente31.
Son varias las explicaciones que justifican el menor riesgo de infección por el VHC entre los pacientes en DP: menores requerimientos de transfusiones sanguíneas, y ausencia de accesos vasculares y circuitos extracorpóreos sanguíneos, lo que reduce el riesgo de exposición parenteral del virus al tratarse de un procedimiento ambulatorio29,32.
La diálisis peritoneal como alternativa de tratamiento renal sustitutivo (tabla 2)
Tabla 2. Ventajas y desventajas de la diálisis peritoneal en pacientes
con enfermedad renal crónica y enfermedad hepática 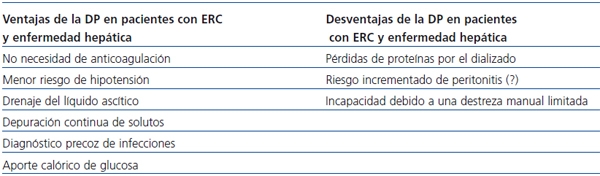
DP: diálisis peritoneal; ERC: enfermedad renal crónica.
Los pacientes con ERC y hepatopatía con ascitis se benefician de la DP por varios mecanismos: mejor tolerancia hemodinámica con menos episodios de hipotensión, drenaje de líquido de diálisis-ascitis y diagnóstico temprano de infecciones, se puede evitar el uso de heparina, se disminuye el riesgo de hemorragia y de anemia, hay una mayor preservación de la función renal residual, se ofrece un aporte complementario de glucosa y se disminuye del riesgo de contagio por virus de hepatitis, en el caso de los pacientes que fuesen positivos23.
Sin embargo, el miedo a un sangrado excesivo durante la colocación del catéter, una inadecuada retirada de solutos y la ultrafiltración (UF) en presencia de ascitis, así como el riesgo incrementado de peritonitis bacteriana y de hipoalbuminemia han limitado su aplicación23,24.
La paracentesis se considera la primera línea de tratamiento para la ascitis a tensión. Dado que el tratamiento es continuo, la DP es un método lento y continuo de diálisis y pérdida de líquido que imita a la paracentesis diaria, y supone una alternativa para el tratamiento de estos pacientes, incluso para períodos prolongados. Por ello, los pacientes cirróticos con insuficiencia renal temporal o crónica podrían beneficiarse de la colocación del catéter peritoneal para llevar a cabo repetidos drenajes de líquido ascítico en casa22. Wilcox, et al.33 utilizaron con éxito los catéteres de DP para este fin, drenando una media de 7,6 litros en 129 minutos.
Colocación del catéter peritoneal
La inserción del catéter peritoneal puede realizarse mediante técnica percutánea o quirúrgica. No se ha demostrado un incremento de complicaciones hemorrágicas o de perforación intestinal en este tipo de pacientes22.
Marcus, et al.36 han descrito a cinco pacientes con tiempos de coagulación alargados a quienes se les colocó el catéter mediante técnica percutánea, sin complicaciones hemorragias.
Transporte peritoneal y adecuación
Se ha observado que los pacientes con ascitis presentan un incremento en la difusión de moléculas de urea, creatinina, fósforo y CO2, a través de la membrana peritoneal, así como un incremento en la capacidad de UF. El incremento en la UF no se correlaciona con la absorción de glucosa (D/D0) a las cuatro horas ni con la concentración de sodio en el efluente de diálisis (DP Na), probablemente por la producción de ascitis. El incremento en la capacidad de UF hace que el uso de soluciones hipertónicas sea excepcionalmente necesario22,24.
Durand, et al.37 describieron el comportamiento funcional del peritoneo en cuatro pacientes en los que se observó una mayor capacidad inicial de UF y altos aclaramientos de solutos. Selgas, et al.22, al igual que Durand, et al.37 describieron una mayor capacidad de UF en los pacientes cirróticos respecto a los no cirróticos.
Estado nutricional y pérdida peritoneal de proteínas
Uno de los problemas asociados con la pérdida de proteínas a través del efluente en estos pacientes es el riesgo de malnutrición. Sin embargo, en la serie de pacientes con cirrosis y ascitis tratados con DP descrita por Selgas, et al.22 estos autores observaron una pérdida inicial de proteínas en la membrana peritoneal al inicio del tratamiento con diálisis de hasta 30 g al día, pero posteriormente esta pérdida disminuyó en un promedio de 7 a 15 g al día. Este efecto se observó en los primeros tres meses del inicio de diálisis; posteriormente la disminución de la pérdida de proteínas se correlacionó con el incremento de albúmina sérica y recuperación de peso del paciente22.
Peritonitis
Existen discrepancias en cuanto a la mayor tasa de peritonitis asociada a pacientes cirróticos y ascitis comparada a la tasa de peritonitis en pacientes sin cirrosis. Así, Chow, et al.38 no encontraron diferencias en la incidencia de episodios de peritonitis entre pacientes con VHB con cirrosis frente a sin cirrosis (un episodio/19 paciente/meses en el grupo con cirrosis frente a un episodio/20,5 paciente/meses). De igual manera, De Vecchi, et al.39 encontraron una incidencia de peritonitis similar entre pacientes con cirrosis tratados con DP (un episodio/39 frente a 22 paciente/meses, NS). Sin embargo, Selgas, et al. observaron una mayor incidencia de peritonitis en pacientes con cirrosis tratados con DP en comparación con pacientes no cirróticos (un episodio/9 frente a 24 paciente/meses). En cuanto a la etiología asociada a las peritonitis en pacientes con cirrosis tratados con DP, ésta es variable. De Vecchi, et al.39 observaron que la mayoría de los microorganismos aislados fueron por grampositivos, principalmente especies de estafilococo en 14 episodios, y sólo dos episodios fueron causados por bacterias gramnegativas. Esto difiere de otros estudios en los que la etiología más frecuente fue secundaria a gramnegativos22.
Dado que la peritonitis bacteriana espontánea (PBE), complicación más frecuente directamente relacionada con la ascitis, está causada principalmente por bacterias gramnegativas, es difícil diferenciar qué episodios infecciosos se deben a la técnica dialítica y cuáles son secundarios a la propia enfermedad hepática. En cualquier caso, la visualización continua del líquido peritoneal por el drenaje diario permite un diagnóstico más temprano por la aparición de turbidez en el líquido de diálisis y evita la realización de paracentesis en caso de sospecha de PBE. Asimismo, por la posibilidad de disponer del catéter peritoneal, estos pacientes se podrían beneficiar de la administración intraperitoneal de antibióticos para el tratamiento de la peritonitis.
Supervivencia del paciente cirrótico en tratamiento con diálisis peritoneal (tabla 3)
En el estudio realizado por Marcus, et al.36, en nueve pacientes con cirrosis hepática, cinco de ellos sobrevivieron más de 18 meses, dos con dos años, uno con cuatro y otro con ocho años de DP. Bajo, et al.40 han descrito a seis pacientes con cirrosis y ascitis tratados con DP y con un seguimiento de 8 a 66 meses con buen control; tres pacientes fallecieron por causas no relacionadas con la técnica. Durand, et al.37 han descrito a cuatro pacientes y tres de ellos con una supervivencia mayor a dos años.
El estudio más reciente y con mayor número de pacientes es el realizado por De Vecchi, et al.39, quienes estudiaron a 21 pacientes en DP con cirrosis y los compararon con una cohorte histórica de pacientes en DP sin cirrosis. De los 21 pacientes, 11 tenían más de un año en DP y ocho pacientes más de dos años; no hubo diferencias en mortalidad en comparación con el grupo en DP sin cirrosis.
En resumen, el tratamiento de los pacientes con ERC con enfermedad hepática crónica y ascitis resulta de mayor complejidad debido a varios problemas asociados, incluidos la ascitis y otras complicaciones derivadas de la enfermedad hepática. Dada la elevada morbimortalidad derivada de la cirrosis se debe tener especial cuidado de cara al inicio e indicación del TRS en esta población, especialmente a los riesgos potenciales asociados a la HD. La DP supone una alternativa viable con varios beneficios potenciales, como mejor estabilidad hemodinámica y menor riesgo de sangrado. El riesgo teórico de mayor riesgo de peritonitis no ha quedado claramente demostrado a la vista de la experiencia clínica publicada, la cual tiende a mostrar una tasa similar de peritonitis entre pacientes en DP con y sin cirrosis. Además, la DP puede conseguir unos aclaramientos de solutos adecuados a la vez que permite alivio sintomático asociado a la ascitis. Por ello, pese a las escasas observaciones clínicas publicadas, la DP se puede considerar una modalidad de diálisis viable y efectiva para este grupo de pacientes.
Referencias Bibliográficas
1. Jang JW. Current status of liver diseases in Korea: Liver cirrosis. Korean J Hepatol 2009;15(6)(Suppl):40-9. [ Links ]
2. D'Amico G, Pagliaro L, Bosch J. The treatment of portal hypertension: A meta-analytic review. Hepatology 1995;22:332-54. [ Links ]
3. Floras JS, Legault L, Morali M, Hara K, Blendis LM. Increased sympathetic outflow in cirrhosis and ascites: Direct evidence from intraneural recordings. Ann Intern Med 1991;114:373-80. [ Links ]
4. Ginés P, Arroyo V, Quintero E. Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites: Results of a randomized study. Gastroenterology 1987;93:234-41. [ Links ]
5. Ochs A. The transjugular intrahepatic portoystemic stent-shunt procedure for refractory ascites. N Engl J Med 1995;332:1192-7. [ Links ]
6. Pinto PC, Amerian J, Reynolds TB. Large-volume paracentesis in nonedematous patients with tense ascites: Its effect on intravascular volume. Hepatology 1988;8:207-10. [ Links ]
7. Conn H, Atterbury C. Cirrhosis: Diseases of the liber, 7th edition. In: Schiff L, Schiff E (eds.). Philadelphia: Lippencott Company; 1993. p. 875. [ Links ]
8. Runyon BA. Care of patients with ascites. N Engl J Med 1994;330:337-42. [ Links ]
9. Ginés P, Quintero E, Arroyo V. Compensated cirrhosis: natural history and prognostic factors. Hepatology 1987;7:122-8. [ Links ]
10. Runyon BA. AASLD Practice Guidelines Comitee. Management of adult patients with ascites due to cirrhosis: an update. Hepatology 2009;49:2087-107. [ Links ]
11. Lieberman FL, Denison EK, Reynolds TB. The relationship of plasma volume, portal hypertension, ascites, and renal sodium retention in cirrhosis: The overflow theory of ascites formation. Ann NY Acad Sci 1970;170:292-5. [ Links ]
12. Schrier RW, Arroyo V, Bernardi M, Epstein M, Henriksen JH, Rodés J. Peripheral arterial vasodilation, hypothesis: a proposal for the initiation of renal sodium and water retention in cirrhosis. Hepatology 1988;8:1151-7. [ Links ]
13. Asbert M, Ginés A, Ginés P, Jiménez W, Claria J, Saló J, et al. Circulating levels of endothelin in cirrhosis. Gastroenterology 1993;104:1485-91. [ Links ]
14. Wensing G, Lotterer E, Link I, Hahn EG, Fleig WE. Urinary sodium balance in patients with cirrhosis: relationship to quantitative parameters of liver function. Hepatology 1997;26:1149-55. [ Links ]
15. Arroyo V, Clària J, Salo J, Jiménez W. Antidiuretic hormone and the pathogenesis of water retention in cirrosis with ascites. Semin Liver Dis 1994;14:44-58. [ Links ]
16. Ros J, Jiménez W, Lamas S. Nitric oxide production in arterial vessels of cirrhotic rats with ascites: role of endogenous nitric oxide. Hepatology 1992;15:343-60. [ Links ]
17. Clària J, Jiménez W, Ros J, Rigol M, Angeli P, Arroyo V, et al. Pathogenesis of arterial hypotension in cirrhotic rats with ascites: role of endogenous nitric oxide. Hepatology 1992;15:343-9. [ Links ]
18. Moore KP, Wong F, Ginés P, Bernardi M, Ochs A, Salerno F, et al. The management of ascites in cirrhosis: report on the consensus conference of the international Ascites Club. Hepatology 2003;38:258-66. [ Links ]
19. Stanley MM, Ochi S, Lee KK, Nemchausky BA, Greenlee HB, Allen JI, et al. Peritoneovenous shunting as compared with medical treatment in patients with alcoholic cirrhosis and massive ascites. Veterans Administration Cooperative Study on Treatment of alcoholic cirrhosis with ascites. N Engl J Med 1989;321:1632-8. [ Links ]
20. Runyon BA. Historical aspects of treatment of patients with cirrhosis and ascites. Semin Liver Dis 1997;17:163-73. [ Links ]
21. García-Pagán JC, Salmerón JM, Feu F, Luca A, Ginés P, Pizcueta P, et al. Effects of low-sodium diet and spironolactone on portal pressure in patients with compensated cirrhosis. Hepatology 1994;19:1095-9. [ Links ]
22. Selgas R, Bajo MA, Del Peso G, Sánchez-Villanueva R, González E, Romero S, et al. Peritoneal dialysis in the comprehensive management of end-stage renal disease patients with liver cirrosis and ascites: practical aspects and review of the literatura. Perit Dial Int 2008;28:118-22. [ Links ]
23. Chaudhary K, Khanna R. Renal replacement therapy in end-stage renal disease patients with chronic liver disease and ascites: role of peritoneal dialysis. Perit Dial Int 2007;28:113-7. [ Links ]
24. Howard CS, Teitelbaum I. Renal replacement therapy in patients with chronic liver disease. Semin Dial 2005;18(3):212-6. [ Links ]
25. Johnson DW, Dent H, Yao Q, Trasanesu A, Huang C. Frequencies of hepatitis B and C infections among haemodialysis and peritoneal dialysis patients in Asian-Pacific countries: analysis of registry data. Nephrol Dial Transplant 2009;24:1598-603. [ Links ]
26. Andrew R, Hariharan S, Saha V. Biochemical evaluation of ultrafiltrate in dialysis-dependent HBsAG-positive patients. Nephron 1988;49:88. [ Links ]
27. Kroes AC, Van Bommel EF, Niesters HG, Weimar W. Hepatitis B viral DNA detectable in dialysate. Nephron 1994;67:369. [ Links ]
28. Cendoroglo Neto M, Draibe SA, Silva AE. Incidence of and risk factors for hepatitis B virus and hepatitis C virus infection among haemodialysis and CAPD patients: evidence for environmental transmission. Nephrol Dial Transplant 1995;10:240-65. [ Links ]
29. Sun J, Yu R, Zhu B, Wu J, Larsen S. Hepatitis C infection and related factors in hemodialysis patients in China: systematic review and meta-analysis. Ren Fail 2009;31(7):610-2. [ Links ]
30. Puttinger H, Vychytil A. Hepatitis B and C in peritoneal dialysis patients. Semin Nephrol 2002;22(4):351-60. [ Links ]
31. Weinstein T, Tur-Kaspa R, Chagnac A, Korzets A, Ori Y, Zevin D, et al. Hepatitis C infection in dialysis patients in Israel. Isr Med Assoc 2001;3:174-7. [ Links ]
32. Natoy SN, Pereira BJ. Hepatitis C virus in chronic dialysis patients. Minerva Urol Nephrol 2005;57(83):175-97. [ Links ]
33. Wilcox CM, Woods BL, Mixon HT. Prospective evaluation of a peritoneal dialysis catheter system for large volume paracentesis. Am Coll Gastroenterol 1992;87(10):1443-6. [ Links ]
34. Poulos AM, Howard L, Eisele G, Rodgers JB. Peritoneal dialysis therapy for patients with liver and renal failure with ascites. Am Coll Gastroenterol 1993; 88(1):109-12. [ Links ]
35. Wilkinson SP, Weston MJ, Parsons V, Williams R. Dialysis in the treatment of renal failure in patients with liver disease. Clin Nephrol 1977;8(1):287-92. [ Links ]
36. Marcus RG, Messana J, Swartz R. Peritoneal dialysis in end-stage renal disease patients with preexisting chronic liver disease and ascites. Am J Med 1992;93:35-40. [ Links ]
37. Durand PY, Freida P, Chanliau J. Long-term follow-up in cirrhotic patients with chronic renal failure undergoing CAPD. Perit Dial Int 1993;13(Suppl 1):47. [ Links ]
38. Chow KM, Szeto CC, Wu AKL, Leung CB. Continuous ambulatory peritoneal dialysis in patients with hepatitis B liver disease. Perit Dial Int 2006;26:213-17. [ Links ]
39. De Vecchi AF, Colucci P, Salerno F, Scalamogna A, Ponticelli C. Outcome of peritoneal dialysis in cirrhotic patients with chronic renal failure. Am J Kid Dis 2002;40(1):161-8. [ Links ]
40. Bajo MA, Selgas R. CAPD for treatment of ESRD patients with ascites secondary to liver cirrhosis. Adv Perit Dial 1994;10:73-6. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Silvia Ros Ruiz,
Unidad de Nefrología,
Hospital Regional Carlos Haya,
Avda. Carlos Haya, s/n,
29620, Málaga
E-mail: sirosru@yahoo.es
Enviado a Revisar: 22 Mar. 2011
Aceptado el: 16 Jun. 2011














