INTRODUCCIÓN
La reparación quirúrgica de aneurismas de aorta y arterias iliacas ha sido clásicamente una cirugía de alta complejidad y asociada a graves complicaciones. Entre ellas se encuentran las fístulas aortoentéricas (FAE) que pueden llegar a ser un drama tanto para el paciente como para el cirujano. Se calcula que entre un 4 y un 5 % de los pacientes con prótesis vasculares van a presentar infección de la misma (1,2). Múltiples son los factores que se asocian a esta complicación y entre ellos se encuentran los factores quirúrgicos (3).
El tratamiento de la FEA se presenta como un reto donde el explante de la prótesis asociado a antibioterapia intensiva se muestra como los pilares fundamentales en la mayoría de casos. A pesar de ello, la mortalidad es elevada (> 50 %) así como la pérdida de algún miembro (> 25 %) (1,4).
CASO CLÍNICO
Mujer de 58 años con cuadro clínico de meses de evolución de isquemia crónica de miembro inferior grado III, diagnosticándose de síndrome de Leriche. Como antecedentes destacables es fumadora (30 paquetes/año) y presentó un cáncer de cérvix estadio IIB en 2010 tratado mediante quimiorradioterapia, braquiterapia e histerectomía.
Con dicho diagnóstico, la paciente se somete a bypass aortobifemoral sin complicaciones durante la intervención. En el posoperatorio inicia antibioterapia a partir del 26.º día posquirúrgico por sospecha de infección de prótesis. Al 32.º posoperatorio, ante la mala evolución clínica y analítica asociado a cuadro de diarreas y rectorragias se realiza TAC (Fig. 1) donde se objetiva la rama izquierda de la prótesis vascular atravesando el colon sigmoide, decidiéndose una intervención urgente. En un primer tiempo se realiza bypass axilo-poplíteo bilateral con prótesis de PTFE de 8 mm. Posteriormente se accede a cavidad abdominal objetivando intenso síndrome adherencial y la rama izquierda de la prótesis vascular atravesando el sigma, el cual se encuentra firmemente adherido a pelvis. En primer lugar, se realiza cierre directo de la aorta y de ambas femorales con parche de vena y luego se completa una intervención de Hartmann incluyendo la prótesis (Fig. 2) y resección ileocecal de necesidad con anastomosis ileocólica.
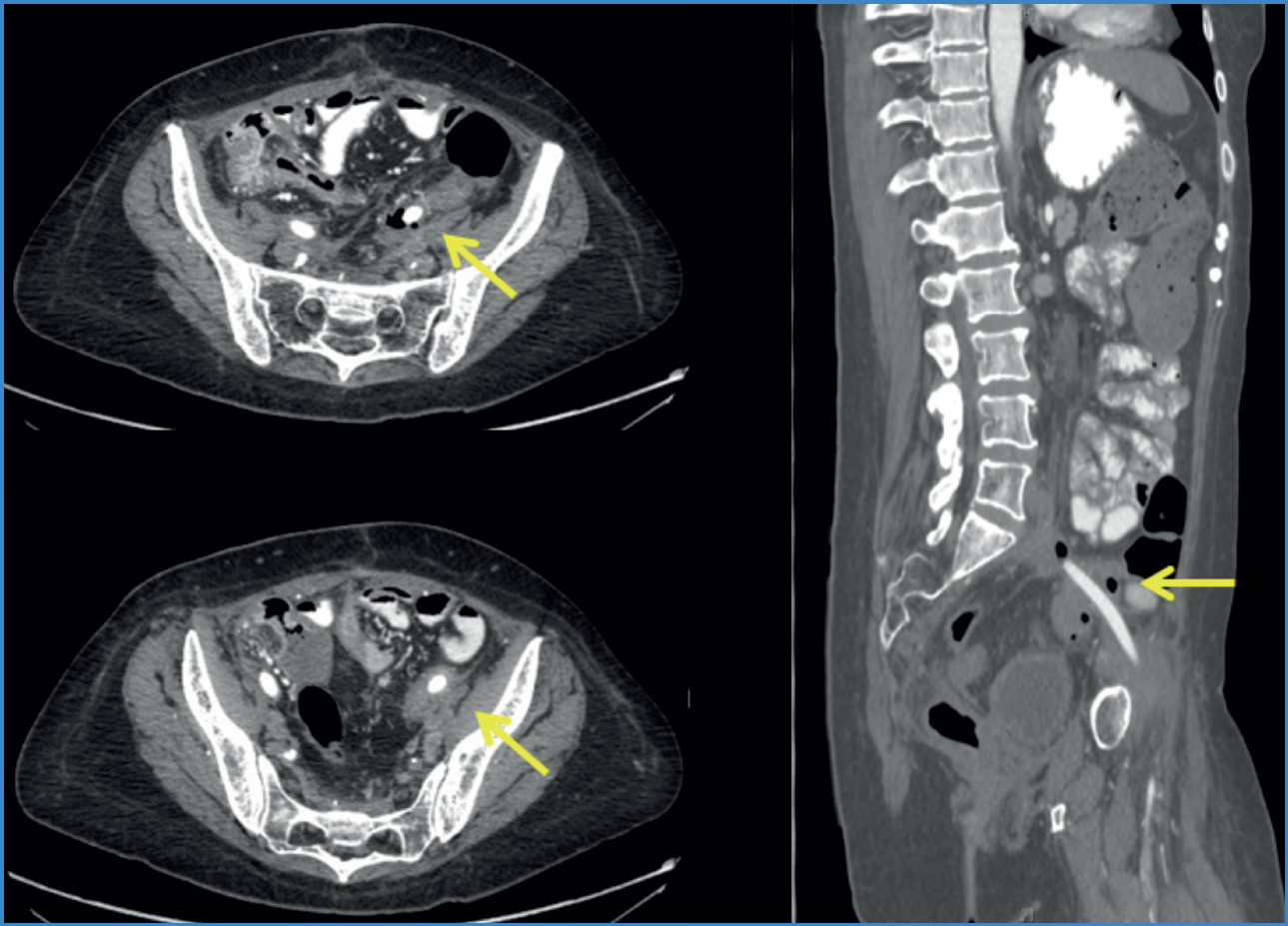
Figura 1. TAC en cortes axiales y sagital. La flecha amarilla señala localización de prótesis atravesando el sigma.
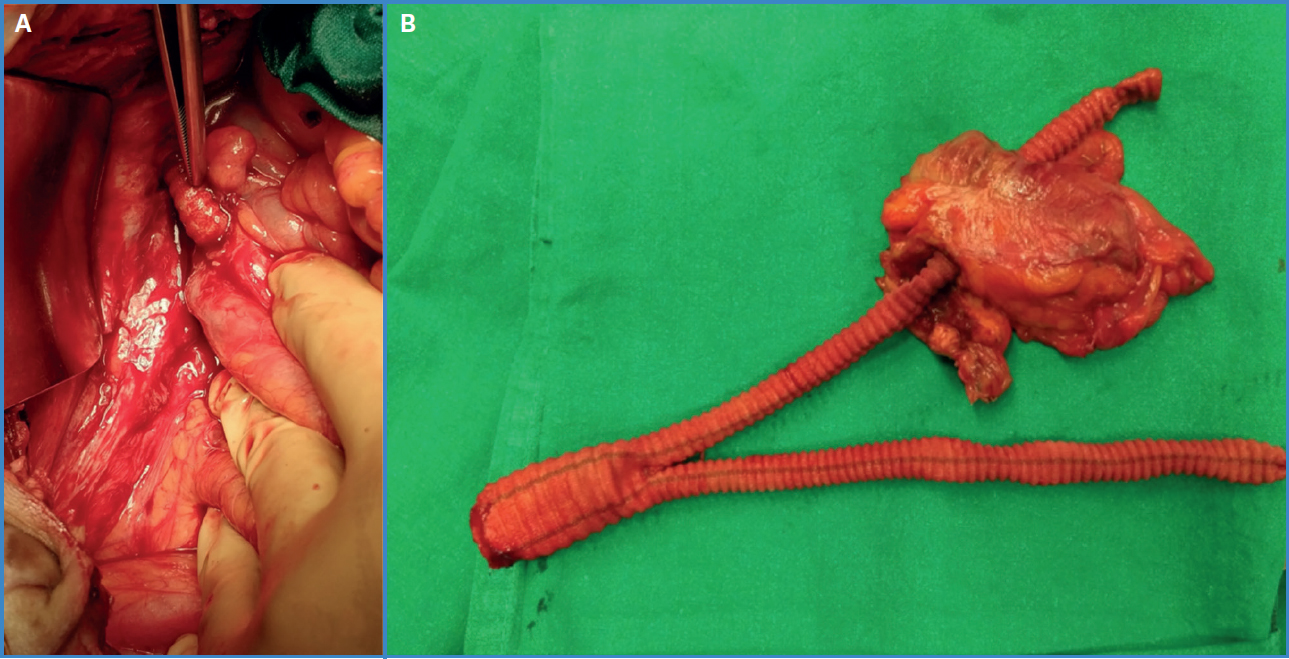
Figura 2. A. Prótesis introducida en la luz colónica durante el acto quirúrgico. B. Pieza quirúrgica con la resección colónica y la prótesis explantada.
Inicialmente la evolución es mala con necesidad de relaparotomía al 6.º día posoperatorio por dehiscencia de anastomosis ileocólica, completándose hemicolectomía derecha y realizándose ileostomía terminal. La evolución es favorable, siendo dada de alta a planta tras 16 días en reanimación. Continúa la evolución lenta y progresiva con antibioterapia de amplio espectro y buena perfusión distal de miembros inferiores, por lo que es dada de alta a domicilio al 49.º día de la última intervención.
Actualmente la paciente se encuentra pendiente de reconstrucción del tránsito intestinal, con buena perfusión de miembros inferiores y sin signos de oclusión de ambos bypass.
DISCUSIÓN
Las FAE suponen un subtipo de infección aórtica de elevada severidad con una mortalidad del 50 % de los pacientes (5). Los factores relacionados con la infección protésica dependen fundamentalmente del paciente (diabetes, enfermedad renal, inmunosupresión) y del tipo de patología (coartación aórtica, cirugía urgente, asociación a otros procedimientos digestivos) (1). Sin embargo, y aunque hay pocos casos publicados, la FEA puede deberse a la técnica quirúrgica (4).
En nuestra paciente, a pesar de que la cirugía de coartación aórtica en condiciones normales está asociada a un bajo índice de infección, el hecho de realizar una fístula iatrogénica del sigma ha predispuesto la aparición de una FEA. En este caso, el antecedente de cirugía y radioterapia pélvica ha favorecido una fibrosis de los tejidos y adherencias del sigma a la pelvis, lo que ha permitido que la tunelización de la prótesis haya pasado a través.
El diagnóstico y manejo de las complicaciones de las FEA es altamente complejo. Se requiere la valoración de criterios clínicos, radiológicos y microbiólogicos para establecer el diagnóstico (1,2). En lo referente a las técnicas de imagen, el TAC es considerado hoy en día la técnica de elección, si bien parece que el FDG-PET/TAC puede ser superior en estudios realizados en los últimos años (6). Los hallazgos de periaortitis, pseudoaneurisma y la alta sospecha clínica (perioperatorio de cirugía vascular) suelen ser los datos más específicos (5,7). En nuestro caso, además de los datos de infección, se pudo corroborar el paso de la prótesis a través de la luz colónica mediante esta técnica.
El manejo en estos casos debe basarse en antibioterapia de amplio espectro asociado al explante de la prótesis y reconstrucción vascular extraanatómica de forma precoz, asociado a las derivaciones digestivas pertinentes según el órgano afecto (1,3,8).
En conclusión, la perforación del colon sigmoide es una posible complicación en la tunelización de ramas protésicas en el bypass aortofemoral, especialmente en pacientes con radioterapia pélvica. El manejo de la FEA consecuente presenta una elevada morbimortalidad y requiere un tratamiento médico-quirúrgico agresivo.














