INTRODUCCIÓN
La anestesia en cirugía vascular se caracteriza por dar tratamiento a una amplia variedad de procesos patológicos.
Si tenemos en cuenta las comorbilidades que suelen presentar estos pacientes, además de una alta frecuencia de indicaciones urgentes y emergentes, el contexto de la cirugía vascular incluye procesos que conllevan un alto riesgo (1). El anestesiólogo intenta contribuir a la disminución de las complicaciones y de la mortalidad durante todo el perioperatorio con el establecimiento de programas de prehabilitación y de recuperación acelerada (2).
En el estudio ARISCAT sobre 23 136 anestesias practicadas en Cataluña en 2003, se describió que la cirugía vascular representaba el 3,3 % de todos los procedimientos y que la anestesia regional era la técnica más empleada hasta en un 53,9 % de los casos, seguida de la sedación (28,5 %) (3).
En los últimos años y tras los avances técnicos en el desarrollo de la cirugía endovascular, ha habido un incremento importante en el número de pacientes sometido a este tipo de técnicas.
Tanto la hipertensión arterial como la diabetes son factores de riesgo para el desarrollo de complicaciones en pacientes con COVID-19 (4). La aparición de eventos tromboembólicos (5) en enfermos con COVID-19 merece especial atención en nuestros pacientes, quienes presentan lesiones ateroscleróticas vasculares.
Por todo lo previamente expuesto, esta encuesta nació con el objetivo de conocer aspectos claves del perioperatorio de cirugía vascular, además del impacto de la pandemia de COVID-19, incluyendo a los distintos hospitales de España.
MATERIAL Y MÉTODOS
La Sección de Anestesiología Cardíaca, Vascular y Torácica de la Sociedad Española de Anestesiología y Reanimación (SEDAR) diseñó una encuesta telemática basada en 29 preguntas mediante Google Forms®. La encuesta se envió a todos los miembros de la SEDAR a través de correo electrónico y pudo responderse desde el 15 febrero hasta el 15 de abril de 2021. La participación fue voluntaria, anónima y no se recogieron datos clínicos sobre pacientes en ninguna pregunta. Los participantes tuvieron la opción de dejar su correo electrónico para establecer contacto para futuros proyectos de investigación. Estos datos fueron tratados según normativas de confidencialidad.
La encuesta se estructuró en cinco bloques (anexo 1):
1. Cirugía de la endarterectomía carotídea.
2. Reparación de aneurisma de aorta abdominal y torácica.
3. Cirugía arterial y venosa de miembros inferiores (oclusiva, aneurismática y, ocasionalmente, posdisección o postraumática).
4. Impacto de la pandemia por la COVID-19 sobre la programación quirúrgica en cirugía vascular.
5. Programas de recuperación intensificada.
6. Otras preguntas (edad, género, tiempo trabajando como anestesiólogo, etc.).
La explotación de los datos se llevó a cabo por los miembros de la Sección de Anestesiología Cardíaca, Vascular y Torácica de la SEDAR mediante el programa Jamovi®, versión 1.6.18.
RESULTADOS
Descripción general de la muestra obtenida
Un total de 204 anestesiólogos respondieron a la encuesta. El 57,1 % fueron mujeres; un 40,4 %, hombres y un 2,5 % prefirieron no contestar a esta pregunta.
El 78,8 % de los anestesiólogos trabajaban en hospitales terciarios y un 21,2 %, en hospitales secundarios. En un 3,6 % de los hospitales, no se operan aortas torácicas descendentes ni abdominales. En un 14,7 %, se intervienen < 25 casos al año; en el 41,4 %, 25-50 casos, y en el 29,8 %, 51-100 casos.
En cuanto a los años de experiencia, el 13,1 % llevaba trabajando menos de 5 años; el 16,2 %, entre 5 y 9 años; el 15,2 %, entre 10 y 15 años, y, finalmente, el 55,6 %, más de 15 años. Su ámbito laboral era en el 45,3 % en anestesia de cirugía vascular y otras especialidades quirúrgicas; el 20,8 %, anestesia de cirugía cardíaca, vascular y torácica (ACVT); un 15,1 %, ACVT y cuidados críticos; un 5,2 % eran residentes en formación; finalmente, el 13,6 % se dedicaban a otras especialidades anestésicas, incluyendo un 1 % cuyo ámbito de actuación eran las unidades de cuidados críticos de anestesia.
Bloque 1. Endarterectomía carotídea (EC)
La técnica de elección anestésica para la endarterectomía carotídea se muestra en la figura 1.

Figura 1. Técnica anestésica de elección según el procedimiento de cirugía vascular (tanto por ciento y cifra).
En el 71 % de los casos, se lleva a cabo una monitorización básica (incluyendo la de la consciencia), acompañada de presión arterial invasiva y espectroscopia cercana al infrarrojo cerebral (NIRS); en un 22,8 %, una monitorización básica y de la presión arterial invasiva; en un 1,5 % de los casos, monitorización básica. Finalmente, en otro 1,5 %, se añaden además potenciales evocados (PESS), con presencia del neurofisiólogo, a la monitorización básica con presión arterial invasiva y NIRS.
Para la colocación de la derivación (shunt) durante el procedimiento, en un 40 % de las ocasiones se guían por la medición de la presión posestenosis; en un 36,9 %, se realiza a criterio del cirujano, sin medición de ninguna de las presiones; en un 15,4 % de las ocasiones, se miden las presiones preestenosis; el 7,7 % restante de los casos, eligieron otras opciones: colocar siempre la derivación, medir presiones pos- y preestenosis o guiarse por la presión de arteria radial, por el flujo de retorno distal o por la monitorización neurológica del paciente despierto.
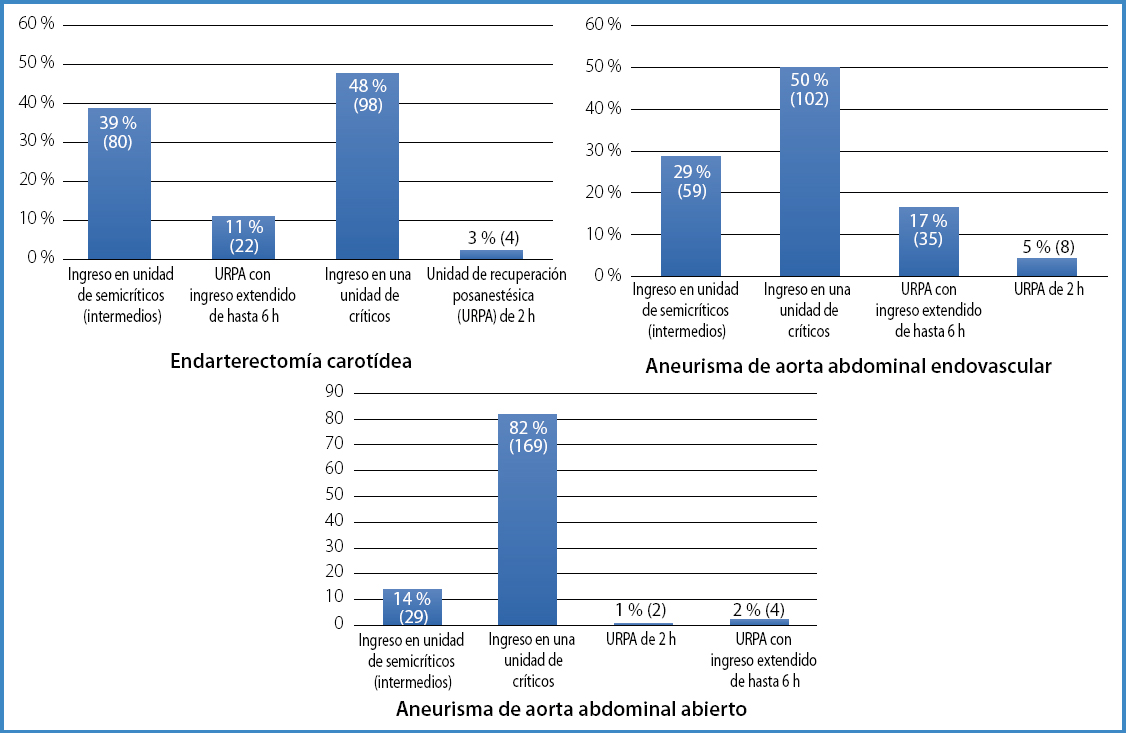
El destino posoperatorio de los pacientes intervenidos de endarterectomía carotídea puede verse en la figura 2.
Bloque 2. Reparación de aneurisma de aorta abdominal y torácica
La técnica anestésica de elección para la reparación electiva de un aneurisma de aorta abdominal endovascular (EVAR) se muestra en la figura 1. El destino posoperatorio en las EVAR sin incidencias se muestra en la figura 2.
En el caso de la cirugía endovascular sobre la aorta torácica (TEVAR), el drenaje de líquido cefalorraquídeo (LCR) se coloca el día antes de la cirugía en un 38,3 % de los casos; en un 51,6 % de las veces, se pone en el quirófano el mismo día de la cirugía, y, en último lugar, en un 10,1 % de las ocasiones, se inserta en el posoperatorio si aparece sintomatología de isquemia medular.
La colocación de este catéter se lleva a cabo por el anestesiólogo en un 89,4 % de los casos. En un 9 %, es un neurocirujano quien lo inserta. En un 0,5 % de los hospitales, el catéter es introducido por el anestesiólogo o el cirujano vascular indistintamente. En otro 0,5 % de los casos, es el cirujano vascular quien lo coloca. Finalmente, un 0,5 % de hospitales lo reparte entre anestesiólogos y neurocirujanos.
Este tipo de pacientes con afectación torácica son monitorizados intraoperatoriamente, como se muestra en la figura 3.
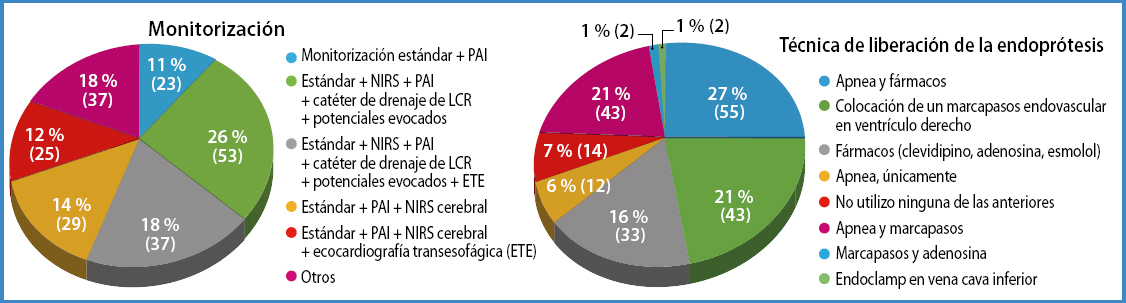
Figura 3. Monitorización y técnica utilizada para liberar la endoprótesis en la cirugía endovascular sobre la aorta torácica (tanto por ciento y número).
En el momento de la liberación de la endoprótesis se utilizan las maniobras que pueden verse en la figura 3.
En relación con la pregunta de si se realizaban sesiones multidisciplinares de forma periódica (cirugía vascular, cirugía cardíaca y radiología), un 68,7 % de los encuestados contestó que no; un 21,5 %, que sí, y un 9,7 % desconocía si estas se llevaban a cabo.
La técnica anestésica de elección para la reparación electiva de un aneurisma de aorta abdominal abierto (AAA) puede verse en la figura 1.
El destino posoperatorio tras la cirugía de AAA sin incidencias se resume en la figura 2.
Bloque 3. Cirugía arterial y venosa de miembros inferiores
En los pacientes sometidos a angioplastia percutánea, la técnica anestésica utilizada preferentemente es la anestesia general con sedación (51,5 %), seguida de la anestesia neuroaxial (42,4 %). En un 6,1 % de los casos se realiza una anestesia general.
El bloqueo nervioso periférico acompañado o no de sedación es de elección (69 %) en el caso de los pacientes intervenidos de amputación digital y transmetatarsiana. La anestesia neuroaxial se realiza en un 30,5 % de los pacientes. Un 0,5 % de los casos se interviene con anestesia general.
En la amputación supra- o infracondílea, el 89,9 % de las veces se lleva a cabo una anestesia neuroaxial con o sin sedación; un 5,1 %, con bloqueo nervioso periférico acompañado de sedación o sin ella, y el 5 % de las veces, se realiza una anestesia general.
Bloque 4. Programación de cirugía vascular durante la pandemia por COVID-19
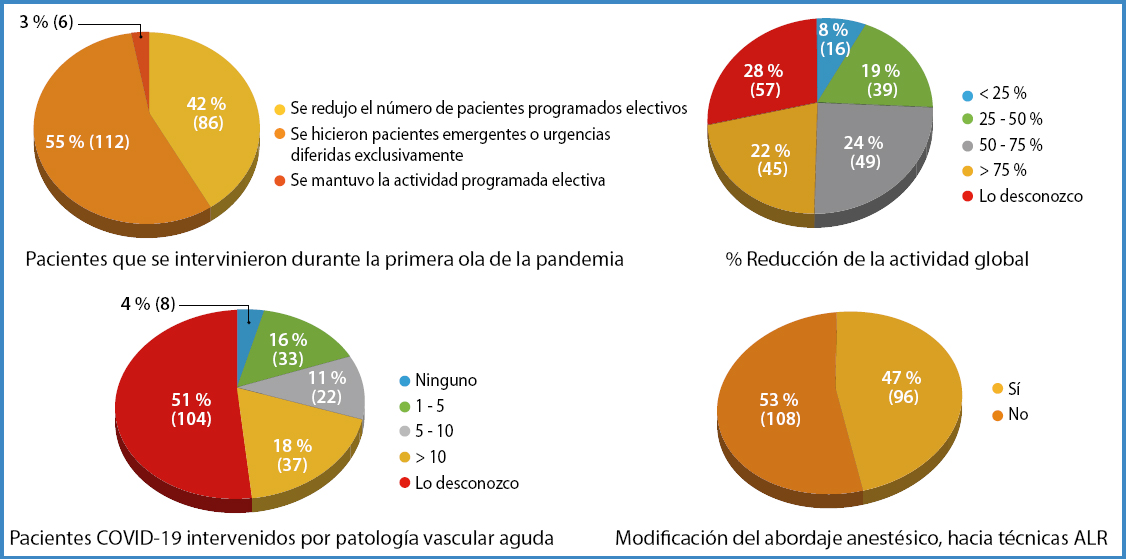
En la figura 4 se muestran una serie de datos relativos a la actividad quirúrgica y anestésica en cirugía vascular durante la pandemia: tipo de pacientes de cirugía vascular que se intervinieron durante la primera ola de la pandemia, reducción de la actividad global en cirugía vascular en comparación con los últimos tres meses de 2019, número de pacientes con COVID-19 intervenidos por patología vascular aguda hasta enero de 2021, desde el comienzo de la pandemia, y modificación del abordaje anestésico, con una predilección hacia las técnicas locorregionales.
Bloque 5. Programas de recuperación intensificada
En un 80,2 % de los hospitales encuestados no existe un programa de prehabilitación adaptada a los pacientes con enfermedad vascular. En un 6,8 %, lo había, pero se canceló en la situación actual de pandemia. Un 13 % de los centros posee este tipo de circuito.
En relación con un programa protocolizado de recuperación acelerada, en un 72,2 % de los casos no existe. En un 17,2 %, se encuentra en fase de implementación. Un 10,6 % de los hospitales ya tiene implementada la recuperación acelerada de sus pacientes en cirugía vascular.
DISCUSIÓN
Hasta la fecha, y que los autores sepamos, esta es la primera encuesta llevada a cabo en España en relación con el manejo anestésico del paciente de cirugía vascular en la que, además de recoger datos generales, se estudian aspectos relativos a cambios llevados a cabo durante la pandemia por COVID-19.
El número de anestesiólogos que contestaron a la encuesta fue elevado (204 personas). Aunque inicialmente la participación debía ser de profesionales adscritos a la Sociedad Española de Anestesiología y Reanimación (SEDAR), aumentó debido a la difusión por las redes sociales del enlace de la encuesta. Por lo tanto, podemos decir que existe una representación muy amplia de anestesiólogos, la mayoría de ellos con su práctica clínica habitual desarrollada en grandes hospitales y con una amplia experiencia laboral en el ámbito de la cirugía vascular. Además, en 3 de cada 10 hospitales se realizan más de 50 cirugías sobre aorta (incluyendo aorta torácica descendente y abdominal). Son hospitales idóneos para intervenir este tipo de patología, ya que el programa GIRFT (Getting It Right First Time), del Departamento de Salud del Reino Unido, considera que la realización de 60 casos por año disminuye la variabilidad en los resultados y mejora el pronóstico de los pacientes (6).
En nuestra muestra, la anestesia general fue la más frecuentemente utilizada para la endarterectomía carotídea (EC). A pesar de que en la actualidad todavía existe controversia sobre qué técnica anestésica es mejor para su abordaje, un reciente metaanálisis concluye que la anestesia local no ofrece resultados inferiores a la anestesia general y la correcta elección del paciente (7) es el factor determinante. La monitorización básica, acompañada de una canalización arterial y de NIRS, es la forma más común de asegurar las condiciones óptimas del paciente. Sorprendentemente, en un 1,5 % de los casos no se lleva a cabo monitorización con arteria radial.
En cuanto a la colocación o no de una derivación o shunt como medida de protección cerebral, la medición de presiones posestenosis, junto con la decisión del cirujano, son las maneras más habituales de guiarlo. Esto es así a pesar de que el análisis electroencefalográfico o de potenciales evocados somatosensoriales (PESS) han demostrado ser métodos más útiles para indicar que no se coloque (8). La mayoría de pacientes ingresa en una unidad de cuidados críticos quirúrgicos o en una unidad de intermedios debido a que complicaciones como hematomas, ACV isquémico o hemorrágico, crisis hipertensivas y el síndrome de hiperperfusión requieren una actuación rápida y llevada a cabo por anestesiólogos familiarizados con este tipo de incidentes graves y agudos.
En cuanto a la reparación endovascular electiva del aneurisma de aorta abdominal, según nuestra muestra, la suma de anestesia local o locorregional con sedación se reparte prácticamente a partes iguales con el porcentaje de la anestesia general (56 % frente al 45 %). Este resultado se refleja también en la literatura científica, dado que no existe una evidencia clara de que una u otra técnica sea mejor que otra para el pronóstico de los pacientes cuando los casos son electivos y correctamente seleccionados (9). Es en el caso de la cirugía emergente de manejo endovascular del aneurisma roto, en donde el pronóstico parece mejorar cuando se lleva a cabo una anestesia local (10). En un 22 % de los encuestados, el destino posoperatorio de este tipo de pacientes es una unidad de recuperación posanestésica (URPA; 2 horas) o una URPA extendida (6 horas). Aunque no disponemos de estos datos, consideramos que los pacientes de este grupo serían aquellos seleccionados en los que se hubiera aplicado una técnica local o locorregional y sedación.
En relación a la cirugía de aorta torácica endovascular, la inserción intraoperatoria llevada a cabo por el anestesiólogo de un catéter para monitorización y drenaje de líquido cefalorraquídeo (LCR) continúa siendo lo más frecuente. La utilización de este catéter profiláctico en casos bien seleccionados y de manera protocolizada, junto con los potenciales evocados somatosensoriales, han demostrado ser métodos eficaces para la prevención de síntomas derivados de isquemia medular en la cirugía sobre aorta torácica (11). La hipotensión necesaria durante el momento de la liberación de la endoprótesis en aorta proximal se produce en muchos casos mediante una frecuencia ventricular rápida estimulada por un marcapasos transitorio. También la utilización de fármacos, como la adenosina y el clevidipino, se emplean habitualmente.
Finalmente, debemos destacar que, para el manejo de este tipo de patología, únicamente el 21,7 % de los encuestados contestó que sí hacía reuniones multidisciplinares. Sería importante que este número se viera incrementado en el futuro, dado que con ello se mejora la calidad de la atención, la seguridad y el pronóstico de nuestros pacientes.
La anestesia general combinada con la analgesia epidural es la técnica de elección para la reparación electiva del AAA abierto, con lo que los pacientes se ven beneficiados de una disminución de la morbimortalidad posoperatoria en comparación con una anestesia general aislada (12). El destino posoperatorio más frecuente, dada la gravedad de la patología y la elevada comorbilidad de los pacientes, sigue siendo una unidad de cuidados críticos posquirúrgicos, seguida de la unidad de intermedios o semicríticos.
En los procedimientos de cirugía arterial y venosa de miembros inferiores, la anestesia locorregional acompañada o no de sedación es la técnica de elección, con lo que se contribuye así a los beneficios que esta asociación aporta (13).
Casi en el 100 % de los hospitales se redujo la actividad quirúrgica programada en cirugía vascular durante la primera ola de la pandemia, sin que podamos ser capaces de distinguir, debido a la metodología de la encuesta realizada, los tipos de procedimientos más afectados. De hecho, en un 55 % de los casos únicamente se llevó a cabo cirugía emergente o urgencias diferidas. Nos encontramos con una reducción de la actividad de más del 50 % en la mayoría de los hospitales, al igual que ocurrió en otros países (14). Estos resultados coinciden con los publicados en una reciente revisión, en la que, además, se evidenció un incremento de la mortalidad en los pacientes con COVID-19 positivo (15). La patología vascular aguda es frecuente y, dada la elevada incidencia de eventos trombóticos asociados a la COVID-19, aún se vio más incrementada (16). Un número elevado de anestesiólogos modificó su manejo anestésico hacia una técnica locorregional, tal y como recomiendan las guías, con el fin de evitar el riesgo de transmisión (17,18).
Los programas de recuperación acelerada (Fast-track Surgery o Enhanced Recovery Programmes, ERP) consisten en la aplicación multidisciplinar y estandarizada de medidas y de estrategias en el perioperatorio a los pacientes sometidos a procedimientos quirúrgicos, con objetivos beneficiosos para ellos. Según los resultados obtenidos, no se aplican este tipo de programas en los pacientes de cirugía vascular, a pesar de que la evidencia científica ha demostrado que con ellos se mejora la recuperación del paciente (al disminuir las complicaciones posoperatorias y la mortalidad), así como la gestión de recursos (19,20). Esto puede deberse a que, hasta la fecha, no existen unas guías clínicas nacionales de esta índole en cirugía vascular.
Las limitaciones de este estudio son las inherentes a su metodología, ya que se trata de un cuestionario enviado a anestesiólogos miembros de la SEDAR y, por tanto, existe un elevado número de profesionales que no han recibido la invitación para responderlo, por lo que es imposible compartir sus experiencias. Únicamente respondió la encuesta un 5,1 % de los miembros de la sociedad, lo que constituye también una limitación importante a la hora de conocer la opinión y la experiencia del resto de profesionales. Es probable que ese porcentaje de respuesta sea debido a que solo los anestesiólogos que llevan a cabo actos anestésicos de cirugía vascular, y no todos, contestaron.
En conclusión, podemos decir que existe una diversidad importante en cuanto al manejo anestésico de los pacientes de cirugía vascular. Sin embargo, los anestesiólogos somos cada vez más conscientes de que la analgesia mediante técnicas locorregionales mejora la calidad de la atención y disminuye la morbilidad de estos pacientes. Los tres determinantes para la actuación del anestesiólogo son el paciente, su patología y la idiosincrasia de cada centro. Lamentablemente, los programas de recuperación acelerada en cirugía vascular no están ampliamente implementados en España.
Finalmente, los resultados ponen de manifiesto que durante la primera ola de la pandemia por la COVID-19, la cirugía vascular quedó prácticamente reducida a la cirugía urgente y emergente, en la que se siguieron las recomendaciones de las diferentes sociedades científicas, como la SEDAR y la Sociedad Española de Angiología y Cirugía Vascular (SEACV).
Anexo 1. Preguntas organizadas por bloques
A. Área temática “endarterectomía carotídea (EC)”
B. Área temática “cirugía sobre aorta”
-
1. La técnica anestésica de elección para la reparación electiva de un aneurisma de aorta abdominal endovascular (EVAR) es:
-
2. El destino posoperatorio ante cirugía EVAR sin incidencias es:
-
3. En cirugía endovascular sobre la aorta torácica, ¿cuándo se coloca el drenaje de líquido cefalorraquídeo (LCR)?:
-
4. ¿Quién pone el catéter de líquido cefalorraquídeo?
-
5. En cirugía endovascular sobre la aorta torácica, habitualmente se procede a la siguiente monitorización:
– Monitorización estándar + PAI.
– Estándar + PAI + NIRS cerebral.
– Estándar + PAI + NIRS cerebral + ecocardiografía transesofágica (ETE).
– Estándar + NIRS + PAI + catéter de drenaje de LCR + potenciales evocados.
– Estándar + NIRS + PAI + catéter de drenaje de LCR + potenciales evocados + ETE.
– Otros (especificar).
-
6. En cirugía endovascular sobre la aorta torácica, ¿qué técnica emplea en el momento de la liberación de la endoprótesis torácica cuando esta es muy proximal?
-
7. Se realizan sesiones multidisciplinares (cirugía vascular, anestesiología, cirugía cardíaca y radiología) de forma periódica?
-
8. La técnica anestésica de elección para la reparación electiva de un aneurisma de aorta abdominal (AAA) abierto es:
-
9. El destino posoperatorio ante cirugía AAA abierto sin incidencias es:
C. Área temática “cirugía arterial y venosa de miembros inferiores”
-
1. En los pacientes sometidos a angioplastias percutáneas, la técnica anestésica utilizada preferentemente por usted es:
-
2. En los pacientes sometidos a amputaciones digitales y transmetatarsianas, la técnica anestésica utilizada preferentemente por usted es:
-
3. En los pacientes sometidos a amputación supracondílea o infracondílea, la técnica anestésica utilizada preferentemente por usted es:
D. Programación de cirugía vascular durante la pandemia por COVID-19
-
1. En cirugía vascular, durante la primera ola de la pandemia por COVID-19:
-
2. ¿Cuánto se redujo la actividad global en cirugía vascular? (cálculo aproximado respecto a los últimos tres meses de 2019):
-
3. Aproximadamente, ¿cuántos pacientes críticos con COVID-19 se intervinieron de patología vascular aguda (por ejemplo, trombectomía) hasta enero de 2021?:
-
4. Debido al actual contexto de pandemia, ¿se ha modificado el abordaje anestésico con una predilección hacia técnicas locorregionales?:
E. Recuperación intensificada en cirugía vascular
F. Otras preguntas
-
1. ¿Cuántos años hace que desarrolla actividad asistencial como anestesiólogo (contando los años de residencia)?
-
2. Género:
-
3. Mi área de actuación profesional es:
-
4. Cuántos pacientes se operan de cirugía sobre aorta (torácica descendente y abdominal) en su centro en un año?:
-
5. ¿En qué tipo de hospital trabaja?:
6. ¿A qué comunidad autónoma pertenece?:
-
7. ¿Estaría de acuerdo con la participación en proyectos multicéntricos de investigación acerca de anestesiología para procedimientos de cirugía vascular?