INTRODUCCIÓN
La flegmasia cerúlea dolorosa (FCD) y la flegmasia alba dolorosa (FAD) son afecciones poco comunes que resultan de una trombosis venosa profunda (TVP) masiva y aguda de la extremidad. Se asocian con un alto grado de morbilidad y un incremento en la mortalidad (1). En el 50-60 % de los pacientes la FAD precederá a la FCD.
Es más frecuente en pacientes del sexo femenino, con una edad de presentación usual en torno a los 30-40 años (2). Constituye una emergencia médica y puede conducir rápidamente a gangrena venosa, por lo que un diagnóstico temprano es crucial para iniciar intervenciones oportunas que permitan el salvamento de la extremidad.
Presentamos el caso de un paciente con trombocitopenia severa secundaria a trombocitopenia inmune primaria (PTI), quien cursó con flegmasia cerúlea dolorosa y fue llevado a trombólisis intratrombo exitosa.
CASO CLÍNICO
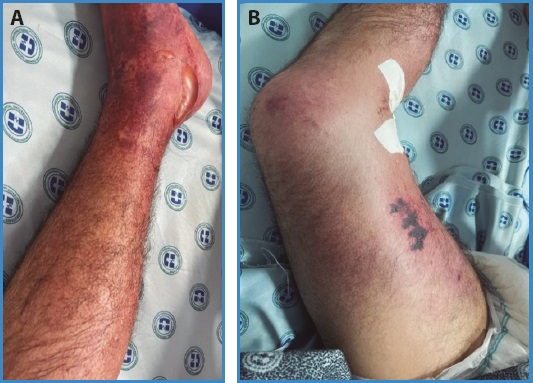
Paciente de 34 años con PTI, sometido a una esplenectomía y que recibe manejo actual con análogos de la trombopoyetina; además, cursa con infección activa por SARS-CoV-2 leve. Como historia reciente relevante, tenía una hospitalización por infección del tracto urinario. Ingresa por cuadro de una semana de edema, dolor y equimosis en miembro inferior izquierdo, que progresó en los últimos dos días (Figs. 1A y 1B).
Se realizó eco dúplex que informó de la presencia de trombosis venosa profunda aguda a nivel de todo el lecho venoso de la extremidad. El servicio de medicina vascular diagnostica flegmasia cerúlea dolorosa en paciente con trombocitopenia severa por antecedente de PTI. Se hacen transfunden hemoderivados para obtener recuento plaquetario seguro e iniciar posteriormente la heparina no fraccionada (HNF) en infusión. Se ordenó la aplicación de inmunoglobulina IV y pulsos de corticoide.
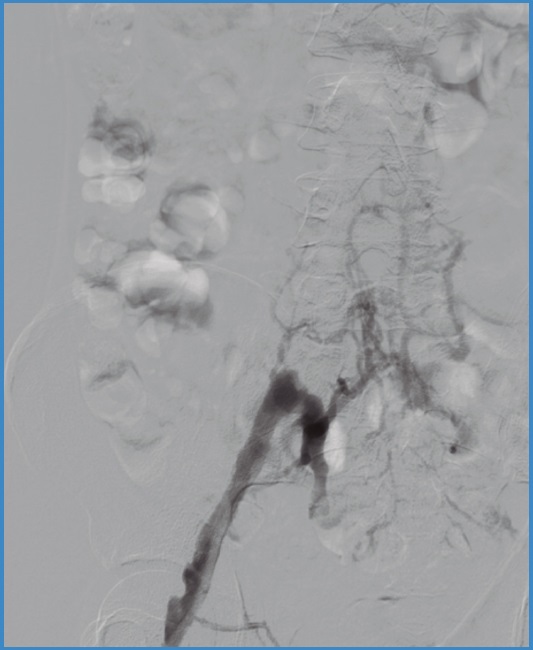
Fue valorado por el equipo de cirugía vascular para la realización de trombólisis dirigida por cáteter a nivel de la extremidad. Recibió 20 mg de alteplasa directos por introductor y se dejó infusión de alteplase para pasar por bomba de infusión a 1 mg/hora durante 24 horas, la que fue exitoso y logró una mejoría significativa del dolor y de la perfusión de la extremidad, con disminución marcada de los cambios cutáneos (Fig. 2). En la figura 3 se observa la flebografía inicial de la extremidad. Después de la terapia, se realizó dúplex venoso de control con evidencia de trombosis residual.
Dentro de los estudios complementarios realizados, como hallazgo positivo se reportó la presencia de anticuerpos IgG anticardiolipinas positivos y anticuerpos IgM anti B2 glicoproteína (ab2GP1) positivos, con anticoagulante lúpico (AL) negativo.
DISCUSIÓN
Los pacientes con flegmasia cerúlea dolorosa suelen presentar dolor intenso de inicio abrupto, cianosis, edema, gangrena venosa y síndrome compartimental que, en conjunto, alteran el suministro arterial, por lo que con frecuencia puede producirse colapso circulatorio y choque (3). El retraso en el tratamiento puede provocar la muerte o la pérdida de la extremidad, de ahí la importancia de su reconocimiento y tratamiento temprano (4).
Debe indagarse siempre la presencia de antecedentes de trombofilia o estados de hipercoagulabilidad. En el caso de nuestro paciente, encontramos varios factores de riesgo para desarrollar un evento trombótico agudo, ya que cursaba con una infección activa por SARS-CoV-2, factor que ha sido ampliamente descrito hasta la fecha como generador de eventos trombóticos (5). Tenía, además, una hospitalización reciente por una infección del tracto urinario y estaba recibiendo análogos de trombopoyetina.
Los análogos de trombopoyetina (AR-TPO) en pacientes con trombocitopenia severa refractaria a otras medidas, en el contexto de PTI, se han reportado como causal de trombocitosis y trombosis secundaria. Los estudios han documentado trombosis venosa profunda, embolia pulmonar, trombosis de la vena porta, trombosis extensa de senos venosos cerebrales, accidentes cerebrovasculares isquémicos e infartos de miocardio como parte del efecto protrombótico causado por el uso de AR-TPO (6).
Pese a que se cree que la trombocitosis es el principal factor facilitador de fenómenos trombóticos, en un estudio realizado en el 2018 (7) en 46 pacientes con PTI, se encontró que un recuento plaquetario menor a 100 000 en el 82,6 % de los casos se relacionó con mayor número de eventos trombóticos tanto arteriales como venosos, como en el caso de nuestro paciente índice, situación que dificulta el inicio de la anticoagulación y el uso de la terapia trombolítica. Adicionalmente, los pacientes con PTI pueden presentar anticuerpos antifosfolipídicos (aPA) positivos, como en el caso actual. Bidot y cols (8) vincularon los niveles de anticuerpos antifosfolipídicos con las exacerbaciones y remisiones de la PTI.
El tratamiento definitivo implica anticoagulación, trombólisis dirigida por catéter, trombectomía o la combinación de las tres, según la gravedad de la presentación. La HNF intravenosa debe administrarse inmediatamente como una dosis en bolo de 10-15 UI/kg y luego continuar como una infusión intravenosa que se titula para un tiempo de tromboplastina parcial activo terapéutico (TTPa) entre 1,5 y 2 veces el valor de control de laboratorio. Los pacientes que presentan FCD avanzada o gangrena venosa o aquellos con trombosis venosa refractaria a la anticoagulación pueden ser considerados para trombólisis dirigida por catéter (TDC), trombectomía mecánica percutánea o trombectomía quirúrgica abierta (9,10).
La eficacia clínica de la TDC ha sido probada en varios ensayos clínicos, así como en los estudios CAVA, ATTRACT y CAVent. Se comprobó que los pacientes con TVP iliofemoral sintomática tuvieron una mejoría clínica significativa, con una rápida reducción de la carga del trombo, restauración de la permeabilidad luminal y una disminución del riesgo de disfunción valvular y síndrome postrombótico (11-13).
En conclusión, la trombosis venosa o arterial es una complicación esperable en pacientes con PTI. Debemos recordar siempre que la trombocitopenia no cumple un papel protector para dichos fenómenos trombóticos e incluso parece incrementar el riesgo de desarrollarlos. La flegmasia cerúlea dolorosa es una entidad poco frecuente que puede progresar de manera rápida y comprometer la vitalidad de la extremidad afectada o llevar a desenlaces fatales, por lo que requiere una pronta sospecha y una intervención emergente; la terapia antitrombótica sigue siendo el manejo de elección, a pesar de la trombocitopenia, de tal manera que las trombosis venosas profundas extensas siempre van a representar un reto clínico, sobre todo en condiciones especiales de comorbilidad.