Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos Españoles de Urología (Ed. impresa)
versión impresa ISSN 0004-0614
Arch. Esp. Urol. vol.60 no.4 may. 2007
Prostatectomía radical robótica: resultados oncológicos.
Radical robot prostatectomy: oncological outcomes.
Esequiel Rodríguez Jr.1, Douglas W. Skarecky2 y Thomas E. Ahlering3.
1Clinical Instructor & Robotics Fellow. Department of Urology.
2Staff Research Associate. Department of Urology
3Chief. Division of Urologic Oncology. Departamento de Urología. Universidad de California (Irvine). Orange. CA.
Dirección para correspondencia
RESUMEN
Objetivo: Revisar la literatura actual relacionada con los resultados oncológicos tras prostatectomía radical laparoscópica asistida por robot (PLAR).
Métodos: Se realizó una búsqueda sistemática en MEDLINE de los artículos relativos a los resultados oncológicos de la prostatectomía radical laparoscopia asistida por robot. Dos investigadores seleccionaron, por separado, estudios, valoraron su calidad metodológica y extrajeron los datos.
Resultados: Los márgenes quirúrgicos positivos en la PLAR son proporcionales a los de las series laparoscópicas y abiertas. La experiencia quirúrgica y el refinamiento de la técnica ayudan a reducir los márgenes positivos. Los resultados de control de PSA a largo plazo (PSA <0.1 ng/ml), después de PRR no se conocen en este momento, solo dos series comunican datos con un seguimiento mayor a 12 meses.
Conclusiones: La PLAR es una modalidad de tratamiento seguro y reproducible del cáncer de próstata órgano-confinado y proporciona un control oncológico excelente a corto plazo. Se necesitan estudios más extensos con seguimiento oncológico a largo plazo, para establecer la eficacia, comparándola con los abordajes tradicionales.
Palabras clave: Asistido por robot. Prostatectomía radical laparoscópica. Resultados oncológicos. Márgenes quirúrgicos. Recurrencia PSA.
SUMMARY
Objectives: To review the current literature on oncologic outcomes following robot-assisted laparoscopic radical prostatectomy.
Methods: A systematic MEDLINE search was performed to retrieve articles relating to oncologic outcomes with robot-assisted laparoscopic prostatectomy. Two reviewers independently selected studies, assessed their methodological quality and extracted data.
Results: Positive surgical margin rates in RALP are commensurate to contemporary open and standard laparoscopic series. Surgical experience and refinement of technique helped decrease positive margins. Long-term biochemical disease-free survival (PSA <0.1 ng/ml) following RALP is currently unknown, with only 2 series reporting data with >12 month follow-up.
Conclusions: RALP is a safe and reproducible treatment modality for organ-confined prostate cancer and provides excellent short-term oncological control. Larger studies with long-term oncologic follow-up are needed to establish the efficacy compared to more traditional surgical approaches.
Key words: Robot-assisted. Laparoscopic radical prostatectomy. Oncological outcomes. Surgical margins. PSA recurrence.
Introducción
El cáncer de próstata es la segunda causa más frecuente de muerte por cáncer en hombres y representa cerca del 10% de todos los cánceres del varón (1). Hoy en día, la prostatectomía radical retropúbica (PRR) sigue siendo el tratamiento Gold Standard en la enfermedad localizada. Con la disección anatómica descrita por Walsh en los 80, la morbilidad de la PRR ha disminuido debido a la mejora de los resultados oncológicos y funcionales (2,3). Existe un interés creciente en nuestra especialidad en los tratamientos mínimamente invasivos, con el fin de reducir la morbilidad y mejorar la convalecencia.
En 1992 (4), se publico la primera prostatectomía radical laparoscópica (PRL). La experiencia inicial con 9 casos demostró que no había beneficios oncológicos o funcionales comparándola con la prostatectomía abierta (5). Con los avances tecnológicos y el refinamiento de la técnica, varias instituciones popularizaron en los años siguientes el abordaje laparoscópico, demostrando la menor necesidad de analgesia postoperatoria, menor pérdida de sangre, menos complicaciones menores, mejor resultado cosmético, continencia similar y resultados en cuanto a potencia, comparables con la PR abierta (6-11). No obstante, la PRL estándar supone, técnicamente, un reto incluso para laparoscopistas experimentados. Para superar las limitaciones de la laparoscopia estándar, se han incorporado los sistemas robóticos que utilizan imagen tridimensional ampliada, brazos quirúrgicos totalmente móviles, instrumentos articulados con 7 grados de libertad, control del temblor y movimientos intuitivos. Aunque originalmente se desarrolló para operaciones en el campo de batalla, con el cirujano controlando los tele-manipuladores en una consola a distancia remota (12), los sistemas robóticos se han adaptado a los hospitales civiles y son efectivos en cirugía cardiaca y en otros procedimientos quirúrgicos (13-15).
La primera prostatectomía laparoscópica asistida por robot (PLAR), fue realizada en el año 2000 (15), y desde entonces se han llevado a cabo más de 50.000 procedimientos a nivel mundial. La tecnología asistida por robot ha generado mucho entusiasmo entre los urólogos, especialmente entre los cirujanos no entrenados laparoscópicamente, que pueden ahora ofrecer a sus pacientes tratamientos mínimamente invasivos más fácilmente. Dado el creciente número de PLAR que se están llevando a cabo, es imperativo establecer seguridad, reproducibilidad y eficacia de la técnica, y comparar los resultados oncológicos y funcionales con los actuales de la prostatectomía radical abierta. Sólo entonces la cirugía asistida por robot será aceptada universalmente como una modalidad alternativa. Realizamos una revisión sistemática en la literatura de los resultados oncológicos de la PLAR y lo comparamos con las series actuales de cirugía abierta y de laparoscopia estándar.
Material y métodos
Identificamos las series publicadas, evaluando los resultados oncológicos después de la PLAR, mediante búsqueda sistemática en (MEDLINE, EMBASE, Cochrane Library, Web Science). Buscamos las listas de referencias bibliográficas de los estudios incluidos, los artículos identificados y los resúmenes de los congresos internacionales de urología más importantes. Adicionalmente, se buscaron en las páginas Web seleccionadas contenidos de calidad y basados en la evidencia. Dos de los autores seleccionaron, independientemente, los manuscritos pertinentes y recuperaron la información en una base de datos electrónica. Los detalles de la estrategia de búsqueda y la relación de las páginas Web seleccionadas están disponibles, previa petición.
Resultados
1) Márgenes quirúrgicos positivos
Se identificaron veinte trabajos con >15 pacientes que trataban de resultados oncológicos tras PLAR (Tabla I). Se revisaron para comparar los resultados oncológicos en grandes series de prostatectomía abierta y laparoscópica estándar (Tabla II). Las cifras de márgenes quirúrgicos positivos tras PLAR son comparables a los resultados obtenidos tras cirugía abierta y laparoscópica estándar (Tabla II). En la mayoría de las series no se han descrito con detalle el proceso de análisis de los especímenes.
2) Recurrencia de PSA
Los datos de supervivencia libre de recidiva bioquímica con más de 6 meses de seguimiento (PSA <0.1 ng/ml) se limitó a 6 estudios, y solo 2 series tenían un seguimiento mayor a 12 meses (Tabla I). El seguimiento varió entre 7-36 meses con índices de supervivencia libre de recidiva bioquímica en el rango de 95-96.7%.
Discusión
La introducción de la tecnología robótica está permitiendo a los cirujanos sin experiencia laparoscópica realizar complejos procedimientos urológicos mínimamente invasivos. La prostatectomía radical es el procedimiento oncológico asistido por robot más común que se realiza a nivel mundial. Sin embargo, las nuevas intervenciones no deben comprometer el fundamento (piedra angular) del principio oncológico que es la erradicación completa micro y macroscópica del tumor. La prostatectomía radical permite un adecuado estudio del espécimen y facilita el seguimiento de la enfermedad gracias al PSA. El control oncológico puede ser valorado por el estado del margen quirúrgico y la presencia o no de recidiva bioquímica.
Aunque el verdadero impacto del margen quirúrgico positivo (MQP) es aún controvertido, muchos autores están de acuerdo en que es un indicador independiente de mal pronóstico y puede en última instancia, relacionarse con una probabilidad mayor de recidiva bioquímica y disminución de la supervivencia cáncer-específica (16-21). El riesgo de fallo bioquímico a los 5 años por MQP varias entre del 42%-64%, que es significativamente más alto que en los pacientes con márgenes quirúrgicos negativos (20). Scardino y cols, revisaron recientemente su experiencia con 1389 PRR, estadio clínico T1-T3 (18). La cifra global de MQP, fue de 12.9%, 6.8% para T2 y 23% para T3. Tras un seguimiento medio de 50 meses, la probabilidad de supervivencia libre de recidiva bioquímica fue del 58% vs. en pacientes con márgenes negativos vs. 81% para pacientes con MQP. Esto se traduce en un riesgo relativo para pacientes con MQP de 1.2-2.7. Estos autores concluyeron que un margen positivo incrementa el riesgo de recurrencia incluso después de ajustar los factores concurrentes de riesgo (PSA pretratamiento, Gleason, estadio clínico y patológico). En otro gran estudio de 2500 PRR, Blute y colaboradores, manifestaron similares hallazgos (21). Dado el resultado clínico negativo potencial que los márgenes positivos pueden tener, revisamos el estado de los márgenes en la PLAR.
Márgenes Quirúrgicos
En la Tabla II se reflejan los resultados oncológicos de series seleccionadas de prostatectomía radical abierta (retropúbica y perineal) y laparoscópica estándar (7, 11,22-28). Las cifras de márgenes positivos varió entre 12.8%-24%. Las series más grandes de Johns Hopkins, publican 9035 PRR con 14.7% márgenes positivos (22). Las series laparoscópicas seleccionadas con más de 2100 pacientes tuvieron entre 15.7%-19.2% márgenes positivos. En su revisión de la literatura, Wieder y Soloway informaron de una amplia escala de MQP en las series de PRR, desde el 0% al 77%, con un promedio del 36% (19). Por estadio el promedio de MQP fue del 17% en T2a, 36% en T2b, y 53% en T3.
Hay pocos estudios publicados de PLAR con seguimiento a largo plazo (29-48). El índice total de MQP en las series robóticas con al menos 15 pacientes varió de 2.6% a 36% (Tabla I), que es proporcional al de la literatura en la PRR. Por estadio, los márgenes positivos variaron desde el 2.4% al 12.7% en pT2 , y del 23% al 67% en pT3. En la mayor experiencia de una sola institución, Menon y cols. informaron de un índice global de MQP del 13% en 2.652 casos (47). Una revisión multi-institucional de 1130 PLAR coordinada por Ahlering, Patel y Lee mostraron similares índices de márgenes quirúrgicos (48). El margen positivo fue rigurosamente definido como la existencia de células tumorales sobre el borde de tinta china. Los valores medios de los datos clínicos relevantes de estas 3 instituciones fueron: edad (60.6 años), PSA preoperatorio (7.0 ng/ml), estadio clínico T1c (82%), cT2 (16%) y cT3 (2%). La media de MQP fue de: global 13.3%, pT2 5.2% y pT3 37.6%.
Un aspecto importante de la prostatectomía radical es la reducción de márgenes positivos iatrogénicos en la enfermedad órgano-confinada. La experiencia quirúrgica se correlaciona inversamente con los márgenes positivos. Patel y cols. informaron de una disminución en los MQP del 13% en los primeros 100 casos y al 8% en los siguientes 100 (37). De manera similar en una revisión multi-institucional de 1130 PLAR, el índice de márgenes positivos entre los casos 150-200, presentaban un índice global menor al 10% y unos márgenes en pT2 menores al 5% (48).
Además de la experiencia quirúrgica, varias modificaciones en la técnica han sido propuestas para reducir los márgenes positivos. Ahlering y cols. (33) describieron importantes puntos técnicos para ayudar en la disección apical: extirpar toda la grasa que sobresaliera del complejo venoso dorsal (CVD) y la próstata, disección completa de las fibras del elevador para mostrar e incrementar la longitud del CVD, división de los ligamentos puboprostáticos, y división del CVD utilizando una endograpadora vascular laparoscópica (Figura 1). El total de márgenes quirúrgicos positivos en sus 50 casos iniciales cuando se habían utilizado dos suturas para controlar el CVD, fue del 36%, que ellos atribuyeron a una pobre visualización del ápex. Con esta disección modificada del ápex, en los siguientes 200 casos consecutivos, el conjunto de MQP disminuyó del 36% al 16.7% y en los pT2, del 27% al 4.7%.
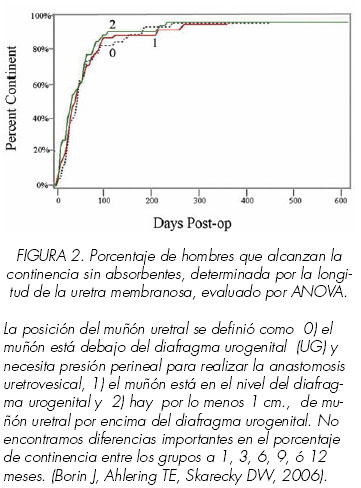
Posteriormente, el grupo de Ahlering describió una segunda modificación en la disección apical que redujo aún más los MQP (49). La evaluación de 200 casos consecutivos (grupo 1) reveló que el 75% de los márgenes quirúrgicos positivos fueron focales y localizados en el ápex. La valoración de la longitud de la uretra demostró que los pacientes con muñones muy cortos que se retraen debajo del diafragma urogenital requiriendo presión perineal durante la anastomosis vesico-uretral, tuvieron un tiempo equivalente hasta la continencia en comparación con los pacientes con muñones uretrales largos con fácil acceso (Figura 2). Después de una cuidadosa revisión clínica y patológica de este grupo, su punto de sección uretral se modificó, incluyendo entre 3-6 mm. más de uretra (Figura 3). El estado de los márgenes positivos y el tiempo de continencia (sin compresa), usando cuestionarios validados para los consiguientes 100 casos (grupo 2), fue seguido prospectivamente para evaluar esta nueva modificación técnica. El total de MQP del grupo 1 fue 17.6% versus 6% del grupo 2. Por estadios, en pT2 disminuyó del 7.3% al 2.4, mientras que en los pT3/4 disminuyeron del 50% al 26.7% (Tabla III). Las curvas de continencia Kaplan-Meier no fueron diferentes a los 3 y 6 meses con índices de continencia del 73% y 89% en el grupo 1 vs. 61% y 95% en el grupo 2.
Menon y colaboradores publicaron recientemente su experiencia en 2652 casos (47). Describieron su técnica actual con detalle y señalaron varias modificaciones técnicas que mejoraron los resultados oncológicos y funcionales. Con una ligadura amplia del CVD el índice de márgenes positivos en el ápex fue del 12% en sus primeros 100 casos. Cuando la ligadura amplia fue sustituida por la sutura de las venas de CVD individualmente después de la extirpación de la próstata, el índice apical de MQP disminuyó al 1.5% en pacientes con estadio pT2.
Se aconseja cautela cuando se interpretan los márgenes quirúrgicos entre series, ya que son muy subjetivos y no están estandarizados entre las instituciones. Adicionalmente, algunos autores informan del estado del margen basado en biopsias intraoperatorias y no el borde de tinta china del espécimen (30, 50). El estado de los márgenes quirúrgicos se ve también afectado por el estadio clínico, PSA sérico y Gleason previo (51). Cuando se estratificó por nivel de PSA, los investigadores en el Hospital Henri Mondor informaron de márgenes positivos en el 20.6% de los pacientes con PSA<10ng/ml, versus 25% en total de la serie (52,53). De forma similar, cuando se consideraron los pacientes con características favorables (PSA < 10 ng/ml, enfermedad cT1c, y escala de Gleason =7), Ahlering y colaboradores mostraron una disminución en el conjunto de márgenes positivos del 36% al 17% (33). En resumen las comparaciones de los márgenes quirúrgicos deberían realizarse únicamente después de ajustar las covariables pertinentes.
Recurrencia Bioquímica
La valoración de la progresión bioquímica (PSA) a largo plazo, después de PLAR no se conoce en este momento, considerando el relativo corto seguimiento de las series publicadas. Los datos con seguimiento mayor a 6 meses en relación a supervivencia bioquímica libre de enfermedad (PSA <0.1 ng/ml) se limita a 6 estudios, con sólo dos de ellos con más de 12 meses de seguimiento (Tabla I). En todos, el seguimiento varió entre 7 y 36 meses con índices supervivencia libre de fallo bioquímico entre 95%-96.7%. Patel informó de un 95% de supervivencia en 200 pacientes con un promedio de seguimiento de 9.7 meses (37). De forma similar, Mikhail y colaboradores informaron de un 96% de supervivencia libre de recidiva bioquímica en 100 pacientes con una media de seguimiento de 12 meses (43). Los resultados con un seguimiento mayor han sido publicados por Menon y cols. (47). De un total de 1142 pacientes, 26 (2.3%) presentaron recidiva bioquímica, con una media de seguimiento de 36 meses (rango 12-66). El índice recidiva bioquímica proyectado a 5 años, se calculó que sería de un 8.4%. Aunque prometedores, estos resultados son aún muy iniciales.
Conclusión
Con la introducción del robot da Vinci, hemos sido testigos de un cambio sin precedentes desde la prostatectomía abierta a la laparoscópica como procedimiento de elección en muchos centros. Los resultados iniciales indican que la prostatectomía robótica tiene, a corto plazo, resultados iguales en cuanto a continencia y función sexual que la prostatectomía abierta, y resultados potencialmente favorables en pérdida de sangre, índices de transfusión, complicaciones menores, uso de analgésicos, convalecencia y duración de la estancia hospitalaria. Sin embargo, la prostatectomía laparoscópica, bien realizada utilizando instrumentos laparoscópicos estándar o la asistida por robot está dando sus primeros pasos, para poder compararse con la prostatectomía abierta. Los resultados contemporáneos de cirujanos con experiencia en prostatectomía abierta, han establecido estándares altos en resultados oncológicos y funcionales. Los datos oncológicos iniciales de la PLAR son muy prometedores y como mínimo comparables a los del abordaje abierto. No obstante, para que la PLAR gane aceptación general como tratamiento alternativo mínimamente invasivo al Gold Standard actual, no se deben comprometer los resultados oncológicos. Un seguimiento a más largo plazo con mayor número de casos y métodos de revisión estandarizados ayudarán a confirmar la eficacia de la asistencia con robot en el tratamiento del cáncer de próstata.
Bibliografía y lecturas recomendadas (*lectura de interés y ** lectura fundamental)
1. JEMAL, A.; SIEGEL, R.; WARD, E. y cols.: Cancer statistics, 2007. CA Cancer J. Clin., 57: 43, 2007. [ Links ]
2. WALSH, P.C.; DONKER, P.J.: Impotence following radical prostatectomy: insight into etiology and prevention. J. Urol., 128: 492, 1982. [ Links ]
**3. WALSH, P.C.; LEPOR, H.; EGGLESTON, J.C.: Radical prostatectomy with preservation of sexual function: anatomical and pathological consideration.Prostate, 4: 473, 1983. [ Links ]
4. SCHUESSLER, W.W.; KAVOUSSI, L.R.; CLAYMAN, R.V. y cols.: Laparoscopic radical prostatectomy: initial case report. J. Urol., 147-suppl: 246A- abstract 130, 1992. [ Links ]
5. SCHUESSLER, W.W.; SCHULMAN, P.G.; CLAYMAN, R.V. y cols.: Laparoscopic radical prostatectomy: initial short-term experience. Urology, 50: 854, 1997. [ Links ]
6. ROUMEGUERE, T.; BOLLENS, R.; VANDEN BOSSCHE, M. y cols.: Radical prostatectomy: a prospective comparison of oncological and functional results between open and laparoscopic approaches. World J. Urol., 20: 360, 2003. [ Links ]
7. RASSWEILER, J.; SEEMANN, O.; HATZINGER, M. y cols.: Technical evolution of laparoscopic radical prostatectomy after 450 cases. J. Endourol., 17: 143, 2003. [ Links ]
8. GUILLONEAU, B.; VALLANCIEN, G.: Laparoscopic radical prostatectomy: the Montsouris experience. J. Urol., 163: 418, 2000. [ Links ]
9. GUILLONNEAU, B.; CATHELINEAU, X.; DOUBLET, J.D. y cols.: Laparoscopic radical prostatectomy: the lessons learned. J. Endourol., 15: 441, 2001. [ Links ]
10. GUILLONNEAU, B.; ROZET, F.; CATHELINEAU, X. y cols.: Perioperative complications of laparoscopic radical prostatectomy: the Montsouris 3-year experience. J. Urol., 167: 51, 2002. [ Links ]
**11. GUILLONNEAU, B.; EL-FETTOUH, H.; BAUMERT, H. y cols.: Laparoscopic radical prostatectomy: oncological evaluation after 1.000 cases a Montsouris Institute. J. Urol., 169: 1261, 2003. [ Links ]
12. GREEN, P.E.; PIANTANIDA, T.A.; HILL, J.W. y cols.: Telepresence: dexterious procedures in a virtual operating field. Am. Surg., 57: 192, 1991. [ Links ]
13. SHENNIB, H.; BASTAWISY, A.; McLOUGHLIN, J. y cols.: Robotic computer-assisted telemanipulation enhances coronary artery bypass. J. Thorac. Cardiovasc. Surg., 117: 310, 1999. [ Links ]
14. CADIERE, G.B.; HIMPENS, J.; VERTRUYEN, M. y cols.: The worlds first obesity surgery performed by a surgeon at a distance. Obes. Surg., 9: 206, 1999. [ Links ]
15. BINDER, J.; KRAMER, W.: Robotically assisted laparoscopic radical prostatectomy. BJU Int., 87: 408, 2001. [ Links ]
16. BIANCO, F.J. Jr.; SCARDINO, P.T.; EASTHMAN, J.A.: Radical Prostatectomy: long-term cancer control and recovery of sexual and urinary function (trifecta). Urology, 66: 83, 2005. [ Links ]
17. STEPHENSON, A.J.; SCARDINO, P.T.; EASTHMAN, J.A. y cols.: Postoperative nomogram predicting the 10-year probability of prostate cancer recurrence after radical prostatectomy. J. Clin. Oncol., 23: 7005, 2005. [ Links ]
18. SWINDLE, P.; EASTHMAN, J.A.; OHORI, M. y cols.: Do margins matter? The prognostic significance of positive surgical margins in radical prostatectomy specimens. J. Urol., 174: 903, 2005. [ Links ]
*19. WIEDER, J.A.; SOLOWAY, M.S.: Incidence, etiology, location, prevention and treatment of positive surgical margins after radical prostatectomy for prostate cancer. J. Urol., 160: 299, 1998. [ Links ]
20. OHORI, M.; SCARDINO, P.T.: Localized prostate cancer. Curr. Probl. Surg., 39: 833, 2002. [ Links ]
21. BLUTE, M.L.; BERGSTRALH, E.J.; IOCCA, A. y cols.: Use of Gleason score, prostate specific antigen, seminal vesicle and margin status to predict biochemical failure after radical prostatectomy. J. Urol., 165: 119, 2001. [ Links ]
**22. HAN, M.; PARTIN, A.W.; CHAN, D.Y. y cols.: An evaluation of the decreasing incidence of positive surgical margins in a large retropubic prostatectomy series. J. Urol., 171: 23, 2004. [ Links ]
23. LEPOR, H.; NIEDER, A.M.; FERRANDINO, M.N.: Intraoperative and postoperative complications of radical retropubic prostatectomy in a consecutive series of 1.000 cases. J. Urol., 166: 1729, 2001. [ Links ]
**24. ZINCKE, H.; OESTERLING, J.E.; BLUTE, M.L. y cols.: Long-term (15 years) results after radical prostatectomy for clinically localized (stage T2c or lower) prostate cancer. J. Urol., 152: 1850, 1994. [ Links ]
25. HULL, G.W.; RABBANI, F.; ABBAS, F. y cols.: Cancer control with radical prostatectomy alone in 1.000 consecutive patients. J. Urol., 167: 528, 2002. [ Links ]
26. ISELIN, C.E.; ROBERTSON, J.E.; PAULSON, D.F.: Radical perineal prostatectomy: oncological outcome during a 20-year period. J. Urol., 161: 163, 1999. [ Links ]
27. RABAH, D.M.; SCHELLHAMMER, P.F.; DIAZ, J.I. y cols.: Laparoscopic radical prostatectomy: is intact organ removal attainable? Study of margin status. J. Endourol., 18: 731, 2004. [ Links ]
28. ROZET, F.; GALIANO, M.; CATHELINEAU, X. y cols.: Extraperitoneal laparoscopic radical prostatectomy: a prospective evaluation of 600 cases. J. Urol., 174: 908, 2005. [ Links ]
29. MENON, M.; SHRIVASTAVA, A.; SARLE, R. y cols.: Vattikuti Institute prostatectomy: a single-team experience of 100 cases. J. Endourol., 17: 785, 2003. [ Links ]
30. MENON, M.; TEWARI, A. y cols.: Robotic radical prostatectomy and the Vattikuti Urology Institute technique: an interim analysis of results and technical points. Urology, 61: 15, 2003. [ Links ]
31. WOLFRAM, M.; BRAUTIGAM, R.; ENGL, T. y cols.: Robotic-assisted laparoscopic radical prostatectomy: the Frankfurt technique. World J. Urol., 21: 128, 2003. [ Links ]
32. BENTAS, W.; WOLFRAM, M.; JONES, J. y cols.: Robotic technology and the translation of open radical prostatectomy to laparoscopy: the early Frankfurt experience with robotic radical prostatectomy and one year follow-up. Eur. Urol., 44: 175, 2003. [ Links ]
*33. AHLERING, T.E.; EICHEL, L.; EDWARDS, R.A. y cols.: Robotic radical prostatectomy: a technique to reduce pT2 positive margins. Urology, 64: 1224, 2004. [ Links ]
34. CATHELINEAU, X.; ROZET, F.; VALLANCIEN, G.: Robotic radical prostatectomy: the European experience. Urol. Clin. North Am., 31: 693, 2004. [ Links ]
35. SIM, H.G.; YIP, S.K.; LAU, W.K. y cols.: Early experience with robot-assisted laparoscopic radical prostatectomy. Asian J. Surg., 27: 321, 2004. [ Links ]
36. COSTELLO, A.J.; HAXHIMOLLA, H.; CROWE, H. y cols.: Installation of telerobotic surgery and initial experience with telerobotic radical prostatectomy. BJU Int., 96: 34, 2005. [ Links ]
37. PATEL, V.R.; TULLY, A.S.; HOLMES, R. y cols.: Robotic radical prostatectomy in the community setting-the learning curve and beyond: initial 200 cases. J. Urol., 74: 269, 2005. [ Links ]
38. JOSEPH, J.V.; VICENTE, I.; MADEB, R. y cols.: Robot-assisted vs pure laparoscopic radical prostatectomy: are there any differences? BJU Int., 96: 39, 2005. [ Links ]
39. MENON, M.; KAUL, S.; BHANDARI, A. y cols.: Potency following robotic radical prostatectomy: a questionnaire based analysis of outcomes after conventional nerve sparing and prostatic fascia sparing techniques. J. Urol., 174: 2291, 2005. [ Links ]
40. CHIEN, G.W.; MIKHAIL, A.A.; ORVIETO, M.A.: Modified clipless antegrade nerve preservation in robotic-assisted laparoscopic radical prostatectomy with validated sexual function evaluation. Urology, 66: 419, 2005. [ Links ]
41. JOSEPH, J.V.; ROSENBAUM, R.; MADEB, R. y cols.: Robotic extraperitoneal radical prostatectomy: an alternative approach. J. Urol., 175: 945, 2006. [ Links ]
42. VAN APPLEDORN, S.; BOUCHIER-HAYES, D.; AGARWAL, D. y cols.: Robotic laparoscopic radical prostatectomy: setup and procedural techniques after 150 cases. Urology, 67: 364, 2006. [ Links ]
43. MIKHAIL, A.A.; ORVIETO, M.A.; BILLATOS, E.S. y cols.: Robotic-assisted laparoscopic prostatectomy: first 100 patients with one year of follow-up. Urology, 68: 1275, 2006. [ Links ]
44. SIM, H.G.; YIP, S.K.; LAU, W.K. y cols.: Team-based approach reduces learning curve in robot-assisted laparoscopic radical prostatectomy. Int. J. Urol., 13: 560, 2006. [ Links ]
45. PATEL, V.R.; SHAH, S.; AREND, D.: Histopathological Outcomes of Robotic Radical Prostatectomy TSW. Urology, 1: 38, 2006. [ Links ]
**46. BORIN, J.; AHLERING, T.E.; SKARECKY, D.W.: The impact of urethral stump length on continence and positive surgical margins in robot-assisted laparoscopic prostatectomy (RLP). Urology, 2007. [ Links ]
*47. MENON, M.; SHRIVASTAVA, A.; KAUL, S. y cols.: Vattikuti Institute Prostatectomy: contemporary technique and analysis of results. Eur. Urol., 51: 648, 2007. [ Links ]
48. AHLERING, T.E.; PATEL, V.; LEE, D.I. y cols.: Multi-Institutional Review of Pathological Margins after Robot-Assisted Laparoscopic Prostatectomy (RLP). J. Urol., 175: 1158, 2006. [ Links ]
49. BORIN, J.; AHLERING, T.E.; SKARECKY, D.W.: The impact of urethral stump length on continence and positive surgical margins in Robot-assisted laparoscopic prostatectomy (RLP). J. Urol., 175: 217, 2006. [ Links ]
50. MENON, M.; TEWARI, A.; PAEBODY, J.: Vattikuti Institute prostatectomy: technique. J. Urol., 169: 2289, 2003. [ Links ]
51. PARTIN, A.W.; POUND, C.R.; CLEMENS, J.Q. y cols.: Serum PSA after anatomic radical prostatectomy. The Johns Hopkins experience after 10 years. Urol. Clin. North Am., 20: 713, 1993. [ Links ]
52. SALOMON, L.; LEVREL, O.; ANASTASIADIS, A.G. y cols.: Outcome and complications of radical prostatectomy in patients with PSA<10ng/ml: comparison between the retropubic, perineal and laparoscopic approach. Prostate Cancer Prostatic Dis., 5: 285, 2002. [ Links ]
53. HOZNEK, A.; SALOMON, L.; OLSSON, L.E. y cols.: Laparoscopic radical prostatectomy. The Creteil experience. Eur. Urol., 40: 38, 2001. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Thomas E. Ahlering, M.D.
Department of Urology
University of California, Irvine
Room 204 Bldg 26 Rt 81
101 The City Drive
Orange. CA 92868. (U.S.A.)
tahlerin@uci.edu











 texto en
texto en