Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos Españoles de Urología (Ed. impresa)
versión impresa ISSN 0004-0614
Arch. Esp. Urol. vol.60 no.9 nov. 2007
Leiomiosarcoma de cava inferior. Hallazgo incidental
Leimyosarcoma of the inferior vena cava. Incidental finding
Ignacio Rodríguez Gómez, J. Rodríguez-Rivera García, Luis Álvarez Castelo, Francisco Gómez Veiga, Alberto Lancina Martín, Venancio Chantada Abal y M. González Martín.
Servicio de Urología. Complejo Hospitalario Universitario Juan Canalejo. La Coruña. España.
Dirección para correspondencia
RESUMEN
Objetivo: El leiomiosarcoma de cava inferior es una entidad poco frecuente, clínicamente insidiosa o silente y detectable en muchas ocasiones únicamente mediante estudios de imagen. Se presenta un caso intervenido en nuestro servicio y se revisa la literatura al respecto.
Método: Mujer de 58 años con una masa suprarrenal derecha de 6 cm evidenciando su origen en la pared de vena cava durante el acto quirúrgico. Se realiza exeresis completa de la tumoración, y posteriormente , radioterapia adyuvante sobre el lecho quirúrgico.
Resultados: Tras más de 2 años de evolución, la paciente se encuentra libre de enfermedad.
Conclusiones: Esta entidad presenta una escasa prevalencia, y en muchas ocasiones su hallazgo es incidental. La resección quirúrgica completa es la clave del tratamiento, aunque la probabilidad de recidiva local es elevada.
Palabras clave: Leiomiosarcoma. Vena cava inferior. Glándula suprarrenal.
SUMMARY
Objective: Leiomyosarcoma of the inferior vena cava is a rare tumor, clinically silent which often remains undiagnosed for much longer. Imaging methods allow us to detect these entities. We report a single case and perform a bibliographic review.
Methods: 58-year-old woman with a 6 cm adrenal mass, which during surgery was found to be a tumor from the wall of the vena cava.
We performed complete removal of the mass. Radiotherapy of the surgical area was applied within three months following surgery.
Results: Two years later, there is no evidence of disease recurrence.
Conclusion: This is a rare entity, with low prevalence. Complete surgical excision is the gold standard for treatment. Local recurrence is a common finding during follow up.
Key words: Leiomyosarcoma. Inferior vena cava. Adrenal gland.
Introducción
En los últimos años hemos asistido a un desarrollo acelerado en el terreno del diagnóstico por la imagen, y disponemos actualmente de una serie de herramientas que permiten la detección y caracterización de entidades que hace años permanecían silentes durante un largo período de tiempo.
Hoy en día no es infrecuente el hallazgo de numerosas patologías de modo incidental, en el transcurso de exploraciones motivadas por cuadros de diferente naturaleza, incluso de terrenos ajenos a la urología.
Los sarcomas de diferente origen, y entre ellos los generados en la pared de los grandes vasos abdominales, entrarían dentro de este grupo de afecciones.
El leiomiosarcoma de pared de cava es una patología relativamente infrecuente y en el presente trabajo presentamos un caso cuyo diagnóstico se realizó en el acto intraoperatorio, pues se etiquetó de inicio como una masa de origen suprarrenal.
Caso clínico
Mujer de 58 años de edad que es estudiada por el Servicio de digestivo por dolor en hipocondrio derecho de 6 meses de evolución, acompañándose de alteración del hábito intestinal. No presenta síndrome general ni clínica urológica.
A la exploración física impresiona de buen estado general, normohidratada y normocoloreada y con obesidad moderada. No existe hábito cushingoide ni estigmas de virilización. Las cifras tensionales son normales.
La auscultación cardiopulmonar es normal. El abdomen es globuloso, blando y depresible, dificultando la palpación de posibles masas u organomegalias, mostrando leve dolor a la presión profunda en hipocondrio derecho, no presentando signo de Murphy.
En cuanto a las exploraciones complementarias, el análisis rutinario bioquímico y hematológico, así como las pruebas de función suprarrenal se encuentran en rangos de normalidad.
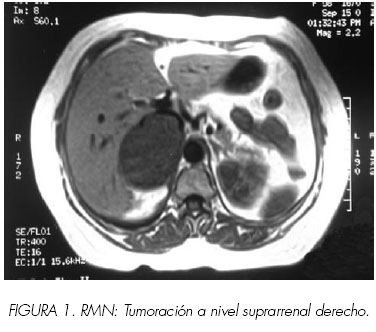
La ecografía demuestra la presencia de una tumoración en el área suprarrenal derecha de aproximadamente 6x6 cm. No se observan metástasis hepáticas.
La TAC confirma la masa referida, en íntimo contacto con la pared de vena cava inferior a la que aparentemente desplaza, sin poder descartarse infiltración de la misma. No existe evidencia de afectación ganglionar retroperitoneal ni metástasis a otro nivel. No se demuestra asimismo presencia de trombosis tumoral.
Ante estos hallazgos se decide practicar RMN para una correcta definición de la afectación de tejidos vecinos, informando de idénticos hallazgos de la TAC y sin poder predecir de modo definitivo la infiltración parietal (Figura 1).
Con el diagnóstico de masa suprarrenal se decide intervención, que se lleva a cabo a través de una incisión subcostal derecha transperitoneal. Se aborda la región suprarrenal derecha, evidenciándose una voluminosa tumoración a dicho nivel. Se inicia la disección de la misma, no hallándose plano de separación en la zona de contacto con la pared lateral y posterior de vena cava, por lo que se decide exéresis de la misma tras control venoso proximal y distal a la masa y con sutura con polipropileno de la pared de la vena cava inferior.
La paciente sigue un curso postoperatorio favorable, sin desarrollar complicaciones. Cursa alta al séptimo día postintervención.
El estudio histológico macroscópico demuestra una pieza de 6 x 8 cm. de consistencia elástica y fácil corte, de aspecto carnoso y coloración pardo-grisácea. Se reconocen restos de tejido suprarrenal en periferia, de aspecto aparentemente normal.
La microscopía nos informa de una proliferación de elementos celulares de estirpe estromal, con núcleos pleomórficos de gran tamaño, con células multinucleadas que adoptan un patrón fascicular. El índice mitótico es elevado ( 7 m/ 10 campos de gran aumento). Existen zonas de necrosis intratumoral e invasión de tejido suprarrenal presente en área periférica.
El diagnóstico definitivo es de LEIOMIOSARCOMA DE CAVA.
En cuanto a la evolución, los controles, tanto analíticos como de imagen, realizados en el período postquirúrgico precoz muestran normalidad. Se remite el caso al Servicio de Oncología que decide tratamiento radioterápico de consolidación sobre lecho quirúrgico, iniciándose éste a los 40 días tras la intervención.
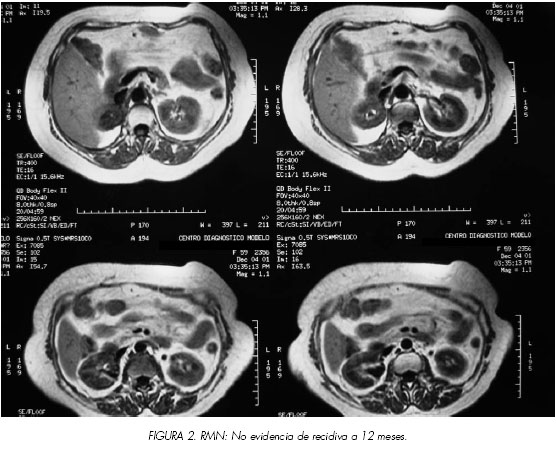
Se realizaron nuevos controles a los seis, nueve, doce y veinticuatro meses, resultando todos ellos normales (Figura 2).
Actualmente la paciente se encuentra viva y libre de enfermedad, tras 28 meses de seguimiento.
Discusión
El leiomiosarcoma de cava es una tumoración infrecuente que nace de las células musculares de la capa media. La vena cava inferior es la localización más frecuente de esta estirpe tumoral cuando afecta grandes vasos sanguíneos, hallándose descrito hasta el momento más de 200 casos del mismo (1,2).
Epidemiológicamente es una neoplasia que afecta con preferencia al sexo femenino y con asiento más frecuente en el segmento medio de la cava, entre la desembocadura de ambas venas renales como límite inferior y las suprahepáticas como superior (2,3).
El cuadro clínico es habitualmente tórpido. El crecimiento clásicamente veloz de los sarcomas se mitiga por el hecho de que el retroperitoneo acepta el desarrollo de grandes volúmenes tumorales. El cuadro clásico de dolor abdominal o en flanco asociado a masa palpable no es frecuente, y no es excepcional el hallazgo incidental de la tumoración.
El crecimiento a nivel parietal puede ser preferentemente intraluminal, en cuyo caso suele existir repercusión sobre el retorno venoso (edemas de extremidades, Síndrome de Budd-Chiari, colaterales venosas) o bien extraluminal, afectando entonces tejidos vecinos, por desplazamiento o por propia infiltración (2).En nuestro caso el hallazgo es incidental durante una exploración por síntomas digestivos, y de crecimiento preferentemente extraluminal.
El diagnóstico por imagen es clave para la caracterización de esta patología. La ecografía suele referirse como la primera prueba diagnóstica de aproximación, bien dirigida o bien incidental.
La TAC y RMN serían los métodos fundamentales de diagnóstico , puesto que permiten determinar la afectación tisular en vecindad de manera habitualmente fiable, así como excluir la presencia de metástasis a distancia y trombosis asociada (4).
No es infrecuente que en ocasiones el diagnóstico de certeza del origen de la tumoración se realice en el propio acto operatorio, como en el caso que nos ocupa, dado que la masa parecía provenir de la glándula suprarrenal (5,6).
En ocasiones, el uso de una PAAF previa puede ayudar en la apreciación histológica, e indicar asimismo el grado tumoral (5,7).
El tratamiento de estos tumores, y de los sarcomas en general, es en cierto modo controvertido, por cuanto el único hecho universalmente aceptado es la necesidad de una cirugía exerética lo más completa posible, dado que otras modalidades terapéuticas no han demostrado su eficacia. Sólo la cirugía radical de la tumoración parece tener repercusión sobre la supervivencia posterior (1-9).
La vía de abordaje debe adaptarse a las características del tumor y físicas del paciente.
La incisión subcostal transperitoneal fue la elegida en nuestro caso, pero en otros con volúmenes neoplásicos más grandes no se debe desestimar el acudir a un abordaje combinado mediante tóracofrenolaparotomía.
La necesidad de extirpar parte de la pared de cava puede exigir para restablecer la continuidad bien una sutura simple o bien el uso de material protésico vascular (4).
El tratamiento radioterápico está debatido actualmente. Su teórico efecto reductor sobre las recidivas locales, una de las características típicas de este tumor, no ha sido del todo comprobado, aunque puede ser un arma útil ante sospecha de exéresis incompleta o como consolidación de lecho quirúrgico (2-5,7,8).
La quimioterapia en sus diferentes variantes, neoadyuvante o coadyuvante, también se ha utilizado, con regímenes preferentemente basados en la adriamicina, en un intento de control de las micrometástasis o de reducción de masa tumoral y predicción de respuestas (2-5,7,8).
La evolución de esta estirpe tumoral es a menudo insidiosa, por lo cual un seguimiento exhaustivo se hace, si cabe, aún más necesario que en otros tipos tumorales. Los estudios de imagen juegan de nuevo un papel fundamental.
Una de las características típicas a resaltar es la elevada frecuencia de recurrencias locales, al igual que los sarcomas retroperitoneales en general, cifrándose en algunas publicaciones por encima del 50%. En caso de aparición, la cirugía de rescate se dibuja de nuevo como el arma fundamental (4,8).
La supervivencia media varía entre 28-37 meses y se citan como factores pronósticos fundamentales los márgenes quirúrgicos libres y el grado citológico bajo. La localización en el segmento medio de cava inferior parece ser el que ofrece mejor pronóstico, mientras que el superior sería el de progresión más infausta (2,3).
Conclusiones
El leiomiosarcoma de vena cava inferior es una patología infrecuente, de hallazgo a menudo incidental, y, en ocasiones, semejando masas de dudoso origen.
Los métodos de diagnóstico por la imagen nos aportan la clave diagnóstica.
El tratamiento quirúrgico es el eje del tratamiento, precisando de una exéresis completa de la tumoración y ocasionalmente de procedimientos de reparación vascular complejos.
La elevada tasa de recurrencias locales obliga a un seguimiento estricto.
La evolución a largo plazo es incierta, pero los factores pronósticos pueden ayudarnos a intentar predecirla.
Bibliografía y lecturas recomendadas (*lectura de interés y ** lectura fundamental)
1. ROSCH, R.; JUNGE, K.; TONS, C. y cols.: Weakly malignant Leiomyosarcoma of the inferior vena cava. A case report. Chirug., 73: 950, 2002. [ Links ]
**2. MINGOLI, A.; CAVALLERO, A.; SAPIENZA, P. y cols.: International registry of Leiomyosarcoma of the inferior vena cava. Analysis of a world series on 218 patients. Anticancer Res., 16: 3201, 1996. [ Links ]
3. MINGOLI, A.; FELDHAUS, R.J.; CAVALLARO, A.: Leiomyosarcoma of the inferior vena cava: analysis and search of world literature on 141 patiens and report of three new cases. J. Vasc. Sug., 14: 688, 1991. [ Links ]
4. MONIG, S.P.; GAWENDA, M.; ERASMI, H. y cols.: Diagnosis, treatment and prognosis of the Leiomyosarcoma of the inferior vena cava. Three cases and summary of published reports. Eur. J. Surg., 1614: 231, 1995. [ Links ]
5. REBASSA LLULL, M.J.; GUTIÉRREZ SANZ-GADEA, C.; MARTÍN BROTO, J. y cols.: Leiomyosarcoma of the inferior vena cava. A propos of a case. Actas Urol. Esp., 22: 438, 1998. [ Links ]
6. SKOOG, S.J.; McLEOD, D.G.; STUTZMAN, R.E. y cols.: Leiomyosarcoma of the inferior vena cava presenting as a suprarenal mass. J. Urol., 130: 760, 1983. [ Links ]
7. CACOUB, P.; PLETTE, J.C.; WECHSLER, B. y cols.: Leiomyosarcoma of the inferior vena cava. Experience with 7 patients and literature review. Medicine (Baltimore), 70: 293, 1991. [ Links ]
*8. HINES, O.J.; NELSON, S.; QUIÑONES-BALDRICH, W.J. y cols.: Leiomyosarcoma of the inferior vena cava: prognosis and comparison whith sarcomas of other anatomic sites. Cancer, 85: 1077, 1999. [ Links ]
*9.GARCÍA MEDIERO, J.M.; TABERNERO GÓMEZ, A.; NÚÑEZ MORA, C. y cols.: Leiomyosarcoma of the inferior vena cava: report of a new case and review of the literature. Arch. Esp. Urol., 54: 811, 2001. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ignacio Rodríguez Gómez
Complejo Hospitalario Universitario Juan Canalejo.
As Xubias, 84. La Coruña. (España)
urogomez@hotmail.com
Trabajo recibido: 25 de enero 2007.