Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.29 no.4 abr. 2005
ORIGINAL
Nicturia en mujeres con síntomas de incontinencia urinaria:
análisis de las variables clínicas y urodinámicas asociadas
M. Espuña Pons*, M. Puig Clota*, A. Pérez González*, P. Rebollo Álvarez**
*Institut Clínic de Ginecología, Obstetricia i Neonatología. Hospital Clínic. Universidad de Barcelona.
**Unidad de Investigación de Resultados en Salud. Hospital Universitario Central de Asturias. Oviedo.
|
La nicturia se define como la interrupción del sueño por un deseo miccional. De acuerdo al último informe de la International Continence Society (ICS) sobre terminología, se considera que una paciente tiene nicturia si el deseo de orinar le despierta una o más veces durante las horas de sueño; es decir cada micción está precedida y seguida de sueño. Cuando durante el sueño se produce una micción involuntaria se denomina enuresis1.
La nicturia hasta hace muy poco tiempo no ha empezado a ser reconocido como un problema independiente que causa un importante trastorno en la vida de las personas, altera el ritmo del sueño y provoca importantes trastornos psicológicos y sociales. No obstante hay que considerar que hay personas para las que la nicturia no supone un problema. La búsqueda de ayuda médica se relaciona con el grado de molestia que este síntoma provoca a la paciente. La nicturia puede presentarse como síntoma único o asociado a otros síntomas urinarios, como son el aumento de frecuencia miccional, la urgencia y la incontinencia. En un estudio poblacional realizado en Reino Unido con 2075 mujeres mayores de 19 años, para investigar la prevalencia y el impacto de distintos síntomas urinarios, los autores encontraron que la nicturia era el tercer síntoma que mas molestaba a las mujeres (después de la incontinencia y la enuresis) y que para el 63 % de las ellas, suponía un problema muy importante2. En un estudio previo nuestro grupo encontró que casi la mitad de las pacientes con síntomas de incontinencia urinaria (IU), remitidas para estudio urodinámico a una Unidad de Uroginecología, referían despertarse por deseo miccional más de una vez por la noche3. En general se relaciona la nicturia con el envejecimiento4 y el prolapso genital en la mujer5 y con la hipertrofia prostática en el hombre6. La nicturia está relacionada con numerosos aspectos de la salud y bienestar de las personas, como la fatiga, los déficits de memoria, la depresión, el aumento de riesgo de enfermedad cardiaca y alteraciones gastrointestinales. Identificar la presencia de nicturia, determinar sus causa y tratarla de forma efectiva son factores importantes para mejorar la calidad de vida de las personas que la padecen7.
Para muchas mujeres la asociación de nicturia e IU es un hecho natural y cuando consultan por un problema de IU esperan que el tratamiento de la IU solucione también su problema de nicturia. La persistencia de la nicturia motiva el que muchas pacientes consideren que el tratamiento aplicado para la IU no ha sido suficientemente eficaz, de ahí la necesidad de que la paciente conozca que la IU y la nicturia son dos problemas de distinto origen y por consiguiente de tratamiento distinto. El clínico que trata mujeres con IU, ha de investigar si la paciente tiene nicturia y hasta qué punto este síntoma contribuye a la afectación de la calidad de vida que la paciente presenta debido a sus síntomas urinarios. La identificación de la nicturia como síntoma que causa molestias importantes a la mujer con IU, implicará por un lado el poner en marcha una estrategia diagnóstica de la causa de la nicturia, paralelamente al estudio de la IU; por otro lado el informar a la paciente acerca de que su problema de IU y la nicturia son entidades relacionadas, pero de etiologías diferentes; y por último el definir una estrategia terapéutica conjunta de ambos problemas siempre que sea posible. La intensidad de las molestias que produce aumenta de acuerdo al número de micciones nocturnas de la mujer y es independientemente de la edad y del estado de continencia, de tal modo que algunos autores proponen hablar de nicturia clínicamente significativa con dos o más micciones por noche8.
Las causas de nicturia se agrupan en cuatro: capacidad vesical baja, poliuria nocturna, combinación de las dos anteriores y poliuria global9. La poliuria nocturna se define como la producción de una cantidad elevada de orina durante el sueño. Se considera poliuria nocturna en un individuo joven la producción de más de un 20% de orina durante la noche y de más del 33% en el anciano. Por otro lado se considera poliuria en general a la producción de mas de 40 ml/kg de peso en 24 horas. En personas con nicturia y que no tienen poliuria general o nocturna, las causas mas habituales de nicturia son los trastornos del sueño o la capacidad vesical funcional baja, es decir la situación en la que la producción de orina durante la noche excede la capacidad funcional de la vejiga en las micciones durante las horas de vigilia (volumen más abundante recogido en un diario miccional).
En la evaluación inicial de una mujer con síntomas de IU, se debe contemplar la detección de la nicturia, preguntando si padece este síntoma y si éste supone o no un problema para la paciente. Si se identifica como síntoma que causa un problema añadido a la IU, se recomienda realizar un consejo terapéutico inicial basado en cambios en el estilo de vida, como la reducción de la ingesta de cafeína y alcohol y la limitación de la ingesta líquida y de alimentos ricos en agua antes de acostarse, medidas que en algunos casos producirán una mejoría suficiente. Cuando no se produce respuesta al cambio de hábitos o bien cuando se considera necesario inicialmente el realizar un estudio diagnóstico completo, deberán aplicarse métodos de evaluación más precisos que nos permitan determinar la causa exacta de la nicturia.
La evaluación de la nicturia se puede realizar en base a algoritmos específicos diseñados para diagnósto etiológico como el descrito por van Kerrebroeck et al.10, que utiliza el registro del tiempo de las micciones y la medición de los volúmenes vaciados en cada micción mediante un registro miccional de 24 a 72 horas, como instrumento diagnóstico principal que permite clasificar las pacientes en los cuatro grupos etiológicos de nicturia. No obstante hay que considerar que en pacientes cuyo motivo principal de consulta es la IU y en las que se ha indicado ya un estudio urodinámico, éste muy posiblemente pueden proporcionar información de utilidad para poder asignar a la paciente a uno de los grupos etiológicos.
Existen muy pocos datos sobre las características del estudio urodinámico en mujeres con síntomas de incontinencia y que refieren nicturia asociada. Considerando que uno de los grupos etiológicos es el formado por pacientes con capacidad vesical funcional baja9, sería de esperar que las pacientes con nicturia tuvieran una capacidad cistométrica menor que las pacientes sin nicturia.
Los objetivos del presente estudio fueron evaluar la frecuencia de presentación del síntoma nicturia en mujeres con síntomas de IU, sin prolapso genital sintomático, en las que se había indicado un estudio urodinámico y analizar la relación del síntoma nicturia con la capacidad cistométrica, así como con otros parámetros urodinámicos y controlando otros factores de influencia conocida.
SUJETOS Y MÉTODO
Estudio descriptivo de 1731 mujeres consecutivas remitidas con síntomas de incontinencia de orina para estudio y tratamiento a una Unidad especializada en Uroginecología de un hospital de tercer nivel entre enero de 1998 y diciembre 2002. Todas las pacientes fueron sometidas al protocolo diagnóstico de la Unidad de Uroginecología que consta de historia uroginecológica, exploración pélvica y estudio urodinámico.
En la historia uroginecológica se recoge la edad, el peso, el índice de masa corporal (IMC), el tiempo de evolución de los síntomas, los antecedentes de tratamientos quirúrgicos previos para la IU y la patología asociada que presentan las pacientes. Todas las pacientes fueron interrogadas directamente sobre sus síntomas urinarios siguiendo un cuestionario estructurado (Tabla 1). Se les preguntó acerca de la presencia o ausencia de síntomas urinarios de IU: incontinencia de esfuerzo (IUE) e incontinencia de urgencia (IUU). Se preguntó también acerca de otros síntomas urinarios relacionados con la IU, como el aumento de frecuencia miccional, la nicturia, la enuresis, los escapes de orina con el coito y algunos síntomas indicativos de disfunción del vaciado vesical. Se consideró que una paciente tenía síntomas de "nicturia", si el deseo de orinar las despertaba por la noche más de una vez.
Por último, se preguntó también a las mujeres si utilizaban compresa y si lo hacían por prevención o por necesidad de protección de los escapes.
La técnica del estudio urodinámico, las medidas y los criterios diagnósticos empleados cumplieron con las recomendaciones de la International Continence Society (ICS)1 y de la Second International Consultation on Incontinence11. El estudio urodinámico constó de: flujometría libre con medición del residuo postmiccional, cistometría de llenado, cisto/uroflujometría y perfil uretral en reposo. Se analizaron los siguientes parámetros urodinámicos: flujo máximo, residuo postmiccional, el primer deseo miccional, la capacidad cistométrica máxima, compliance vesical, presión del detrusor a flujo máximo, presión uretral de cierre máximo y longitud funcional de la uretra. La cistometría se realizó a velocidad de llenado de 50 ml por minuto, con suero salino a temperatura ambiente; la presión vesical fue registrada con un catéter transuretral y la presión abdominal con un catéter rectal. De acuerdo al estudio urodinámico las mujeres fueron clasificadas en uno de los siguientes 5 grupos: 1) pacientes con IU de esfuerzo (IUE), cuando se demostró durante la cistometría una pérdida de orina en el momento de realizar un esfuerzo físico (toser con la vejiga a capacidad máxima) sin demostrar hiperactividad del detrusor concomitante. 2) pacientes con hiperactividad del detrusor (HD), cuando se observaron contracciones del detrusor de cualquier intensidad asociada a sensación de urgencia durante la cistometría de llenado o durante las maniobras de provocación. 3) pacientes con asociación de IUE y HD. 4) pacientes con "otros diagnósticos", incluyendo disfunción del vaciado vesical, compliance reducida o aumento de sensibilidad de la vejiga como únicos hallazgo anormales en el estudio urodinámico. 5) pacientes normales, cuando no se observó anormalidad alguna en el estudio urodinámico.
La exploración física se hizo con el objetivo fundamental de evaluar los posibles defectos en la estática pelviana, los signos de atrofia de la mucosa vaginal y otros aspectos relacionados con su problema urinario. El tipo y grado de prolapso se evaluó con la paciente en posición semisentada y se clasificó de acuerdo con los grados propuestos por Badem y Walker12. Se excluyeron las pacientes con prolapso superior a un segundo grado.
Los datos se compilaron a través de una hoja estandarizada de recogida de datos y fueron analizados con reglas de coherencia interna y rangos para detectar incoherencia y/o incorrecciones en la tabulación de los datos. El tratamiento estadístico de los datos se efectuó mediante el software estadístico SPSS 12.0 para windows. Las variables continuas se describieron utilizando medidas de tendencia central (media o mediana) y medidas de dispersión (desviación estándar o rango intercuartílico). Las variables categóricas se describieron a través de frecuencias absolutas y relativas. Se investigó la asociación de diferentes variables personales y clínicas con la presencia del síntoma "nicturia" empleando la prueba T de Student para muestras independientes (edad, duración de la IU, peso, imc y paridad media), o tablas de contingencia y el estadístico Chi cuadrado (menopausia, antecedentes de cirugía, síntomas relacionados con la IU, utilización de compresa, estado de la musculatura del suelo pélvico). También se estudió la asociación de los parámetros urodinámicos estudiados con la presencia del síntoma "nicturia" empleando la prueba T de Student para muestras independientes. Por último con todas aquellas variables que en el análisis bivariado habían mostrado tener asociación estadísticamente significativa con la presencia de "nicturia" se construyó un modelo de regresión logística (método de entrada en un solo paso) para determinar cuáles tenían una asociación independiente. Se excluyeron de este modelo las variables sobre sintomatología expresada por la paciente, para ceñirse sólamente a aquellas variables observables desde el punto de vista clínico. Algunas de estas variables fueron recodificadas para introducirlas en el modelo. Así, la edad se recodificó en dos grupos según las mujeres tuviesen menos o 65 o más años; el índice de masa corporal en tres grupos: menor o igual a 24, entre 25 y 29, y mayor o igual a 30; el primer deseo miccional en tres grupos: menor de 150 ml, entre 150 y 200 ml, y mayor de 200 ml; la capacidad cistométrica máxima en tres grupos: menor de 300 ml, entre 300 y 400 ml, y mayor de 400 ml; y la compliance vesical en torno al valor de 30.
RESULTADOS
La edad media (D.E) del conjunto de la muestra estudiada (1731 mujeres) fue de 55,9 (13,8) años, siendo de edad igual o superior a 65 años 501 mujeres (29%). El peso medio (D.E) fue de 68,9 (13,6). El IMC medio (D.E) fue de 27,6 (5,4). La paridad media (D.E) fue de 2,2 (1,5) hijos, siendo 163 de ellas (9,4%) nulíparas. La mayoría, 1099 mujeres (63,5%), eran menopáusicas. Sólo 193 (11,1%) tenían antecedentes de cirugía previa para corrección de la IU. Respecto al tiempo de evolución de los síntomas, la mediana (Pc25-Pc75) resultó ser de 36 meses (12-92). Como patologías asociadas se objetivó la presencia de neuropatía en 66 mujeres (3,8%), de infección urinaria en 220 (12,7%), de obesidad en 76 (4,4%), de hipertensión arterial en 385 (22,2%), de bronquitis crónica en 116 (6,7%), de diabetes en 157 (9,1%).
Los síntomas expresados por el conjunto de la muestra se presentan en la Tabla 2 en la que se puede comprobar que casi la mitad de la muestra estudiada manifestó padecer "nicturia". En tan sólo 7 casos (0,40%) la nicturia fue el único síntoma expresado por las pacientes estudiadas. Por otro lado la nicturia se acompañó del síntoma enuresis en 187 casos (10,8%). Usaban compresa por prevención 596 mujeres (34,4%), y por necesidad 566 (32,7%). El número de mujeres que usaba compresa por una o las dos causas fue de 1.158 (66,9%). La exploración física demostró la presencia de un cistocele en el 57% de los casos (38% grado I y 19 % grado II), rectocele en el 37% de las pacientes (grado I 28% y grado II 9%) y prolapso uterino de grado I en el 11,8% y grado II en el 1,7%. El diagnóstico urodinámico del las 1.731 pacientes estudiadas fue de incontinencia urinaria de esfuerzo en 782 pacientes (45,2%); de hiperactividad del detrusor en 290 (16,8%); de incontinencia urinaria mixta en 412 (23,8%); 142 pacientes (8,2%) se agruparon bajo el concepto de otros diagnósticos y en 105 (6%) el estudio urodinámico resultó ser normal.
En la Tabla 3 se presentan los resultados del estudio de asociación de diferentes variables personales y clínicas con el síntoma "nicturia". La mayor edad, mayor duración de la IU, mayor peso e IMC, mayor paridad, el estado de menopausia, los signos de atrofia genital, los antecedentes de cirugía de corrección de la IU, la hipertensión y la diabetes mellitus se asociaron con el síntoma "nicturia". Los síntomas de urgencia, incontinencia urinaria de urgencia, frecuencia, enuresis, dificultad al inicio y vaciado incompleto fueron más frecuentes en las mujeres con síntoma de nicturia. Sin embargo el síntoma pérdida de orina con el esfuerzo y el de IU con el coito fueron menos frecuentes en estas pacientes. El porcentaje de mujeres que utilizaban compresa por necesidad fue mayor en las pacientes con nicturia.
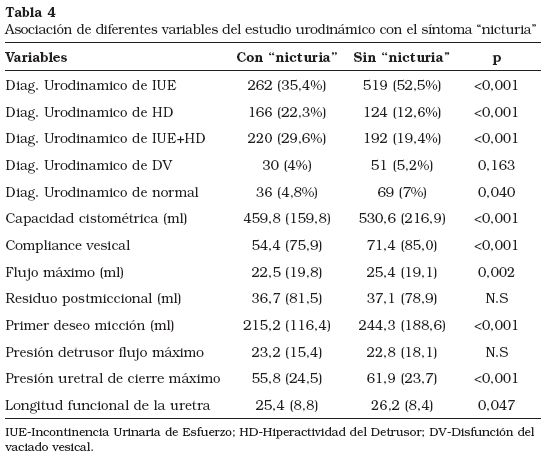
En la Tabla 4 se presentan los resultados del estudio de asociación de los diferentes diagnósticos urodinámicos y algunas variables del estudio urodinámico con el síntoma "nicturia". Respecto al diagnóstico urodinámico se encontró menor prevalencia de IUE y normalidad en la prueba y mayor de HD y de la asociación de IUE y HD (IU.Mixta) en el grupo de mujeres con el síntoma nicturia (p<0,001). Las mujeres con nicturia presentaron una menor capacidad cistométrica, compliance vesical, flujo máximo, presión uretral de cierre máximo y longitud funcional de la uretra, así como un menor volumen hasta el primer deseo de micción. No se encontraron diferencias en el residuo postmiccional y en la presión del detrusor a flujo máximo.
En la Tabla 5 se presenta el modelo de regresión logística para la nicturia. En él puede comprobarse el efecto independiente de las variables consideradas. La mayor edad, la menopausia la hipertensión y la menor capacidad cistométrica se asocian de manera independiente con padecer nicturia, mientras que el mayor flujo máximo y el diagnóstico urodinámico de IUE se asocian a no tener nicturia.
DISCUSIÓN
En las mujeres con síntomas urinarios de IU estudiadas en el presente trabajo, la nicturia es un síntoma frecuente tal como ya habíamos presentado en un trabajo previo3. Las variables asociadas de manera independiente con su presencia son la edad mayor de 65 años, la menopausia y la capacidad vesical menor de 400 ml. El mayor flujo máximo y el diagnóstico urodinámico de IUE se asocian a no padecer nicturia.
Una posible limitación del presente estudio es que las conclusiones no son extrapolables al conjunto de mujeres de la población con síntomas de IU, puesto que los datos estudiados corresponden a mujeres que consultaron en una unidad especializada de un hospital de tercer nivel, y por tanto existe un sesgo de selección.
De acuerdo a los datos presentados el síntoma nicturia, evaluado como si el deseo de orinar las despertaba por la noche más de una vez, se presentó en cerca de la mitad (42,9%) de las mujeres estudiadas, que consultaron por síntomas de incontinencia urinaria (IU) en nuestra unidad. Ello da una idea de la dimensión del problema y importancia de detectar, evaluar el grado de molestia que supone este síntoma para la mujer y de acuerdo con ello, diagnosticar y tratar adecuadamente este problema añadido en las mujeres con síntomas de incontinencia urinaria de cualquier tipo, tal y como señalan diferentes autores2,6,7.
Muchas de las mujeres estudiadas presentaron junto con nicturia otros síntomas relacionados como se presenta en la Tabla 2. Los síntomas de urgencia, IU de urgencia y de aumento de frecuencia miccional, aparecieron con mayor frecuencia en las mujeres con nicturia que en las que no tenían el síntoma, mientras que el síntoma IU de esfuerzo apareció con menor frecuencia. La frecuente asociación de la nicturia con el aumento de la frecuencia miccional, la urgencia y la IU de urgencia concomitantes ya ha sido descrita por diversos autores6,7.
En el presente estudio se encontraron además asociaciones de la presencia de nicturia con la mayor edad, mayor duración de la IU, mayor peso e IMC, mayor paridad, presencia de menopausia, de signos de atrofia genital, de antecedentes de cirugía de corrección de la IU, de hipertensión y de diabetes (Tabla 3), aunque el efecto de algunas de estas variables podría estar relacionado con el de otras: el mayor IMC y los signos de atrofia de la mucosa vaginal podrían estar asociadas a la menopausia, y los antecedentes de cirugía podrían estar en relación con el tiempo de evolución de la IU. Algunas de estas asociaciones ya había sido previamente descritas, como la edad4,13 y la paridad y menopausia7.
Respecto al estudio urodinámico, en el grupo de mujeres con el síntoma nicturia se encontró menor prevalencia de normalidad (4,8% vs 7%; p=0,040) y de diagnóstico de IUE (35,4% vs 52,5%; p<0,001) y mayor de HD (22,3% vs 12,6%; p<0,001) y IU Mixta (29,6% vs 19,4%; p<0,001), hecho que puede ser de importancia a la hora de enfocar el tratamiento de la nicturia. Las mujeres con nicturia presentaron una menor capacidad cistométrica, compliance vesical, flujo máximo, presión uretral de cierre máximo y longitud funcional de la uretra, así como un menor volumen vesical en el primer deseo de micción (Tabla 4).
El modelo de regresión logística construido de acuerdo a lo descrito en la sección de "pacientes y método", demostró la asociación independiente con la nicturia de algunas de las variables descritas en los párrafos anteriores. Según los resultados presentados en la Tabla 5, las mujeres de edad superior a 65 años tienen 1,88 veces el riesgo de tener nicturia de las de 65 o menos años ajustando por el resto de variables. En otras palabras, el riesgo de padecer nicturia en estas mujeres está aumentado en un 88%, puede llegar a ser de 163%. En un estudio13 encontraron que las pacientes con edad igual o mayor a 50 años tenían un riesgo 3,9 veces mayor (95% IC = 1,6 – 9,3) que las menores de esa edad; este riesgo es mayor que el encontrado en el presente estudio pero hay que tener en cuenta que además de ser diferente el punto de corte para la edad, los autores tan sólo ajustan su modelo por el índice de nicturia (un parámetro de las gráficas de frecuencia- volumen que emplean en su estudio).
Las mujeres menopáusicas tienen 2,11 veces el riesgo de tener nicturia de las no menopaúsicas ajustando por el resto de variables, estando el riesgo de padecer nicturia en estas mujeres aumentado en un 111% y pudiendo llegar hasta el 186%. Esta asociación de la menopausia anuló en el modelo de regresión la que parecían tener en los análisis previos el peso, el IMC y la atrofia genital. Las mujeres con hipertensión tienen 1,42 veces el riesgo de tener nicturia de las que no la padecen, pudiendo llegar el riesgo de padecer nicturia al 94%. Posiblemente la influencia de esta variable esté mediada por el uso de drogas diuréticas empleadas en el tratamiento de la hipertensión.
De las variables del estudio urodinámico incluídas en el modelo de regresión, sólo el flujo máximo, la capacidad cistométrica máxima y el diagnóstico urodinámico de IUE demostraron estar asociadas a la nicturia de manera independiente. Las mujeres con capacidad vesical entre 300 y 400 ml y menor de 300 ml tienen 1,67 y 1,71 veces el riesgo de tener nicturia de las de capacidad mayor de 400 ml. El riesgo de padecer nicturia en estas mujeres está aumentado en un 67% y 71% y puede llegar a ser de 138% y 191% respectivamente. Se eligió el punto de corte de 300 ml para la capacidad cistométrica, ya que según el informe de la Second International Consultation on Incontinence14, se acepta como normal en adultos cualquier valor entre 300 y 600 ml. De todos modos se evaluó también los valores en el intervalo entre 300 y 400 ya que se consideró que suponen para la mujer adulta una capacidad funcional baja, que igualmente puede ser causa de nicturia, aunque desde el punto de vista de parámetro urodinámico puedan considerarse normales. Por otro lado el flujo máximo demostró estar asociado de manera independiente con la nicturia de tal modo que a mayor flujo máximo menor riesgo de padecer nicturia. De hecho este riesgo disminuye un 1% por cada ml que aumente el flujo máximo. Dado que no existen asociaciones estadísticamente significativas de la nicturia con el diagnóstico urodinámico de disfunción de vaciado, ni con el volumen de orina residual tras la flujometría libre, ni con la presión del detrusor a flujo máximo, esta asociación podría explicarse en parte por el efecto de la edad, ya que, tal como fue demostrado por Madersbacher y cols, el flujo máximo disminuye con la edad aunque no la presión del detrusor durante la micción voluntaria15. El diagnóstico urodinámico de IUE se asoció de manera independiente con la nicturia de tal modo que el riesgo de padecer nicturia en mujere con este diagnóstico es un 26% menor pudiendo llegar a ser un 44% menor que la que tiene otro diagnóstico urodinámico.
De acuerdo a los resultados del modelo de regresión logística se confirma la asociación independiente que con la nicturia tienen la edad y la menopausia, y se identifican nuevas asociaciones independientes de parámetros urodinámicos (flujo máximo, capacidad cistométrica y diagnóstico de IUE) que pueden ser de ayuda en la detección, diagnóstico y tratamiento de la nicturia. Dado que las causas de nicturia se agrupan en cuatro (poliuria nocturna, capacidad vesical baja, combinación de las dos anteriores y poliuria global), en una mujer que es remitida para estudio urodinámico por síntomas urinarios de IU, que refiere además nicturia y en la que se detecta una capacidad cistométrica máxima de menos de 300 ml e incluso menos de 400 ml, habría que profundizar en el peso que tiene la nicturia en su afectación de la calidad de vida y considerar que, aparte del diagnóstico urodinámico del tipo de IU, se ha diagnosticado una nicturia por capacidad funcional baja. Aunque se acepta que el diario miccional es fundamental para el diagnóstico del tipo de nicturia, hay que admitir que en nuestro entorno, resulta en muchos casos muy difícil conseguir que las pacientes rellenen un diario miccional de forma adecuada. Por otro lado se ha demostrado que los volúmenes vesicales medidos a distintos niveles de sensación, eran comparables cuando de evaluaban mediante el diario miccional y durante la cistometría, es decir el volumen vesical a máxima capacidad cistométrica coincide con la capacidad vesical funcional medida con el diario miccional16. Así pues se podría considerar que en las mujeres con síntomas urinarios de IU, que son remitidas para estudio urodinámico, que refieren el síntoma nicturia y que el estudio urodinámico demuestra una capacidad cistométrica máxima baja, la nicturia se debería seguramente a una capacidad vesical funcional baja, mas que a una poliuria. Por tanto el dato de la capacidad vesical proporcionado por la cistometría podría sustituir, al menos inicialmente, al diario miccional en este grupo de pacientes que ya han sido remitidas para estudio urodinámico.
Desde el punto de vista clínico es importante que esta paciente conozca que tiene dos problemas relacionados pero independientes y que muy posiblemente el tratamiento que se le indique para corregir su IU no solucionará la nicturia. En la práctica supondría que cuando tenemos a una paciente con síntomas de IU y nicturia, en la que el estudio urodinámico demuestra una IUE y una capacidad cistométrica baja (<300 - 400 ml), debería asociarse al tratamiento indicado para corregir la IUE (cirugía, rehabilitación o tratamiento farmacológico), el tratamiento para la nicturia (terapia de modificación de la conducta), ya que ninguno de los tratamientos que podamos indicar para la IUE han demostrado su eficacia para corregir la nicturia. El mismo planteamiento sirve para las pacientes con diagnóstico urodinámico de HD o mixta, ya que los anticolinérgicos, que son el tratamiento indicado en la mayoría de las pacientes con HD, no han demostrado tener efecto para el tratamiento de la nicturia por capacidad vesical baja6.
No obstante es importante señalar que entre las causas de capacidad vesical baja puede haber patologías vesicales que deben ser descartadas (cistitis intersticial, neoplasia), por consiguiente si las pacientes con nicturia refieren además otros síntomas como urgencia y aumento de frecuencia miccional de aparición repentinas o si se detecta una hematuria en el análisis de orina, la paciente debe ser estudiada en profundidad para descartar dicha patología. Asímismo las pacientes que no respondan a la terapia inicial con modificación de la conducta en un plazo corto, debería descartarse mediante el diario miccional la poliuria nocturna.
El estudio muestra como en las mujeres con síntomas de IU referidas para estudio urodinámico a una unidad especializada, la nicturia se asocia a los síntomas de IU en casi la mitad de las pacientes y que este síntoma se asocia a una menor capacidad cistométrica. Las mujeres que presenten estos dos problemas deberían recibir tratamiento simultáneo para corregir la IU y la nicturia, el tratamiento conjunto de los dos problemas supondrá muy posiblemente para la mujer una percepción de mejoría global con el tratamiento aplicado específicamente para la IU, superior a si se trata solo la IU.
REFERENCIAS
1. Abrams P, Cardozo L, Fall M, et al. Standardisation Sub-committee of the International Continence Society. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society. Neurourol Urodyn 2002;21:167-178. [ Links ]
2. Swithinbank LV, Donovan JL, du Heaume JC, Rogers CA, James MC, Yang Q, Abrams P. Urinary symptoms and incontinence in women: relationships between occurrence, age, and perceived impact. Br J Gen Pract. 1999;448:897-900. [ Links ]
3. Espuña M, Puig M, Pérez A, Rebollo P. Incontinencia de orina de esfuerzo: primera causa de incontinencia en las mujeres remitidas a una unidad de uroginecología. Arch Esp Urol 2004;57(6):633-640. [ Links ]
4. Swithinbank LV, Vestey S, Abrams P. Nocturnal polyuria in community-dwelling women. BJU Int 2004;93:523-527. [ Links ]
5. Marinkovic SP, Stanton SL. Incontinence and voiding difficulties associated with prolapse. J Urol 2004; 171:1021-1028. [ Links ]
6. Weiss JP, Blaivas JG. Nocturia. Curr Urol Rep 2003;4:362-366. [ Links ]
7. Marinkovic SP, Gillen LM, Stanton SL. Managing nocturia. BMJ 2001;328:1063-1066. [ Links ]
8. Fiske J, Scarpero HM, Xue X, Nitti VW. Degree of bother caused by nocturia in women. Neurourol Urodyn 2004;23:130-133. [ Links ]
9. Weiss JP, Blaivas JG, Stember DS, Brooks MM. Nocturia in adults: etiology and classification. Neurourol Urodyn 1998;17:467-472. [ Links ]
10. Van Kerrebroeck P, Abrams P, Chaikin D, et al. The standardisation of terminology in nocturia: report from the Standardisation Sub-committee of the International Continence Society. BJU int 2002;90(suppl 3):11-15. [ Links ]
11. Abrams P, Cardozo L, Khoury S, Wein A (2002). Incontinence. Recommendations of International Scientific Committee. Evaluation and treatment of urinary incontinence, Pelvic organ Prolapse and Faecal incontinence. Second International Consultation on Incontinence. Plymbridge Distributors Ltd. United Kingdom: 1079-1117. [ Links ]
12. Baden WF, Walker TA. Genesis of the vaginal profile: a correlated classification of vaginal relaxation. Clin Obstet Gynecol 1972;15: 1048-1054. [ Links ]
13. Ku JH, Lim DJ, Byun SS, Paick JS, Oh SJ. Nocturia and complementary indices: determination and quantification of the cause of nocturia by frequency-volume charts in women with lower urinary tract symptoms. Urol Res 2004;32:181-184. [ Links ]
14. Homma Y, Bastista J, Bauer S, Griffiths D, Hilton P, Kramer G, Lose G, Rosier (2002). Incontinence. Recommendations of International Scientific Committee. Evaluation and treatment of urinary incontinence, Urodynamics. Second International Consultation on Incontinence. Plymbridge Distributors Ltd. United Kingdom: 319-372. [ Links ]
15. Madersbacher S, Pycha A, Schatzl G, Mian C, Klingler CH, Marberger M. The aging lower urinary tract: a comparative urodynamic study of men and women. Urology 1998;51:206-212. [ Links ]
16. De Wachter S, Wyndaele JJ. Frequency-volume charts: a tool to evaluate bladder sensation. Neurourol Urodyn 2003;22:638-642. [ Links ]
Dra. M. Espuña Pons
ICGON. Hospital Clínic
C/ Villarroel 170 - 08036 Barcelona
(Trabajo recibido el 3 noviembre de 2004)
COMENTARIO EDITORIAL
Se trata de un análisis retrospectivo y descriptivo de la nicturia en mujeres con incontinencia urinaria vistas en una Unidad de Uroginecología de un hospital de tercer nivel.
El trabajo destaca por su originalidad, rigor metodológico y capacidad de la explotación de una base de datos que incluye datos clínicos y de estudio urodinámico.
Se realiza una revisión de las características clínicas y urodinámicas de la nicturia asociada a la incontinencia urinaria en la mujer dada su alta frecuencia. Estas entidades clínicas, que coinciden hasta en la mitad de los casos, no tienen en ocasiones una etiología y tratamientos comunes. Esto plantea la necesidad de que ambas sean estudiadas y diagnosticadas si queremos que el resultado del tratamiento de la incontinencia urinaria no se vea afectado por la falta de tratamiento de la nicturia.
Esta falta de atención al diagnóstico de la nicturia es habitual en la práctica clínica de muchos urólogos, y fuente frecuente de fracasos en el tratamiento de los síntomas miccionales en mujeres, y también en hombres. Por ello, es especialmente interesante la clasificación de la nicturia que toma del trabajo de Wein y Blaivas (referencia bibliográfica nº 6) y los comentarios finales de tratamiento desde el punto de vista clínico, dada la falta de eficacia del tratamiento de la Incontinencia Urinaria de Esfuerzo o de la Hiperactividad del Detrusor para corregir la nicturia.
Especial mención merece la utilidad del Diario Miccional (DM) en el diagnóstico de la del paciente con nicturia que no responde a la modificación de hábitos. El DM nos da la medida de la capacidad funcional vesical en múltiples determinaciones a lo largo de 3 días en situaciones de vida real, mientras el estudio urodinámico determinan otro valor diferente: La Capacidad Cistomanométrica Máxima, que se determina con una sonda en vejiga y otra en ano, en el ambiente artificial de la sala de exploraciones urodinámicas de un hospital y en una sola determinación.
Fdo.: Dr. M.A. Jiménez Cidre