Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.31 no.7 jul./ago. 2007
Prostatectomía radical laparoscópica extraperitoneal. Primeros 50 casos en un centro comarcal. Análisis de la curva de aprendizaje
Extraperitoneal laparoscopic radical prostatectomy. First 50 cases in a middle size hospitaL. Evaluation of the learning curve
Peña González J.A., González Sala J.L., Prera Vilaseca A., Abad Gairín C., Graells Batet A., Descalzo Abad MªC.
Unidad de Urología. Hospital de Sabadell. Corporació Sanitaria Parc Tauli. Sabadell. Barcelona.
Dirección para correspondencia
RESUMEN
Introducción y objetivos: Presentar nuestra experiencia en los cincuenta primeros casos de prostatectomía radical laparoscópica. Se describe la técnica quirúrgica y las modificaciones que hemos ido aplicando, se revisan -tanto globalmente como comparando la primera y la segunda mitad de la serie- los costes de tiempo, las dificultades técnicas y pasos limitantes así como las complicaciones.
Métodos: Entre enero 2005 y septiembre 2006 hemos indicado 52 prostatectomías radicales laparoscópicas por vía extraperitoneal en nuestro centro. Dos de ellas se realizaron con ayuda de un maestro por lo que no entrarán en nuestro análisis. La técnica empleada es la de Bruselas con modificaciones.
Resultados: Hemos completado por vía laparoscópica el 78% de los casos (39/50). Las 11 reconversiones se produjeron en los primeros 25 casos. El tiempo quirúrgico medio para los casos laparoscópicos puros ha sido 280 minutos. Hemos dividido la cirugía en seis pasos con los siguientes tiempos promedio expresados en minutos: Colocación de los puertos (30), disección de vesículas seminales (95), Santorini (25), colocación de pieza en bolsa (55), anastomosis (55) y finalización de la cirugía (15). Los tiempos se reducen y la técnica se afianza a partir del caso 25. El principal paso limitante ha sido la disección de las vesículas seminales. Se ha requerido transfusión de sangre en un 7% de los casos laparoscópicos. La mediana de estancias ha sido 4 días con un 30% de casos dados de alta a las 48 horas de la cirugía. Se han presentado márgenes positivos en el 12% de casos. Ha habido complicaciones mayores en un 4% de casos (2/50).
Conclusiones: La prostatectomía radical laparoscópica extraperitoneal es factible en un centro de nuestras características dispuesto a invertir un considerable esfuerzo especialmente en lo que respecta al número de horas de quirófano. Los principales pasos limitantes son la disección del plano vésicoprostático y la anastomosis vésico-uretral. Hay una clara progresión a partir del caso 25.
Palabras Clave: Cáncer próstata. Prostatectomía radical. Laparoscopia.
ABSTRACT
Objective: Report our experience in the first 50 cases of laparoscopic radical prostatectomy performed in our Hospital. We describe the surgical technique and the modifications that we have applied. Time consumptions and technical difficulties are reviewed.
Methods: From January 2005 to September 2006 we indicated 52 extraperitoneal laparoscopic radical prostatectomies. Two of them were done with the advice of a master and wont be included in our series. We followed the Brussels technique with some modifications.
Results: We completed integrally by laparoscopy the 78% of the cases (39/50). The 11 converted cases were done within the 25 first ones. Mean operating time for the pure laparoscopic cases was 280 minutes. We divide surgery in six steps with the following mean times in minutes: Trocars placement (30), seminal vessels dissection (95), Santorini (25), specimen in endobag (55), anasthomosis (55) and final (15). After case 25, the results improve. The most challenging step was seminal vessels dissection. Transfusion rate has been 7%. The mean hospitalization time has been 4 days with a 30% of patients discharged 48 hours after surgery. Positive surgical margins were observed in 12%. Two of our patients presented major complications (4%).
Conclusions: Extraperitoneal laparoscopic radical prostatectomy is feasible in an institution like ours if it has the aim of invest a big effort, especially regarding operating time. The most demanding steps are the dissection of the vesicoprostatic plane and the anasthomosis. There is a clear progression after case 25.
Key words: Prostate Cancer. Radical prostatectomy. Laparoscopy.
La primera prostatectomía radical laparoscópica (PRL) fue realizada por Schuessler et al.1 en 1992 aunque no fue hasta 1998 cuando se publicó por Guillenau et al.2 la primera serie de 28 casos con una técnica basada en un acceso primario a las vesículas seminales. Posteriormente, en 2000, otra vez Guillenau y Vallancien3 objetivaron por primera vez que la PRL podía ser realizada en tiempos quirúrgicos competitivos con menor pérdida de sangre, buenos resultados iniciales tanto oncológicos como funcionales y todas las ventajas que en general proporciona la laparoscopia respecto de la cirugía abierta.
La siguiente revolución en el campo de la cirugía radical mínimamente invasiva del cáncer de próstata fue la descripción de la técnica laparoscópica extraperitoneal. Tras la publicación del primer caso por Raboy et al.4, fue Bollens5 el que presentó la primera serie de 42 cirugías. Desde entonces, la Técnica de Bruselas se ha convertido en una de las guías principales para la práctica de la PRL extraperitoneal (PRLE).
En nuestro país, la introducción de la laparoscopia en la extirpación de la próstata ha sido más reciente y, en general, los diferentes grupos han empleado la vía transperitoneal marcada por la técnica de Montsouris6,7.
En este artículo presentamos nuestros 50 primeros casos de PRL, todos ellos realizados por vía extraperitoneal. La adopción de esta vía en lugar de la clásica transperitoneal ha sido más por una cuestión de concepto- evitar al invasión quirúrgica del peritoneo si es que es posible- que por el hecho de que estemos convencidos de que proporciona ventajas quirúrgicas respecto de la otra, puesto que a pesar de que se han publicado diferentes artículos sobre las teóricas ventajas de la vía extraperitoneal respecto de la transperitoneal8,9,10 tampoco se han logrado demostrar unas diferencias tan evidentes11,12,13. Comentamos nuestro aprendizaje de la prostatectomía radical laparoscopica extraperitoneal según la técnica de Bruselas14 para lo cual hemos dividido el procedimiento en seis etapas de las que analizamos los tiempos invertidos y las dificultades de cada una de ellas. Finalmente comentaremos los resultados y las complicaciones con las que nos hemos encontrado. La evaluación de resultados oncológicos y funcionales será objeto de una próxima revisión.
Métodos
Entre enero de 2005 y septiembre de 2006 hemos indicado PRL extraperitoneal en 50 pacientes diagnosticados de adenocarcinoma de próstata en estadio clínico localizado.
Los criterios de elección de los pacientes fueron los de enfermedad en estadío clínico organoconfinado y a la que, según nuestro protocolo, no fuera necesario realizar linfadenectomía. Los de exclusión se fueron modificando progresivamente a medida que aumentaba nuestra experiencia, pero básicamente, y en especial en los primeros 25 casos, procuramos evitar pacientes afectos de obesidad mórbida, hernia inguinal gigante y/o antecedentes de hernioplastia inguinal con malla. A pesar de ello, como antecedentes patológicos de interés cabe destacar que uno, el primero de la serie, había recibido quimioterapia y hormonoterapia neoadyuvante y que el tercero de la serie presentaba una hernia inguinoescrotal bilateral gigante que dificultó el procedimiento desde el inicio.
La edad media de los pacientes fue de 63 años con un rango de 49 a 74 años. El PSA medio fue de 6,9 con un rango de 0,82 a 14,9 ng/ml. El volumen prostático medio por ecografía transrectal fue 39 cc (rango 12 a 105). En lo que respecta a los estadíos clínicos la distribución es la siguiente: 72% T1c, 20% T2a, 2% T2c y 6% T3a. La distribución por grados de Gleason en la biopsia fue de 3+3 en el 62%, 2+3 en el 12%, 3+2 en el 12%, 3+4 en el 12% y 4+3 en un 2%. El diagnóstico se estableció por biopsia transrectal por sextantes guiada por ultrasonidos tomando muestras adicionales de la zona transicional cuando se trataba de segundas biopsias.
La técnica quirúrgica realizada fue la prostatectomía radical extraperitoneal según la técnica de Bruselas14. Únicamente hemos realizado preservación de las cintillas neurovascualres en cuatro casos (a partir del número 35). En este procedimiento no se emplean otros elementos que las pinzas bipolares, tijera monopolar y pinzas de agarre, no hemos requerido la utilización de dispositivos de coagulación más complejos. La técnica empleada, ya descrita por nosotros previamente15 se ha ido modificando a lo largo del tiempo. Los cambios principales han sido la ligadura con seda de aguja recta (introducida percutaneamente) de los pedículos laterales en lugar de su coagulación con pinza bipolar a partir del caso número 30 y, a partir de caso 40 de la serie, la disminución en uno del número de trócares (pasando a ser cuatro), el abandono del uso del benique para presentarnos la uretra y el paso de la anastomosis vésico-uretral con puntos sueltos a una sutura continua con una única aguja de monofilamento reabsorvible de 3/0.
Resultados
Comentaremos primero los resultados globales de toda la serie y luego haremos, en el apartado de discusión, una comparación entre la primera y segunda mitad de la serie.
De las 50 PRLE, hemos completado por via laparoscópica 39 (78%). Los motivos de reconversión han sido variados: hernia inguino-escrotal bilateral gigante en un caso, que impidió la colocación de los trócares, imposibilidad o exceso de tiempo quirúrgico para identificar correctamente el plano de vesículas seminales en siete, sangrado moderado del plexo de Santorini en otro e imposibilidad para completar la anastomosis vésico uretral en dos pacientes. En la mayoría de los casos hemos optado por reconversión al exceder el tiempo quirúrgico el límite que nos habíamos marcado como máximo (seis horas) y no por la existencia de una complicación mayor. Cabe destacar que a partir del caso número 23 no se han producido reconversiones.
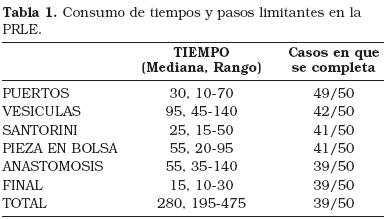
El tiempo quirúrgico medio ha sido de 287 minutos para toda la serie con rango de 475 a 195 minutos. En los casos en los que se ha completado el procedimiento por laparoscopia la media ha sido de 285 minutos con rangos de 475 (la primera que completamos) a 195 minutos. Con el fin de evaluar nuestra curva de aprendizaje y poder identificar los pasos limitantes de la técnica, hemos dividido la cirugía en seis etapas cuantificando el tiempo invertido en cada una de ellas- mediana y rango expresados en minutos- y en cuantos casos han sido completadas (Tabla 1):
Colocación de puertos: Periodo que transcurre desde el inicio de la cirugía hasta la colocación de todos los puertos (cinco o cuatro) y disección del espacio extraperitoneal. 30 minutos (10-70). Completada en 49/50 casos.
Disección de vesículas: Fase de la cirugía que incluye la disección del plano vésico-prostático, identificación de deferentes y sección de los mismos así como disección de las vesículas seminales. 95 minutos (45-140). Completada en 42/50 casos.
Santorini: En esta etapa se procede a la apertura de la aponeurosis perineal profunda con disección roma de la musculatura perineal, sección de ligamentos puboprostáticos y ligadura del plexo de Santorini con un punto de material reabsorvible. 25 minutos (15-50). Completada en 41/50 casos.
Pieza en bolsa: Tras la ligadura del plexo, en esta fase realizamos la coagulación -en los casos iniciales- o ligadura de los plexos laterales, sección de los mismos con preservación de las cintillas neurovasculares en los casos en los que se ha intentado, sección del plexo de Satorini y de la uretra. Una vez liberada la pieza, se coloca en una bolsa que se exterioriza parcialmente junto al puerto inguinal izquierdo. 55 minutos (20-95). Completada en 41/50 casos.
Anastomosis vésico-uretral: Tras revisar la hemostasia del lecho quirúrgico y la indemnidad rectal (realizamos tacto en todos los casos). Se procede a la anastomosis (inicialmente con puntos sueltos y en los últimos diez casos con sutura continua). 55 minutos (35-140). Completada en 39/50 casos.
Final: Colocación del drenaje (penrose a bolsa de urostomia), retirada de trócares, extracción de la pieza embolsada tras ampliar la incisión del trócar inguinal izquierdo y cierre por planos. 15 minutos (10-30). Completada en 39/50 casos.
El contenido medio en el recipiente del aspirador -pérdidas hemáticas más orina- ha sido de 800 cc (200-2.900 cc). El hematocrito medio en las primeras 24 horas del postoperatorio ha sido de 34,6 (21-42). En cinco casos de toda la serie (10%) ha sido necesaria la transfusión de sangre, tres de ellos eran del grupo de los completados por laparoscopia (3/39, 7%). En dos ocasiones se produjo una lesión rectal que tras recibir sutura laparoscópca no causó mayor problema.
En lo que respecta a la evolución postoperatoria durante el ingreso, por lo general, la de los pacientes reconvertidos ha sido algo más lenta que la esperable tras cirugía abierta convencional con íleo paralítico de 24 a 36 horas en 4 de ellos y una mayor afectación del estado general. En los completados por laparoscopia sí que se ha apreciado una clara diferencia con rápida recuperación del peristaltismo (inicio de ingesta hídrica a las 6-8 horas de la intervención). La estancia mediana de todo el grupo ha sido de 4 días (rango de 2-59), en los reconvertidos ha sido de 6 (4-12) y en los completados por laparoscopia de 4 (2-59). Respecto de los casos completados por laparoscopia cabe destacar que un 30% fue dado de alta a las 48 horas de la intervención. Los ingresos prolongados más de quince días (3/39 casos laparoscópìcos) han sido motivados por una fuga urinaria persistente a nivel de la anastomosis tras una incorrecta colocación de la sonda vesical durante el procedimiento quirúrgico (quedó alojada en el espacio retrovesical) que requirió recolocación mediante instilación de contraste y control por radioescopia. La fuga de orina persistió y únicamente cedió tras la retirada del drenaje condicionando un ingreso de 19 días en el primer caso que completamos por laparoscopia, sangrado del plexo de Santorini en las primeras 24 horas que obligó a reintervención abierta con fístula urinaria persistente, infección severa de la herida quirúrgica y osteitis del pubis (59 días, caso 19) y estenosis de meato ureteral que requirió nefrostomia (17 días, caso 24).
Como complicaciones una vez dados de alta se ha presentado osteitis del pubis en otro paciente que respondió bien a tratamiento antibiótico y esclerosis de la unión vésico-uretral que ha requerido dilatación neumática en otros dos (2/39, 5%). Tal como se ha comentado, en un caso fue necesaria reintervención por sangrado y en otro una RTU del meato ureteral (esclerosado tras quedar atrapado en la anastomosis vésico uretral) y colocación de un cateter ureteral JJ. En definitiva, podría considerarse que hemos tenido dos complicaciones mayores que han requerido intervención, una inmediata (sangrado) y la otra tardía (estenosis del meato ureteral).
El tiempo de sonda vesical ha sido variable y ha venido determinado más por la propia idiosincrasia de nuestro centro que por la evolución del los pacientes. Tras iniciar la sutura continua y ante la impresión de una mejor estanqueidad, empezamos la retirada de sonda por el médico de familia en su centro de asistencia primaria entre el séptimo y el décimo día de la intervención sin cistografía previa, no se han presentado problemas relacionados con ello.
Los resultados anatomopatológicos han sido pT2a en 28%, pT2b en 6%, pT2c en 48%, pT3a en 16% y pT3b en 2%. Un 46% eran Gleason 3+3 y el 26% 3+4. Se han presentado márgenes positivos en el 12% de casos (6/50) e incisiones capsulares en un 22% de las piezas (11/50).
Discusión
La prostatectomía radical continua siendo considerada uno de los tratamientos de elección del cáncer de próstata organoconfinado. La tendencia actual a emplear medios cada vez menos invasivos en el tratamiento de las enfermedades se ha traducido en la Urología en la introducción de la laparoscopia. Este proceso que hace tan sólo diez años se había considerado reservado a determinadas patologías, entre las que no entraba el cáncer prostático, y a ciertos centros de excelencia16 es hoy un proceso generalizado en Europa y en franca expansión en nuestro país. Entre las ventajas descritas del abordaje laparoscópico están, además de las propias de cualquier proceso mínimamente invasivo, la mejor visualización del campo operatorio, una anastomosis mas exacta y estanca, la posibilidad de retirar la sonda precozmente, una pérdida de sangre menor y una estancia hospitalaria y periodos de convalecencia mucho más cortos9.
La PRL extraperitoneal permite un acceso a la glándula prostática sin violar la cavidad peritoneal. Numerosas publicaciones han avalado su factibilidad y reproducibilidad8-14 y mas aún, en algunas de ellas se la considera una técnica superior a la prostatectomía laparoscópica transperitoneal. Así, en la comparativa de 20 casos por cada una de las vías que realizan Hoznek y cols.8 observan ventajas para la vía extraperitoneal en lo que respecta a la duración del dolor postoperatorio y requerimientos de analgesia, duración del procedimiento quirúrgico y en la recuperación del transito intestinal. Stolzeburg et al.9, en un artículo de revisión de la literatura existente, encuentran equivalencia de resultados oncológicos basada en los porcentajes de márgenes positivos- equiparables para los distintos estadíos clínicos en las dos vías de acceso-, ausencia de diferencias en los ratios de continencia y potencia, similar riesgo de lesión rectal pero ventajas a favor de la vía extraperitoneal en el tiempo quirúrgico, dado que no es necesario abrir el peritoneo ni liberar adherencias en caso de que existan, en reducción de morbilidad cardiopulmonar al obviar un Trendelemburg forzado para evitar la interposición del intestino delgado y en ausencia de íleo paralítico. Otra potencial ventaja del abordaje extraperitoneal es que, en caso de reconversión -hecho poco frecuente en las largas series pero no inhabitual en las fases iniciales de la curva de aprendizaje-, el acceso se realiza directamente al espacio de Retzius sin la interposición de asas intestinales. A pesar de ello, en nuestra experiencia, la cirugía abierta en caso de reconversión es algo más compleja que la convencional puesto que el campo quirúrgico ya no es virgen, la identificación de los planos es más dificultosa y el lecho quirúrgico sangra con mayor facilidad. En la revisión de Eden10, de 200 casos realizados por laparoscopia pero con cambio de acceso transperitoneal a extraperitoneal, a partir del número cien concluye que la vía extraperitoneal es mejor en lo que respecta al tiempo operatorio, la continencia precoz y los días de ingreso pero probablemente estos resultados están sesgados al tener una mayor experiencia quirúrgica en los cien últimos.
Tal como ha sido comentado, con el fin de evaluar nuestra curva de aprendizaje, hemos dividido la cirugía en seis etapas cuantificando el tiempo invertido en cada una de ellas y en cuántos casos han sido completadas. En cirugía transperitoneal existe un precedente similar en el que se analizan por pasos las primeras 50 PRL transperitoneales realizadas por un mismo cirujano, cabe destacar que aunque -obviamente- reflejan una mejoría global del tiempo quirúrgico a medida que aumentan en experiencia, ésta no es a expensas de la práctica de la anastomosis (tardan lo mismo en realizarla durante toda la serie)17. De nuestros datos, podemos concluir que en nuestra experiencia, el principal paso limitante en la vía extraperitoneal es la identificación y disección de las vesículas seminales (que ha ocasionado 7 de las 11 reconversiones) mientras que la disección del espacio extraperitoneal es relativamente sencilla de aprender (únicamente fue imposible en uno de los casos iniciales debido a una mala selección del paciente que presentaba una hernia inguinal gigante bilateral). Los otros abandonos de la via laparoscópica han sido por sangrado del plexo de Santorini en una ocasión y por dificultad en realizar la anastomosis en dos más. Cabe destacar que todos ellos se produjeron en los primeros 25 casos. A partir del caso 23 no se produjo ninguna reconversión más. Respecto de los tiempos invertidos, las etapas de la cirugía en la que se observan mayor variabilidad son en la disección de las vesículas- por la mayor dificultad ya comentada- y en el tiempo de la anastomosis (Tabla 1).
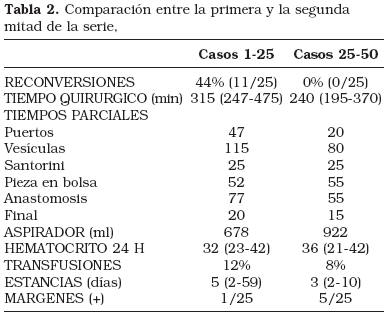
Si comparamos los resultados entre la primera y la segunda mitad de la serie, vemos que en nuestra experiencia, el número a partir del cual hemos ido ganando en tiempo, estandarización de la técnica, ausencia de complicaciones y de reconversiones ha sido tras 25 casos. En la tabla puede observarse como a partir del caso 25 ya no se producen reconversiones, el tiempo quirúrgico medio y en rango disminuye, el porcentaje de transfusión también es menor y las estancias se acortan considerablemente. Cabe destacar que nueve de los ultimos 25 casos (36%) fueron dados de alta a las 48 horas de la cirugía. Sin embargo, no se observa, a diferencia de otras series, una disminución de los márgenes. Del análisis detallado de los tiempos parciales empleados en las distintas etapas de la cirugía se aprecia que tras la experiencia inicial, la colocación de los puertos y confección del espacio extraperitoneal se acorta considerablemente y que los grandes ahorros de tiempo quirúrgico se producen en las otras dos etapas consideradas por nosotros más difíciles, la disección de las vesículas seminales y la fase de anastomosis (Tabla 2).
Conclusiones
La prostatectomía radical laparoscópica extraperitoneal es una técnica estandarizada y realizable tras un aprendizaje básico en cirugía laparoscópica. Existen numerosas publicaciones que avalan cuanto menos una equivalencia de resultados con la vía transperitoneal y en algunos casos exponen diferentes ventajas. Para su aprendizaje, en nuestra opinión, es fundamental una buena selección inicial de los pacientes y un equipo asistencial, con experiencia previa en cirugía laparoscópica a ser posible, así como gestor -el gran coste en horas de quirófano es indudable y los resultados en eficiencia posiblemente sólo se harán evidentes a la larga- comprometido con el desarrollo de este tipo de cirugía. En lo que respecta a la técnica quirúrgica, los principales pasos limitantes son el desarrollo del plano vésico-prostático y la confección de la anastomosis, en cambio, la capacidad de desarrollar el espacio extraperitoneal se adquiere con facilidad. En nuestra experiencia, a partir del caso 25 se ha producido un claro avance en la curva de aprendizaje.
Referencias
1. Schluesser WW, Kavoussi LR, Clayman RV. Laparoscopic radical prostatectomy: initial case report (abstract). J. Urol. Suppl. 1992; 147:246. [ Links ]
2. Guillonneau B, Cathelineau X, Barret E. Prostatectomie radicale coelioscopique.Premiére evaluation aprés 28 interventions. Presse Med. 1998; 27:1570. [ Links ]
3. Guillonneau B, Vallancien G. Laparoscopic radical prostatectomy: the Montsouris technique. J. Urol. 2000;163(6): 1643-1649. [ Links ]
4. Raboy A, Ferzli G, Albert P. Initial experience with extraperitoneal endoscopic radical retropubic prostatectomy. Urology.1997; 50(6):849-853. [ Links ]
5. Bollens R, Van den Bosche M, Roumeguere T, Damoun A, Ekane S, Hoffmann P, Zlotta AR, Schulman CC. Extraperitoneal laparoscopic radical prostatectomy: results after 50 cases. Eur. Urol. 2001;40(1): 65-69. [ Links ]
6. Cecchini Rosell L, Areal Calama J, Saladié Roig JM. Laparoscopic radical prostatectomy. Review of our first year. Arch. Esp. Urol. 2003; 56(3):287-293. [ Links ]
7. Estébanez Zarranz J, Amón Sesmero J, Conde Redondo C, Santos Largo J, Alonso Fernández D, Robles Samaniego A, del Valle González N, Martínez-Sagarra Oceja JM. Prostatectomia Radical Laparoscópica. Experiencia preliminar. Actas Urol. Esp. 2003; 27(5):370-378. [ Links ]
8. Hoznek A, Antiphon P, Borkowski T, Gettman MT, Katz R, Salomon L, Zaki S, de la Taille A, Abbou CC. Assessment of surgical technique and perioperative morbidity associated with Extraperitoneal versus Transperitoneal Laparoscopic radical prostatectomy. Urology. 2003; 61(3):617-622. [ Links ]
9. Stolzenburg J, Truss M, Bekos A,Do M, Rabenalt R, Stief CG, Hoznek A, Abbou CC, Neuhaus J, Dorschner W. Does the Extraperitoneal Laparoscopic Approach Improve the Outcome of Radical Prostatectomy? Current Urology Reports. 2004; 5 (2):115-122. [ Links ]
10. Eden CG, King D, Kooiman GG, Adams TH, Sullivan ME, Vass JA. Transperitoneal or extraperitoneal laparoscopic radical prostatectomy: does the approach matter? J. Urol. 2004; 172 (6 Pt 1):2218-2223. [ Links ]
11. Rozet F, Arroyo C, Cathelineau X, Barret E, Prapotnich D, Vallancien G. Extraperitoneal standard laparoscopic radical prostatectomy. J. Endourol., 2004; 18(7):605-609. [ Links ]
12. Ruiz L, Salomon L, Hoznek A, Vordos D, Yiou R, de la Taille A, Abbou CC. Comparison of early oncologic results of laparoscopic radical prostatectomy by extraperitoneal versus transperitoneal approach. Eur. Urol.; 2004,46(1):50-54. [ Links ]
13. Erdogru T, Teber D, Frede T, Marrero R, Hammady A, Seemann O, Rassweiler J. Comparison of transperitoneal and extraperitoneal laparoscopic radical prostatectomy using match-pair analysis. Eur. Urol. 2004; 46(3):312-319. [ Links ]
14. Bollens R.,Roumeguere T,Schulman C. Extraperitoneal laparoscopic RP.The Brussels technique. Contemp. Urol. 2004; 16: 13-22. [ Links ]
15. Peña González JA, González Sala JL, García Rojo D, Prera Vilaseca A, Hannaoui N, Vicente Palacio E, Abad Gairin C et al. Prostatectomía Radical Laparoscópica Extraperitoneal. Experiencia preliminar. Arch. Esp. Urol. 2005; 58(9):937-946 [ Links ]
16. Rioja Sánz C, Blas Marín M, Mínguez Pemán JM, Rioja Sánz LA. Indicadores actuales de cirugía laparoscópica en Urología. Actas Urol. Esp. 1994 ;18 (supl): 468-477. [ Links ]
17. Ferguson GG, Ames CD, Weld KJ, Yan Y, Venkatesh R, Landman J. Prospective evaluation of learning curve for laparoscopic radical prostatectomy: identification of factors improving operative times. Urology. 2005;66(4):840-844. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Juan Antonio Peña González
Unidad de Urología. Hospital de Sabadell.
Corporació Sanitaria Parc Taulo.
Parc Tauli, s/n - 08208 Sabadell (Barcelona)
Teléfono: 937231 010
E-mail autor: miralejos7@yahoo.es
Trabajo recibido: abril 2007
Trabajo aceptado: mayo 2007