Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.34 no.8 sep. 2010
ORIGINAL - INFLAMACIÓN/INFECCIÓN
Enucleación prostática con láser de holmio. Experiencia del Hospital Germans Trias i Pujol
Holmium laser enucleation prostate. Experience in Hospital Germans Trias i Pujol
O. Buisan, R. Boix, J. Areal, J.M. Ruiz, L. Ibarz, S. Bayona y J.M. Saladié
Servicio de Urología, Hospital Germans Trias i Pujol, Badalona, Barcelona, España
Dirección para correspondencia
RESUMEN
Objetivos: Evaluar la implantación de la enucleación con láser de holmio en nuestro centro incluyendo la curva de aprendizaje de un cirujano mediante el análisis de los pacientes tratados por este método.
Material y métodos: Se analizaron 150 procedimientos de manera retrospectiva con un seguimiento medio de 11 meses. Se determinaron preoperatoriamente, así como a los 6 y a los 12 meses, los valores de Q max, IPSS y Qol realizando su análisis estadístico. El PSA fue medido preoperatoriamente, así como a los 3 meses de la cirugía. Se analizaron las complicaciones, así como el tiempo quirúrgico y el tiempo de ingreso hospitalario.
Resultados: La edad media de los pacientes fue de 72,4 años. El tamaño prostático medio fue de 71,3g (18-150 g). Las horas medias de ingreso fueron 22. Los datos de Q max preoperatoria a los 6 y a los 12 meses fueron de 7,53, 23,24 y 21,62ml/s, siendo estadísticamente significativa (p<0,01). La tasa de transfusión fue del 1,3% y la de estenosis de la uretra del 4%. La mejoría del IPSS a los 6 y a los 12 meses también obtuvo significación estadística (p<0,01).
Conclusiones: La enucleación con láser de holmio es una técnica segura y eficaz con una tasa de complicaciones inferior a la resección transuretral de próstata, incluso durante la curva de aprendizaje.
Palabras clave: HBP. Enucleación. Láser de holmio. Enucleación prostática con láser de homio.
ABSTRACT
Objectives: Evaluate the introduction of the enucleation with Holmium laser in our center, including the surgeon's learning curve by the analysis of the patients.
Materials and methods: 150 procedures have been analyzed in a retrospective manner with an average follow-up of 11 months. Qmax, IPSS and Qol have been determined before surgery, at 6 months and 12 months, realizing their statistic analysis. PSA was measured before surgery and after 3 months. Complications, surgical time and hospital stay have been analyzed.
Results: Average patient age was 72, 4 years. Average prostatic size was of 71,3gr (18-150). Average hospital stay was of 22h. Qmax before surgery, 6 months, 12 months was of 7,53ml/s, 23,24ml/s and 21,62ml/s being statistically significant (p<0,01). Transfusion rate was of 1,3% and urethral stenosis rate of 4%. IPSS improvement at 6 and 12 months was statistically significant as well (p<0, 01).
Conclusions: Enucleation with Holmium laser is a safe and effective technique with lower complication rate than TURP, included during the learning curve.
Key words: BPH. Enucleation. Holmium laser. Holmium laser enucleation prostate.
Introducción
La resección transuretral de próstata (RTUP) continúa siendo en la actualidad el tratamiento de elección de los síntomas del tracto urinario inferior secundarios a la HBP en las guías clínicas tanto norteamericanas como europeas1,2.
Sin embargo, en los últimos años han surgido tratamientos llamados mínimamente invasivos que han demostrado conseguir unos resultados funcionales similares a la RTUP con menor tasa de complicaciones3-5. Entre ellos, la vaporización prostática ha sido uno de los más aplicados. A pesar de la escasa tasa de complicaciones, el reducido descenso de PSA, así como la imposibilidad de medir la cantidad de volumen vaporizado ponen en entredicho su durabilidad a lo largo de los años.
La enucleación prostática con láser de holmio, descrita por Gilling et al6, simula la técnica de adenomectomía retropúbica, por lo que sus resultados a largo plazo han de ser similares a esta. Sus descensos del PSA en torno al 80%7 concuerdan con el volumen enucleado. Sin embargo, y a pesar de conseguir tasas de hospitalización y transfusión inferiores a la adenomectomía retropúbica y a la RTUP, no se ha generalizado su práctica, debido a que su principal problema se encuentra en la curva de aprendizaje calculada en torno a 50 pacientes8.
Objetivos
Analizar la experiencia de un centro en la enucleación con láser de holmio, incluyendo la curva de aprendizaje de un solo cirujano mediante la realización de 150 procedimientos con un seguimiento medio de 11 meses.
Material y métodos
Pacientes
Desde junio de 2007 hasta junio de 2009 y tras la adquisición de un generador de láser de holmio por parte del Servicio de Urología del Hospital Germans Trias y Pujol (Badalona, Barcelona) se realizaron de manera consecutiva un total de 150 enucleaciones prostáticas con láser de holmio. Para ello se recibió formación previamente mediante la visualización de vídeos docentes, así como la asistencia a dos centros con experiencia previa (Hospital del Mar, Barcelona; Viktoria Augusta Clinikum, Berlín).
Todos los pacientes fueron evaluados preoperatoriamente mediante historia clínica, examen físico, tacto rectal, determinación de PSA, flujometría con determinación de Q max, IPSS y Qol, y determinación del volumen prostático mediante ecografía suprapúbica. A los pacientes con PSA >4ng/dl se les realizó biopsia prostática ecodirigida previa, excluyéndoselos del estudio si presentaban neoplasia prostática.
Los criterios de inclusión fueron los siguientes: fracaso del tratamiento médico, IPSS >15 y flujometría libre con Q max <15ml/s.
Los criterios de exclusión fueron los siguientes: antecedentes de cirugía prostática, sospecha de estenosis de la uretra y de vejiga neurógena, o presencia de carcinoma de próstata. No se excluyó a aquellos pacientes portadores de sonda vesical previamente a la cirugía.
A todos los pacientes que recibían anticoagulación se les sustituyó por heparina de bajo peso molecular durante los 5 días previos al procedimiento. A los pacientes con tratamiento antiagregante se les retiró 7 días antes.
El procedimento anestésico utilizado fue la raquianestesia en el 100% de los pacientes, excepto en 2 por fracaso de esta que requirieron intubación orotraqueal. A todos los pacientes se les administró cobertura antibiótica con penicilina de amplio espectro excepto a los alérgicos, que recibieron quinolonas.
Procedimiento
El material utilizado fue un resectoscopio de irrigación continua de 26Fr (Karl Storz, Tuttlingen, Alemania) con elemento de trabajo Storz para la introducción de la fibra de láser. Se utilizó irrigación con suero salino en caída libre. El generador utilizado fue un VersaPluse de 100W (Lumenis, Tel Aviv, Israel) con unos parámetros de 2J de energía y 50Hz de frecuencia, disminuyendo la energía a 1,2J durante la realización de la hemostasia. Se utilizó una fibra de 550 micras de disparo fontal (SlimLine® Lumenis). Una vez finalizada la enucleación prostática y completada la hemostasia se procedió a la morcelación del tejido enucleado a través de la introducción de morcelador VersaCut® (Lumenis, Tel Aviv, Israel) a través de un nefroscopio Storz adaptado a la vaina externa del nefroscopio.
Finalmente se colocó una sonda uretral de 3 vías de 20 Fr con irrigación continua. Cuando la hematuria cedió, los pacientes fueron dados de alta, siendo retirada la sonda uretral 3 días después.
Todos los procedimientos fueron realizados por el mismo cirujano. La técnica utilizada fue la descrita por Gilling6, adquiriendo pequeñas modificaciones utilizadas por el grupo de Kuntz et al. Estas modificaciones consisten en que la enucleación iniciada a las 6h se continúa hasta las 11h, a diferencia de la técnica de Gilling, que interrumpe la enucleación a las 9h y posteriormente la inicia a las 12h descendiendo hasta las 9h.
Seguimiento
Todos los pacientes fueron reevaluados a los 3, a los 6 y a los 12 meses. A los 3 meses se determinaron las cifras de PSA y la presencia o no de incontinencia, clasificada en ninguna, leve, moderada o severa.
A los 6 y a los 12 meses se evaluó mediante IPSS, Qol y flujometría libre, y se reevaluó la incontinencia en los pacientes que la presentaban previamente. Se compararon los resultados a los 6 y a los 12 meses con los preoperatorios mediante el paquete estadístico SPSS 11.0 mediante T de Student para datos apareados, considerando como significación estadística una p<0,05.
Se analizaron la duración del procedimento así como la aparición de complicaciones durante la cirugía y en el postoperatorio inmediato. Se determinaron el peso prostático enucleado y el tiempo de ingreso determinado por la necesidad de irrigación a través de la sonda uretral. Todas las muestras de tejido morcelado se remitieron para estudio histológico.
Se analizó la necesidad de recateterizaciones así como la necesidad de transfusión. También se determinó la aparición de incontinencia a los 3, a los 6 y a los 12 meses, así como la aparición de estenosis de la uretra y el tratamiento utilizado.
Resultados
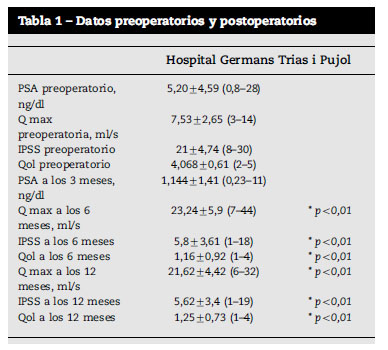
La edad media de los pacientes fue de 72,4±4,1 años (54-84 años). El PSA previo a la cirugía fue de 5,20±4,59ng/dl (0,8-28ng/dl). El volumen prostático preoperatorio medido por ecografía fue de 71,36cm3±25,36 (18-150cm3). Treinta y siete pacientes (24,6%) eran portadores de sonda uretral en el momento de la cirugía. El tiempo de seguimiento medio fue de 10,52±5,97 meses (1-24meses).
El tiempo quirúrgico medio fue de 66,64±33,92min (18-180min). El volumen enucleado medio fue de 41,79±22,59cm3 (1-140cm3). El tiempo de horas de ingreso fue de 28,74±39,06h (18-400h). Cuatro pacientes presentaron en el estudio histológico la presencia de adenocarcinoma de próstata en la muestra. Dos pacientes presentaron un adenocarcinoma con puntuación de Gleason de 3+3 en <5% de la muestra (pT1a) y otro en el 15% de la muestra. Otro paciente presentó una puntuación de Gleason de 4+3 en el 20% de la muestra.
El PSA medido a los 3 meses fue de 1,144±1,41ng/dl (0,23-11ng/dl).
Los datos preoperatorios de la flujometría, el IPSS y el Qol en el momento preoperatorio, a los 6 y a los 12 meses se muestran en la tabla 1. Tanto la mejoría en la flujometría como el descenso en el IPSS y el Qol fueron estadísticamente significativos en el análisis estadístico (p<0,05).
En 148 de los 150 pacientes (98,6%) se pudo completar el procedimiento, excepto en 2 casos que necesitaron de reconversión por hematuria que se solventó con la realización de hemostasia a través de un resector bipolar.
Existieron dos perforaciones capsulares que requirieron de la administración de diuréticos postoperatorios debido a la existencia de subfusión extraperitoneal, y que se solventó de manera conservadora sin mayores complicaciones.
Dos pacientes fueron reintervenidos a las pocas horas por hematuria no controlable con medidas conservadoras, una de las cuales pudo solventarse de manera endoscópica y en otro caso fue necesaria la realización de puntos hemostáticos a nivel del cuello vesical.
En la evaluación a los 3 meses, 5 pacientes presentaron incontinencia de esfuerzo (uno leve y 3 moderada) y uno presentó incontinencia total. A los pacientes con incontinencia moderada se los incluyó en un programa de rehabilitación del suelo pélvico con desaparición de esta en la reevaluación a los 6 meses.
El paciente con incontinencia total requirió de la colocación de un esfínter artificial (AMS 800®).
Cuatro pacientes presentaron episodios infecciosos posteriores a la cirugía; de estos, uno evolucionó hacia una orquiepididimitis supurada y requirió de desbridamiento quirúrgico, y otro presentó una colonización de una prótesis de cadera 3 meses después de la cirugía prostática sin hallar germen en el líquido articular ni en la prótesis y con urocultivo negativo, y requirió de la sustitución de esta. Si bien es cierto que los 2 pacientes eran portadores de sonda vesical previa, se realizó profilaxis antibiótica según protocolo en ambos casos.
Seis pacientes presentaron estenosis de la uretra en el seguimiento. En tres de ellos se trató de una estenosis de meato que requirió de meatotomía ventral. Dos presentaron estenosis de la uretra bulbar que se trató con uretrotomía interna; de estos, uno ha recidivado y está pendiente la realización de una uretrotomía terminoterminal. Otro paciente presentó múltiples estenosis a nivel de la uretra peneana y se le realizó una uretrostomía perineal.
Discusión
La enucleación prostática con láser de holmio es en la actualidad, de entre todos los tratamientos mínimamente invasivos destinados al tratamiento de los síntomas obstructivos secundarios a la HBP, uno de los más estudiados, lo que la ha llevado a ser una técnica recomendada en las guías de práctica clínica9.
Su seguridad y su eficacia han sido evaluadas en varios estudios10,11. En todos ellos se han demostrado requerimientos de transfusión inferiores a los de la RTUP, con necesidad de reintervenciones también inferiores, así como menor estancia hospitalaria. En cuanto a las complicaciones medidas de manera global, estas también han sido inferiores a las de la RTUP.
Además, estos buenos resultados no son dependientes del tamaño prostático12,13 y han demostrado ser comparables sus resultados tanto con los de la RTUP14 como con los de la adenomectomía retropúbica15.
Nuestros resultados funcionales fueron similares a los de las de series publicadas anteriormente, incluso con un mayor número de pacientes y teniendo en cuenta que incluyó la curva de aprendizaje; pensamos que en nuestra serie con un mayor número de pacientes habría una menor tasa de complicaciones (tabla 2).
En nuestra serie, la tasa de estenosis de la uretra fue del 4%, si bien pensamos que la meatotomía profiláctica podría habernos evitado alguna de ellas. Creemos que, probablemente, el paciente que presentó la estenosis múltiple a nivel de la uretra bulbar estuvo influido por la duración del procedimiento (152min). Creemos que en procedimientos de esta duración nos deberíamos plantear el uso de material endoscópico de menor calibre, como uno de 24,5Fr ya disponible en el mercado o bien una uretrotomía profiláctica.
En nuestra serie no hemos observado ninguna esclerosis de cuello, contrariamente a otras series, que la han atribuido a la enucleación de glándulas de pequeño tamaño16. Creemos que la enucleación de glándulas de pequeño tamaño es posible siempre y cuando se realice una incisión cervical amplia al finalizar la intervención, tal y como aprendimos de dicho autor (Placer et al).
En lo que se refiere al sangrado, hemos transfundido a 2 pacientes (1,3%), los cuales requirieron de reintervención por sangrado, y pensamos que nos encontramos dentro del rango de lo obtenido por otros autores. Estos dos pacientes, previamente a la intervención, eran portadores de tratamiento anticoagulante que había sido sustituido por heparina de bajo peso molecular, por lo que todo ello no influyó en el sangrado postoperatorio.
Respecto a la cantidad de tejido enucleado, varios autores postulan que, durante la enucleación, entre un 10-15% del tejido se vaporiza. Si un 20% del volumen prostático corresponde a la próstata periférica que persistirá tras la cirugía y un 10-15% se vaporiza, entre el 65-60% va a ser el tejido enucleado. Nuestros resultados se encontraron en torno al 58,5%, incluyendo la curva de aprendizaje, lo cual nos aproxima a series con mayor volumen de pacientes y mayor experiencia.
Todos los autores coinciden en descensos del PSA en torno al 80%7 tras la enucleación prostática. En nuestra serie se situó en torno al 79,1%. Si creemos que esto es una medida del volumen extraído, como relacionaban los trabajos de Lepor et al17, debería ser similar al descenso del PSA obtenido tras una adenomectomía retropúbica.
La enucleación con láser de holmio, además, permite el estudio anatomopatológico, pudiendo detectar carcinoma de próstata en la muestra de tejido enucleado sin alterar el análisis histológico18. En nuestra serie, este hallazgo se presentó en 4 pacientes (2,6%). A uno de ellos se le realizó una prostatectomía radical anterógrada, por lo que se lo excluyó del seguimiento.
En lo que se refiere a la incontinencia, creemos que su determinación a los 3 meses postoperatorios es más real que su medida al mes. Pensamos que los cambios de readaptación vesical tras la desobstrucción no son definitivos hasta los 3 meses y, por tanto, existirán pacientes con urgeincontinencia inicial que se resolverán espontáneamente pasado este período de readaptación. Durante la enucleación prostática, una de las mayores dificultades se encuentra en la liberación anterior del extremo apical del lóbulo, pudiendo lesionar en este punto el esfínter urinario. Creemos que esta fue la causa de la incontinencia en el paciente que requirió de un esfínter artificial.
En los casos de incontinencia de esfuerzo moderada, los 4 eran pacientes con edad >75 años y comorbilidades importantes, y es bien conocido que la insuficiencia intrínseca esfinteriana en este tipo de pacientes puede condicionar una incontinencia tras la desobstrucción, no existente mientras el paciente se encuentra obstruido. Nuestra tasa de incontinencia global se encontró en el 3,3%, y no difiere de la observada tras una RTUP.
En nuestro Servicio la media de horas de ingreso fue de 28,7h con un rango entre 18-400h. Si bien un paciente tuvo un ingreso de 400h (se trató del paciente con orquiepididimitis supurada que requirió de desbridamiento quirúrgico), la moda fue de 22h. Pensamos que el tiempo de ingreso hospitalario depende más del medio en el cual nos encontremos y que la importancia reside más en reducir el ingreso hospitalario de aquellas próstatas que anteriormente eran subsidiarias de una adenomectomía retropúbica.
En cuanto a la curva de aprendizaje, en nuestra experiencia no supuso un aumento importante de la morbilidad. La tasa de estenosis de la uretra, de reintervención y de transfusión postoperatoria fue similar e incluso inferior a la de la RTUP o a la de la adenomectomía retropúbica. Creemos que la existencia de un mayor número de centros con experiencia en la técnica, así como la posibilidad de asistir a cirugías en directo o la tutorización directa de aquellos centros que deseen iniciarse, probablemente facilite y acorte la curva de aprendizaje calculada en torno a 50 pacientes8.
Conclusiones
La enucleación con láser de holmio, en nuestra experiencia, es una técnica segura y eficaz con mejoría rápida de los síntomas obstructivos secundarios a la HBP y con escasa morbilidad, incluso en centros que se inician en la técnica. La superación de la curva de aprendizaje supondrá afrontar volúmenes prostáticos cada vez mayores que nos permitan sustituir la adenomectomía retropúbica por un procedimiento endoscópico, reduciendo así la morbilidad del paciente y los días de ingreso hospitalario.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Roehrborn CG, McConnell JD, Barry MJ, Benaim E, Bruskewitz RC. AUA guideline on Management of benign prostatic hyperplasia. J Urol. 2003;170:530-47. [ Links ]
2. Madersbacher S., Alivizatos G., Nordling J., Sanz C.R., Emberton M., De la Rosette J.J. EAU 2004 guidelines on assessment, therapy and follow-up of men with lower urinary tract symptoms suggestive of benign prostatic obstruction (BPH guidelines). Eur Urol. 2004; 46:547-54. [ Links ]
3. Reich O., Bachmann A., Siebels M., Hofstetter A., Stief C.G., Sulser T. High power (80W) potassium-titanyl-phosphate laser vaporization of the prostate in 66 high risk patients. J Urol. 2005; 173:158-60. [ Links ]
4. Tan A.H., Gilling P.J., Kennett K.M., Pletcher H., Fraundorfer M.R. Long-term results of high-power holmium laser vaporization (ablation) of the prostate. BJU Int. 2003; 92:707-9. [ Links ]
5. Zlotta A.R., Giannakopoulos X., Maehlum O., Ostrem T., Shulman C.C. Long-term evaluation of transurethral needle ablation of the prostate (TUNA) for treatment of symptomatic benign prostatic hyperplasia: Clinical outcome up to five years from three centers. Eur Urol. 2003; 44:89-93. [ Links ]
6. Fraundorfer M.R., Gilling P.J. Holmium: YAG laser enucleation of the prostate combined with mechanical morcellation: preliminary results. Eur Urol. 1998; 33:69-72. [ Links ]
7. Elmansy H.M., Elzayat E.A., Sampalis J.S., Elhilali M.M. Prostatic-specific antigen velocity after holmium laser enucleation of the prostate: Possible predictor for the assessment of treatment effect durability for benign prostatic hyperplasia and detection of malignancy. Urology. 2009; 74:1105-10. [ Links ]
8. Elzayat E.A., Elhilali M.M. Holmium laser enucleation of the prostate (HoLEP): Long-term results, reoperation rate, and possible impact of the learning curve. Eur Urol. 2007; 52:1465-71. [ Links ]
9. Baba S., Badlani G., Elhilali M. Sixth International Consultation on Prostate Cancer and Prostate Diseases. 2006. [ Links ]
10. Tyson M.D., Lerner L.B. Safety of holmium laser enucleation of the prostate in anticoagulated patients. J Endourol. 2009; 23:1343-1346. [ Links ]
11. Du C., Jin X., Bai F., Qiu Y. Holmium laser enucleation of the prostate: The safety, efficacy, and learning experience in China. J Endouol. 2008; 22:1031-6. [ Links ]
12. Shah H.N., Sodha H.S., Kharodawala S.J., Khandkar A.A.., Hedge S.S., Bansal M.B., et al. Influence of prostate size on the outcome of holmium laser enucleation of the prostate. BJU Int. 2008; 101:1536-41. [ Links ]
13. Krambeck A.E., Handa S.E., Lingeman J.E. Holmium laser enucleation of the prostate for prostates larger than 175 grams. J Endourol. 2010; 24:433-7. [ Links ]
14. Ahyai S.A., Lehrich K., Kuntz R.M. Holmium laser enucleation versus transurethral resection of the prostate: 3-year follow-up results of a randomized clinical trial. Eur Urol. 2007; 52:1456-1463. [ Links ]
15. Kuntz R.M., Lehrich K., Ahyai S. Transurethral holmium laser enucleation of the prostate compared with transvesical open prostatectomy: 18-month follow-up of a randomized trial. J Endourol. 2004; 18:189-91. [ Links ]
16. Placer J., Gelabert-Mas A., Vallmanya F., Manresa J.M., Menéndez V., Cortadellas R., Arango O., et al. Holmium laser enucleation of prostate: Outcome and complications of self-taught learning curve. Urology. 2009; 73:1042-8. [ Links ]
17. Lepor H., Wang B., Shapiro E. Relationship between prostatic epithelial volume and serum prostate-specific antigen levels. Urology. 1994; 44:199-205. [ Links ]
18. Naspro R., Freschi M., Salonia A., Suardi N., Briganti A., Zanoni M., Valenti S., et al. Holmium laser enucleation versus transurethral resection of the prostate. Are histological findings comparable?. J Urol. 2004; 171:1203-6. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
obuisan2903@gmail.com
(O. Buisan)
Recibido 15 Diciembre 2009
Aceptado 13 Abril 2010