Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicina Intensiva
versão impressa ISSN 0210-5691
Med. Intensiva vol.34 no.8 Nov. 2010
Encuesta iberoamericana sobre delirium en pacientes críticos
Latin American survey on delirium in critical patients
D.H. Cerasoa, C. Dueñas-Castelb, N. Raimondic, E. Celisd, R. Carrilloe, S. Ugarte Ubiergof, y F. Rodriguezg
aUnidad de Terapia Intensiva, Hospital Juan A. Fernández, Buenos Aires, Argentina
bUnidad de Terapia Intensiva, Hospital Bocagrande, Cartagena de Indias, Colombia
cUnidad de Terapia Intensiva, Hospital Juan A. Fernández, Buenos Aires, Argentina
dUnidad de Terapia Intensiva, Fundación Sante Fe de Bogotá, Bogotá, Colombia
eUnidad de Terapia Intensiva, Clínica Medica Sur, México DF, México
fUnidad de Terapia Intensiva, Hospital del Salvador, Santiago, Chile
gDirección Médica, Hospira Latinoamérica, México DF, México
Dirección para correspondencia
RESUMEN
Objetivos: El objetivo del presente estudio es establecer los conceptos y prácticas de los intensivistas en el diagnóstico, manejo y prevención del delirium en Unidades de Cuidado Intensivo (UCI).
Diseño: Se distribuyó una encuesta entre las sociedades miembro de la FEPIMCTI, para que la distribuyeran entre sus socios médicos.
Resultados: Un total de 854 intensivistas de 12 países respondieron la encuesta. La mayor parte de Argentina, México, Chile y Colombia. Hubo mayoría de UCI académicas (70,5%). El 56,55% respondió que evaluaba el diagnóstico de delirium siempre y solo el 10,2% respondió que nunca. El 69,5% hacia una evaluación clínica general y solo el 19,6% empleaba la escala CAM-ICU y el 9% usaba la lista de chequeo de evaluación de delirio. El 88,3% estuvo de acuerdo o totalmente de acuerdo en que el delirium era un evento esperado en UCI. El 90,1% estuvo de acuerdo que el delirium es subdiagnosticado en UCI. El 97% respondió que es un problema prevenible que requiere intervención. El 74,5% opinó que se seda en forma excesiva en UCI y 70,5% consideró que los opioides se asocian con la aparición del delirium, mientras que el 87,1% que algunos sedantes favorecen su desarrollo.
El 70,2% consideró que es un factor de riesgo para NAV y que dificulta la extubación el 87,8% de los consultados.
Conclusiones: A pesar de considerar al delirium como un problema frecuente, prevenible y con graves repercusiones para el paciente crítico, los intensivistas encuestados no emplean una herramienta para su evaluación en UCI. Son necesarios esfuerzos educacionales para difundir la eficacia y la utilidad de las escalas que permiten el diagnóstico precoz y preciso del delirium en UCI.
Palabras clave: Delirium. Agitación psicomotora. CAM-ICU. Demencia. NAV. Sedantes. Opiáceos. Haloperidol. Dexmedetomidina.
ABSTRACT
Objectives: This study has aimed to establish the intensivist physician's concepts and practices in this region regarding the diagnosis, management and prevention of delirium in intensive care units (ICU).
Design: A survey was distributed among the FEPIMCTI member societies for distribution among its medical members.
Results: Eight hundred fifty-four intensive care physicians from 12 Latin America countries, most of them from Argentina, Mexico, Chile and Colombia, responded to the survey. There was a majority of academic ICUs (70.5%). A total of 56.55% responded that they always evaluated the diagnosis of delirium and only 10.2% answered never. A general clinical assessment was made by 69.5%, only 19.6% used the CAM-ICU scale and 9% the checklist assessment of delirium. It was agreed or strongly agreed by 88.3% that delirium was an expected event in the ICU and by 90.1% that delirium was underdiagnosed in ICU. A total of 97% responded that it was a problem that requires intervention and which is preventable (66.5%). It was considered that excessive sedation is given in the ICU by 74.5% and 70.5% believed that opiates are associated with the onset of delirium, while 87.1% considered that some sedatives are associated with its development.
Ventilator-associated pneumonia (VAP) was considered as a risk factor by 70.2% of the respondents and 87.8% considered that it made extubation difficult.
Conclusions: Although delirium is considered to be a common and preventable problem with serious implications for critically ill patients, the intensivist physicians surveyed do not use a tool for its evaluation in the ICU. Educational efforts are needed to disseminate the effectiveness and usefulness of the scales that allow for early and accurate diagnosis of delirium in the ICU.
Key words: Delirium. Psychomotor Agitation. CAM-ICU. Dementia. VAP. Sedatives. Opiates. Haloperidol. Dexmedetomidine.
Introducción
El sueño es prioritario para la vida1-4. Múltiples factores, derivados de la enfermedad de base, del tratamiento, la presencia de comorbilidades, el ambiente de la UCI y algunas intervenciones favorecen la alteración del sueño y el desarrollo de delirium.
Delirium, por definición es una alteración de la conciencia, caracterizada por anomalías fisiológicas que puede ser heraldo de otra patología no detectada, que se desarrolla en un paciente con enfermedad crítica.
Hasta hace muy poco no había instrumentos para detectarlo en la UCI en pacientes bajo ventilación mecánica, ya que los disponibles hasta la época requerían comunicación verbal para hacer la detección (método de desarrollo de delirio)4. En la actualidad se cuenta con 5 instrumentos validados.
Recientemente se han publicado100,101 la adaptación en español del CAM-ICU, probablemente la herramienta más útil y mejor validada para diagnosticar delirium en el paciente crítico.
Con estas herramientas se ha encontrado que el delirium es tan frecuente en UCI que existen reportes hasta de 62-82% de incidencia, especialmente en enfermos sometidos a ventilación mecánica4. El desarrollo de este cuadro clínico genera agitación en el paciente, puede llevarlo a rechazar la medicación o favorecer caídas de la cama, fracturas, mala adaptación o limitaciones con la rehabilitación3-6. Igualmente, prolonga la estancia e incrementa la mortalidad a 6 meses4 y los costos hasta en 39%4.
Los pacientes en UCI tienen monitoreo continuo de ritmo cardiaco, oximetría de pulso, estudios de laboratorio, radiología, etc, pretendiendo controlar el estado de su enfermedad. El monitoreo de la presencia de Delirium es menos invasivo, menos costoso y potencialmente más sensible que cualquiera de los arriba mencionados4-13.
Aunque la tendencia muestra una mejoría en el monitoreo del Delirium, de 12-33%, es muy poco si se compara con cifras de hasta 88% en el uso de escalas específicas para regular la sedación1-13.
Hasta el momento solo se han publicado 5 encuestas evaluando los conocimientos sobre delirium en UCI y en todas ellas se sugiere que el grupo médico y paramédico desconoce muchas cosas sobre delirio. Entre ellas cómo diagnosticarlo y cómo manejarlo14-18. El objetivo del presente estudio fue establecer el estado actual de los conceptos y prácticas de los intensivistas en Iberoamérica sobre el diagnóstico, manejo y prevención del delirio en UCI.
Materiales y métodos
En octubre del 2008 se revisó la literatura utilizando la Biblioteca Nacional de Medicina de los Estados Unidos (MEDLINE) tomando como palabras claves «delirium», «cuidado intensivo» y «escalas». Se revisaron las diversas herramientas de monitoreo de delirium y las encuestas realizadas previamente. Con base en la información existente se diseño una encuesta (apéndice 1). Durante el mes de noviembre se hizo una prueba piloto con base en la cual se revisaron y ajustaron las preguntas correspondientes. Del mes de diciembre de 2008 hasta marzo del 2009 la encuesta se distribuyó entre las diversas sociedades miembros de la Federación Panamericana e Ibérica de Medicina Crítica y Terapia Intensiva en formato de papel para ser diligenciada durante los congresos organizados por dichas sociedades y en formato electrónico a través de su página web (http://www.fepimcti.org) y de la página http://www.surveymonkey.com. La encuesta se envió solo para ser diligenciada por médicos especialistas en cuidado intensivo. Las encuestas, en papel se cargaron en la misma base de datos electrónica. Los datos se exportaron y fueron sometidas a análisis estadístico que se hizo en forma descriptiva presentando las variables categóricas como frecuencias y porcentajes.
Resultados
Se recibieron 854 encuestas completas. La frecuencia de encuesta diligenciada por país se presenta en la tabla 1.
Datos generales: 70,5% de los especialistas que respondieron laboraban en UCI académicas mientras. El 83,5% eran UCI mixtas, 7,7% médicas, 5,5% quirúrgicas y 3,3% coronarias.
El 45,2% trabajaba en UCI con 6-10 camas, 21,3% en UCI entre 11-15 camas, 12,5% con 16-20 camas, 11,2% con menos de 5 camas y 9,8% con más de 21 camas. Para conocer la distribución etaria de los médicos encuestados (figura 1).

Figura 1. Edad de los intensivistas.
El 27% de quienes respondieron tenía menos de 5 años de experiencia en UCI, 23% de 6-10 años de experiencia, 18,5% 11-15 años, 17% de 16-20 años y el 14,5% tenía más de 21 años.
El 31,3% dijo que entre el 41-60% de sus pacientes reciben ventilación mecánica, 27,2% consideró que entre el 21-40%, 21,7% que entre 61-80% está en ventilador y 10,7% que menos del 20%.
El 42,9% reportó que entre el 41-60% de sus pacientes son mayores de 65 años, el 22,9% que entre 21-40%, el 22,5% entre 61-80%, mientras que el 8,8% consideró que menos del 20% y solo 2,8% que más del 81%.
Conocimiento sobre delirium: a la pregunta sobre si delirio y delirium son conceptos diferentes, el 12,1% contestó estar en desacuerdo totalmente, 21,7% estaba en desacuerdo, 15,8% respondió en forma neutra, 34,5% estaba de acuerdo y 15,8% estaba totalmente de acuerdo (figura 2).

Figura 2. Delirio y delirium son conceptos diferentes.
A la pregunta sobre los hallazgos que hacían parte del cuadro de delirium, el 87,6% contestó que la agitación psicomotora, el 69,2% que el pensamiento desorganizado, el 66,1% las alucinaciones, el 52,6% la fluctuación del nivel de conciencia y el 41,3% síntomas de inicio reciente (figura 3).
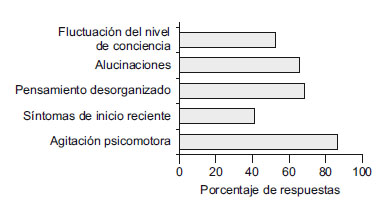
Figura 3. Cuáles de los siguientes hacen parte del cuadro clínico de delirium.
A la pregunta si la agitación psicomotora es un componente imprescindible para el diagnóstico de delirium, el 41,5% estuvo en desacuerdo, el 23% estuvo totalmente en desacuerdo, el 18,3% estuvo de acuerdo, el 11,5% se consideró neutral al respecto y 5,7% estuvo totalmente de acuerdo.
Sobre la frecuencia de evaluación de delirio, solo el 37,9% contestó que frecuentemente, el 33,3% que ocasionalmente, el 18,6% que siempre y el 10,2% que nunca.
Para la evaluación de la presencia de delirio, la mayoría realizaba una evaluación clínica general únicamente, un grupo menor usaba la escala CAM-ICU y uno aún más pequeño empleaba la lista de chequeo de evaluación de delirium (figura 4).

Figura 4. Si evalúa el delirium, ¿qué herramienta utiliza? En porcentaje de respuestas.
Como tratamiento para el delirio, la mayoría empleaba el haloperidol, un número menor las benzodiacepinas, el 21,9% la dexmedetomidina, grupos pequeños los opioides y el propofol (figura 5).

Figura 5. ¿Qué drogas usa para tratar el delirium? En porcentaje de respuestas.
Cuando se preguntó si el delirium es un evento esperado en UCI, el 52,8% estuvo de acuerdo, el 35,5% estuvo totalmente de acuerdo, el 6,2% fue neutro, el 3,6% estuvo en desacuerdo y solo el 1,9% estuvo totalmente en desacuerdo.
A la pregunta de si el delirium es subdiagnosticado, la gran mayoría estuvo de acuerdo o totalmente de acuerdo, 4,5% estuvo en desacuerdo, el 3,9% se considero neutral y solo el 1,4% estuvo en desacuerdo totalmente (figura 6).

Figura 6. ¿El delirium es subdiagnosticado?
Sobre si el delirium es un problema que requiere intervención, el 54% estuvo totalmente de acuerdo y el 43% estuvo de acuerdo.
Para saber si pensaban que es prevenible, el 47,5% estuvo de acuerdo, el 21,8% se considero neutro, el 19% estuvo totalmente de acuerdo, el 10,8% estuvo en desacuerdo.
La pregunta sobre si sedamos excesivamente en UCI, el 46,1% estuvo de acuerdo, el 28,4% estuvo totalmente de acuerdo, el 12,4% estuvo en desacuerdo, el 11,8% se considero neutro y el 1,3% estuvo totalmente en desacuerdo.
A la pregunta de si los opioides se asocian con la aparición de delirio, el 52,8% y el 17,7% estuvieron de acuerdo y totalmente de acuerdo, el 17% se consideró neutro y el 11% se considero en desacuerdo.
Sobre si algunos sedantes se asocian con la aparición de delirio, el 64% y el 23,1% estuvieron de acuerdo o totalmente de acuerdo, el 8,6% se considero neutro y el 3,7% se considero en desacuerdo.
Con el concepto que el delirio es un factor de riesgo para NAV, el 50,6 y el 19,6% estuvieron de acuerdo o totalmente de acuerdo, el 20,6% se considero neutro y el 8% se considero en desacuerdo.
Cuando se preguntó si el delirium dificulta la extubación, la gran mayoría estuvo de acuerdo o totalmente de acuerdo, el 6,3% estuvo en desacuerdo y el 5% se considero neutro (figura 7).

Figura 7. ¿El delirium dificulta la extubación? En porcentaje de respuestas.
Sobre si el delirium es un factor de riesgo para el desarrollo de demencia en menores de 65 años, el 42,9% se consideró neutro, el 28,3% se considero en desacuerdo, el 16,6% se considero de acuerdo y el 6,5% estuvo totalmente de acuerdo, mientras que sobre si era un factor de riesgo para demencia en mayores de 65 años, el 39,5% estuvo de acuerdo, el 32,3% se considero neutro, el 13,4% se considero en desacuerdo y el 11,1% estuvo totalmente de acuerdo.
Discusión
Aunque los mecanismos del sueño todavía no están bien definidos, en los últimos 20 años se ha conocido mucho sobre las vías neuronales y el ciclo de sueño-vigilia. Así, se sabe que el sistema reticular ascendente (RAAS) y el núcleo ventrolateral preóptico (VLPO) en el hipotálamo anterior contienen los neurotransmisores que median en la vigilia y también el sueño. Mientras el RAAS define la vigilia el VLPO es responsable de la aparición del sueño. RASS y VLPO interactúan en un sistema llamado «flip-flop switch» para generar sueño o vigilia. Sustancias como la melatonina, orexina y la adenosina participan en este sistema19-27.
La privación de sueño tiene 2 tipos de consecuencias28-36:
Fisiologicas: aumenta la sensibilidad al dolor, reducción de volúmenes pulmonares, incremento del tono simpático, disminución en la modulación cardiaca parasimpática, inmunosupresión y alteraciones metabólicas y endocrinas.
Comportamiento: alteraciones en atención, rendimiento psicomotor, estado de ánimo, somnolencia diurna, fatiga e irritabilidad.
La interrupción del sueño es muy común en los pacientes críticamente enfermos4. Son muchos los factores que influyen en el desarrollo de la interrupción del sueño37-46,71. Los más importantes son las comorbilidades previas del paciente, también lo son el dolor, los procedimientos y las intervenciones57-71.
La privación de sueño genera consecuencias graves sobre el paciente crítico:
1. Alteración inmune
2. Estrés
3. Fatiga
4. Disminución de concentración
5. Delirio
En la presente encuesta, cerca del 50% de personas no tuvo claras las diferencias entre delirio y delirium (49,6%). A pesar que en muchas situaciones clínicas las 2 palabras se usan indistintamente, el delirio es un síntoma de muchas enfermedades clínicas y psiquiátricas que pueden ser crónicas o agudas. Mientras que delirium, es una alteración de la conciencia, alteración de la ubicación temporal y/o espacial, disminución de la habilidad para focalizar, sostener o cambiar la atención. Es un cambio cognitivo o de la percepción, no explicable por una demencia preexistente. Se desarrolla en un periodo corto de tiempo (horas o días). Es consecuencia de una enfermedad aguda, del uso de medicación o de sustancias tóxicas. Resultado directo de una abstinencia o de causas múltiples.
El delirium se caracteriza por la aparición de una grave perturbación en la conciencia en la que se altera la percepción o la cognición72. A fin de mejorar su reconocimiento, se lo ha clasificado en 3 subtipos clínicos: hiperactivo, hipoactivo y mixto72-78. El hipoactivo es mucho más frecuente (43,5%) que el hiperactivo (1,5%) y la frecuencia de aparición de la forma mixta es de 54,1%. Una de las razones para explicar el subdiagnóstico de delirium es el hecho que la forma hipoactiva se diagnóstica con mayor dificultad mediante el examen clínico75,76. En esta encuesta el 35,5% de los médicos intensivistas no supieron que existe el delirium sin excitación psicomotora.
El delirium puede afectar hasta el 87% de los pacientes en UCI53-71.
Su presencia se asocia con estancia hospitalaria prolongada, mayores costos y mayor morbimortalidad2,4,47,71.
En la actualidad se cuenta con 5 instrumentos validados para el diagnóstico de delirium: la Prueba Cognitiva abreviada de Delirium (CTD: Cognitive Test Delirium, 1996), la Lista de Chequeo de Delirium en UCI (ICDSC: Intensive Care Delirium Screening Checklist, 2001), el Método adaptado para Evaluar Delirium en UCI (CAM-ICU: Confusion Assessment Method for the Intensive Care Unit, 2001), la escala de NEECHAM (2005) y la Escala de Detección de Delirium (DDS: Delirium Detection Score, 2005)5-9. Las más usadas son la lista de chequeo y la CAM-ICU. La primera, desarrollada por Bergeron7,71 consta de 8 dominios. Sin embargo, algunos dominios pueden ser difíciles de evaluar o pueden ser mal interpretados. Además, está limitada por la variabilidad en su interpretación. Se ha demostrado que tiene un excelente sensibilidad (99%), sin embargo, su especificidad es menor en 64%71, permitiendo que otras condiciones puedan ser identificadas incorrectamente como delirium.
La escala CAM-UCI fue desarrollada para identificar el delirium en pacientes con o sin ventilación mecánica6,76-81. Este instrumento utiliza un algoritmo con 4 dominios: aparición aguda de alteración del estado mental o la fluctuación de los cambios, falta de atención, pensamiento desorganizado, y alteración del nivel de consciencia. La escala CAM-UCI se ha validado en una población más grande de pacientes críticos que la lista de chequeo, incluye herramientas y preguntas que reducen la subjetividad. A pesar de que requiere una formación, es un instrumento fácil de aplicar que dura aproximadamente 2min79-82. Esta escala ha sido propuesta como el instrumento de monitoreo del delirio en pacientes críticos79-82.
Como estrategias para la prevención y el manejo del delirium se han propuesto una serie de medidas que se pueden resumir en farmacológicas y no farmacológicas47-71,83-99.
Resumiendo: la realidad es que el paciente crítico tiene altas posibilidades de presentar delirio y cuando esto ocurre tiene gran impacto en la morbimortalidad. Sin embargo, solo hay 5 encuestas que evalúan los conocimientos del equipo de salud sobre el delirium en UCI14-18.
La presente encuesta evalúa las impresiones, conocimientos, conceptos y prácticas de los intensivistas en Iberoamérica sobre el diagnóstico, manejo y prevención del delirium en UCI. Ochocientos cincuenta y cuatro especialistas, la mayoría en UCI académicas, respondieron la encuesta. Un buen número en cantidad y calidad al compararlo con las otras 5 encuestas publicadas (tabla 2).
Como una limitación de la validez de esta muestra, puede señalarse el hecho que los que respondieron la encuesta lo hicieron en forma voluntaria y sin presión alguna, puesto que recibieron la invitación por email en forma personal. Esto podría haber seleccionado un grupo con especial interés en el tema.
De los resultados de la presente encuesta podemos resumir que a pesar de considerar que el paciente crítico tiene alto riesgo de desarrollar delirium, que lo presenta frecuentemente y que cuando esto ocurre impacta desfavorablemente en los desenlaces clínicos del paciente, la mayoría de los médicos especialistas en medicina crítica encuestados no tiene clara la definición de delirium, no emplea las herramientas validadas para detectarlo y no tiene conocimiento adecuado para su prevención y manejo. Al comparar nuestros datos con los de otras encuestas encontramos que el número de camas de la UCI, el tipo de UCI, la edad y la experiencia de los intensivistas es similar14-18.
En 3 encuestas se preguntó si el delirium era subdiagnosticado. Más del 78% estuvo, al menos de acuerdo en ello (tabla 3).
A pesar de lo anterior, o tal vez como causa, en 5 de las 6 encuestas se preguntó si se evalúa el delirio en UCI. La respuesta fue muy variable pero existe un alto porcentaje en el cual nunca se evaluó el delirio en Europa y Norteamérica, mientras que en Brasil e Iberoamérica la evaluación fue algo mayor (tabla 4).
La reciente publicación de 2 manuscritos que adaptan al español el CAM-UCI, provenientes de Chile y Colombia, España y la Universidad de Nashville en EE.UU., puede indicar el interés que en Iberoamérica ha despertado la valoración del delirio100,101.
En las 4 encuestas en que se investigó cómo se evalúa el delirio se encontró que un alto porcentaje lo hacía clínicamente y solo en la encuesta holandesa se utilizaban siempre herramientas validadas102 (tabla 5).
A la pregunta sobre qué drogas usa para tratar el delirio, la respuesta fue muy variable con un preocupante porcentaje de uso de benzodiacepinas (tabla 6).
Por último, más del 75% de los encuestados coincidieron en que el delirio era un factor de riesgo para Neumonía Asociada a Ventilador y más del 88% consideró que el delirio hacia más difícil la extubación de los pacientes.
Conclusión
Los resultados de esta encuesta muestran que el delirium es poco o mal evaluado y lógicamente su manejo y prevención es insuficiente.
Varias estrategias farmacológicas y no farmacológicas pueden ser fundamentales en su prevención y tratamiento, pero los conocimientos de los médicos especialistas encuestados son insuficientes o erróneos.
Con los datos surgidos de esta y otras encuestas realizadas, se hace necesario desarrollar estrategias tendientes a mejorar los conocimientos de los médicos intensivistas sobre este tema, para de esta manera poder optimizar la evaluación, el diagnóstico, la prevención y el manejo del delirium.
Bibliografía
1. Colten H.R., Altevogt B.M. Institute of Medicine (US). Committee on Sleep Medicine and Research Sleep disorders and sleep deprivation: an unmet public health problem. Washington, DC: Institute of Medicine: National Academies Press; 2006. [ Links ]
2. Ely E.W., Shintani A., Truman B., Speroff T., Gordon S.M., Harrell F.E., et al. Delirium as a predictor of mortality in mechanically ventilated patients in the intensive care unit. JAMA. 2004; 291:1753-62. [ Links ]
3. Cohen I.L., Gallagher T.J., Pohlman A.S., Dasta J.F., Abraham E., Papadokos P.J. Management of the agitated intensive care unit patient. Crit Care Med. 2002; 30:S97-S123. [ Links ]
4. Caplan J. Don't ask, don't tell: delirium in the intensive care unit. 2009; 37: 1129-30. [ Links ]
5. Hart R.P., Levenson J.L., Sessler C.N., Best A.M., Schwartz S.M., Rutherford L.E. Validation of a cognitive test for delirium in medical ICU patients. Psychosomatics. 1996; 37:533-46. [ Links ]
6. Ely E.W., Margolin R., Francis J., May L., Truman B., Dittus R., et al. Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). Crit Care Med. 2001; 29:1370-9. [ Links ]
7. Bergeron N., Dubois M.J., Dumont M., Dial S., Skrobik Y. Intensive care delirium screening checklist: evaluation of a new screening tool. Intensive Care Med. 2001; 27:859-64. [ Links ]
8. Immers H.E., Schuurmans M.J., van de Bijl J.J. Recognition of delirium in ICU patients: a diagnostic study of the NEECHAM confusion scale in ICU patients. BMC Nurs. 2005; 4:7. [ Links ]
9. Otter H., Martin J., Basell K., von Heymann H.C., Hein O.V., Bollert P., et al. Validity and reliability of the DDS for severity of delirium in the ICU. Neurocrit Care. 2005; 2:150-8. [ Links ]
10. Inouye S.K., van Dyck C.H., Alessi C.A., Balkin S., Siegal A.P., Horwitz R.I. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med. 1990; 113:941-8. [ Links ]
11. Devlin J.W., Fong J.J., Fraser G.L., Riker R.R. Delirium assessment in the critically ill. Intensive Care Med. 2007; 33:929-40. [ Links ]
12. Harris C.D. Neurophysiology of sleep and wakefulness. Respir Care Clin N Am. 2005; 11:567-86. [ Links ]
13. Carskadon MA, Dement WC. Normal human sleep: an overview. En: Kryger MH, Roth T, Dement WC, editores. Principles and practice of sleep medicine, 4th edn. Elsevier Saunders; Philadelphia: 2005. p. 13-23. [ Links ]
14. Ely E.W., Stephens R.K., Jackson J.C., Thomason J, Jason WW, Truman B, et al. Current opinions regarding the importance, diagnosis, and management of delirium in the intensive care unit: A survey of 912 healthcare professionals. Crit Care Med. 2004; 32:106-12. [ Links ]
15. Martin J., Franck M., Sigel S., Weiss M., Spies C.D. Changes in sedation management in German intensive care units between 2002 and 2006: a national follow-up survey. Crit Care. 2007; 11:R124. [ Links ]
16. Shenabi Y., Botha J.A., Boyle M.S., Ernest D, Freebairn RC, Jenkins IR, et al. Sedation and delirium in the intensive care unit: an Australian and New Zealand perspective. Anaesth Intensive Care. 2008; 36:570-8. [ Links ]
17. Salluh J., Soares M., Dal Pizol F., Friedman G, Silva E, Teles JM, et al. Brazilian Research in Intensive Care Network. Delirium recognition and sedation practices in critically ill patients: a survey on the attitudes of 1015 Brazilian critical care physicians. J Crit Care. 2009; 24(4):556-62. [ Links ]
18. Patel R.P., Gambrell M., Speroff T, Scott TA, Pun BT, Okahashi J, et al. Delirium and sedation in the intensive care unit: Survey of behaviors and attitudes of 1384 healthcare professionals*. Crit Care Med. 2009; 37:825-32. [ Links ]
19. Figueroa-Ramos M.I., Arroyo-Novoa C.M., Lee K.A., Padilla L.G, Puntillo KA. Sleep and delirium in ICU patients: a review of mechanisms and manifestations. Intensive Care Med. 2009; 35:781-95. [ Links ]
20. Saper C.B., Scammell T.E., Lu J. Hypothalamic regulation of sleep and circadian rhythms. Nature. 2005; 437:1257-63. [ Links ]
21. Harris C.D. Neurophysiology of sleep and wakefulness. Respir Care Clin N Am. 2005; 11:567-86. [ Links ]
22. Manns I.D., Mainville L., Jones B.E. Evidence for glutamate, in addition to acetylcholine and GABA,neurotransmitter synthesis in basal forebrain neurons projecting to the entorhinal cortex. Neuroscience. 2001; 107:249-63. [ Links ]
23. Verret L., Goutagny R., Fort P., Cagnon L., Salvert D., Leger L., et al. A role of melanin-concentrating hormone producing neurons in the central regulation of paradoxical sleep. BMC Neurosci. 2003; 4:19. [ Links ]
24. Sakurai T. The neural circuit of orexin (hypocretin): maintaining sleep and wakefulness. Nat Rev Neurosci. 2007; 8:171-81. [ Links ]
25. Basheer R., Strecker R.E., Thakkar M.M., McCarley R.W. Adenosine and sleep-wake regulation. Prog Neurobiol. 2004; 73:379-96. [ Links ]
26. Shigeta H., Yasui A., Nimura Y., Machida N., Kageyama M., Miura M., et al. Postoperative delirium and melatonin levels in elderly patients. Am J Surg. 2001; 182:449-54. [ Links ]
27. Lautenbacher S., Kundermann B., Krieg J.C. Sleep deprivation and pain perception. Sleep Med Rev. 2006; 10:357-69. [ Links ]
28. Onen S.H., Alloui A., Gross A., Eschallier A., Dubray C. The effects of total sleep deprivation, selective sleep interruption and sleep recovery on pain tolerance thresholds in healthy subjects. J Sleep Res. 2001; 10:35-42. [ Links ]
29. Phillips B.A., Cooper K.R., Burke T.V. The effect of sleep loss on breathing in chronic obstructive pulmonary disease. Chest. 1987; 91:29-32. [ Links ]
30. Zhong X., Hilton H.J., Gates G.J., Jelic S.S., tern Y., Bartels M.N., et al. Increased sympathetic and decreased pRAA Sympathetic cardiovascular modulation in normal humans with acute sleep deprivation. J Appl Physiol. 2005; 98:2024-32. [ Links ]
31. Irwin M., McClintick J., Costlow C., Fortner M., White J., Gillin J.C. Partial night sleep deprivation reduces natural killer and cellular immune responses in humans. FASEB J. 1996; 10:643-53. [ Links ]
32. Ozturk L., Pelin Z., Karadeniz D., Kaynak H., Cakar L., Gozukirmizi E. Effects of 48h sleep deprivation on human immune profile. Sleep Res Online. 1999; 2:107-11. [ Links ]
33. Spiegel K., Leproult R., Van Cauter E. Impact of sleep debt on metabolic and endocrine function. Lancet. 1999; 354:1435-9. [ Links ]
34. Bonnet M.H., Arand D.L. Clinical effects of sleep fragmentation versus sleep deprivation. Sleep Med Rev. 2003; 7:297-310. [ Links ]
35. Carlson N.R. Physiology of behavior. 9th ed. Boston: Pearson Allyn & Bacon; 2007. [ Links ]
36. Kavey N.B., Ahshuler K.Z. Sleep in herniorrhaphy patients. Am J Surg. 1979; 138:683-7. [ Links ]
37. Eddleston J.M., White P., Guthrie E. Survival, morbidity, and quality of life after discharge from intensive care. Crit Care Med. 2000; 28:2293-9. [ Links ]
38. Freedman N., Kotzer N., Schwab R. Patient perception of sleep quality and etiology of sleep disruption in the intensive care unit. Am J Respir Crit Care Med. 1999; 159:1155-62. [ Links ]
39. Freedman N.S., Gazendam J., Levan L., Pack AI, Schwab RJ. Abnormal sleep/wake cycles and the effect of environmental noise on sleep disruption in the intensive care unit. Am J Respir Crit Care Med. 2001; 163:451-7. [ Links ]
40. Aaorn J.N., Carlisle C.C., Carskadon M.A., Meyer TJ, Hill NS, Millman RP. Environmental noise as a cause of sleep disruption in an intermediate respiratory care unit. Sleep. 1996; 19:707-10. [ Links ]
41. Pun B.T., Ely E.W. The importance of diagnosing and managing ICU delirium. Chest. 2007; 132:624-36. [ Links ]
42. Cooper A.B., Thornley K.S., Young G.B., Slutsky AS, Stewart TE, Hanly PJ. Sleep in critically ill patients requiring mechanical ventilation. Chest. 2000; 117:809-18. [ Links ]
43. Ely E.W., Shintani A., Truman B., Speroff T., Gordon S.M., Harrell F.E., et al. Delirium as a predictor of mortality in mechanically ventilated patients in the intensive care unit. JAMA. 2004; 291:1753-62. [ Links ]
44. American Academy of Sleep Medicine. International classification of sleep disorders: diagnostic and coding manual. 2nd ed. Westchester: American Academy of Sleep Medicine; 2005. [ Links ]
45. Cochen V., Arnulf I., Demeret S., Neulat M.L., Gourlet V., Drouot X., et al. Vivid dreams, hallucinations, psychosis and REM sleep in Guillain-Barre syndrome. Brain. 2005; 128:2535-45. [ Links ]
46. Nofzinger E.A. Functional neuroimaging of sleep. Semin Neurol. 2005; 25:9-18. [ Links ]
47. Aurell J., Elmqvist D. Sleep in the surgical intensive care unit: continuous polygraphic recording of sleep in nine patients receiving postoperative care. Br Med J (Clin Res Ed). 1985; 290:1029-32. [ Links ]
48. Cooper A.B., Thornley K.S., Young G.B., Slutsky A.S., Stewart T.E., Hanly P.J. Sleep in critically ill patients requiring mechanical ventilation. Chest. 2000; 117:809-18. [ Links ]
49. Freedman N.S., Gazendam J., Levan L., Pack A.I., Schwab R.J. Abnormal sleep/wake cycles and the effect of environmental noise on sleep disruption in the intensive care unit. Am J Respir Crit Care Med. 2001; 163:451-7. [ Links ]
50. Gabor J.Y., Cooper A.B., Crombach S.A., Lee B., Kadikar N., Bettger H.E., et al. Contribution of the intensive care unit environment to sleep disruption in mechanically ventilated patients and healthy subjects. Am J Respir Crit Care Med. 2003; 167:708-15. [ Links ]
51. Hilton B.A. Quantity and quality of patients' sleep and sleep-disturbing factors in a respiratory intensive care unit. J Adv Nurs. 1976; 1:453-68. [ Links ]
52. Friese R.S., Diaz-Arrastia R., McBride D., Frankel H., Gentilello L.M. Quantity and quality of sleep in the surgical intensive care unit: are our patients sleeping?. J Trauma. 2007; 63:1210-4. [ Links ]
53. Shilo L., Dagan Y., Smorjik Y., Weinberg U., Dolev S., Komptel B., et al. Patients in the intensive care unit suffer from severe lack of sleep associated with loss of normal melatonin secretion pattern. Am J Med Sci. 1999; 317:278-81. [ Links ]
54. Olofsson K., Alling C., Lundberg D., Malmros C. Abolished circadian rhythm of melatonin secretion in sedated and artificially ventilated intensive care patients. Acta Anaesthesiol Scand. 2004; 48:679-84. [ Links ]
55. Bourne R.S., Mills G.H. Melatonin: possible implications for the postoperative and critically ill patient. Intensive Care Med. 2006; 32:371-9. [ Links ]
56. Frisk U., Olsson J., Nylen P., Hahn R.G. Low melatonin excretion during mechanical ventilation in the intensive care unit. Clin Sci. 2004; 107:47-53. [ Links ]
57. Mundigler G., Delle-Karth G., Koreny M., Zehetgruber M., Steindl-Munda P., Marktl W., et al. Impaired circadian rhythm of melatonin secretion in sedated critically ill patients with severe sepsis. Crit Care Med. 2002; 30:536-40. [ Links ]
58. Freedman N.S., Kotzer N., Schwab R.J. Patient perception of sleep quality and etiology of sleep disruption in the intensive care unit. Am J Respir Crit Care Med. 1999; 159:1155-62. [ Links ]
59. Parthasarathy S., Tobin M.J. Effect of ventilator mode on sleep quality in critically ill patients. Am J Respir Crit Care Med. 2002; 166:1423-9. [ Links ]
60. Toublanc B., Rose D., Glerant J.C., Francois G., Mayeux I., Rodenstein D., et al. Assist-control ventilation vs. low levels of pressure support ventilation on sleep quality in intubated ICU patients. Intensive Care Med. 2007; 33:1148-54. [ Links ]
61. Bosma K., Ferreyra G., Ambrogio C., Pasero D., Mirabella L., Braghiroli A., et al. Patient-ventilator interaction and sleep in mechanically ventilated patients: pressure support versus proportional assist ventilation. Crit Care Med. 2007; 35:1048-54. [ Links ]
62. Cabello B., Thille A.W., Drouot X., Galia F., Mancebo J., d'Ortho M.P., et al. Sleep quality in mechanically ventilated patients: comparison of three ventilatory modes. Crit Care Med. 2008; 36:1749-55. [ Links ]
63. Parthasarathy S., Tobin M.J. Is sleep disruption related to severity of critical illness?. Am J Respir Crit Care Med. 2003; 167:A968. [ Links ]
64. Achermann P., Borbely A.A. Dynamics of EEG slow wave activity during physiological sleep and after administration of benzodiazepine hypnotics. Hum Neurobiol. 1987; 6:203-10. [ Links ]
65. Mortazavi S., Thompson J., Baghdoyan H.A., Lydic R. Fentanyl and morphine, but not remifentanil, inhibit acetylcholine release in pontine regions modulating arousal. Anesthesiology. 1999; 90:1070-7. [ Links ]
66. Walder B., Tramer M.R., Blois R. The effects of two single doses of tramadol on sleep: a randomized, cross-over trial in healthy volunteers. Eur J Anaesthesiol. 2001; 18:36-42. [ Links ]
67. Dimsdale J.E., Norman D., DeJardin D., Wallace M.S. The effect of opioids on sleep architecture. J Clin Sleep Med. 2007; 3:33-6. [ Links ]
68. Shaw I.R., Lavigne G., Mayer P., Choiniere M. Acute intravenous administration of morphine perturbs sleep architecture in healthy pain-free young adults: a preliminary study. Sleep. 2005; 28:677-82. [ Links ]
69. Bourne R.S., Mills G.H. Sleep disruption in critically ill patients: pharmacological considerations. Anaesthesia. 2004; 59:374-84. [ Links ]
70. Hardin K.A., Seyal M., Stewart T., Bonekat H.W. Sleep in critically ill chemically paralyzed patients requiring mechanical ventilation. Chest. 2006; 129:1468-77. [ Links ]
71. Dubois M.J., Bergeron N., Dumont M., Dial S., Skrobik Y. Delirium in an intensive care unit: a study of risk factors. Intensive Care Med. 2001; 27:1297-304. [ Links ]
72. Ely E.W. Delirium and cognitive dysfunction in the intensive care unit. Curr Psychiatry Rep. 2007; 9:26-34. [ Links ]
73. American Psychiatric Association. Practice guideline for the treatment of patients with delirium. [consultado: 29/9/2008]. Disponible en: http://www.psychiatryonline.com/pracGuide/loadGuidelinePdf.aspx?file=DeliriumPG_05-15-06. [ Links ]
74. Meagher D.J., O'Hanlon D., O'Mahony E., Casey P.R., Trzepacz P.T. Relationship between symptoms and motoric subtype of delirium. J Neuropsychiatry Clin Neurosci. 2000; 12:51-6. [ Links ]
75. Peterson J.F., Pun B.T., Dittus R.S., Thomason J.W., Jackson J.C., Shintani A.K., et al. Delirium and its motoric subtypes: a study of 614 critically ill patients. J Am Geriatr Soc. 2006; 54:479-484. [ Links ]
76. Ely E.W., Siegel M.D., Inouye S.K. Delirium in the intensive care unit: an under-recognized syndrome of organ dysfunction. Semin Respir Crit Care Med. 2001; 22:115-26. [ Links ]
77. Pandharipande P., Cotton B.A., Shintani A., Thompson J., Costabile S., Truman Pun B., et al. Motoric subtypes of delirium in mechanically ventilated surgical and trauma intensive care unit patients. Intensive Care Med. 2007; 33:1726-31. [ Links ]
78. Ouimet S., Kavanagh B.P., Gottfried S.B., Skrobik Y. Incidence, risk factors and consequences of ICU delirium. Intensive Care Med. 2007; 33:66-73. [ Links ]
79. Ely E.W., Gautam S., Margolin R., Francis J., May L., Speroff T., et al. The impact of delirium in the intensive care unit on hospital length of stay. Intensive Care Med. 2001; 27:1892-900. [ Links ]
80. Thomason J.W., Shintani A., Peterson J.F., Pun B.T., Jackson J.C., Ely E.W. Intensive care unit delirium is an independent predictor of longer hospital stay: a prospective analysis of 261 non-ventilated patients. Crit Care. 2005; 9:R375-81. [ Links ]
81. Ely E.W., Girard T.D., Shintani A.K., Jackson J.C., Bergeron N, Dubois MJ, et al. Intensive care delirium screening checklist: evaluation of a new screening tool. Intensive Care Med. 2001; 27:859-64. [ Links ]
82. Celis E., Besso J., Birchenall M.A., de la Cal MA, Carrillo R, Castorena G. Guía de práctica clínica basada en la evidencia para el manejo de la sedo-analgesia en el paciente adulto críticamente enfermo. Med Intensiva. 2007; 31. [ Links ]
83. Inouye S.K., Bogardus S.T., Charpentier P.A., Leo-Summers L., Acampora D., Holford T.R., et al. A multicomponent intervention to prevent delirium in hospitalized older patients. N Engl J Med. 1999; 340:669-76. [ Links ]
84. Lundstrom M., Edlund A., Karlsson S., Brannstrom B., Bucht G., Gustafson Y. A multifactorial intervention program reduces the duration of delirium, length of hospitalization, and mortality in delirious patients. J Am Geriatr Soc. 2005; 53:622-8. [ Links ]
85. Marcantonio E.R., Flacker J.M., Wright R.J., Resnick N.M. Reducing delirium after hip fracture: a randomized trial. J Am Geriatr Soc. 2001; 49:516-22. [ Links ]
86. Pandharipande P., Shintani A., Peterson J., Pun B.T., Wilkinson G.R., Dittus R.S., et al. Lorazepam is an independent risk factor for transitioning to delirium in intensive care unit patients. Anesthesiology. 2006; 104:21-6. [ Links ]
87. Kalisvaart K.J., de Jonghe J.F., Bogaards M.J., Vreeswijk R., Egberts T.C., Burger B.J., et al. Haloperidol prophylaxis for elderly hip-surgery patients at risk for delirium: a randomized placebo-controlled study. J Am Geriatr Soc. 2005; 53:1658-66. [ Links ]
88. Skrobik Y.K., Bergeron N., Dumont M., Gottfried S.B. Olanzapine vs haloperidol: treating delirium in a critical care setting. Intensive Care Med. 2004; 30:444-9. [ Links ]
89. Morrison R.S., Magaziner J., Gilbert M., Koval K.J., McLaughlin M.A., Orosz G., et al. Relationship between pain and opioid analgesics on the development of delirium following hip fracture. J Gerontol A Biol Sci Med Sci. 2003;58:76-81. [ Links ]
90. Maldonado JR, vander Starre PJ, Wysong A. Post-operative sedation and the incidence of ICU delirium in cardiac surgery patients (abstract). Anesthesiology. 2003; 99:A465. [ Links ]
91. Pandharipande P., Pun B., Herr D., Girard T., Miller R., Thompson J., et al. Double blind randomized controlled trial comparing dexmedetomidine vs. lorazepam to reduce duration of delirium and coma in mechanically ventilated (MV) patients (abstract). Am J Respir Crit Care Med. 2007; 175:A508. [ Links ]
92. Pisani M.A., Murphy T.E., Araujo K.L., Slattum P, Van Ness P.H, Inouye S.K, et al. Benzodiazepine and opioid use and the duration of intensive care unit delirium in an older population. Crit Care Med. 2009; 37:177-83. [ Links ]
93. Maldonado J.R. Pathoetiological Model of Delirium: a Comprehensive Understanding of the Neurobiology of Delirium and an Evidence-Based Approach to Prevention and Treatment. Crit Care Clin. 2008; 24:789-856. [ Links ]
94. Maldonado J.R. Delirium in the Acute Care Setting: Characteristics, Diagnosis and Treatment. Crit Care Clin. 2008; 24:657-722. [ Links ]
95. Riker R.R., Shehabi Y., Bokesch P.M., Ceraso D., Wisemandle W, Koura F, et al. Dexmedetomidine vs midazolam for sedation of critically ill patients: a randomized trial. JAMA. 2009; 301:489-99. [ Links ]
96. Barletta J.F., Devlin J.W. Sedation with dexmedetomidine vs lorazepam in mechanically ventilated patients. JAMA. 2008; 299:1541-2. [ Links ]
97. Pandharipande P.P., Pun B.T., Herr D.L., Maze M, Girard TD, Miller RR, et al. Effect of sedation with dexmedetomidine vs lorazepam on acute brain dysfunction in mechanically ventilated patients: the MENDS randomized controlled trial. JAMA. 2007; 298:2644-53. [ Links ]
98. Kobayashi A., Okuda T., Kotani T., Oda Y. Efficacy of dexmedetomidine for controlling delirium in intensive care unit patients. Masui. 2007; 56:1155-60. [ Links ]
99. Lonergan E., Luxenberg J., Areosa S.A., Wyller T.B. Benzodiazepines for delirium. Cochrane Database Syst Rev. 2009; CD006379. [ Links ]
100. Tobar E., Romero C., Galleguillos T., Fuentes P., Cornejo R., Lira M.T., et al. Método para la evaluación de la confusión en la unidad de cuidados intensivos para el diagnóstico de delírium: adaptación cultural y validación de la versión en idioma español. Med Intensiva. 2010; 34:4-13. [ Links ]
101. Toro A.C., Escobar L.M., Franco J.G., Díaz-Gómez J.L., Muñoz J.F., Molina F., et al. Versión en español del método para la evaluación de la confusión en cuidados intensivos, estudio piloto de validación. Med Intensiva. 2010; 34:14-21. [ Links ]
102. Van Eijk M.M.J., Kesecioglu J., Slooter A.J.C. Intensive care delirium monitoring and standardised treatment: A complete survey of Dutch Intensive Care Units. Intensive and Critical care Nursing. 2008; 243:218. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
dceraso@gmail.com
(D.H. Ceraso)
Recibido 21 Febrero 2010
Aceptado 2 Abril 2010















