Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de la Asociación Española de Neuropsiquiatría
versión On-line ISSN 2340-2733versión impresa ISSN 0211-5735
Rev. Asoc. Esp. Neuropsiq. vol.31 no.4 Madrid oct./dic. 2011
https://dx.doi.org/10.4321/S0211-57352011000400002
Rehabilitación psiquiátrica en un hospital de cuidados psiquiátricos prolongados
Psychiatric rehabilitation in extended care psychiatric hospital
Juan Jesús Muñoz Garcíaa, José María Manzano Callejob, María Isabel de la Hera Caberoc, Álvaro Rivera Villaverded, Lorenzo Chamorro Garcíae, Pablo Plaza Zamoraf
aPsicólogo Clínico. Centro San Juan de Dios. Ciempozuelos (Madrid).
bPsiquiatra. Centro San Juan de Dios. Ciempozuelos (Madrid).
cPsiquiatra. Centro San Juan de Dios. Ciempozuelos (Madrid).
dPsiquiatra. Centro San Juan de Dios. Ciempozuelos (Madrid).
ePsiquiatra. Centro San Juan de Dios. Ciempozuelos (Madrid), Diplomado Universitario en Enfermería. Centro San Juan de Dios. Ciempozuelos (Madrid).
Dirección para correspondencia
RESUMEN
Objetivo: El cambio de un modelo de cuidados a un modelo de rehabilitación en Unidades de Cuidados Psiquiátricos Prolongados (UCPP) donde se pretenden generar perfiles de usuarios con enfermedad mental grave y duradera en los que se tenga en cuenta tanto el grado de afectación clínica y/o del desempeño psicosocial como el nivel de institucionalización (medido a partir de la estancia hospitalaria), todo con la finalidad de plantear un posible modelo de reorganización de los usuarios en base a estos criterios.
Método: Por un lado, se ha tenido en consideración la variable, años de ingreso en la institución, para así tener una medida de la institucionalización y/o una medida que plasme posibles dificultades de reinserción en el medio comunitario. Por otra parte, se ha utilizado una variable que tuviese en cuenta factores clínicos y relacionados con el desempeño psicosocial y que es La Escala de Evaluación de la Actividad Global -EEAG-( Eje V del DSM-IV-TR). A partir de las variables comentadas se ha realizado un análisis de conglomerados -clusters- con el paquete estadístico SPSS 19.0.
Resultados: El análisis de conglomerados realizado muestra la existencia de cuatro grupos de diferente tamaño para el conjunto de usuarios que los componen. Estos cuatro grupos definirían prototipos de perfiles de pacientes ingresados en una UCPP: 1) Dependientes Institucionalizados -DI-, 2) Independientes Institucionalizados -II-, 3) Dependientes No Institucionalizados -DNI- e 4) Independientes No Institucionalizados -INI-.
Conclusiones: El interés y la utilidad de clasificar los usuarios en diferentes niveles según su desempeño psicosocial se refleja en posibilidades de mejora en el tratamiento individualizado, adaptándolo a las necesidades de atención, asistencia y terapia de los usuarios.
Palabras clave: Unidades de Cuidados Psiquiátricos Prolongados, rehabilitación psiquiátrica, desempeño psicosocial, institucionalización, conglomerados.
ABSTRACT
Objective: The shift from a model of care to a rehabilitation model in Extended Care Psychiatric Units, which aim to generate profiles of users with severe and enduring mental illness in which takes into account both the degree of clinical involvement and/or psychosocial functioning and the level of institutionalization (measured from the hospital stay), all in order to propose a possible model for the reorganization of users based on these criteria.
Method: On the one hand, it has taken into account the variable years of admission into the institution in order to have a measure of nstitutionalization y a measure that reflects potential difficulties of returning to the community. Moreover, we have used a variable to take into account clinical factors related to psychosocial functioning and that is the Global Assessment Functioning Scale -GAF- (Axis V of DSM-IV-TR). Based on the variables discussed there has realized a cluster analysis using the statistical package SPSS 19.0
Results: Cluster analysis performed shows the existence of four different size groups for all users. These four groups define prototypes profiles of patients admitted to an Extended Care Psychiatric Unit: 1) Institucionalized Dependents, 2) Institucionalized Independents, 3) Non Institucionalized Dependents, and 4) Non Institucionalized Independents.
Conclusions: The interest and usefulness to classify users in different levels according to their psychosocial functioning is reflected in improved opportunities for individual treatment, adapting to the needs of care, assistance and therapy of the users.
Key words: Extended Care Psychiatric Units, psychiatric rehabilitation, psychosocial functioning, institutionalization, clusters.
I. Introducción
En la última mitad del siglo XX, el Hospital Psiquiátrico tradicional ha sido criticado como generador de parte de cronicidad en la enfermedad mental. Las razones que justifican esta consideración son (1):
- La institución absorbe parte del tiempo e interés de sus miembros proporcionándoles un mundo propio que tiende a deteriorar los usos normativos de convivencia básicos.
- Se obstaculiza la interacción social con el exterior, especialmente en instituciones cerradas y alejadas de núcleos urbanos.
- No hay separación entre los ámbitos fundamentales de la vida: dormir, trabajar y el ocio.
- Separa radicalmente el mundo de los pacientes del mundo del personal cuidador.
- Debilita progresivamente los lazos del paciente con su familia o red social natural.
- Supone una falta de estimulación que deteriora el proceso de comunicación.
Este papel cronificante se ha intentado atenuar de diversas formas. Quizá la más relevante sea la realizada por la Comunidad de Madrid, que desde 1988 comenzó a desarrollar el programa de servicios sociales alternativos a la institucionalización psiquiátrica, (PSSAIP) dependiente actualmente de la consejería de Servicios Sociales, y que planteaba un trabajo de un modo complementario y coordinado con la red de servicios sanitarios de salud mental (regulado en el Decreto 122/1997 de 2 de Octubre). Un componente clave fueron los servicios residenciales comunitarios, que quedaban como mini-residencias, pisos supervisados y pensiones concertadas. Sin embargo, la reducción de camas en hospitales psiquiátricos y el desarrollo de dispositivos alternativos no suponen la desaparición de los pacientes con trastornos severos y persistentes (denominados como difíciles de ubicar) y que a su vez incluye a dos grupos diferentes de pacientes:
a) Un perfil llamado "remanente manicomial" o "hard-core": personas que permanecen en los hospitales psiquiátricos hasta el final en los procesos de desinstitucionalización, debido a las dificultades que plantea su reinserción en dispositivos comunitarios o residenciales (p. e.: síndromes orgánicos cerebrales, algunos tipos de esquizofrenia, graves problemas de conducta y drogodependencias asociados a trastornos de la personalidad y problemas de control de impulsos de origen orgánico -epilepsia y retraso mental, especialmente-) (2).
b) Por otro lado, la denominación "nuevos pacientes de larga estancia" designa a aquellos pacientes jóvenes, con hospitalizaciones entre 1 y 5 años, generalmente con esquizofrenia y que presentan déficits considerables en funcionamiento con tendencia a la agresividad física y rechazo del tratamiento, siendo este colectivo en la actualidad el que supone el mayor objetivo y reto de los programas de asistencia intensiva. Es en estos pacientes donde se produce el debate sobre que dispositivos o redes son los más adecuados, existiendo actualmente varias líneas consolidadas de resultados (3):
- Parece que la dificultad en la reintegración comunitaria está más en relación con los trastornos de conducta que con los déficits funcionales o diagnósticos.
- La desinstitucionalización precisa de una red de recursos comunitarios adecuados y accesibles pues allí donde esto no se da, una parte de enfermos graves termina en la calle, ingresando en cárceles o en situaciones inaceptables (4).
- Diferentes autores defienden la permanencia de hospitales psiquiátricos para atender a un reducido número de pacientes muy graves.
- Existen nuevos dispositivos que reúnen las características anteriores junto con las ventajas de alojamiento comunitario (p. e.: pisos de transición).
El principal reto de los hospitales psiquiátricos es asumir el reto que supone, por un lado, redefinir las intervenciones pasando de un modelo "asilar" a otro rehabilitador y, por otro, generar enfoques terapéuticos que, sin perder de vista las posibilidades de desinstitucionalización de determinados enfermos graves, también aporten un entorno estructurado con planes individualizados para aquellos casos de mayor vulnerabilidad y escasas posibilidades de reinserción en el medio natural en dispositivos de baja supervisión. Este postulado supera posiciones que relacionan la incurabilidad con el contexto institucional.
Con este marco de referencia, en el Centro San Juan de Dios, desde hace tres años, se han ido potenciando diferentes intervenciones que ya se venían realizando previamente y orientadas hacia la asunción de un modelo basado en principios rehabilitadores que supere la relación entre la incurabilidad y el contexto institucional (5,6). Estas medidas fueron concretadas en un trabajo denominado Proyecto para la Rehabilitación en Unidades de Larga Estancia -Proyecto REULE- en el que se implementaron instrumentos homogéneos de evaluación, se estandarizaron las actuaciones y terapias grupales, se promovió una reorganización de estructuras y funciones de los profesionales, así como otro conjunto de medidas encaminadas a favorecer las posibilidades de reinserción en el medio comunitario del conjunto de usuarios ingresados en unidades de salud mental de larga estancia; teniendo siempre presentes principios fundamentales de la rehabilitación psicosocial como la normalización del usuario, contextualización, individualización, continuidad, coordinación y evaluación (7).
En el Centro San Juan de Dios hay varias unidades de gran tamaño dedicadas a los cuidados psiquiátricos prolongados y el objetivo es generar no sólo unidades altamente compartimentadas que faciliten la individualización (8), sino un área integral de salud mental en el que diferentes dispositivos y/o unidades no estén aislados, desde un punto de vista funcional. Por tanto, se considera, como hipótesis de partida, que el conjunto de pacientes del área de salud mental del Centro San Juan de Dios pueden ser agrupados en categorías que tengan en cuenta tanto su afectación clínica y psicosocial como un potencial factor condicionante de la reinserción comunitaria como es el tiempo de ingreso en el dispositivo. Esta clasificación superaría otras más simples previas y que no facilitan la asignación de recursos concretos en función de las posibilidades rehabilitadoras de los pacientes en aras de simplemente estigmatizar (p. e.: concepto de hard-core).
Con todo, el objetivo es que el área de salud mental contenga una estructuración jerárquica de los pacientes/usuarios de mayor a menor nivel de desempeño psicosocial, es decir, atendiendo a criterios funcionales tal y como se ha hecho en otros estudios (9-11). También se pretenden valorar las diferentes posibilidades de reinserción en el medio natural para maximizar la eficacia de nuestras intervenciones y generar una asignación óptima de los recursos, tanto estructurales (p. e.: ubicación de los pacientes en estructuras que se adecuen a sus necesidades) como funcionales (p. e.: elección de perfiles profesionales idóneos).
Sujetos
Aunque inicialmente se partió de una muestra de 383 usuarios procedentes del Área de Salud Mental del Centro San Juan de Dios y de unos Pisos Tutelados dependientes del citado centro se establecieron unos criterios de selección para facilitar el proceso de reorganización. Así, se consideró que los mayores de 64 años no entrasen en el análisis de datos, planteándose su mejor ubicación futura en unidades del centro dedicadas a cuidados psicogeriátricos. También se prescindió de aquellas personas que tenían un diagnóstico principal de retraso mental moderado o retraso mental grave ya que también se iba a plantear su reubicación en otras estructuras de la institución dedicadas a las discapacidades psíquicas.
De este modo, la muestra final resultante fue de un total de 270 participantes que provenían de 4 unidades estructurales (5 funcionales al estar dividida una de las estructuras) de salud mental más los citados pisos. El conjunto de usuarios procedían de altos niveles de institucionalización, siendo el promedio de días de ingreso en el Centro de 4823,07 días (DT= 4179,17) que, una vez transformado en años, equivaldrían a 13,23 (DT= 11,45)
La mayoría de los participantes tenían registrado el diagnóstico principal de esquizofrenia residual, concretamente un 33,4%, aunque también había una gran proporción de diagnósticos de esquizofrenia paranoide, que se situaría en un 24,5%. Los siguientes diagnósticos con mayor proporción eran el retraso mental leve (9,4%), retraso mental moderado (8,9%) y trastorno de la personalidad (8,4%). Ya en menor medida, y con porcentajes ≥1, se situaban los diagnósticos de retraso mental grave (3,9%), esquizofrenia hebefrénica (2,9%), trastorno esquizoafectivo (2,3%), trastorno delirante (1,0%) y psicosis tóxica (1,0%). Por último, era anecdótica la representación de otros trastornos como epilepsia convulsiva no generalizada (0,5%) y, con sólo un caso (equivalente a un 0,3%), otros diagnósticos como esquizofrenia catatónica, esquizofrenia indiferenciada, esquizofrenia simple, síndrome cerebral crónico, etc.
Método
Se ha realizado un estudio descriptivo clasificatorio de corte transversal en un contexto clínico con un muestreo por selección intencionada con lo que, inicialmente, se contó con la participación de todo el conjunto de pacientes ingresados en las Unidades de Salud Mental del centro San Juan de Dios. De forma concreta, el grupo de pacientes se corresponde con personas con enfermedad mental grave y duradera con diagnósticos preferentes del espectro psicótico (esquizofrenia en cualquiera de sus formas y trastornos delirantes), trastornos afectivos (bipolares I y II) y trastornos de la personalidad (generalmente de tipo límite, antisocial y/o paranoide). Todos los individuos procedían del área de salud mental del Centro San Juan de Dios y, concretamente, de Unidades de Cuidados Psiquiátricos Prolongados (UCPP).
La investigación se ha realizado bajo el objetivo final de lograr una clasificación que optimice la utilización de las infraestructuras y, mucho más importante, facilite una mejor asignación de los recursos humanos que maximice la eficacia de las intervenciones rehabilitadoras. Como criterio para facilitar la reorganización se utilizaron dos variables diferentes. Por un lado, se ha tenido en consideración la variable años de ingreso en la institución, para así tener una medida de la institucionalización y/o, análogamente, una medida que plasme posibles dificultades de resinserción en el medio comunitario. Por otra parte, se ha utilizado una variable que tuviese en cuenta factores clínicos y relacionados con el desempeño psicosocial y que eslLa Escala de Evaluación de la Actividad Global -EEAG- (12) y/o el Eje V del DSM-IV-TR (13). Esta escala implica la asignación de una puntuación de 0 a 100, donde 0 implica una información inadecuada y las puntuaciones cercanas al extremo superior revelan menor afectación y las más bajas son muestra de una mayor alteración clínica y psicosocial una persona afectada de enfermedad mental grave y duradera.
En cada UCPP del Centro San Juan de Dios (incluidos los pisos) se garantizó que la evaluación fuese realizada al menos por un psiquiatra y un psicólogo clínico, siendo esta la tónica habitual excepto en una de las unidades, donde fue realizada conjuntamente por dos psiquiatras y tres psicólogos clínicos. Las puntuaciones EEAG fueron asignadas en un periodo total de dos meses. En el momento de la asignación de la puntuación de cada paciente se tenía en cuenta su estado clínico y nivel de desempeño psicosocial durante las dos semanas previas a la valoración.
A partir de las variables comentadas se ha realizado un análisis de conglomerados -clusters- bietápico mediante el paquete estadístico SPSS 19.0 (14). El procedimiento permite descubrir las agrupaciones naturales de un conjunto de datos. En última instancia, se realizaron estadísticos descriptivos basados en frecuencias y medias así como pruebas de Chi-cuadrado para una mejor caracterización de los posibles conglomerados resultantes.
Resultados
Establecimiento de tipologías de usuarios en una unidad de cuidados psiquiátricos prolongados
El análisis de conglomerados realizado muestra la existencia de cuatro grupos de diferente tamaño para el conjunto de 270 usuarios que los componen. Estos cuatro grupos definirían prototipos de perfiles de pacientes ingresados en una UCPP.
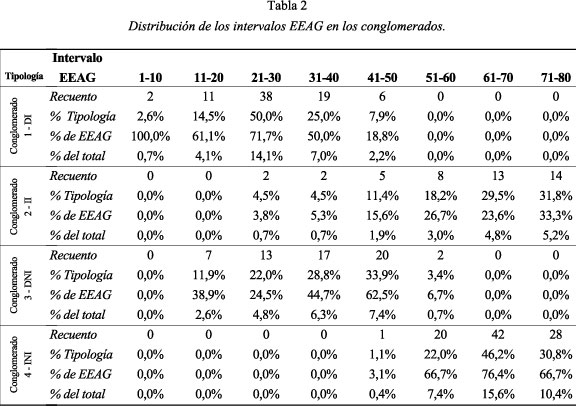
Los centroides definitorios de cada conglomerado (EEAG y años de ingreso) así como el promedio de edad de cada grupo se presentan en la tabla 1. Puede apreciarse como el Conglomerado 1, al que hemos denominado "Dependientes Institucionalizados -DI-" (n=76), tiene una puntuación EEAG promedio de 27,88 y un periodo medio de ingreso de 15,50 años; el Conglomerado 2, denominado "Independiente Institucionalizado -II-" (n=44), presenta un EEAG promedio de 62,02 y 26,20 años de media de ingreso; el Conglomerado 3, al que hemos llamado "Dependiente No Institucionalizado -DNI-" (n=59), presenta un promedio EEAG de 34,82 y una media de 4,47 años de ingreso y; por último, el Conglomerado 4, al que llamamos "Independiente No Institucionalizado -INI-" (n=91), presenta una media EEAG de 66,76 con 6,90 años de media de ingreso. En ambas variables, tanto EEAG [F(3;268) = 280,621; p< 0,001] como años de ingreso en el centro [F(3;268) = 247,185; p< 0,001], aparecen diferencias significativas entre los conglomerados.
En cuanto a la edad, los DI presentan una edad media de 49,22; por 53,73 de los II; 45,48 de los DNI; y 47,92 de los INI [F (3;268) = 7,961; p< 0,001].
Por otro lado, se ha realizado un contraste de cara a señalar si hubiese discrepancias entre los diagnósticos principales de los usuarios clasificables desde esta perspectiva que tiene en cuenta el desempeño y el nivel de institucionalización, no encontrándose diferencias significativas [χ2(54)= 62,021; p<0,212]. En los conglomerados, un 86,7% de los usuarios presentarían una esquizofrenia paranoide, una esquizofrenia residual, un retraso mental leve o un trastorno de la personalidad lo que deriva en poder afirmar que unos u otros diagnósticos no implican, necesariamente, un perfil de institucionalización y/o desempeño definido.
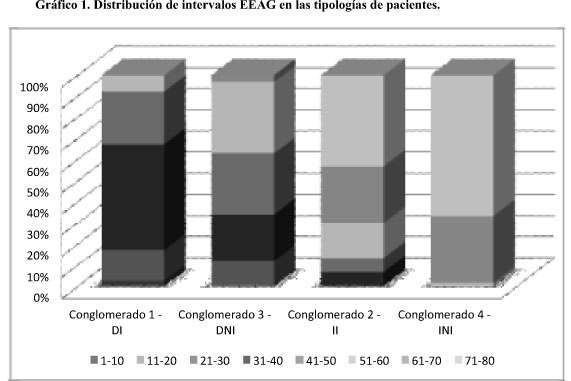
Además, y para facilitar una mayor especificación de los clusters, se ha realizado un análisis de la distribución de intervalos de EEAG (delimitados por 10 puntos) para cada conglomerado estimado, presentándose los descriptivos en la tabla 2 y realizándose una representación en el gráfico 1.
Lógicamente, se han encontrado diferencias significativas en la distribución de los diferentes intervalos EEAG dentro de cada uno de los conglomerados [χ2(21)= 271,878; p<0,001]. En este sentido, los Conglomerados 2 y 4, es decir, los II y los INI muestran una mayor presencia de intervalos EEAG superiores a 50, siendo más numerosos los usuarios clasificables como "no institucionalizados". En el polo opuesto se sitúan los Conglomerados 1 y 3, a saber, Dependientes Institucionalizados DI y Dependientes No Institucionalizados DNI, quienes tendrían una mayor presencia de usuarios con EEAG por debajo de 51, si bien cabe precisar que se aprecia una mayor presencia de funcionamientos psicosociales más bajos en los grupos de los institucionalizados.
Distribución de las tipologías de usuarios en unidades de cuidados psiquiátricos prolongados
El objetivo principal de este estudio es lograr una clasificación adecuada de los usuarios que maximice la eficacia de las intervenciones rehabilitadoras y facilite una asignación óptima de recursos estructurales y funcionales. Es por esto que una vez delimitadas las tipologías de usuarios hay que analizar cuál es la distribución de las mismas en los diferentes dispositivos y/o unidades del Centro San Juan de Dios. La mayor o menor homogeneidad en la distribución de los usuarios en las unidades de acuerdo al perfil clínico y/o de desempeño psicosocial (EEAG) así como el nivel de institucionalización determinarán posibles actuaciones futuras encaminadas a una reorganización en base a estos criterios que posibilitará la consecución de los objetivos planteados.
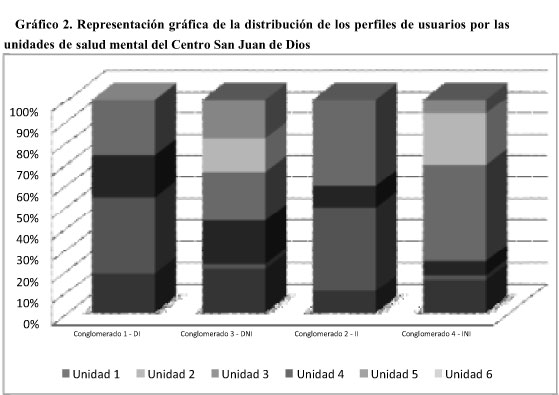
De este modo, en la tabla 3 se presenta la distribución de los usuarios clasificados en conglomerados a partir de las unidades en que estarían ingresados, realizándose la representación en el gráfico 2. Como era esperable, se han encontrado diferencias significativas en la distribución de los conglomerados dentro de cada una de las unidades [χ2(15)= 110,777; p<0,001]. Sin embargo, estas diferencias no indican que los conglomerados estén distribuidos homogéneamente en cada unidad y que presumiblemente haya diferencias entre ellas porque albergan una o dos tipologías específicas, sino que muestran una presencia de las cuatro tipologías en la práctica totalidad de las unidades de análisis. En este sentido, y en aras de facilitar la interpretación de los datos, se han numerado las unidades de salud mental del Centro San Juan de Dios en orden creciente en función de un criterio, apriorísticamente asumido en nuestra institución, de menor a mayor autonomía. El último escalafón, que llamaremos Unidad 6, equivale a unos pisos tutelados que gestiona el Centro San Juan de Dios. Por su parte, la Unidad 5 supone un dispositivo de alta autonomía y, en general un promedio elevado de años de ingreso, pero dentro de la propia institución y, el resto de unidades, serían dispositivos de cuidados psiquiátricos prolongados en los que sólo en uno de ellos (Unidad 4) se habría procedido a un proceso de reorganización interna por niveles de desempeño psicosocial en base a criterios cualitativos (8), circunstancia facilitada, por otra parte, por la alta compartimentación -en módulos de 16 camas- que presenta dicha unidad.
Como puede verse en la tabla 3, sólo los pisos (denominados Unidad 6) y la Unidad 5 tendrían perfiles homogéneos en el sentido de que estarían constituidos por usuarios de los conglomerados que describen independencia y esto se debe a que en estos dispositivos se ha seguido una estrategia centrada en derivar a usuarios de altos niveles de autonomía. Así, al aplicar una medida cuantitativa como la EEAG se ha comprobado que las valoraciones cualitativas realizadas previamente habían sido relativamente adecuadas en el sentido de conseguir, al menos, una agrupación de usuarios independientes. Sin embargo, las unidades 1, 2, 3, 4 y tendrían representación de todos los perfiles detectándose, únicamente, que la unidad 4 tendría una mayor acumulación de perfiles de niveles altos de desempeño (llamados "independientes") frente a las otras cuatro unidades que tienen representación de los cuatro perfiles.
Discusión
Con la Reforma Psiquiátrica Española de 1986 se fomentó la creación de un marco de atención a la persona con enfermedad mental grave y duradera sustancialmente diferente al tradicional concepto del internamiento en un hospital psiquiátrico (15,16). Los cambios que se fueron introduciendo derivaron en el cuestionamiento de la utilidad o no de este tipo de instituciones e incluso la desaparición de camas hospitalarias en estos dispositivos. Algunos hospitales psiquiátricos comenzaron procesos de reforma que posibilitaban la reconversión del hospital en un dispositivo más dentro de los nuevos enfoques basados en la rehabilitación psicosocial y que dieron lugar a las actualmente llamadas Unidades de Cuidados Psiquiátricos Prolongados.
Entre las posibles reformas en dispositivos de gran tamaño como son las unidades de salud mental del Centro San Juan de Dios, resulta conveniente una organización de los usuarios que facilite una óptima asignación de recursos de toda índole. Este es el contexto donde se ha realizado esta investigación que trata de determinar, por un lado, la presencia de perfiles de usuarios que tengan en cuenta la situación clínica de los usuarios, su desempeño psicosocial y el tiempo de ingreso; para así tener una representación de su nivel de afectación y un marcador indirecto de sus posibilidades de reinserción.
Como resultados del estudio, se ha obtenido que la clasificación de los usuarios a partir de las variables años de ingreso en el centro y funcionamiento global -EEAG- señala la existencia de cuatro conglomerados, que son: 1) Dependientes Institucionalizados -DI-, 2) Independientes Institucionalizados -II-, 3) Dependientes No Institucionalizados -DNI- e 4) Independientes No Institucionalizados -INI-.
Actualmente existen 135 usuarios pertenecientes a los Conglomerados 2 y 4, es decir, usuarios de buenos niveles de independencia en los que se asume su potencialidad para reinsertarse en el medio natural con un trabajo rehabilitador preciso. En la cara opuesta se situarían los otros 135 usuarios que revelarían altos niveles de dependencia y, por tanto, menores posibilidades rehabilitadoras.
Los cuatro perfiles se distribuyen con relativa homogeneidad en la unidades del Área de Salud Mental orientando, en líneas generales, hacia una actual organización de los usuarios que fomenta la repetición de estructuras (unidades) y funcionamientos, lo que deriva en una ineficaz asignación de los posibles recursos rehabilitadores y, por tanto, indirectamente añade dificultades a las posibilidades de un trabajo orientado a la reinserción del paciente con enfermedad mental grave y duradera.
Otro resultado a tener en cuenta es que los usuarios del Conglomerado 2 -II-, con un buen nivel de funcionamiento (EEAG=62,02), tendrían una media de 26,20 años de internamiento, apareciendo este grupo como de alta institucionalización, pero no pudiendo pasar por alto que habría usuarios potencialmente susceptibles en la actualidad de verse beneficiados por un enfoque incluso externalizante dado que el largo tiempo de ingreso no debería presuponer por sí mismo, la merma de capacidades y funcionamiento suficiente para no valorar las posibilidades de rehabilitación en el contexto de su tratamiento al poder aparecer variables sociales que no requieren necesariamente un régimen de hospitalización prolongada con los apoyos adecuados (4). En estos casos, parece indicado plantearse la posibilidad de estrategias rehabilitadoras ya que, aunque en un primer momento el aspecto terapéutico puede tomar protagonismo pudiendo actuar más directamente sobre la sintomatología; en un momento inmediato posterior, debe cobrar protagonismo un planteamiento rehabilitador dirigido a la recuperación de capacidades. Llegados a este punto, procede la diferenciación entre rehabilitación y recuperación: la rehabilitación persigue el restablecimiento de roles sociales e instrumentales a través de procedimientos de aprendizaje y provisión de soportes sociales; la recuperación supone incrementar la participación de la persona en áreas significativas de la vida social (17).
En el Proyecto REULE del Centro San Juan de Dios se han incorporado, como elementos prioritarios, la realización de planes individualizados de tratamiento y rehabilitación que generan intervenciones sobre objetivos con diferentes niveles de prioridades a partir de estrategias terapéuticas implementadas en un contexto que se asemeje a un entorno lo más real posible (18). Se persiguen, en definitiva, una serie de objetivos para conseguir que la persona con enfermedad mental grave y duradera, pueda conseguir la mayor habilitación posible (empowerment/potenciación) así como una incorporación progresiva y participación en la comunidad (19,20).
En este contexto, el interés y la utilidad de clasificar los usuarios en diferentes niveles según su funcionamiento/desempeño psicosocial se refleja en posibilidades de mejora en el tratamiento individualizado, adaptándolo a las necesidades de atención, asistencia y terapia de los usuarios (21) y superando el mero ingreso de pacientes en estructuras que no tengan en cuenta sus habilidades conservadas y sus posibilidades de rehabilitación (22). En un estudio reciente realizado con toda la población psiquiátrica de un Centro de Cuidados Prolongados con residentes de larga evolución se identificaron tres grupos de pacientes con diferentes necesidades terapéuticas (11). Además objetivaron que, prácticamente el 70% de la población ingresada, podría ser susceptible de rehabilitación comunitaria, por lo que se postulaba la necesidad de realizar una evaluación clínica y funcional completa de estos usuarios, para valorar las necesidades individuales de atención y poder responder a las mismas, no sólo desde el ámbito de una institucionalización, sino desde la planificación y puesta en marcha de programas de rehabilitación que permitan el aprendizaje de diferentes áreas de habilidades en los usuarios que favorezcan abordajes terapéuticos alternativos a la hospitalización.
En la misma línea, nuestro estudio identifica los mencionados cuatro grupos de usuarios en las Unidades de Cuidados Psiquiátricos Prolongados. Se asume que todos los independientes (tanto los II como los INI) así como el conjunto de usuarios denominados DNI tienen posibilidades de reinserción comunitaria. Esto es porque los primeros tienen altos niveles de independencia y/o relativa baja repercusión funcional de su enfermedad mental crónica (cabiendo otras alternativas comunitarias), mientras que, los segundos, si bien tienen alta repercusión funcional de su enfermedad psiquiátrica presentan una menor institucionalización y, por ende, la posibilidad de implementar estrategias terapéuticas rehabilitadoras intensivas que, inicialmente, estarían encaminadas a la reinserción en el medio natural en las diferentes modalidades posibles. Sólo vincularíamos a una alta dificultad de reinserción comunitaria a los llamados DI, quienes posiblemente serían vinculables a los inicialmente definidos como hard-core (2). Este grupo, al estar formado por 76 usuarios, supondría un 28,15% del total de usuarios del área de salud mental, por lo que un 71,85%, porcentaje similar al del estudio previamente comentado, podría acogerse a planes de rehabilitación centrados en la reinserción comunitaria. Asimismo, la identificación de grupos según niveles de desempeño psicosocial en el Centro San Juan de Dios permitiría:
- Una completa identificación de necesidades y diseño de programas personalizados de atención y soporte.
- Un planteamiento de Área Integral de Salud Mental que agrupe todas las Unidades que cubren la asistencia en Salud Mental en el Centro San Juan de Dios de Ciempozuelos.
- Una mayor fluidez de comunicación entre unidades y/o dispositivos, mejor coordinación y agilidad en los posibles traslados internos (ajustados a un modelo jerárquico basado en el desempeño), en la medida en que se realicen valoraciones con herramientas estandarizadas. Todo ello derivará en una mayor homogeneidad de los perfiles asistenciales.
- Una mejor organización y optimización de los recursos humanos y estructurales del propio centro.
En definitiva, el establecimiento de tipologías puede aportar una mejor calidad en la asistencia a nuestros usuarios aquejados de enfermedades mentales crónicas, facilitando la promoción de la máxima autonomía personal y social. Profundizar en la descripción de características clínicas y psicosociales en futuros trabajos puede favorecer el desarrollo de programas terapéuticos individuales y grupales de mayor especificidad y, por tanto, mayores posibilidades de éxito en su rehabilitación. Con estas y otras medidas como las realizadas en nuestro proyecto, el hospital psiquiátrico puede superar la anacronía con el concepto de rehabilitación así como el debate acerca de su pertinencia (23) o su papel como generador de cronicidad (24).
La aportación de cuidados óptimos y específicos en un entorno residencial (25) adecuadamente diseñado (4) puede suponer una herramienta útil e importante de cara a la reinserción comunitaria de la persona con enfermedad mental grave y duradera, pero siempre partiendo de un necesario replanteamiento de las relaciones de los dispositivos de Cuidados Psiquiátricos Prolongados con la red sociosanitaria en aras de garantizar posibilidades reales de reinserción comunitaria.
Bibliografía
(1) Goffman E. Asylums. Essays on the social situation of mental patients and others inmates, edición en castellano, -Internados. Ensayos sobre la situación social de los enfermos mentales-. Madrid: Amorrortu-Murguía, 1961, 1970. [ Links ]
(2) Desviat M, Fernández A, Rendueles G. La nueva cronicidad. En: Espinosa J, coordinador. Cronicidad en psiquiatría. Madrid: Pirámide, 1986; p. 305-58. [ Links ]
(3) Maestro JC, Jiménez JF. Nuevas respuestas a las necesidades de hospitalización prolongada. Monografías de Psiquiatría 2002;4:175-94. [ Links ]
(4) Lamb RL, Bachrach LL. Some perspectives on deinstitucionalization. Psychiatr Serv 2001; 52:1039-45. [ Links ]
(5) Aparicio V, Sánchez AE. Desinstitucionalización y cronicidad: un futuro incierto. Rev Asoc Esp Neuropsiq 1990;34:363-74. [ Links ]
(6) Liberman RP. Psychiatric Rehabilitation of Chronic Mental Patients. Washington: American Psychiatric Press, 1988. [ Links ]
(7) Rodríguez A. Sobre la rehabilitación psicosocial: Reflexiones y perspectivas. Boletín AMRP (Asociación Madrileña de Rehabilitación Psicosocial) 1994;0:4-9. [ Links ]
(8) Muñoz JJ, Manzano JM. El desempeño psicosocial como criterio facilitador de la rehabilitación psicosocial en una unidad de cuidados psiquiátricos prolongados [en prensa]. Revista de Psicopatolo-gía Clínica, Legal y Forense 2010. [ Links ]
(9) Lelliot P, Audini B, Knapp, M, Chisholm D. The mental Health Residential Care Study: Classification of Facilities and Description of Residents. Br J Psychiatry 1996;169:139-47. [ Links ]
(10) Luborsky L. Clinicians Judgments of Mental Health. Arch Gen Psychiatry 1962;7:407-17. [ Links ]
(11) Robles R, Medina R, Páez F, Becerra B. Evaluación de funcionalidad, discapacidad y salud para la rehabilitación psicosocial de pacientes asilados por trastornos mentales graves. Salud Ment 2010;33:67-75. [ Links ]
(12) Endicott J, Spitzer RL, Fleiss JL, Cohen J. The Global Assessment Scale: A Procedure for Measuring Overall Severity of Psychiatric Disturbance. Arch Gen Psychiatry 1976;33:766-71. [ Links ]
(13) American Psychiatric Association. Manual Diagnóstico y Estadístico de los Trastornos Mentales. 4th ed. Barcelona: Masson, 2002. [ Links ]
(14) SPSS 19.0. SPSS para Windows. Chicago: SPSS Inc, 2010. [ Links ]
(15) Desviat M. La reforma psiquiátrica. Madrid: Dor, 1995. [ Links ]
(16) Bennedett D. The chronic psychiatry patient today. Soc Med 1980;73:301-3. [ Links ]
(17) Sáiz, J., Fernández, A., González, J. (1998). Rehabilitación psicosocial en los trastornos esquizofrénicos. En: J Sáiz, coordinador. Esquizofrenia: Enfermedad del cerebro y reto social. Barcelona: Masson, 1998; p. 207-213. [ Links ]
(18) Gabbard GO, Kopelowicz A, Wallace CJ, Liberman RP. Rehabilitación psiquiátrica. En: GO Gabbard, coordinador. Tratamientos de los trastornos psiquiátricos. Barcelona: Ars Médica, 2008; p. 349-67. [ Links ]
(19) Kohn R, Levac I, Caldas JM, Vicente V, Anddrade L. Los trastornos mentales en América Latina y el Caribe: asunto prioritario para la salud pública. Rev Panam Salud Publica 2005;18:229-40. [ Links ]
(20) Stein LL, Santos A. Assertive community treatment of persons with several mental illness. New York: Norton, 1998. [ Links ]
(21) Rosen A, Hadzi-Pavlovic D, Parker G. The life Skills Profile: A measure assessing function and disability in schizophrenia. Schizophr Bull 1989;15:325-37. [ Links ]
(22) Fisher W, Berreira P, Séller J, White A, Lincol A, Sudders M. Long-stay patients in State Psychiatric Hospitals at the end of the 20th Century. Psychiatr Serv 2001;52:1051-1056. [ Links ]
(23) Leff, J. Care in the Community: Illusion or Reality? Chichester: John Wiley & Son Ltd.; 1997. [ Links ]
(24) Molina J. El papel del Hospital de Larga Estancia en el Proceso de Rehabilitación. Norte de Salud Mental 2003;17:7-13. [ Links ]
(25) Shepherd G, Murray A. Issues in Residential Care. En: G Thornicroft, G Szmukler, eds. Textbook of community psychiatry. Oxford: Oxford University Press, 2001; p. 309-320. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Juan Jesús Muñoz García
(juanjesusmunoz@yahoo.es)
Recibido: 07/04/2011
Aceptado con modificaciones: 18/06/2011