My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Nefrología (Madrid)
On-line version ISSN 1989-2284Print version ISSN 0211-6995
Nefrología (Madr.) vol.31 n.1 Cantabria 2011
Colitis por citomegalovirus
Cytomegalovirus colitis
Dirección para correspondencia
Sr. Director:
Nuestra paciente era una mujer boliviana diagnosticada de lupus eritematoso sistémico (LES) en el año 2003. En julio de 2008 desarrolló glomerulonefritis lúpica tipo IV y se inició tratamiento con metilprednisolona i.v. seguida de prednisona a dosis de 1 mg/kg/día y micofenolato mofetilo (MMF) p.o. Ingresó al mes por síntomas respiratorios. En el cultivo de esputo se aisló Nocardia spp., iniciándose tratamiento antibiótico y reduciendo la medicación inmunosupresora.
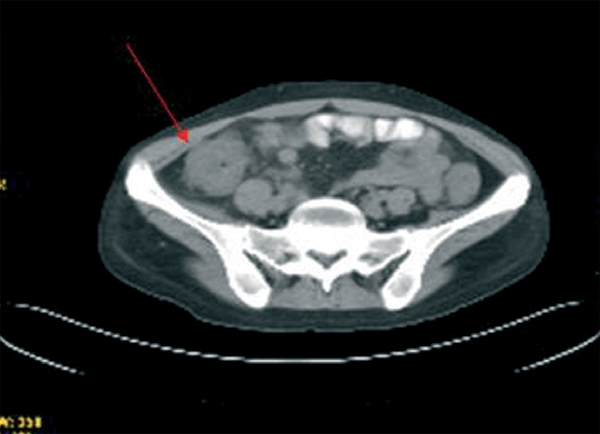
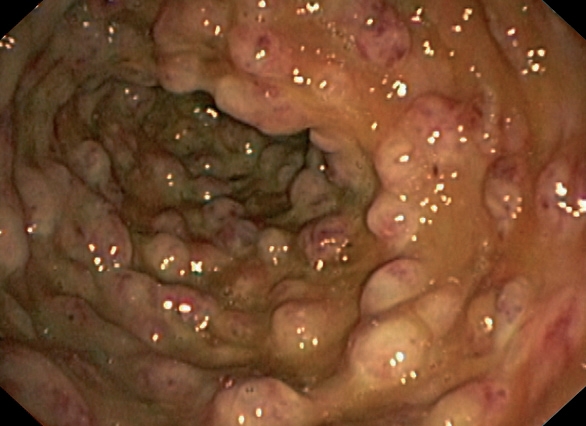
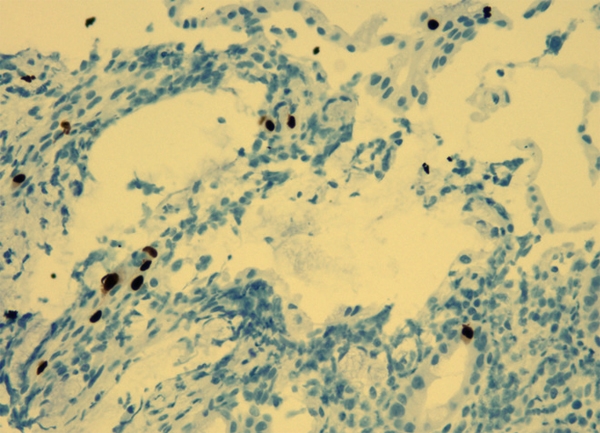
Durante el ingreso, la paciente desarrolló fiebre, dolor abdominal, vómitos y deposiciones diarreicas. Se realizaron coprocultivos, estudio de parásitos, determinación de toxina para Clostridium difficile y antigenemia para citomegalovirus (CMV) en dos ocasiones, que resultaron negativas. Se realizó TC abdominal (figura 1) en la que se observó engrosamiento de la pared del colon con oclusión de la luz desde el ciego hasta la unión recto-sigmoidea compatible con pancolitis difusa. Se solicitó fibrocolonoscopia (figura 2) en la que se objetivó una mucosa edematosa con múltiples lesiones nodulares blandas compatibles con neumatosis coli. En la biopsia de colon se detectaron inclusiones víricas que se confirmaron para CMV por inmunohistoquímica (figura 3). La tercera determinación de antigenemia para CMV fue positiva y el diagnóstico definitivo fue de colitis por CMV. Iniciamos tratamiento con ganciclovir i.v. y se retiró el tratamiento con MMF, con mejoría clínica y negativización de la antigenemia por CMV.
El LES es una enfermedad inflamatoria crónica autoinmune de causa desconocida con una gran variedad de presentaciones clínicas.
Se caracteriza por una alteración en el sistema inmunológico que conlleva la síntesis de autoanticuerpos y la formación de inmunocomplejos que, junto con la acción de mediadores de la inflamación, provocan daño tisular.
La propia enfermedad lúpica y el uso de agentes inmunosupresores aumenta el riesgo de infecciones oportunistas causando mayor morbimortalidad. Principalmente los pacientes presentan infecciones bacterianas; no obstante, existe un incremento de infecciones virales, especialmente por CMV, pero también por parvovirus humano B19, virus del herpes simple, virus varicela zóster y virus de la hepatitis A1.
Las infecciones virales pueden presentarse con síntomas idénticos a los del LES, como malestar general, fiebre, artralgias, exantema cutáneo, linfadenopatías y citopenia, por lo que puede confundirse con un brote de LES2,3. Ello puede llevarnos a incrementar el tratamiento inmunosupresor, empeorando la infección latente.
En nuestro caso, la paciente desarrolló una enfermedad invasiva por CMV a pesar de haber disminuido el tratamiento inmunosupresor. La persistencia de la clínica abdominal sin encontrar una causa infecciosa, el hallazgo de lesiones inespecíficas en la colonoscopia y la disminución de la inmunosupresión, nos hicieron sospechar que se trataba de un brote de LES con afectación abdominal. Fue el estudio anatomopatológico el que nos permitió llegar al diagnóstico de colitis por CMV y, asimismo, administrar el tratamiento adecuado evitando una mayor inmunosupresión.
Creemos muy importante mantener un alto índice de sospecha de infecciones oportunistas tanto bacterianas como víricas que imiten brotes de enfermedad lúpica en pacientes inmunodeprimidos. Éstos se beneficiarán de un rápido diagnóstico y del tratamiento adecuado.
A. Sánchez Escuredo1, D. Grados Cànovas2, M. Ibernon Vilaró1, D. López Álvarez3,
V. Moreno de Vega Lomo4, M. Navarro Díaz1 y R. Romero1
1Servicio de Nefrología. Hospital Germans Trias i Pujol. Badalona, Barcelona
2Servicio de Reumatología. Hospital Germans Trias i Pujol. Badalona, Barcelona
3Servicio de Nefrología. Servicio de Anatomía Patológica. Hospital Germans Trias i Pujol. Badalona, Barcelona
4Servicio de Endoscopia. Hospital Germans Trias i Pujol. Badalona, Barcelona
Referencias Bibliográficas
1. Ramos-Casals M, Cuadrado MJ, Alba P, Sanna G, et al. Acute Viral Infections in Patients With Systemic Lupus Erythematosus. Description of 23 Cases and Review of the literature. Medicine 2008;87:311-8. [ Links ]
2. Diep J, Kerr L, Sarebahi S, Tismenetsky M. Opportunistic Infections Mimicking Gastrointestinal Vasculitis in Systemic Lupus Erythematosus. J Clin Rheumatol 2007;13:213-6. [ Links ]
3. Ohashi N, Isozaki T, Shirakawa K, Ikegaya N, et al. Cytomegalovirus Colitis Following Immunosuppressive Therapy for Lupus Peritonitis and Lupus Nephritis. Intern Med 2003;42:362-6. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ana Sánchez Escuredo,
Servicio de Nefrología,
Hospital Germans Trias i Pujol, Badalona, Barcelona
a_sanchez_escuredo@hotmail.com