Mutación del Factor V de Leiden en ERC: a propósito de dos casos
A. L. Valencia Peláez, C. Aller Aparicio, J. Nuñez García, A. Mendiluce Herrero, G. Rodríguez Portela, S. Valenciano Martínez, S. Palomo Aparicio, C. Ferrer Perales
Servicio de Nefrología, Hospital Clínico Universitario de Valladolid, Valladolid.
Objetivos. Conocer la mutación heterocigota del factor V Leiden como una de las causas de accesos vasculares no funcionantes y de trombosis de la vena renal.
Caso 1. Varón de 47 años, antecedentes de HTA y ERC secundaria a pielonefritis crónica, inicia hemodiálisis en el año 2000 a través de fístula A-V, posteriormente no funcionante. En 2001 primer trasplante, que pierde en 2008 por nefropatía crónica del injerto, regresando a hemodiálisis, segunda fístula A-V no funcionante e incontables problemas de accesos vasculares (estenosis y trombosis), requiriendo numerosos recambios de catéter y perfusiones/sellados de urokinasa, requirió colocación de stent en vena cava inferior debido a estenosis de la vena cava inferior. En abril de 2015 segundo trasplante, y como complicación inmediata: infarto renal isquémico masivo, secundario a trombosis de la vena renal.
Caso 2. Varón con antecedente de familia afectada por la mutación V de Leiden, ERC secundaria a nefritis intersticial que inicia hemodiálisis a los 32 años, TVP en ambos EEII, primera fístula A-V perdida por trombosis, tres catéteres trombosados que requirieron recambio.
La trombofilia es la predisposición a la trombosis como resultado de alteraciones genéticas o adquiridas de los mecanismos de coagulación. Las congénitas son el resultado de mutaciones en genes que codifican proteínas plasmáticas principalmente en mecanismos anticoagulantes naturales. Los más frecuentes incluyen las deficiencias de antitrombina, proteínas C y S, resistencia a la proteína C activada y anomalías moleculares del factor V y de la protrombina 1. La mutación heterocigota del factor V Leiden y su resistencia a la proteína C activada, consiste principalmente en la sustitución de glutamina por arginina en la posición 1691 (G1691A), generando un factor V defectuoso 3.
La prevalencia es del 3-7%, existiendo diferencias según grupos étnicos (mayor proporción en países nórdicos, y prácticamente inexistente en Asia y África) 2, en España prevalencia del 2% 6. La presencia heterocigota del factor V, incrementa el riesgo de trombosis unas 5-7 veces 2. Se ha asociado a un aumento del riesgo de eventos trombóticos o tromboembólicos venosos, siendo también factor de riesgo de trombosis venosa renal y de eventos tromboembólicos en pacientes con fallo renal o después de un trasplante renal 4. Sin embargo, el estado de hipercoagulabilidad de esta mutación tiene penetrancia variable. Cabe destacar la existencia de casos de estenosis de catéter venoso central en pacientes portadores de esta mutación 5.
Bibliografía
Síndrome hemolítico urémico grave por E.coli productor de toxina Shiga, resistente a terapia plasmática: tratado con eculizumab
K. Ampuero Anachuri, M.F. Rodríguez Martín, F. Moussa Abdi, F. Simal Blanco, R. Velasco Pilar, L. Sánchez García, B. Gómez Giralda, N. Martínez Tejeda, M.E. Plagaro Cordero, A. Martíns Da Silva, J.M. Monfá Bosch
Servicio de Nefrología, Hospital Universitario Río Hortega, Valladolid.
Introducción. El síndrome hemolítico urémico (SHU) es una microangiopatía trombótica donde la activación y regulación del complemento juega un papel fundamental. Se clasifica en SHU atípico (SHUa) producido por desregulación del complemento secundario a factores genéticos y/o ambientales, SHU típico cuya primera causa es la infección por Escherichia coli productora de toxina Shiga (STEC) y otros casos de SHU secundario. En el tratamiento del SHU severo se recomienda inmunosupresores y terapia plasmática. El eculizumab está indicado en el SHUa y existe controversia en el SHU típico severo.
Caso clínico. Paciente de 53 años con carcinoma pulmonar de células pequeñas en remisión completa y sin otros antecedentes ni tratamiento habitual. Ingresa por gastroenteritis de una semana de evolución con analítica normal al ingreso y en 72 h presenta: Hb 6,7 g/dl, LDH 2.558 U/l, haptoglobina < 5,8 mg/dl, frotis sanguíneo con > 20 esquistocitos/100 hematíes; plaquetas 29.000, coombs directo negativo; creatinina 4,3 mg/dl, proteinuria 2,2 g/24 h, 25-50 hematíes/campo. Tensión arterial 120/74 mmHg. Presentó crisis epiléptica con TAC craneal normal.
Se solicitan. ADAMS 13 > 5%; se detecta STEC serotipo 091.
Estudio inmunológico, serología y marcadores tumorales negativos.
Estudio del complemento: C3 56 mg/dl y C4 3 mg/dl, Ac anti-FH negativos, CH-50, FH, FI, FB normales y niveles de MCP 73,55% disminuidos inicialmente.
Iniciamos TP, corticoides y antibióticoterapia sin respuesta; administramos 900 mg de eculizumab semanales durante 4 semanas, observándose mejoría importante de función renal (creatinina 0,9 mg/dl), anemia hemolítica y trombocitopenia.
Estudio genético. No hay mutaciones en los genes estudiados (FH, FI, MCP, C3, FB y THBD). Aunque es portador del haplotipo de riesgo de MCP en heterocigosis, no se ha demostrado que justifique por sí solo el SHU en la actualidad.
Discusión. Presentamos un paciente con SHU severo por STEC, con disminución del complemento, MCP y polimorfismo en MCP de riesgo sin mutaciones.
Teniendo en cuenta que el eculizumab no está reconocido como indicación en el SHU-STEC creemos que en casos severos podría estar justificado debido a que se ha demostrado que existe un solapamiento entre los distintos tipos de SHU. En la fisiopatología de SHU-STEC existe mecanismo de lesión endotelial por la toxina y de activación del complemento, sin que se pueda descartar en algunos casos, presencia de alteraciones genéticas. Esto apoyaría el uso precoz de eculizumab en el SHU severos de cualquier etiología. En nuestro caso clínico iniciamos eculizumab con mejoría del SHU.
Bibliografía
Cistinuria: causa de nefrolitiasis en la infancia y adolescencia
R. Velasco Pilar, K. Ampuero Anachuri, M.F. Rodríguez Martín, F. Moussa Abdi, F. Simal Blanco, L. Sánchez García, B. Gómez Giralda, N. Martínez Tejeda, M.E. Plagaro Cordero, A. Martíns Da Silva, J.M. Monfá Bosch
Servicio de Nefrología, Hospital Universitario Río Hortega, Valladolid.
Introducción. La cistinuria es una enfermedad genética en la que una alteración de un transportador de aminoácidos en la membrana de las células del túbulo proximal renal produce una ausencia de reabsorción de cistina y por consiguiente un exceso de esta en orina que conlleva la formación de cálculos renales. La cistinuria es causa de litiasis en la infancia o adolescencia aunque también puede comenzar en edades más tardías. Los cálculos de cistina son duros y difíciles de eliminar por litotricia por lo que cobran especial importancia las medidas generales para evitar la nefrolitiasis, así como el uso de compuestos quelantes derivadas del tiol, como el captopril, que reducen la cistina formando compuestos más solubles.
Caso clínico. Varón de 19 años sin antecedentes de interés. A los 13 años tuvo episodio de cólico nefrítico izquierdo resuelto con tratamiento conservador. Función renal dentro de límites normales. En ecografía leve ectasia pielocalicial derecha. En la urografía intravenosa muestra retraso en la eliminación de contraste en el riñón derecho. Dos meses después, se realizan niveles de cistina en orina que son normales, mediante cromatografía. A los 18 años nuevo episodio de cólico nefrítico, izquierdo con expulsión del cálculo. Función renal dentro de límites normales. En ecografía: leve ectasia izquierda. En la urografía intravenosa: riñones de forma, tamaño y eliminación normales. Excreción urinaria de fósforo, calcio, ácido úrico dentro de valores normales, con niveles bajos de citrato. Niveles de cistina en orina elevados (1.808 mg/24 h). Posteriormente se vuelve a hacer determinación urinaria de niveles de cistina, que vuelven a ser altos (1.209 mg/24 h). Niveles de arginina, ornitina y lisina también aumentados. Se confirma el diagnóstico. El paciente es tratado con medidas generales, citrato de potasio, bicarbonato sódico, y dosis bajas de captopril. No aparecen nuevos episodios.
Discusión. Se presenta un caso de una enfermedad poco frecuente, que en nuestro paciente comenzó en la infancia, y que no tuvo grave repercusión ya que los cólicos no fueron complicados y no hubo deterioro de la función renal, pero no se pudo llegar al diagnóstico hasta varios años después.
Bibliografía
Vasculitis paraneoplásica: caso clínico
C. Ruiz-Zorrilla López, J. Sebastiá Morant, S. Álvarez Tundidor, P. Martín Escuer, C. Martínez Zarco, E. Hernández García, V. Oviedo Gómez, F. Sousa Pérez
Servicio de Nefrología, Hospital Río Carrión, Palencia.
Introducción. La granulomatosis con poliangeitis (Wegener) es una vasculitis de pequeño vaso, que presenta una incidencia de un caso por 100.000 habitantes.
Las vasculitis tienen una base patogénica autoinmune sobre la que influyen factores genéticos, epigenéticos y medioambientales. Se han descrito casos asociados a infecciones víricas y bacterianas o a enfermedades neoplásicas y del colágeno.
Caso clínico. Varón de 80 años, sin antecedentes patológicos de interés, que acudió al Servicio de Urgencias por rectorragia. En la exploración física destacaba palidez mucocutánea y tacto rectal con restos hemáticos, resto dentro de la normalidad. En la analítica realizada se objetivó un fracaso renal agudo con U 242 y Cr 7,85 mg/dl sin signos ecográficos de obstrucción urinaria, decidiéndose ingreso en nuestra unidad.
En el estudio etiológico encontramos una proteinuria en rango nefrótico (4,68 g/día), en estudio inmunológico destacamos: ANA, Ac anti-MBG, ICC negativos; C3,C4 e Igs normales, ANCA positivos título 1/2.560, con patrón PR3.
Dada la alta sospecha de vasculitis ANCA positiva, se realizó biopsia renal percutánea, describiéndose una granulomatosis con poliangeitis (Wegener) con un 40% de los glomérulos esclerosados. Simultáneamente se realizó colonoscopia observándose una masa friable en recto; cuya anatomía patológica demostró un adenocarcinoma de recto.
Dados los datos de cronicidad en la biopsia renal y el diagnóstico de neoplasia se decidió no aplicar tratamiento inmunosupresor.
A los 4 días presentó esputos hemoptoicos, mínima desaturación, crepitantes bibasales y anemización importante. Se observó hemorragia alveolar en el TAC realizado. Ante amenaza vital se inició tratamiento con bolos de 6-metil-prednisolona intravenosos (6), plasmaféresis (11) y ciclofosfamida (2). Requirió 28 concentrados de hematíes secundario a anemización por anticoagulación con citrato. Paulatinamente desapareció la clínica respiratoria, manteniéndose rectorragias intermitentes, por lo que a los 34 días y tras estabilización clínica, se realizó tumorectomía tipo Hartmann con colostomía de descarga.
Los niveles séricos de c-ANCA tras última sesión de plasmaféresis: 1/160, negativizándose tras cirugía, sin recuperación de la función renal.
Múltiples infecciones respiratorias durante los siete meses de tratamiento junto con un accidente cerebrovascular produjeron el fallecimiento del paciente.
Discusión. Las vasculitis paraneoplásicas son aquellas vasculitis asociadas al cáncer que ocurren a consecuencia de la neoplasia primaria, inducidas por antígenos tumorales que desencadenan una reacción inmune. Pueden aparecer antes, simultáneamente o después del diagnóstico del tumor, o ser marcadores de recidiva tumoral. Cuando es simultánea al tumor, el curso clínico suele ser paralelo; la curación de la neoplasia habitualmente se acompaña de la regresión de la vasculitis.
Vasculitis asociadas a anticuerpos anticitoplasma de neutrófilos: respuesta al tratamiento
G. Delgado Lapeira, A. Martínez Díaz, A. Lizarazo Suárez, O. Segurado Tostón, A. Martín Arribas, P. García Cosmes
Servicio de Nefrología, Hospital Universitario de Salamanca, Salamanca.
Objetivos. Los objetivos son:
Analizar la respuesta al tratamiento de inducción y de mantenimiento a lo largo de 24 meses en pacientes con vasculitis asociadas a ANCA.
Analizar la tasa de supervivencia.
Valorar la respuesta al tratamiento según tipo de ANCA y la tasa de negativización de estos.
Desarrollo del estudio. Estudio observacional retrospectivo que analiza 21 pacientes ingresados entre 2009 y 2014 por vasculitis asociadas a ANCA en el Servicio de Nefrología del HUSA.
Variables revisadas al diagnóstico, a los 3, 6, 12 y 24 meses (edad, sexo, creatinina sérica, proteinuria, mortalidad, necesidad de hemodiálisis crónica y tipo de ANCA).
Edad media 69 ± 12 años. Mujeres 52%. Diecisiete pacientes (81%) p-ANCA y 4 pacientes (19%) c-ANCA.
Todos los pacientes fueron biopsiados, en todos los casos excepto en uno en el que no se obtuvo material adecuado, se evidenció una glomerulonefritis proliferativa extracapilar pauciinmune. Diecisiete pacientes (81%) recibieron tratamiento de inducción durante 6 meses con 3 bolos de 6-metilprednisolona, seguido de prednisona en pauta descendente y bolos mensuales de ciclofosfamida, de los que 4 requirieron plasmaféresis por insuficiencia renal grave o hemorragia pulmonar. Los otros 4 pacientes (19%) presentaban esclerosis significativa y se trataron solo con corticoides. Durante la inducción 6 pacientes (28%) fallecieron y 8 pacientes (38%) precisaron en algún momento hemodiálisis.
Posteriormente una vez inducida la remisión, los 15 pacientes restantes recibieron tratamiento de mantenimiento, de los cuales 3 fueron tratados con corticoides (20%), 9 con corticoides más azatioprina (60%) y 3 con corticoides más micofenolato (20%). Durante este periodo la tasa de supervivencia del paciente fue del 100% y solo uno no tuvo respuesta al tratamiento y precisó hemodiálisis crónica. Las cifras de Cr (mg/dl) al inicio, a los 3, 6, 12 y 24 meses fueron 4,8; 2,16; 1,96; 1,51 y 1,51 respectivamente. La proteinuria (g/día) en los mismos tiempos fueron 1,58; 0,60; 0,63; 0,42 y 0,22. La respuesta al tratamiento fue similar independientemente del tipo de ANCA; únicamente 3 pacientes mantuvieron positividad para p-ANCA y 2 para c-ANCA.
Conclusiones. El tratamiento de inducción y mantenimiento de las vasculitis P-ANCA controla con éxito la actividad de la enfermedad. Preserva la función renal en la mayoría de los casos y una vez alcanzada la remisión mejora la supervivencia y evita la aparición de recidivas. Esta respuesta no está influida por la naturaleza de los ANCA.
Niveles de aldosterona sérica en pacientes en hemodiálisis: su relación con el síndrome metabólico
M.J. Fernández-Reyes Luis*, M. Heras Benito*, M.J. González Villalba**, O. Rodríguez Fraga.**, A. Molina Ordás*, R. Callejas Martínez*, A. Rodríguez Gómez*,V. Lopes Martín***, L. Calle García*
* Servicio de Nefrología, Hospital General de Segovia, Segovia. ** Análisis Clínicos, Hospital Universitario la Paz. Madrid. *** Centro de Diálisis los Olmos FRIAT, Segovia.
Introducción. Recientemente se ha sugerido que la aldosterona sérica puede estar implicada en el desarrollo del síndrome metabólico, asociándose con resistencia a la insulina y con el exceso de grasa y la liberación de adipocitoquinas. Existen pocos trabajos que midan los niveles de AS en pacientes en diálisis y ninguno que estudie su relación con insulinorresistencia, grasa corporal o adipocitoquinas.
Objetivo. Medir niveles de aldosterona sérica en pacientes en hemodiálisis (HD) y analizar su posible asociación con resistencia a insulina (HOMA-IR), grasa corporal (/o niveles séricos de adipocitoquinas.
Métodos. Cuarenta y cuatro pacientes estables en HD. Edad: 73,6 ± 12,9 años; 52,3% varones; 34,1% diabéticos. Tiempo en HD: 66,3 ± 65,4 meses. Veintiocho pacientes anúricos. Todas las determinaciones se realizaron inmediatamente antes de la segunda sesión de HD de la semana.
Resultados. Los niveles de AS y la actividad de renina plasmática (ARP) estaban por encima del rango normal en 63,6 y 27,3% de pacientes respectivamente. Mediana de AS: 31,15 ng/dl (p25: 13,9; p75:124,2); mediana de PRA: 1,14 ng/ml/hora (p25:0,21; p75: 3,57). No hubo diferencias significativas en niveles de AS entre anúricos o no; hombres-mujeres; presencia-ausencia de miocardiopatía o diabetes. No existía correlación entre los niveles de AS o ARP y volumen de orina; función renal residual; dosis o tiempo en HD; edad o comorbilidad.
Los niveles de AS se correlacionaron positivamente con ARP (r = 0,62; p< 0,0001); HOMA-IR (r = 0.53; p < 0,001); masa grasa (r = 0,32; p = 0,043); y negativamente con niveles de adiponectina (r = -0,38; p = 0,01). El análisis de regresión logística multivariante mostró que los niveles de AS por encima de la mediana se asociaban de manera independiente con ARP y HOMA-IR.
Tabla Niveles de aldosterona superiores a la mediana (análisis de regresión logística multivariante)
| Variables independientes | Odds ratio | 95% CI | P valor |
|---|---|---|---|
| HOMA-IR | 1.236 | 1.025 - 1.452 | 0,01 |
| Actividad de renina plasmática | 2.664 | 1.136 - 6.248 | 0,024 |
Conclusión. Los niveles de AS están elevados en un alto porcentaje de pacientes en HD y su elevación se asocia a ARP y a varios componentes del SM (HOMA-IR, grasa corporal y adipocitoquinas).
Grado de adherencia y conocimiento previo a la conciliación terapéutica en pacientes en diálisis peritoneal
A. González López, F. Casquero Fernández, A. Nava Rebollo, B. Andrés Martín, F. Herrera Gómez, H. Santana Zapatero, J. Diego Martín, C. Escaja Muga, H. Díaz Molina, J. Grande Villoria Servicio de Nefrología, Hospital Virgen de la Concha, Zamora.
Objetivo. Comprobar el grado de adherencia terapéutica y conocimiento de los fármacos antes de la conciliación terapéutica en pacientes en DP.
Métodos. Estudio observacional, prospectivo sobre una cohorte de enfermos en DP desde febrero a mayo de 2015. Se recogieron las siguientes variables: edad, sexo, tiempo en diálisis, comorbilidad (diabetes mellitus, enfermedad cardiovascular, hipertensión arterial), número de fármacos y de pastillas al día, tipo de medicación (conciliación 4 h, 24 h, estrecho margen terapéutico, múltiples interacciones y alto riesgo), número de médicos prescriptores. La adherencia se midió mediante el cuestionario de Morisky-Green y el conocimiento mediante la escala de valoración de habilidad y conocimiento (adaptación de escalas DRUGS y Med-TAKE). El análisis estadístico se llevó a cabo con SPSS 15.0.
Resultados. Se incluyeron 17 enfermos, 4 mujeres (23,8%), edad media de 65,29 años (47-86), tiempo en diálisis 38,7 meses (3-93) y las siguientes comorbilidades: DM 23,5%, ECV 23,5%, HTA 100%. El número de médicos prescriptores en los últimos 24 meses fue 7 (5-10). Datos de fármacos: número, 12,59 (9-17); número de pastillas 13,59 (8-27), pacientes con fármacos que requieren conciliación 4 h del ingreso, 13 (76,5%); en 24 h 17 (100%); con múltiples interacciones 16 (94,2%); de estrecho margen terapéutico 3 (17,6%); de alto riesgo 17 (100%). Cinco enfermos (29,4%) precisaban ayuda para cumplimentación. Adherentes, 76,6%; desconocimiento de la indicación terapéutica, 52,94%; conocimiento según grupo terapéutico: tabla.
Conclusiones. Estos pacientes presentan alto riesgo de problemas relacionados con la medicación: 12,59 fármacos; 13,59 pastillas diarias y 7 médicos prescriptores. La mayoría recibe fármacos que requieren conciliación en las primeras 4 h de ingreso, con múltiples interacciones o medicamentos de alto riesgo. Presentan buen nivel de adherencia (76,6%), con amplio conocimiento de la medicación cardiológica (antiagregantes, antiarrítmicos, anticoagulantes), hipotensores, protectores gástricos, antidiabéticos y analgésicos y bajo conocimiento de tratamientos relacionados con complicaciones de la ERC y diálisis (quelantes de fósforo y AEE).
Bibliografía
Tratamiento conservador en pacientes con enfermedad renal crónica avanzada
I. Romaniouk Jakovler, J. González Arregocés, S. Mariño López, G. Estifan Kasabji, A. Aguilera Flórez, A. Sastre López, de León Gómez, C. Lucas Álvarez, E. Monfá Guix, M. Prieto Velasco.
Servicio de Nefrología, Complejo Hospitalario de León, León.
Objetivo. Describir las características de los pacientes en nuestra consulta ERCA, donde una vez realizado el proceso de la toma de decisiones, eligen tratamiento conservador, desde el año 2010 así como la supervivencia media.
Métodos. Estudio descriptivo, retrospectivo de pacientes que eligieron el tratamiento conservador en consulta ERCA desde enero del 2010 hasta 30 de agosto del 2015. Se analizó el índice de comorbilidad de Charlson incluida la edad, la supervivencia media de los pacientes, y se describió la voluntad de los pacientes a través de la herramienta de toma de decisiones.
Resultados. De los 956 pacientes incidentes en consulta ERCA en los últimos 5 años, 44 (4,60%) eligieron tratamiento conservador, 17 hombres y 27 mujeres. La edad media ha sido de 83,6 años en los hombres y de 86,1 en las mujeres (desde 54 a 91 y 63 hasta 95 años, p = 0,4). El índice de comorbilidad ha sido de 8,9 en mujeres y 9,1 en los hombres (p = 0,09). El MDRD medio de las mujeres al elegir tratamiento conservador ha sido de 10,2 (7 a 14) y el de los hombres de 10,4 (7-12, p = 0,8). A lo largo del tiempo se produjo éxitus en 15 mujeres y 12 hombres con un MDRD medio de 10,4 y 10,9 respectivamente (p = 0,5). El tiempo medio de supervivencia ha sido de 5,7 meses en las mujeres y de 8 meses en los hombres (1 a 22 meses y 1-17 meses p = 0,2). De los pacientes vivos con terapia conservadora la sobrevida media ha sido de 10 meses (1 a 44 meses).
En cuanto al proceso de la toma de decisión, la decisión familiar prevaleció sobre la decisión propia de los pacientes al momento de elegir terapia conservadora (55,8% decisión familiar, 44,1% decisión del paciente).
Conclusiones. La incidencia del tratamiento conservador en nuestra unidad es del 4,6% en 5 años. La terapia conservadora prevalece en las mujeres frente a los hombres. La población presenta una comorbilidad con un índice de Charlson superior a 8. La supervivencia de las mujeres ha sido inferior al de los hombres.La decisión familiar frente a la decisión propia del paciente predomina al momento de elegir tratamiento conservador tomando en cuenta el estado cognitivo de los pacientes.
Uso de taurolidina intraluminal en la prevención de bacteriemias asociadas a catéter de hemodiálisis
G. Rodríguez Portela, A.L. Valencia Peláez, J.M. Núñez García, S. Valenciano Martínez, S. Palomo Aparicio, C. Ferrer Perales, A. Mendiluce Herrero
Servicio de Nefrología, Hospital Clínico Universitario de Valladolid, Valladolid.
Objetivo. La bacteriemia asociada a catéter para hemodiálisis (BAC) es una de las causas de mayor morbimortalidad en estos pacientes. La mejor medida de prevención es la asepsia en la inserción y manipulación del catéter. Otras medidas son realizar sellados del catéter con antibióticos, citrato y/o taurolidina. Analizamos los resultados del sellado con taurolidina y lo comparamos con el sellado con heparina.
Desarrollo. Analizamos los episodios de BAC en 4 pacientes en hemodiálisis de nuestra unidad en los que se ha utilizado sellado con taurolidina 1,35%; citrato 4% y heparina 500 u/ml (TCH). Uno de ellos, diabético, en tratamiento con Sintrom por FA; otro recientemente diagnosticado de mutación del factor V Leiden. El motivo de iniciar sellado con TCH ha sido la alta incidencia de BAC. El diagnóstico de BAC se ha realizado mediante hemocultivo extraído de ambas ramas del catéter y de vía periférica.
La edad media de los pacientes es de 65 años, siendo 3 de ellos varones. El tiempo medio de permanencia en HD ha sido de 32 meses (rango: 5-84 meses). Han sido portadores de 8 catéteres transitorios, 6 de ellos yugulares y 2 femorales y 13 catéteres permanentes de los cuales 3 han sido yugulares y 10 permanentes. El paciente con mutación del factor V Leiden ha sido portador de 15 de estos catéteres precisando recambios por malfuncionamiento. La tasa inicial de infección del catéter con sellado de heparina (previa a la introducción TCH) ha sido 33,68/1000 días-catéter y tras iniciar sellado con TCH ha sido de 5,22/1000 días-catéter. Ninguno de los pacientes ha precisado fibrinolisis durante la utilización de THC. Uno de ellos presentó una reacción de hipersensibilidad a la taurolidina por lo que se sustituyó por citrato 4% + heparina 5%. El microorganismo causal más frecuente ha sido S. epidermidis seguido de S. aureus MS.
Discusión. La taurolidina es un agente antimicrobiano de amplio espectro, con efecto bactericida que actualmente no presenta resistencias. Ha demostrado ser eficaz en la prevención de BAC como también se ha observado en nuestra unidad; además evita la formación de biofilm al contrario de lo que ocurre con la heparina.
Bibliografía
Efecto beneficioso del uso de icodextrina en cuanto al desarrollo de infecciones peritoneales
C. Merino Bueno, J.E. Sánchez Álvarez, L. del Río García, J.J. Bande Fernández, R. García Castro, C. Rodríguez Suárez, I. González Díaz, M. Núñez Moral
AGC Nefrología, Hospital Universitario Central de Asturias, Oviedo.
La icodextrina es un polímero de glucosa de alto peso molecular utilizado como agente osmótico alternativo a la glucosa y adecuado como intercambio diario de larga permanencia en pacientes en diálisis peritoneal (DP). Las infecciones peritoneales conllevan un aumento de la morbimortalidad en los pacientes en DP y siguen jugando un papel importante en cuanto al fracaso de la técnica. Se han sugerido algunos efectos beneficiosos de la icodextrina sobre las defensas peritoneales, comparado con otros tipos de soluciones.
Objetivos. Investigar las diferencias entre las tasas de infección peritoneal entre pacientes tratados o no con soluciones de icodextrina, como parte de su prescripción de DP. Se empleó icodextrina en un intercambio único diario de larga permanencia. También analizamos la posible aparición de peritonitis estériles, potencialmente relacionadas con el empleo de icodextrina.
Métodos. Estudio retrospectivo, observacional sobre toda la cohorte de pacientes en DP en un único centro durante 5 años.
Resultados. Una cohorte de 200 pacientes consecutivos (58 ± 16 años, 59% varones, 33% diabéticos, 52% en DP automatizada) fueron seguidos durante 23 ± 19 meses. Ochenta y seis pacientes (43%) tenían prescrito el empleo de un intercambio largo diario con icodextrina. Se registraron 179 episodios de infección peritoneal durante el periodo de estudio (0,46 episodios por paciente-año) que afectaron a 81 pacientes (40,5%). Las tasas de infección peritoneal fueron menores en el grupo de pacientes que usaban icodextrina (0,38 vs. 0,51 episodios por paciente-año). La edad y la condición de diabético condicionaron también un aumento del riesgo de infección peritoneal. La utilización de icodextrina se asoció a un 18% menor riesgo de desarrollar peritonitis tras el análisis multivariante. Esta reducción del riesgo se mantuvo tras el análisis por «score» de propensión. El tiempo hasta la primera infección peritoneal fue mayor en el grupo tratado con icodextrina (875 ± 825 vs. 663 ± 690 días; p 0,016). No se detectaron peritonitis estériles que pudieran estar relacionadas con la icodextrina.
Conclusiones. En nuestra Unidad, aquellos pacientes que usan icodextrina como parte de su prescripción de DP experimentan una menor tasa de infecciones peritoneales que aquellos pacientes que no las emplean. Además tardan más tiempo en infectarse. Estos datos sugieren un efecto beneficioso de la icodextrina sobre las defensas peritoneales.
Diálisis peritoneal en ancianos: ¿es posible obtener buenos resultados a largo plazo en pacientes mayores de 75 años?
J.L. Lerma Márquez, E. Ruiz Ferreras, T. García Garrido, C. Lucas Álvarez, F. Parreño, K. Lewczuk, C. Pérez Rincón, P. García Cosmes
Servicio de Nefrología, Hospital Universitario de Salamanca, Salamanca.
Introducción. Aunque la DP es una alternativa al tratamiento sustitutivo de la función renal en ancianos mayores de 75 años, las dificultades en el aprendizaje, y la necesidad de apoyo de cuidadores, hacen que esté infrautilizada en esta población. Sin embargo, la DP tiene notables ventajas, pues reduce la inestabilidad hemodinámica, mejora la mortalidad en los primeros 2 años frente a la HD, mantiene la diuresis residual e incluso puede contribuir a disminuir el deterioro cognitivo. Al ser un tema de controversia actual, es interesante comunicar nuestra casuística.
Objetivos. Los objetivos fueron:
Evaluar la experiencia del programa de DP en ancianos en HUS.
Analizar la ratio de peritonitis y supervivencia de la técnica.
Determinar número de días de ingreso hospitalario/año.
Métodos. En el intervalo de 2003-2015 iniciaron DP 128 pacientes en HUS, de los cuales 23 tenían edad > 75 años (81,4 ± 6; 66% mujeres). El 35% procedían originariamente de HD. Etiología de ERCT: (NAE 40%, vasculitis 5%, diabetes M tipo 21%, nefropatía por analgésicos 3%, no filiado 31%). Tipo de transporte peritoneal: 70% medio alto, 15% medio bajo, 15% alto. Tipo de DP: APD: 92%, CAPD: 8%. Tiempo promedio de aprendizaje: 5 días.
Resultados. En 10 casos (43,47%) hubo ausencia de peritonitis. La ratio de peritonitis fue 1/43. El fallo de la técnica fue de 5% (fuga diafragmática, hernia inguinal recurrente, mal funcionamiento de catéter, fallo de UF). Causa de salida de la técnica: trasplante renal (2 casos) y éxitus (9 casos). Diez pacientes han superado 3,5 años de supervivencia y 3 sobreviven 6 años. Tasa de ingresos hospitalarios: 4 días/año. Es significativo el caso de un varón que inició DP a 83 años y tras 5,5 años sin peritonitis ni ingresos, tiene actividades independientes.
Conclusiones. Son las siguientes:
La DP puede permitir un largo intervalo libre de complicaciones al 40% de ancianos (6,5 años en algún caso).
El tiempo de aprendizaje es 5 días, si bien hay que incrementar los reaprendizajes.
La ratio de peritonitis puede ser buena, alcanzando 1/43 en nuestro programa, lo que contribuye a preservar la membrana peritoneal, disminuir ingresos hospitalarios e incrementar la eficiencia del programa.
La DP es una técnica viable en ancianos > 75 años y aporta una supervivencia, calidad de vida e independencia aceptables siendo coste efectiva.
Trastornos del comportamiento alimentario en diálisis peritoneal: a propósito de un caso
R. García Castro, J. Bande Fernández, C. Merino Bueno, L. del Río García, C. Rodríguez Suárez, E. Sánchez Álvarez, M. Rodríguez García
AGC de Nefrología, Hospital Universitario Central de Asturias, Oviedo.
Introducción. Se ha descrito en la literatura la importancia del estado nutricional en el paciente con enfermedad renal crónica, no solo relacionado con la calidad de vida, sino también con la eficacia de la técnica y la morbimortalidad.
Caso clínico. Presentamos el caso de una paciente con trastorno del comportamiento alimentario subtipo restrictivo/purgativo con desnutrición calórica grave y enfermedad renal crónica secundaria a nefropatía intersticial en contexto de hipopotasemia por vómitos.
Resumimos la evolución durante 7 años desde el inicio de la terapia renal sustitutiva, durante un año en modalidad de DPCA, y el resto en DPA. Fue valorada por la Unidad de Psiquiatría, considerando el trastorno alimentario incoercible. Cursó con episodios de hipopotasemia grave y alcalosis metabólica con niveles de bicarbonato sérico por encima de 60 mmol/l. Se diagnosticó de enfermedad celíaca con atrofia tubulovellositaria grave, con mala adherencia a la dieta. Por agravamiento de la clínica se realizaron estudios gástricos que mostraron gastroparesia grave y retraso del vaciamiento gástrico, por lo que se decidió la colocación de marcapasos gástrico, con cambio de modalidad definitivo a hemodiálisis (siendo la DP contraindicación absoluta para el marcapasos).
Conclusiones. A pesar de la importancia del estado nutricional en DP, la paciente se ha mantenido 7 años en DP con buena calidad de vida (según formularios Euroquol y SF-36), parámetros de UF y adecuación dentro de los límites recomendados, manteniendo diuresis residual y con pocas complicaciones relacionadas con la técnica, siendo la mayoría de los ingresos relacionados con la alteración del comportamiento alimentario. Destaca además que es el único caso que hemos podido encontrar en la literatura en diálisis peritoneal con colocación de marcapasos gástrico por gastroparesia y retraso de vaciamiento gástrico.
Adjuntamos una tabla con la evolución desde el inicio de diálisis peritoneal en esta paciente.
Tabla Evolución clínica en nuestra paciente desde el inicio de diálisis peritoneal
| Fecha | Técnica DP | kT/V Tot | CCr Tot Nor | nPCR | Peso | V. Orina | PET (D/P) |
|---|---|---|---|---|---|---|---|
| 04/12/2008 | DPCA | 1,83 | 97,81 | 0,85 | 43 | 1.000,00 | 0,88 |
| 16/03/2009 | SDPA | 2,86 | 69,66 | 1,28 | 41 | 1.100,00 | |
| 28/07/2009 | SDPA | 2,37 | 52,91 | 1,18 | 40 | 900 | 0,7 |
| 09/11/2009 | SDPA | 2,73 | 79,93 | 1,69 | 43 | 1.100,00 | |
| 09/04/2010 | SDPA | 2,55 | 69,98 | 1,56 | 45 | 1.200,00 | |
| 02/09/2010 | DPCA | 1,97 | 58,03 | 1,06 | 45 | 1.250,00 | 0,74 |
| 07/03/2011 | SDPA | 1,66 | 41,7 | 1,54 | 42 | 1.000,00 | |
| 04/10/2011 | SDPA | 1,35 | 50,89 | 1,04 | 41 | 400 | 0,72 |
| 05/01/2012 | HD | 2,77 | 59,38 | 2,26 | 40 | 900 | |
| 07/05/2012 | SDPA | 1,53 | 60,77 | 1,09 | 42 | 600 | |
| 04/09/2012 | SDPA | 1,66 | 53,22 | 1,2 | 40 | 350 | 0,75 |
| 04/03/2013 | HD | 3,14 | 99,36 | 1,6 | 42 | 800 | |
| 05/06/2013 | SDPA | 1,83 | 41,6 | 1,36 | 40 | 500 | |
| 02/09/2013 | DPCA | 2,1 | 76,04 | 1,36 | 40 | 500 | 0,86 |
| 27/01/2014 | SDPA | 1,99 | 36,84 | 1,2 | 40 | 400 | |
| 03/11/2014 | SDPA | 1,9 | 30,34 | 1,22 | 42 | 0 | 0,85 |
Uso de ombistavir/paritaprevir/ritonavir y dasabuvir más ribavirina en paciente trasplantado renal: interacciones farmacológicas
L. Calle García, A. Molina Ordas, M. Heras Benito, R. Callejas Martínez, A. Rodríguez Gómez, C.R. Martín Varas, M.J. Fernández-Reyes Luis
Servicio de Nefrología, Hospital General de Segovia, Segovia.
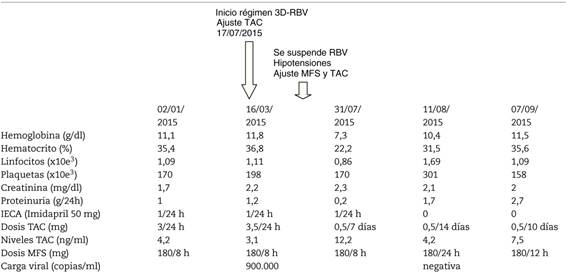
La infección crónica por el virus de la hepatitis C (VHC) es un importante problema de salud mundial. La aparición de agentes antivirales directos (AAD) para su tratamiento, como el combinado ombistavir/ paritaprevir/ritonavir 25/150/100 mg/24 h asociado a dasabuvir 250 mg/12 h ± ribavirina 200 mg/24 h (régimen 3D-RBV), han demostrado altas tasas de curación en VHC genotipo Ia y Ib con una diferencia del 7% si se usa RBV o no. Su uso en pacientes trasplantados hepáticos puede ser durante 12-24 semanas. Sin embargo, presentan interacciones con los inmunosupresores, por su metabolización hepática mediante el CYP3A4 que obligan a ajustar dosis. Actualmente, en trasplantados renales no existen series de casos que orienten sobre el uso de AAD e inmunosupresores. Presentamos el caso de una paciente trasplantada renal, en tratamiento inmunosupresor de mantenimiento con tacrolimus de acción prolongada (TAC) y micofenolato sódico (MFS) que inicia tratamiento con régimen 3D-RBV para ver su respuesta clínica.
Mujer de 49 años, enfermedad renal crónica secundaria a enfermedad glomerular IgA. VHC genotipo Ia, con carga viral de 900.000 copias/ml y transaminasas normales. En 2007 recibió injerto renal de cadáver. En tratamiento inmunosupresor de mantenimiento con TAC 3,5 mg/24 h y MFS 180 mg/8 h. La evolución analítica y terapéutica, pre- y postratamiento se presenta en la tabla. Tras 8 semanas con régimen 3D y ajuste de inmunosupresores, la paciente se mantiene asintomática, con buen estado general, y carga viral VHC negativa.
En conclusión, el manejo de los AAD en trasplantado renal, aunque puede conllevar un esfuerzo para el nefrólogo por la necesidad de monitorización de inmunosupresores por sus interacciones, podría justificar su uso en la práctica clínica habitual por la buena respuesta clínica obtenida, en cuanto a controlar la infección VHC. En nuestra paciente, el uso de ribavirina no ha supuesto un beneficio al combinarlo con el régimen 3D.
¿La procedencia de diálisis peritoneal es una ventaja comparativa en diabéticos sometidos a doble trasplante páncreas-riñón? Estudio observacional
E. Ruiz Ferreras, A.I. Martínez Díaz, A. Lizarazo Suárez, O. Segurado Tostón, G.C. Delgado Lapeira, D. Andrés Prieto, P. Fraile Gómez, G. Tabernero Fernández, P. García Cosmes, J.L. Lerma Márquez
Servicio de Nefrología, Hospital Universitario de Salamanca, Salamanca.
Introducción. El trasplante páncreas-riñón es en la actualidad el tratamiento idóneo en la DM-1. Requiere y moviliza gran cantidad de recursos asistenciales, genera estancia media mayor que el trasplante renal único por sus complicaciones y la búsqueda de variables que optimicen sus resultados debe ser una constante para nefrólogos.
La DP ofrece ventajas al evitar la realización de accesos vasculares y algunos grupos han obtenido mejores resultados en postrasplante renal cuando el tratamiento sustitutivo es DP.
La dispersión geográfica de Castilla-León hace que la reducción del tiempo de isquemia fría sea un objetivo difícil, pero en casos de doble trasplante es esencial al ser el páncreas un órgano poco resistente a la isquemia.
Objetivos. Según procedencia de prediálisis/diálisis peritoneal/hemodiálisis:
Valorar condiciones de llegada del paciente al trasplante.
Establecer la repercusión sobre la función de los injertos.
Analizar complicaciones durante el ingreso hospitalario.
Métodos. Estudio observacional de 45 pacientes que reciben trasplante riñón-páncreas entre 2009-2015 en el Servicio Nefrología del HUSA. Edad media de los receptores 40,4 años. El 75% eran varones. Un 56,81% provienen de hemodiálisis, 22,72% de DP, el 9% de prediálisis y el resto con transferencia de técnica.
Se analiza el tiempo en funcionar el injerto renal en pacientes procedentes de prediálisis y DP respecto a los de hemodiálisis y cuantificar el porcentaje de estos últimos que precisan diálisis en postrasplante inmediato. Además se cifra estancia media de ingreso hospitalario según procedencia dialítica.
Resultados. Son los siguientes:
El tiempo en funcionar el injerto renal en pacientes de prediálisis o DP es significativamente menor (1,1 y 1,5 días respectivamente) respecto a los procedentes de hemodiálisis (3,08 días).
El 12% de los pacientes de hemodiálisis requieren tratamiento dialítico en el postrasplante inmediato. Ninguno de prediálisis o DP ha precisado tratamiento renal sustitutivo.
La estancia hospitalaria es mayor en los procedentes de HD (20,16 días) en comparación con prediálisis y DP (11,75 y 16,6 días).
Conclusiones. En nuestra experiencia los resultados globales del trasplante riñón-páncreas son buenos, sin embargo se observan notables diferencias según técnica renal sustitutiva previa, siendo los pacientes procedentes de prediálisis y DP los que presentan mejores resultados.
El tiempo de funcionamiento del injerto renal se duplica en aquellos procedentes de HD.
Menor tasa de complicaciones, y por tanto, menor tiempo de ingreso hospitalario en pacientes procedentes de DP.
Eficacia y seguridad de la conversión a fármacos anti m-TOR en trasplante renal: evolución a lo largo de 3 años
G. Delgado Lapeira, A. Martínez Díaz, O. Segurado Tostón, A. Lizarazo Suárez, P. Fraile Gómez, G. Tabernero Fernández, P. García Cosmes
Servicio de Nefrología, Hospital Universitario de Salamanca, Salamanca.
Objetivos. Analizamos la eficacia y seguridad de la conversión del régimen inmunosupresor de anticalcineurínicos a inhibidores de m-TOR en pacientes trasplantados renales de cadáver. Entendemos eficacia como el control de la indicación de la conversión con injerto funcionante y seguridad la aparición de efectos adversos clínicos o analíticos atribuibles a la utilización de anti m-TOR.
Desarrollo del estudio. Estudio observacional retrospectivo que incluye 16 pacientes trasplantados renales de cadáver en el Servicio de Nefrología del HUSA, con seguimiento durante 3 años tras la conversión a anti-mTOR. Se revisaron variables clínicas, analíticas, tratamiento, procesos tumorales o lesiones cutáneas, mortalidad y evolución a lo largo de dicho periodo.
Se analizaron 16 pacientes, 81,3% hombres, edad 55,8 ± 12,2 años, trasplante renal realizado entre 1991 y 2011 en tratamiento con esteroides, anticalcineurínicos y otros inmunosupresores. Tiempo medio trasplante-conversión 76,3 ± 76,2 meses. El 68,7% en tratamiento con tacrolimus, el 31,3% con ciclosporina. La conversión fue motivada por procesos neoplásicos en el 56,3% y por lesiones cutáneas en el 43,7%. Tras la conversión, en 11 pacientes (68,7%) desaparecieron las lesiones cutáneas o hubo remisión de los procesos neoplásicos, 3 pacientes (18,8%) continúan en tratamiento activo y 2 (12,7%) han desarrollado nefropatía crónica del injerto. Durante el periodo de observación no se produjeron fallecimientos. Once pacientes (68,7%) desarrollaron hiperlipemia, 7 de ellos precisaron un hipolipemiante y en 4 se aumentó la dosis. Los datos analíticos medios se muestran en la tabla.
Tabla Valores analíticos en el tiempo de seguimiento
| Basal | 1 mes | 3 meses | 6 meses | 1 año | 2 años | 3 años | |
|---|---|---|---|---|---|---|---|
| Creatinina (mg/dl) | 1,57 | 1,38 | 1,47 | 1,46 | 1,49 | 1,74 | 1,82 |
| Filtrado glomerular (ml/min) | 56,94 | 65,19 | 61,27 | 60,93 | 55,23 | 52,00 | 48,14 |
| Proteinuria (g/24 h) | 0,21 | 0,38 | 0,35* | 0,30 | 0,36 | 0,41 | 0,42 |
| Hemoglobina (g/dl) | 13,61 | 13,30 | 13,51 | 13,99 | 14,13 | 13,95 | 13,63 |
| Leucocitos (en mcl) | 7666 | 5919* | 6476* | 7237 | 6910 | 6872 | 6422 |
| Colesterol (mg/dl) | 180,13 | 201,31* | 213,93* | 211,21* | 198,15 | 217,70 | 184,71 |
| Triglicéridos (mg/dl) | 139,94 | 195,94* | 188,47* | 191,86 | 188,23 | 182,00 | 181,14 |
*p < 0,05 en los parámetros con respecto a los basales.
Conclusiones. La conversión a fármacos anti-mTOR es eficaz para el control de las indicaciones de conversión, manteniendo estable la función renal a largo plazo. Por el contrario, el aumento de la proteinuria y el desarrollo de hiperlipemia son las limitaciones más significativas, aunque de fácil control.
Dieta hiposódica: ¿influye en la progresión de la enfermedad renal crónica?
J.E. González Arregocés, C. Lucas Álvarez, E. Nuñez Vega, I. Romaniouk Jakovler, S. Mariño López, A. Sastre López, E. Monfá Guix, J. Estefan Kasabji, B. de León Gómez, M. Prieto Velasco Servicio de Nefrología, Complejo Asistencial Universitario de León, León.
Objetivo. Determinar el impacto del consumo de sal en la progresión de la ERC y factores predictores como la albuminuria, así como la influencia de la educación en la consulta externa en el descenso del consumo de sal.
Material y métodos. Revisamos 78 pacientes con ERC en seguimiento en consulta externa. Se analizaron parámetros analíticos y antropométricos entre la segunda y la cuarta revisión con tiempo medio entre consultas de 31,71 ± 18,38 meses. Analizamos sodio en orina, ACRO, IMC, FG y AMPA. Se compararon los resultados de los que cumplen una dieta sosa (Na urinario < 100 mmol/24 h) con los que no. Además se compararon el ACRO y el FG en dos subgrupos (diabéticos/ no diabéticos). Se correlacionó el AMPA con la excreción urinaria de sodio.
Resultados. Análisis descriptivo: edad media 66,12 ± 17,03. El 55% hombres. Un 23,07% eran diabéticos de los cuales el 38% tenían un sodio en orina menor de 100 mmol/24 h en la cuarta revisión y de estos el 30% tenían ISRAA. El porcentaje de pacientes con disminución del FG > 5 ml/min entre las revisiones fue de 16,7% independientemente del consumo de sal.
Tabla Comparación de medias de parámetros analíticos y antropométricos en el tiempo
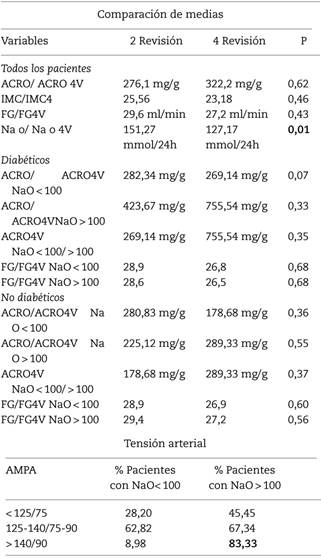
ACRO: cociente albumina/creatinina en orina; IMC: índice de masa corporal; FG: filtrado glomerular; AMPA: automedición ambulatoria de la presión arterial.
Conclusiones. El papel de la educación en la consulta externa respecto a la ingesta de sodio en la dieta mejora el cumplimiento de la misma por parte de los pacientes.
Aunque no se evidenció una relación entre la dieta hiposódica y la progresión de la ERC, parece haber una tendencia hacia el aumento de la albuminuria en los pacientes que no la siguen, siendo más evidente en diabéticos.
Como en otros estudios es evidente la relación existente entre el mal control de la presión arterial y el no cumplimiento de una dieta hiposódica.
Bibliografía
¿Cómo afectan las distintas definiciones los resultados en recuperación renal?
I. Acosta-Ochoa, C. Aller-Aparicio, A. Coca-Rojo, J. Martín-Gago, A. Mendiluce-Herrero
Servicio de Nefrología, Hospital Clínico Universitario, Valladolid.
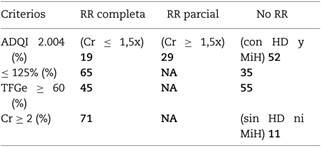
Objetivos. Enumerar algunas definiciones de recuperación renal (RR).Evaluar las tasas de RR según las definiciones propuestas.
Desarrollo del estudio
Introducción. En la literatura médica encontramos una gran variedad de definiciones para la RR. La ausencia de consenso y definición estándar nos lleva a una gran variabilidad en los resultados de los estudios de factores de riesgo o protectores y al formular conclusiones. Para agregar complejidad encontramos trabajos que incluyen y/o excluyen a los pacientes fallecidos en los análisis.
Material y método. Estudio retrospectivo durante un año de pacientes con FRA. Estratificamos el FRA por las guías KDIGO 2.012 1, definimos RR según los criterios de la ADQI 2.004 2 y por varias definiciones encontradas en la literatura 3,4,5.
Resultados. Incluimos 133 pacientes con función renal normal previa, 59% varones, Edad 67 ± 15, 77% HTA, 65% DM, ÍCh 3,5 ± 2,5, 46% anemia basal, KDIGO estadio 1: 32%, 2: 14%, 3: 54%, 20 pacientes (15%) requirieron HD aguda y un individuo persistió en HD, 18% de mortalidad intrahospitalaria. Las tasas de RR por definición se muestran en la tabla.
Conclusiones. En nuestro estudio confirmamos la amplia gama de resultados que se presentan según la definición que utilicemos, lo que también limita las comparaciones entre estudios sobre RR. Siendo el FRA un problema de salud pública, una definición uniforme nos permitirá detectar factores de riesgo y planificar consultas de seguimiento nefrológico para pacientes en riesgo de progresar a ERC.
Bibliografía