Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Nutrición Hospitalaria
versão On-line ISSN 1699-5198versão impressa ISSN 0212-1611
Nutr. Hosp. vol.25 supl.2 Madrid Mai. 2010
PATOLOGÍAS ESPECÍFICAS
77 Estrés oxidativo celular en bronquiectasias crónicas y fibrosis quística
Olveira Fuster G.1, Atencia J.A.1, Murri M.2, Martín-Núñez G.1, Porras Pérez N.1, Rojo Martínez G.1, Soriguer F.1 , Tinahones F.2, Olveira Fuster C.1
1Hospital Regional Carlos Haya. Ciberdem. Málaga.
2Hospital Universitario Virgen de la Victoria. Málaga.
Introducción: El desequilibrio en la relación oxidantes/antioxidantes (redox) de los pacientes de fibrosis quística (FQ), así como en las bronquiectasias no FQ (BQ), parece relacionarse con la severidad del estado clínico e inflamatorio. Los biomarcadores celulares podrían reflejar mejor que los plasmáticos el estado redox en estos pacientes. Sin embargo, hasta la fecha no se han empleado estas mediciones en patología respiratoria crónica.
Objetivos: Valorar el estrés oxidativo en pacientes adultos con FQ y con Bronquiectasias crónicas no FQ, mediante la medición (en fresco) de nuevos biomarcadores celulares de estrés oxidativo.
Diseño y mediciones: Se reclutaron 37 adultos con FQ, 15 FQ atípica (FQA) y 38 BQ en situación de estabilidad clínica y 50 controles sanos. Se midieron biomarcadores de estrés oxidativo celulares (en fresco) mediante citometría de flujo (dual-laser FACSCalibur Becton Dickinson, Mountain View, CA) en: leucocitos totales, neutrófilos, linfocitos y monocitos. Se medirá: el potencial de membrana mitocondrial, los niveles de superóxidos, de peróxido de hidrógeno y de glutatión intracelular).
Resultados:Todos los grupos de pacientes (FQ, FQA y BQ) presentaron niveles significativamente mayores de peróxido de hidrógeno (mayor estrés oxidativo) en todas los grupos celulares estudiados respecto a los controles, pero no existieron diferencias entre los grupos de pacientes. Los sujetos con BQ presentaron niveles de glutatión intracelulares (GI) significativamente menores (mayor estrés oxidativo) que los controles en todas las células estudiadas; los FQR en monocitos y linfocitos y los FQ sólo en monocitos. Los niveles de GI fueron significativamente menores en BQ respecto de los FQ en neutrofilos y leucocitos totales. Los BQ y FQR presentaron niveles significativamente mayores (mayor estrés) de superóxidos en todas las células estudiadas respecto a controles y los FQ sólo en los monocitos y leucocitos, sin existir diferencias significativas entre grupos de pacientes. Los niveles de potencial de membrana mitocondrial (PMM) fueron significativamente menores (mayor estrés oxidativo) en FQR en monocitos y en linfocitos y en FQ en neutrófilos frente a controles. Los niveles de PMM en monocitos fueron significativamente menores en FQR respecto a FQ y BQ.
Conclusiones: Los biomarcadores de estrés oxidativo celular están notablemente elevados en pacientes con bronquiectasias de cualquier etiología respecto a controles, existiendo pocas diferencias entre los distintos grupos de pacientes (FQ, FQR o BQ).
78 Asistencia nutricional perioperatoria de cánceres gastrointestinales
Gómez Sánchez MaB., García-Talavera Espín N.V., Zomeño Ros A.I., Gómez Ramos MaJ., González Valverde M., Hernández M.N., Sánchez Álvarez C.
Hospital General Universitario Reina Sofía de Murcia.
Introducción: Los pacientes sometidos a cirugía oncológica resectiva presentan un riesgo aumentado de desnutrición. Esta dificulta el funcionamiento de órganos y sistemas, produce disminución de la inmunidad, alteraciones en la respuesta inflamatoria y retraso en el proceso de cicatrización. El empleo de dietas en el preoperatorio enriquecidas en farmaconutrientes mejoran el postoperatorio.
Objetivos: Estudiar la morbilidad, estancia hospitalaria y mortalidad en pacientes intervenidos de cáncer gastrointestinal buscando diferencias entre normonutridos (N), desnutridos no suplementados (D) y desnutridos suplementados (DS).
Material y métodos: Se realizó un estudio a 101 pacientes diagnosticados de cáncer de aparato digestivo (colon, recto, gástrico, esófago y duodeno) candidatos a cirugía. Se valoraron nutricionalmente mediante el sistema CONUT administrándoles consejos dietéticos. Los pacientes que tenían desnutrición moderada o grave se aleatorizaron y a unos se les suplementó la dieta con fórmula enteral inmunomoduladora (grupo DS) y los otros no recibieron suplementación (grupo D). Tras la cirugía se valoró la evolución postoperatoria de los tres grupos observando: distensión abdominal; absceso intraabdominal; infección de herida, vía y respiratoria; dehiscencia de sutura de la anastomosis y de pared; estancia media del proceso quirúrgico y exitus. El estudio estadístico se realizó con el programa SPSS v.15. Para las variables cualitativas realizamos un estudio de frecuencias y aplicamos el test de Chi-cuadrado. Para las cuantitativas usamos ANOVA y el test Post-hoc de Tukey. Se consideró significativo aquellos valores de p<0,05.
Resultados: Estudiamos 101 pacientes (40 mujeres), la edad media fue 72,08±11,53 años. Los grupos que resultaron fueron 42 pacientes N, 30 D y 29 DS. Se observó menor incidencia de complicaciones, estancia hospitalaria y exitus en el postoperatorio de desnutridos suplementados con respecto a los desnutridos no suplementados asemejándose el primero al grupo de normonutridos. Tabla 1.

Conclusiones: La valoración nutricional y una correcta suplementarios en el paciente desnutrido prequirúrgico mejora notablemente la evolución postoperatoria disminuyendo significativamente el numero infecciones de vía y herida, abscesos intraabdominales, estancia hospitalaria en 6 días y exitus.
79 Cambios en la composición corporal a través del tiempo en el paciente con Enfermedad Pulmonar Obstructiva Crónica
Mateo Lázaro MaL.1, Vicario Bermudez J.Ma1, Pencaho Lázaro MaÁ.2, Berisa Losantos F.1, Plaza Bayo A.1
1Hospital O. Polanco.
2Hospital El Bierzo.
La pérdida de masa muscular en el paciente con Enfermedad Pulmonar Obstructiva Crónica (EPOC) se relaciona con la supervivencia, capacidad al esfuerzo y calidad de vida. Hemos detectado que un 5% de nuestros pacientes presenta un IMC < 20, pero hasta el 23% presentan un Índice de Masa Libre de Grasa (IMLG) bajo, especialmente en fases avanzadas de la enfermedad.
Objetivo: Evaluar con Impedancia Bioeléctrica los cambios en la composición corporal a través del tiempo, en las paciente con EPOC.
Material y método: Pacientes con criterios de EPOC, clasificados según la Sociedad Española de Neumología (SEPAR) en grados Leve (L), Moderado (M), Grave (G), Muy Grave (MG), sin agudización en los 3 últimos meses y sin otra patología o consumo de fármacos que influyan en el estado nutricional. El análisis de composición corporal por IB se realiza al inicio del estudio y cada vez que acuden a control si no hay causas de exclusión. La masa libre de grasa (MLG) se determina por fórmula de Kyle a partir de la impedancia. El IMLG se calcula con MLG/talla2 y consideramos déficit cuando es inferior a 15 en mujeres y 16 en hombre. La fuerza de la mano se determina con dinamómetro de mano.
Resultados: Con intervalo medio de 12,5 meses se han valorado 68 pacientes; 60 hombres y 8 mujeres, con edad media de 73 años. Por gravedad el 38,2% son L o M y 61,8% G o MG. El IMC es de 27 4 (6 casos <20, 1,5%), el IMLG 17,5 1,6, 11 casos (16,2% inferiores a valores normales). Las modificaciones más significativas en este tiempo han sido: Pérdida de peso corporal (0,57% 4,3), incremento de la grasa corporal (2,3% 13,5), pérdida de MLG (2,13% 5,08) y descenso de la FM (1,7%). No encontramos relación entre la pérdida de MLG y variables de función pulmonar. Los menos graves pierden menos MLG, sin alcanzar diferencias significativas.
Conclusiones: El paciente con EPOC mantiene el peso corporal a expensas de incrementar la grasa y perder músculo. Este fenómeno se puede detectar en un periodo corto de tiempo (un año de media) y aparece ya en fases menos graves de la enfermedad.
80 Intervención dietética en anorexia nerviosa: ¿es adecuada la participación de los pacientes en la elección de su dieta?
Bolaños Ríos P.1, Jáuregui Lobera I.1,2
1Instituto de Ciencias de La Conducta. Sevilla.
2Universidad Pablo de Olavide. Sevilla.
Introducción: En la anorexia nerviosa, la primera actuación dietético-nutricional ha de estar dirigida a la corrección de cualquier alteración biológica para, posteriormente, ayudar a normalizar la conducta alimentaria en un sentido amplio. Hay un consenso en evitar, salvo en casos que lo requieran específicamente, dietas programadas que retrasan la integración del paciente en una alimentación normal. Por ello es recomendable dar pautas generales de alimentación a fin de modificar los hábitos erróneos del paciente hacia patrones más saludables, de modo que sea capaz de mantener los hábitos adquiridos tras la recuperación. En términos generales, especialmente en la intervención infanto-juvenil, estos hábitos se modifican sobre la base de la alimentación de la familia.
Objetivo: analizar si la libre elección de la dieta, realizada por pacientes con anorexia nerviosa, da lugar a un adecuado aporte energético, de macro y micronutrientes, encaminado a la recuperación de un estado nutricional normal.
Material y método: Se permitió a un grupo de pacientes con anorexia nerviosa (N=44) y a un grupo de control (N=34) la confección de su propia dieta, para una semana. Tras ello se realizó una valoración nutricional de la dieta (mediante la aplicación informática) elegida en ambos grupos, para proceder a su comparación.
Resultados: los pacientes eligieron una dieta significativamente menos calórica (p<0,01). Su dieta también tuvo menos contenido de niacina (p<0,05), vitamina B12 (p<0,05), sodio (p<0,01), zinc (p<0,05), fósforo (p<0,01), cobre (p<0,01) y selenio (p<0,01). El análisis de la frecuencia de alimentos elegidos en la dieta reveló una menor presencia de pan y cereales (p<0,01), carnes y embutidos (p<0,01), dulces (p<0,01), grasas y fritos (p<0,05). Por el contrario la presencia de vegetales fue mayor (p<0,01).
Conclusiones: Los pacientes tienden a mantener algunos patrones de alimentación, característicos de su patología, y a modificar otros durante el tratamiento. En este caso, se observa que algunos de los cambios tienen menos que ver con los objetivos terapéuticos que con patrones alimentarios de su contexto, más o menos de moda, alejados, en muchas ocasiones, de las recomendaciones dietético-nutricionales.
81 Factores asociados al abandono del tratamiento en mujeres con sobrepeso-obesidad
Plasencia L.M.1, Jáuregui Lobera I.2, Rodríguez Marcos L.3, Bolaños Ríos P.4, Pérez Santana M.B.1, Caballero Riverí M.1
1Grupo de Apoyo Nutricional del Instituto de Neurología y Neurocirugía. La Habana, Cuba.
2Universidad Pablo de Olavide. Sevilla, España.
3Facultad de Psicología. Hospital "Calixto García". La Habana, Cuba.
4 Instituto de Ciencias de la Conducta. Sevilla, España.
Introducción: Los programas de tratamiento para pacientes con sobrepeso-obesidad no siempre son eficaces, pues para considerar verdaderamente eficaz un programa o simplemente un grupo de acciones de salud contra el sobrepeso y la obesidad, debe lograrse la pérdida de peso de los pacientes y la estabilidad del mismo en niveles de salud, además de lograr un cambio de sus estilos de vida. Alcanzar estos resultados es responsabilidad conjunta del paciente y del profesional de la salud. Cualquiera que sea el valor del programa, sólo el paciente puede ponerlo en práctica y el profesional de la salud es el más indicado para trasmitir información y todo tipo de influencias positivas, así como el apoyo necesario en caso de períodos de "estancamiento", recaída o variaciones cíclicas del peso.
Objetivo: Analizar los factores relacionados con el abandono del tratamiento en un programa para sobrepeso y obesidad en mujeres.
Material y método: Se estudiaron 330 mujeres asistentes a un programa de tratamiento para el sobrepeso y la obesidad (77% obesas, 12,70% obesas mórbidas y 10,30% con sobrepeso), recogiéndose datos antropométricos, evaluación del estado nutricional, historia alimentaria, ingesta promedio, antecedentes patológicos personales y ocupación. Además se consideró la variable "adhesión al tratamiento".
Resultados: Al año de tratamiento, el 69,70% de las pacientes mostraba buena adhesión al tratamiento. Las pacientes con nivel de escolaridad más alto (medio y universitario) mostraron mayor adhesión al tratamiento (68,50 y 76,70%, respectivamente) que las de nivel secundario (48,80%), siendo las diferencias significativas (p=0,01). En relación con la ocupación laboral, las mujeres con trabajo "intelectual" presentaron mayor adhesión (74,4%), mientras que las mujeres con trabajos relacionados con la manipulación de alimentos mostraron la peor adhesión (31,8%). Las mujeres procedentes de Ciudad Habana tuvieron mayor adhesión al tratamiento (76,50%) en relación con las procedentes de Provincia Habana (39,13%). Esto parece guardar relación con la cercanía al centro asistencial, pues son esas mujeres las que tuvieron mejor asistencia a las consultas.
Conclusiones: El nivel intelectual, el desempeño laboral y el lugar de residencia son factores socio-ambientales que también pueden influir en una buena adhesión al tratamiento y que pueden manejarse más fácilmente en terapias grupales. Deberán ser especialmente atendidas las mujeres con menor nivel de escolaridad, o aquéllas que trabajen manipulando alimentos. Se aconseja que el centro de tratamiento esté próximo al lugar de residencia de la paciente a tratar (acercar el tratamiento al paciente y no a la inversa).
82 Evolución de parámetros antropométricos y nutricionales en pacientes con carcinoma de cabeza y cuello con gastrostomía percutánea profiláctica
Gonzalo Marín M.1, Tapia MaJ.1, García Torres F.1, Olveira Fuster G.1, Laínez López M.2, Pérez R.1, Contreras J.1, Soriguer F.1
1Hospital Carlos Haya.
2Hospital Juan Ramón Jiménez. Huelva.
Introducción: En los pacientes con cáncer de cabeza y cuello tratados con radioterapia existe alto riesgo de desnutrición severa y malnutrición. Se ha demostrado que la gastrostomía profiláctica, respecto a la terapia convencional, en estudios retrospectivos, produce menor pérdida de peso y mejores parámetros nutricionales.
Objetivo: Valorar la respuesta clínica de la intervención nutricional mediante la gastrostomía profiláctica en los pacientes con Ca. Cabeza y cuello sometidos a tratamiento radioterápico.
Material y métodos: Estudio prospectivo de intervención nutricional a pacientes con Ca. de cabeza y cuello, con alto riesgo nutricional, previa a la administración de la RT. Se comparó el uso de gastrostomía profiláctica radiológica (GPR) frente a tratamiento nutricional convencional (TNC). Se evaluaron parámetros bioquímicos (albúmina, prealbúmina, y leptina) y antropométricos (pliegue tricipital, circunferencia muscular del brazo y perímetro braquial) al inicio, mitad y final del tratamiento.
Resultados: Se analizaron un total de 38 pacientes. A 19 se les realizó GPR y el resto recibieron TNC. En el grupo de GPR, la edad media fue de 59±8 años (50% varones). La distribución por tipo de tumor fue similar entre los grupos excepto para el Ca. oral, mayor en el grupo de GPR. La pérdida de peso expresada como porcentaje de peso perdido respecto al peso inicial fue de 2,4 a las 4 semanas y 5,8 a las 8 semanas en el grupo de TNC, y de 1,8 y 3 respectivamente en el grupo de GPR (p 0,07). En el grupo de TNC empeoraron los parámetros antropométricos durante el tratamiento (p< 0,05), mientras que en el grupo de GPR no existieron diferencias significativas. En el grupo de GPR existió una tendencia significativa a aumentar la albúmina (p<0,005) y un aumento significativo para la prealbúmina (p<0,007) frente al grupo de TNC en el que descendieron. En el grupo de TCN se observa una disminución de los niveles de leptina al final del tratamiento (p<0,005), sin encontrar diferencias en el grupo de GPR. En el grupo de GPR existió una tendencia significativa a aumentar los valores de la dinamometría frente al grupo de TCN en el que no se modificaron.
Conclusión: Se observa un menor deterioro del estado nutricional de los pacientes con GPR con respecto al grupo de terapia nutricional convencional.
83 Evolución de marcadores inflamatorios en pacientes con carcinoma de cabeza y cuello con gastrostomía percutánea profiláctica
Marín M.G.1, Olveira Fuster G.1, Tapia MaJ.1, Laínez López Ma2, Pérez R.1, Contreras J.1, Soriguer F.1
1Hospital Carlos Haya.
2Hospital Juan Ramón Jiménez. Huelva.
Introducción: En los pacientes con cáncer de cabeza y cuello tratados con radioterapia existe alto riesgo de desnutrición severa y malnutrición. Se ha demostrado que la gastrostomía profiláctica, respecto a la terapia convencional produce menor pérdida de peso y mejores parámetros nutricionales.En las personas tratadas con radioterapia se ha estudiado la evolución de marcadores de actividad inflamatoria, viendo como aumentan tras el tratamiento.
Objetivo: Valorar la respuesta de los marcadores inflamatorios a la intervención nutricional mediante la gastrostomía profiláctica en los pacientes con cáncer de cabeza y cuello sometidos a tratamiento radioterápico.
Material y métodos: Estudio prospectivo de intervención nutricional a pacientes con cáncer de cabeza y cuello, con alto riesgo nutricional, previa a la administración de la radioterapia. Se comparó el uso de gastrostomía profiláctica radiológica (GPR) frente a tratamiento nutricional convencional (TNC). Se evaluaron citoquinas inflamatorias (interleukina 6, Proteína C Reactiva ultrasensible, TNF alfa y sus marcadores solubles (1 y 2) antes, durante y después del tratamiento.
Resultados: Se analizaron un total de 38 pacientes. A 19 se les realizó GPR y el resto recibieron TNC. En el grupo de GPR, la edad media fue de 59±8 años (50% varones); Estadio III 10% y estadio IV 90%. La distribución por tipo de tumor fue similar entre los grupos excepto para el cancer oral, mayor en el grupo de GPR. Las citoquinas inflamatorias no se modificaron significativamente en el grupo de GPR frente al grupo de TNC en el aumentaron de forma significativa (p<0,05). No hubo diferencias en ninguno de los grupos respecto a los niveles de TNF y sus receptores solubles.
Conclusión: La intervención nutricional mediante gastrostomía profiláctica en pacientes con cáncer de cabeza y cuello disminuye la respuesta inflamatoria al tratamiento radioterápico.
84 Nutrición y calidad de vida en adultos con fibrosis quística: validación del test CFQ-R- 14+ Spain
Olveira Fuster G.1, Gaspar I.2, Porras Pérez N.1, Muñoz Aguilar A.1, García Torres F.1, Tapia Guerrero MaJ.1, Gonzalo Marín M.1, Olveira Fuster C.1
1Hospital Carlos Haya Málaga.
2Hospital Costa del Sol (Marbella-Málaga).
Objetivos: Estudiar la validez y fiabilidad de la versión española del cuestionario revisado de calidad de vida para fibrosis quística (FQ) en adolescentes y adultos (CFQR 14+ Spain) con especial hincapié en los dominios que miden parámetros digestivos y nutricionales.
Materiales y métodos: Se estudiaron 43 adolescentes y adultos con FQ, clínicamente estables. Se utilizaron como medidas del estado de salud parámetros radiológicos, espirométricos, antropométricos (índice de masa corporal, composición corporal por pliegues cutáneos, índice desnutrición de masa magra -IMMG-), grasa en heces y encuesta dietética prospectiva de 4 días.
Resultados: El alfa de Cronbach fue > 0,7 para todas las escalas, excepto para "síntomas digestivos" y "carga de tratamiento". La reproductibilidad test-retest alcanzó puntuaciones adecuadas salvo en síntomas digestivos e imagen corporal. Se observaron correlaciones significativas entre las dimensiones del cuestionario y las variables respiratorias que pretendían medir y permitió diferenciar adecuadamente los distintos grados de gravedad en función de los parámetros respiratorios evaluados. El IMC y la masa grasa sólo correlacionaron con la dimensión "problemas con el peso" y el IMMG con función física, vitalidad, imagen corporal y problemas con la alimentación. La desnutrición y la malabsorción, condicionaron significativamente peores puntuaciones sólo en algunos dominios relacionados (como problemas con el peso). El efecto suelo fue menor al 15% en todas las dimensiones y el efecto techo fue elevado en 7 dimensiones incluyendo imagen corporal, problemas de peso y síntomas digestivos. La cantidad de grasa en heces y su absorción no correlacionaron con los síntomas digestivos pero sí con los problemas de peso. Los pacientes con IPE, presentaron menores puntuaciones en todas las escalas, aunque sólo alcanzaron diferencias significativas en la dimensión problemas de peso. Los once pacientes que tomaban suplementos y/o nutrición por sonda presentaron significativamente peor puntuación en las dimensiones imagen corporal y problemas con la alimentación y casi significativa en la dimensión problemas de peso.
Conclusiones: El cuestionario CFQR 14+ Spain es válido y fiable para su aplicación en España, aunque podría ser mejorado en algunas de las subescalas digestivas y nutricionales.
85 Protocolo para el tratamiento de la hiperglucemia en pacientes con Nutrición Parenteral (NP) ingresados en salas de hospitalización convencional
Díaz Medina S., Urgeles Planella J.R., Cervera Peris MaM., Gómez Lobón A., Quevedo Juanals J., Péreg Macazaga V.
Hospital Universitario Son Dureta.
Objetivos: A partir del registro informático del control clínico de la NP en un hospital de tercer nivel, se evalúa la eficacia de un protocolo de tratamiento de la hiperglucemia con insulina añadida a la NP.
Material y métodos: Protocolo de tratamiento. Dosis inicial: la utilizada en 24 horas con un algoritmo de insulina subcutánea según niveles de glucemia. Si es un paciente tratado con insulina se puede usar la dosis diaria habitual. Ajuste de dosis: se añade diariamente a la NP la dosis de insulina subcutánea de rescate utilizada. Si aparecen glucemias <90 mg/dl o hipoglucemias se reduce 6 ó 12 unidades respectivamente.
Análisis estadístico: t-Student para muestras relacionadas. Paquete estadístico SPSS.
Resultados: Se analizan 90 episodios de NP en 83 pacientes. El protocolo disminuye la glucemia de forma significativa durante los primeros 4 días, (p=0,27, basal-4o día). Se consigue un descenso medio de la glucemia media de 71 mg/dl (IC95% 55 a 87,8) el día de mejor perfil y de 46 mg/dl (IC95% 30,6 a 61,7) el último día. La glucemia inicial no es predictiva de la glucemia del día de mejor perfil (p=0,3), lo cual demuestra que la intervención ajusta las glucemias independientemente de los niveles iniciales. La dosis de insulina el día de mejor perfil fue muy variable, de 0,48 a 8,4 UI cada 10 g de glucosa endovenosa (mediana 1,4). Se produjeron 36 glucemias menores de 80 mg/dl (1,6% de los controles realizados), de las cuales 13 fueron menores de 60 mg/dl. Afectaron a 12 pacientes (14,5%). Se produjeron con dosis de insulina diaria 4 a 120 unidades. 32 glucemias (1,45%) fueron superiores a 350 mg/dl. Se acumulan en los primeros días de tratamiento. No se registró ningún episodio de coma cetoacidótico ni hiperosmolar.
Conclusiones: El protocolo es efectivo y adecuado para planta de hospitalización convencional. Es lento en los ajustes y no puede cubrir con agilidad las situaciones intercurrentes que afectan a la resistencia a la insulina. La eficacia depende, en parte, de las dosis previstas en el algoritmo de insulina subcutánea inicial, pero la seguridad puede empeorar con dosis altas.
86 Incidencia de hiperglucemia en pacientes no críticos con nutrición parenteral (NP)
Díaz Medina S., Urgeles Planella J.R., Cervera Peris MaM., Gómez Lobón A., Quevedo Juanals J.
Hospital Universitario Son Dureta.
Introducción: La hiperglucemia es una situación frecuente en los pacientes con nutrición parenteral. Se ha demostrado de forma feaciente que la hiperglucemia es un factor de riesgo de morbimortalidad en los pacientes ingresados. La prevalencia de la hiperglucemia en pacientes no críticos que reciben NP está poco descrita en la literatura.
Objetivo: Describir la incidencia de hiperglucemia en pacientes adultos no críticos con NP en un hospital de tercer nivel.
Material y métodos: Del registro clínico informático de los pacientes que reciben NP se ha analiza la aparición o no de hiperglucemia y las características de dichos pacientes en un período de 20 meses (2-01-08 a 3-08-09). Se definió como hiperglucemia la presencia de glucemias capilares mayores de 160 mg/dl durante al menos dos días o el antecedente conocido de diabetes.
Resultado: Se obtuvieron 411 episodios en 369 pacientes (1 paciente con 4 episodios, 4 con 3 episodios, 32 con 2 episodios). La mayoría de los pacientes, el 43,7%, eran de cirugía general (tabla 1). Fueron 126 (34,15%) mujeres y 243 (65,85%) hombres, con una edad media superponible en ambos géneros (62,7 y 62,9 años respectivamente). 133 pacientes (36%) presentaron hiperglucemia durante el tratamiento. La mayoría, 79 (21,4%) pacientes, tuvieron una hiperglucemia reactiva y los otros 54 (14,62%) eran pacientes con antecedentes conocidos de diabetes.

Conclusiones: Al menos un tercio de los pacientes tratados con NP en pacientes no críticos sufren episodios de hiperglucemia por lo que es aconsejable tener un protocolo de tratamiento establecido para esta eventualidad.
Bibliografía:
- Gestión de la calidad en nutrición parenteral. Prevalencia de hiperglucemia en pacientes con nutrición parenteral total. M. González-Navarro, J. González-Valdivieso, C. Borrás-Almenar y N. V. Jiménez-Torres. Nutr Hosp. 2009;24(1):103-105.
- Hyperglycemic events in nonintensive care unit patients receiving parenteral nutrition. Pleva M, Mirtallo JM, Steinberg SM. Nutr Clin Pract. 2009 Oct-Nov;24(5):626-34.
87 Cribaje nutricional en pacientes con patología digestiva mediante escala MUST al ingreso
Sánchez Ortiga R.1, Barbera Butrón C.h.2, Berenguer R.1, Castillo T.1, Moreno Pérez O.1, Abad González Á.L.1, Picó Alfonso A.1
1Hospital General Universitario Alicante.
2Estudiante F.P.
Introducción: Actualmente disponemos de múltiples herramientas de cribaje nutricional, sin existir una maniobra considerada "gold estándar". La escala VSG (valoración subjetiva global) ha demostrado ser útil tanto como herramienta de despistaje como valoración nutricional.
Objetivo: Conocer la aplicabilidad clínica de la escala MUST en pacientes hospitalizados, empleando la escala VSG como referencia.
Material y métodos: Muestro secuencial de los pacientes al ingreso con patología digestiva en el Hospital General Universitario de Alicante entre Mayo y Junio de 2009. Se documentó las necesidades calóricas (GET: Harris Benedict x factor de agresión), el consumo diario de calorías mediante recordatorio de 24 horas, historia nutricional (pérdida de peso durante los 3 meses previos, VSG y MUST), antropometría y parámetros analíticos (prealbúmina, albúmina, proteínas totales, colesterol total, linfocitos). Se calculó la prevalencia de desnutrición (VSG, MUST) con su intervalo de confianza del 95%. Se estudió la asociación entre ambas escalas mediante la prueba de Chi-cuadrado. Se determinó la sensibilidad y especificidad del sistema MUST. Se empleó el SPSS 15.1 (SPSS, Chicago, IL, USA). Resultados: 61 pacientes (63,2% hombres), edad media 62,6±15,8 años; 57,4% reconocen haber perdido peso en los 3 meses previos al ingreso (porcentaje de pérdida de peso habitual 2,4±4,5); ingesta de calorías inferior al GET en un 62,7% de los pacientes. El grado de malnutrición (VSG) fue leve-moderado 37,7% (IC 26,6-50,3) y grave 13,1% (IC 6,8-20,8). Según la escala MUST el riesgo de malnutrición fue moderado 13,1% (IC 16,8-38,4) y grave 34,4% (IC 3,6-17,8); OR 46,8 (IC 10-215) (p<0,001) para la presencia de desnutrición. El sistema MUST mostró una Sensibilidad del 83,9% y Especificidad del 90% para la identificación de los pacientes desnutridos.
Conclusiones: Dada su sensibilidad, la alta especificidad y la sencillez de aplicación hace al sistema MUST una adecuada herramienta diagnóstica para el despistaje de desnutrición en pacientes al ingreso por patología digestiva.
88 Efectividad de la Dieta Muy Pobre en Kilocalorías previa al Abordaje Quirúrgico de la Obesidad Grado III-IV
B. Mijares Zamuner M., Abad González Á.L., Moreno Pérez O., Berenguer Grau R., Castillo García T., Sánchez Ortiga R., Picó Alfonso A.A.
Hospital General Universitario Alicante.
Introducción: La pérdida de peso preoperatoria mejora los resultados perioperatorios en los pacientes obesos mórbidos de alto riesgo candidatos a Cirugía Bariátrica. El objetivo del presente trabajo es valorar la efectividad de una "Low Caloric Diet" (800 kcal/día) en términos de pérdida ponderal preoperatoria.
Material y métodos: Estudio observacional prospectivo, muestreo secuencial de 32 pacientes obesos grado III-IV que se asignaron a un programa de dieta muy pobre en calorías (alimentación natural combinada con dieta comercial hipocalórica e hiperproteica -Vegefast Diet®-, aportando 800 kcal/día) previo a la Cirugía Bariátrica, siendo la duración máxima de hasta 7 meses. Se evaluaron cambios en el peso, tensión arterial, glucemias basales y perfil lipídico, antes y después de la dieta.
Resultados: Se incluyeron 32 pacientes, siendo 78% sexo femenino; con edad media de 47 años (+/- 9,2DE), durante un periodo de seguimiento de 100 días (P25 60 -P75 130), siendo la Pérdida Ponderal de 6,25 (P25 3,6 - P75 12,7) y % Pérdida de Peso de 4,89 (P25 3,4 - P75 9,3). Dentro de los parámetros a estudiar, la variación de la tensión arterial sistólica inicial de 131 mmHg (+/- 8,6DE) a 127 mmHg (+/- 9,5DE) (p=0,44); y de las tensiones arteriales diastólicas de 78 mmHg (+/- 7,9DE) a 74 mmHg (+/- 5,8DE) (p=0,03). Con respecto a los cambios en el perfil lipídico, se evidenció un descenso del colesterol inicial de 181 mg/dl (+/- 41DE) a 164 mg/dl (+/- 43DE) (p=0,05). Glucemia basal inicial de 116 mg/dl (+/- 25DE) y final de 115 mg/dl (+/- 30DE) (p=0,68). Las complicaciones médicas más frecuentes asociadas a la obesidad: Diabetes Mellitus en el 46,9% de los pacientes; 56,3% Hipertensión arterial; 84,4% Síndrome de Apnea-Hipopnea del Sueño; 34,4% Hiperuricemia; 37,5% Insuficiencia venosa periférica y 56,3% con Artrosis. 5 de los pacientes precisaron ingreso prequirúrgico por mala respuesta al tratamiento dietético ambulatorio.
Conclusiones: Una dieta muy pobre en calorías es clínicamente útil en el manejo de la pérdida de peso de los pacientes obesos que se programarán en un futuro a la Cirugía Bariátrica.
89 Revisión sistemática sobre la eficacia clínica de la sibutramina y el orlistat en la pérdida de peso, calidad de vida y sus efectos adversos en obesos adolescentes
García Díaz E., Martín Folgueras T.
Hospital Universitario de Canarias.
Objetivo: Proporcionar una revisión sistemática de la mejor evidencia posible sobre el efecto de sibutramina y orlistat en la pérdida de peso, calidad de vida y sus efectos adversos en adolescentes obesos.
Material y métodos: Se buscó en bases de datos electrónicas. Sólo se incluyeron ensayos clínicos aleatorizados y controlados, sobre la eficacia en la reducción de peso de la sibutramina frente a placebo o el orlistat frente a placebo, admitiendo que fármaco y placebo se combinaran con tratamiento dietético en el transcurso del ensayo. Los participantes debían ser adolescentes de edad entre 12-18 años, diagnosticados de obesidad. Además se exigió que los estudios utilizaran como medida primaria para expresar los resultados el cambio absoluto en el IMC inicial o el porcentaje de cambio en el IMC inicial. Se recurrió a los criterios de Jadad para valorar la calidad de los ensayos incluidos, que se revisaron mediante una síntesis narrativa.
Resultados: Se incluyeron 6 ensayos sobre la sibutramina y 3 sobre el orlistat. En su mayoría alcanzaron una calidad metodológica moderada-alta.

3 ensayos con sibutramina demostraron una reducción en el IMC significativamente mayor en el grupo de tratamiento (-2,9; -3,1; -3,6 kg/m2) que en el grupo placebo (-0,3; -0,3; -0,9 kg/m2) al igual que otros 2 ensayos con orlistat. Únicamente un ensayo evaluó la calidad de vida, evidenciándose mejoría en la misma, sin diferencias significativas. La incidencia de efectos adversos resultó similar para sibutramina (6% de abandonos) y placebo (5% de abandonos), salvo la taquicardia. Las reacciones adversas más comunes asociadas con el orlistat fueron las gastrointestinales.
Conclusiones: La sibutramina o el orlistat en combinación con tratamiento dietético propician en adolescentes obesos una pérdida de peso a corto plazo mayor que la que se conseguiría con el tratamiento dietético solo.
90 Bypass gástrico proximal laparoscópico (BPGPL): resultados según el sistema de evaluación y análisis bariátrico BAROS
García Díaz E., Martín Folgueras T., Arteaga González I.
Hospital Universitario de Canarias.
Objetivos: La prevalencia de obesidad mórbida está aumentando y cada vez más se recurre a la cirugía bariátrica. El número de pacientes candidatos a la misma es elevado y excede el potencial habitual de los servicios. Para optimizar recursos se requieren herramientas que permitan predecir el buen resultado de la cirugía. Proponemos evaluar por el sistema BAROS los resultados tras la cirugía y buscar variables que permitan predecir la respuesta a la misma.
Material y métodos: Estudio retrospectivo de 50 pacientes obesos intervenidos por el mismo cirujano, mediante BPGPL (técnica Higa). Revisión de la historia clínica y entrevista telefónica para cumplimentar el BAROS, explorando: 1. Pérdida de peso expresada como porcentaje de sobrepeso perdido. 2. Evolución de comorbilidades previas. 3. Test de calidad vital. 4. Desarrollo de complicaciones. La calificación final de cada caso se obtuvo de sumar los puntos correspondientes a estos cuatro apartados. Se exploraron los resultados de la cirugía según la edad, IMC basal, historia depresiva y existencia de más de un factor de riesgo cardiovascular (FRCV-FRCV+).
Resultados: Características basales medias: edad 43 años, 70% mujeres, IMC 47'3 kg/m2. Seguimiento: mediana 17 meses, 1 fallecimiento y 5 pérdidas. Resultado del BPGPL según BAROS: excelente 11%, muy bueno 54%, bueno 25%, regular 9%, fallo 0%. La puntuación fue mejor en pacientes con menor edad (r = 0'4, p 0,006). Porcentaje de sobrepeso perdido: global 55'5% (IC 50'4-60'5), fue mayor en pacientes FRCV - (60'2% vs 50'3%, p 0'047) y con menor IMC (r = -0'403, p 0'007). Resolución comorbilidades: diabetes 68'7%, hipertensión 47'2%, dislipemia 43'7%, SAOS 36'3%.
Complicaciones más frecuentes: Tempranas: fuga anastomótica (4). Tardías: colelitiasis (2).
Calidad vital: Mejor puntuación en actividad física, autoestima y actitud hacia la comida (0'41, 0'35 y 0'34, en una escala del -0'5 al +0'5). No se observó relación entre las variables estudiadas y aparición de complicaciones, resolución de comorbilidades o puntuación de calidad vital.
Conclusiones: Los resultados del BPGPL pueden considerarse como buenos según la valoración BAROS. La única variable estudiada que se relacionó con mejores resultados de la cirugía fue una menor edad.
91 Eficacia de la glutamina parenteral en pacientes sometidos a transplante autólogo de médula ósea
Oliva García J.G.1, Pereyra-García Castro F.1, Ríos Rull P.2, Breña Atienza J.2, Suárez Llanos J.P.1
1Servicio de Endocrinología. Hospital Universitario Nuestra Señora de Candelaria.
2Servicio de Hematología. Hospital Universitario Nuestra Señora de Candelaria.
Introducción: El Trasplante Autólogo de Médula Ósea (TAS-PE) es un tratamiento utilizado en las neoplasias malignas hematológicas y tumores sólidos. Estos pacientes están sometidos a un alto estrés metabólico. La glutamina es considerada como un aminoácido condicionalmente esencial y se ha mostrado eficaz en estados catabólicos severos.
Objetivos: Valorar el efecto del tratamiento con Nutrición Parenteral (NP) suplementada con glutamina en el desarrollo de mucositis y en la estancia media hospitalaria en pacientes sometidos a TASPE.
Metodología: Se revisaron retrospectivamente las historias clínicas de pacientes con TASPE por causa diferente a Leucemia Aguda efectuado en nuestro centro entre 2006 y 2009. En enero/2008 se introdujo de forma protocolizada la adición de 1 vial de L-alanil-L-glutamina (Dipeptiven® 100 ml, 20g) en todas las fórmulas de NP de pacientes sometidos a TASPE. Se seleccionaron aleatoriamente 13 historias a partir de dicha fecha y 13 historias con anterioridad a la misma (n=26). Se recogieron las siguientes variables: edad, sexo, fecha del transplante, patología de base, fecha de inicio de la nutrición parenteral, días de nutrición parenteral, peso, IMC, superficie corporal, albúmina pretransplante, grado de mucositis y estancia hospitalaria. Se comparó el grado de mucositis en los dos subgrupos de pacientes (U de Mann-Whitney), así como la estancia hospitalaria (T-Student para muestras independientes).
Resultados: Edad: 46,8±14 años; 58% de hombres y 42% de mujeres; patología de base: mieloma (34,6%), linfoma (61,5%), tumores sólidos (7,7%); IMC: 25,7±4,8 kg/m2; albúmina pre-transplante: 4,01±0,38 g/dl; inicio de nutrición parenteral: 2,2±1,6 días tras TMO; duración de la NP: 10,3±4,8 días. Grado de mucositis: 0 (15,4% en los pacientes no suplementados con glutamina -grupo 1- y 46,2% en los transplantados que recibieron Dipetiven®-grupo 2-), 1 (23,1% en grupo 1 y 30,8% en grupo 2), 2 (38,5% en grupo 1 y 23,1% en grupo 2), 3 (23,1% en grupo 1 y 0% en grupo 2). Estancia media: 27,8±7,4 días en grupo 1 y 20,3±5,3 días en grupo 2. Las diferencias entre los grupos 1 y 2 fueron estadísticamente significativas, en lo referente al grado de mucositis (p=0,025) y a la estancia media (p=0,01).
Conclusiones: Aunque el número de casos es pequeño, en nuestra muestra. la adición en la NP de glutamina redujo el grado de mucositis y la estancia hospitalaria en trasplantados autólogos de médula ósea.
92 Tolerancia y cumplimiento de la nutrición enteral (NE) oral en la enfermedad inflamatoria intestinal (EII) del adulto
Puiggros Llop C., Casellas Jordá F., Cárdenas Lagranja G., Peñalva Arigita A.1, Chicharro Serrano MaL., Borruel Sainz N., Pérez-Portabella Maristany C., Burgos Peláez R.
Hospital Universitario Vall D'Hebron. Barcelona.
Introducción: En los brotes agudos moderados-severos o complicaciones de la EII el tratamiento habitualmente incluye dieta absoluta por vía oral y soporte nutricional por vía enteral. En la EII la NE además de mantener o mejorar el estado nutricional del paciente, tiene un efecto terapéutico en la remisión del brote. Sin embargo, la composición ideal de la formula enteral a utilizar en la EII aún no está definitivamente establecida. Al tratarse de pacientes relativamente jóvenes y en situación de estrés, sus requerimientos calórico-proteicos son elevados. Este hecho, junto con la sintomatología digestiva que presentan dificulta la tolerancia a la NE, y el cumplimiento de la pauta lo que a menudo hace necesario colocar una sonda nasogástrica (SNG).
Objetivos: Valorar la tolerancia y el cumplimiento a la administración de una fórmula saborizada polimérica concentrada e hiperproteica (1,6 kcal/ml y 25% de proteína), sin fibra por vía oral en pacientes con EII ingresados por brote o complicaciones.
Material y Métodos: Pacientes ingresados en el servicio de gastroenterología de nuestro hospital desde diciembre 2008 hasta agosto 2009 con brote moderado-severo o complicaciones de la EII que no tuvieran contraindicación para ingerir líquidos por vía oral. Se establecieron unas necesidades calóricas de 30 kcal/kg/día. Se registraron las deposiciones diarias, presencia de náuseas, vómitos, distensión abdominal y se monitorizó la ingesta del preparado nutricional a lo largo del ingreso.
Resultados: Se siguieron un total de 31 pacientes; 11 varones y 20 mujeres; 16 de ellos diagnosticados de colitis ulcerosa y 15 de enfermedad de Crohn, con una media de edad de 40,0±14,1 años. La estancia media fue de 13±7 días, los requerimientos calóricos fueron de 1925±320 kcal/día. Cumplimiento de la pauta: 22 pacientes (71,0%) consiguieron cubrir más del 75% de las calorías pautadas, 8 (25,8%) ingirieron entre el 50-75%, y sólo en 1 paciente (3,2%) la ingesta fue inferior al 50%. Tolerancia: el número y aspecto de las deposiciones mejoraron durante el ingreso (de 3,7±1,9 a 3,2±1,8 al día), 11 pacientes (35,5%) refirieron discreta distensión abdominal, 7 (22,6%) presentaron náuseas y 4 (12,9%) vómitos que influyeron en el cumplimiento, dos de ellos recibieron nutrición parenteral complementaria.
Conclusiones: La nutrición enteral por vía oral con una formula saborizada concentrada e hiperproteica es bien tolerada por el paciente en brote de EII. Con esta pauta la mayoría de pacientes consiguen cubrir sus necesidades nutricionales, y aumentar su confort al no precisar SNG.
93 Análisis de adherencia a la Dieta Mediterránea y modificación de parámetros antropométricos y hábitos dietéticos en pacientes de alto riesgo cardiovascular durante un Programa de Rehabilitación Cardiaca
García Almeida J.M.1, Saracho Domínguez H.1, Roca MaL.1, Vilchez López F.J.2, Gómez González A.1, Alcaide J.1, Ruiz Nava J.1, Villalobos Gámez J.L.1, Rioja Vázquez R.1, Tinahones Madueño F.J.1
1H. Virgen de la Victoria
2H. Puerta del Mar.
Objetivos: Evaluar modificaciones antropometricas y adherencia a dieta mediterránea (Trichopoulos) en pacientes de alto riesgo cardiovascular mediante la intervención nutricional de un programa de rehabilitación cardiaca.
Material y método: 37 varones de 53,8+/-10,1 años, seguidos durante 2 meses de entrenamiento físico y modificación de hábitos (dieta mediterránea). Determinando al inicio y final, antropometría, analítica de riesgo cardiovascular, ingesta y hábitos. Datos descriptivos y análisis de medias para datos apareados (T-student), y comparación de proporciones Chi2.
Resultados: Prevalencia diabetes 36%, hipertensión (47%), dislipemias (71%), hábito tabaquito (54%). Parámetros antropométricos: Reducción peso (85,9+/-15,6 vs 84,2+/-14,3 kg, p: 0,007), IMC (29,4+/-5,3 vs 28,6+/-4,7 kg/m2, p: <0,025), cintura (105,4+/-10,7 vs 102,8+/-10,3 cm, p<0,028).
Parámetros nutricionales: Ingesta energética (2742,8+/-451,9 vs 1846,8+/-37,2 kcal/día, p<0,005), carbohidratos (257,2 +/- 58,2 vs 200,3+/-28,8 g/día, p0,022), proteínas (113,1+/-19,2 vs 78,2+/-10,6 g/día, p<0,005), lípidos (139,5+/-22,9 vs 81,4+/-13,7 g/día, p<0,005), AGS (41,4+/-6,2 vs 16,1+/-3,4 g/día, p<0,005), AGM (66,4 +/-13,8 vs 48,8+/-8,9 g/día, p0,012), AGP (23,9+/-11,9 vs 11,5+/-2,2 g/día p: 0,018), AGTrans (2,7+/-1,1 vs 0,3+/-0,1 g/día, p<0,005). Encuesta de Adherencia a Dieta Mediterránea (14 ítems): Consumo de piezas fruta/día (17% vs 56%) p0,014, raciones carnes rojas y/o embutidos (50% vs 58%) p0,014, raciones pescado/semana (44% vs 83%) p0,014, frecuencia de consumo repostería comercial/semana (42% vs 83%) p0,025, resultado global (7 vs 11) sobre 14, (p0,001).
Conclusiones: La intervención nutricional produce importantes mejorías en parámetros antropométricos (1,97% pérdida peso en 2 meses; reducción cintura de riesgo (70 vs 30%) y de ingesta: 29,8% de reducción de energía total por intercambio de grasa saturada (13,72 vs 7,84%) por carbohidratos (37,51 vs 43,38%). Aumenta la adherencia a la dieta mediterránea, relacionada con incremento del consumo de fruta y pescado, y disminución en el consumo de repostería y embutidos/carnes grasas.
94 Estado nutricional y valoración de la función pulmonar de pacientes afectados de fibrosis quística
Lobo Tamer G.1, Pérez Aragon A.1, Pérez de la Cruz A.1, López Casado M.Á.1, Casas Maldonado F.2
1Hospital Universitario Virgen de las Nieves.
2Hospital Universitario San Cecilio.
Objetivos: Conocer el estado nutricional y su relación con la capacidad funcional de los pacientes con fibrosis quística.
Material y métodos: Se han valorado 18 pacientes, a todos ellos se les ha realizado: Valoración nutricional: Bioquímica: albúmina y Antropometría: peso, talla, índice de masa corporal (IMC), perímetro braquial (PB), pliegues cutáneos tricipital (PCT), bicipital (PCB), abdominal (PCA) y subescapular (PCE), considerando desnutrición por debajo del P3 (niños) y P5 (adultos). Ingesta alimentaria: Método recordatorio de las 24 horas y frecuencia de ingesta semanal de alimentos. Ingesta de ácidos grasos, vitaminas y minerales. Corrección de hábitos erróneos. Estado inmunológico: IgG, IgA e IgM (mg/dL). Función pulmonar: Espirometría (FVC y FEV1). Otros: Glucosa, colesterol, triglicéridos y HDL, LDL-colesterol, PCR, vitaminas A y E.
Resultados: Se han incluido 11 varones (61,1%) y 7 mujeres (38,9%). Para su análisis e interpretación se han agrupado en 3 grupos según edad.
Valoración nutricional: Los resultados obtenidos se detallan en la tabla 1.

Conclusiones: Ningún paciente presentó desnutrición, aunque sí valores por debajo del P50, los que se correlacionaron con ingesta alimentaria baja y alteración de la función pulmonar. Fue excesiva la ingesta de grasas y ácidos grasos a pesar de la deficiencia pancreática concomitante. Es preciso un seguimiento estrecho y continuado para que el apoyo nutricional sea efectivo.
95 Estado nutricional, vitamínico y de micronutrientes en adultos con enfermedad celiaca sin clínica típica al diagnóstico
García-Manzanares Vázquez de Agredos Á.1, Lucendo Villarín A.2, González Castillo S.2, Moreno Fernández J.1, Gómez García I.1, Friginal Ruiz A.B.2, Conde García MaC.1
1H. G. La Mancha Centro.
2H. G. Tomelloso.
Introducción: La enfermedad celíaca (EC) es un trastorno sistémico de naturaleza autoinmune que afecta a individuos predispuestos genéticamente e inducido por una intolerancia permanente a la ingesta de gluten. Se presenta a cualquier edad con diferentes grados de lesión del intestino delgado, abocando secundariamente a trastornos en la absorción de vitaminas y oligoelementos. La forma clásica de presentación, habitualmente en niños, se manifiesta con diarrea (esteatorrea), pérdida de peso y deficiencia de vitaminas liposolubles. En adultos presenta manifestaciones escasamente sintomáticas y a menudo no digestivas.
Objetivo: Estudiar la repercusión nutricional de la EC en adultos sin clínica típica al diagnóstico, previo a dieta sin gluten, analizando la situación ponderal y el estado nutricional, vitamínico y de micronutrientes sérico.
Material y métodos: Estudio observacional transversal de los pacientes adultos diagnosticados de EC sin clínica típica de diarrea y pérdida de peso. Se recogieron datos antropométricos y analíticos.
Resultados: Se analizaron 19 pacientes, con edad media de 41 años e índice de masa corporal (IMC) medio de 26 kg/m2. El motivo inicial del estudio fue anemia en 7 (37%), dispepsia en 6 (32%), grupo de riesgo en 3 (16%), epigastralgia en 2 (11%) y disfagia en 1 (5%). El 58% presentaba un grado 1 de MARSH y el 42% un grado 3, Los parámetros analíticos medios se analizan en tabla:
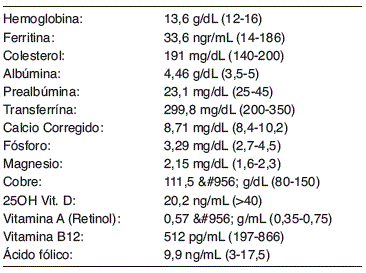
Conclusiones: En nuestra población ningún paciente presentaba compromiso nutricional, independientemente de su grado de afectación intestinal. Ninguno tenía bajo peso, e incluso más de la mitad presentaban exceso de peso (32% sobrepeso y 21% obesidad). Los niveles de proteínas viscerales fueron normales, salvo prealbúmina mínimamente descendido. El único déficit vitamínico observado fue el de vitamina D en un 90%, aunque su elevada prevalencia en la población general hace difícil establecer un origen causal. Por grupos de diagnóstico no hubo diferencias, salvo el lógico del grupo estudiado por anemia que presentaba valores inferiores de hemoglobina (11,8 g/dL frente a 13,5 g/dL) y de ferritina (23 ngr/mL frente a 37 ngr/dL). En adultos la ausencia de síntomas digestivos y alteraciones nutricionales no excluyen el diagnóstico de EC.
96 Efecto de la Taurina en nutrición parenteral (NP) sobre parámetros de función hepática, en pacientes sin patología biliopancreática primaria
González Contreras J., Gómez Sánchez A.I., Villalobos Gámez J.L., García Almeida J.M., Flores Cuéllar MaÁ., Galindo Rueda MaM., Gúzman Gúzman A., Rioja Vázquez R., Sánchez Yáñez E., Fuentes Ibáñez B.
Hospital Virgen de la Victoria.
Objetivo: Diversos estudios sugieren un papel hepatoprotector de Taurina (Tau). Se pretende evaluar dicho efecto en pacientes que desarrollaron colestasis durante el soporte con NP.
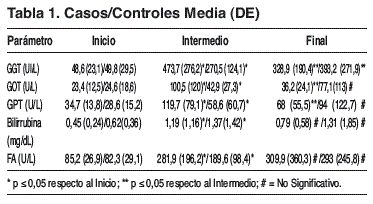
Material-métodos: Se describe una serie retrospectiva de 54 pacientes (sin patología biliopancreática previa) que recibieron NP según protocolo, detectándose colestasis durante el tratamiento. Según criterios clínicos unos (casos) recibieron solución de aminoácidos con Tau (1,2 ó 1,5 g/L), mientras otros (controles) no la recibieron. Rescatamos de laboratorio parámetros hepáticos, nutricionales, inflamatorios y metabólicos, en tres momentos (Inicio, Intermedio [inicio administración Tau o no] y Final.
Resultados: Se incluyeron 27 casos -varones 66,7%- y 27 controles -varones 59,3%-, edad media de 59,41 (DE 13,9) y 59,37 (DE 15,7), respectivamente. Duración media NP de 39,2 días (DE 17,1) y 36,4 (DE 18,1); el momento Intermedio se dió a los 19,5 días (DE 10,5) y 17,9 (DE 11,1) respectivamente. Los parámetros hepáticos (tabla 1) se analizaron mediante t de Student intermomentos. La disminución Final encontrada tras adición de Tau es significativa en 3 de 5 parámetros estudiados. En Controles se produce elevación de todos los parámetros al Final, siendo significativa en GGT. La GGT Final Casos disminuye un 30,56% sobre Intermedia, mientras en Controles aumenta un 50,9%.
Conclusión: Estos resultados abundan en el papel hepatoprotector de la Taurina.
97 Necesidades de hierro y calcio en cirugía bariátrica mixta
Ramió Montero E., Latre Gorbe C., Roca Rossellini N., Pons Busom M., Aguas Compaired M., Eguileor Partearroyo B.
Hospital Universitario Sagrat Cor.
Objetivo: Determinar si los pacientes intervenidos de cirugía bariátrica (CB) mediante técnicas mixtas presentan déficit nutricional de hierro (Fe) o calcio (Ca) a los 6-9 meses de la intervención.
Material y métodos: Estudio retrospectivo realizado en un Hospital Universitario de 300 camas en el que se incluyeron todos los pacientes intervenidos de CB mediante una técnica mixta (bypass gástrico proximal o distal) entre enero 2008 y junio 2009. De acuerdo con el protocolo previamente establecido, en el postoperatorio, se prescribió una dieta hipocalórica (800-1.000 kcal.) que aportaba aproximadamente 8 mg de Fe y 800 mg de Ca y un preparado multivitamínico que aportaba 6 mg de Fe y 51,5 mg de Ca. Además, se suplementó diariamente con 40 mg de Fe en hombres y mujeres postmenopáusicas y 80 mg en premenopáusicas. Se registraron los datos demográficos, antropométricos y analíticos: hemoglobina (Hb), hematocrito (Hto), Fe y Ca antes de la intervención y a los 6-9 meses. Se calculó el índice de masa corporal (IMC) y el porcentaje de peso perdido (%PSP) a los 6 meses en función del peso ideal (Tablas Metropolitan Life Insurance). Se realizó un análisis descriptivo de las variables cualitativas y cuantitativas con el programa estadístico SPSS 15.0 para Windows.
Resultados: El estudio incluyó los 41 pacientes intervenidos en este periodo mediante una técnica mixta. La media de edad era de 43,3 años (DE 11,4) y el 75,6% mujeres. El bypass gástrico proximal se realizó en 38 de las intervenciones. El valor medio del IMC fue de 43,6 (DE 6,4) y los niveles de Hb y Hto preoperatorios 13,7 g/dl (DE 1,58) y 39,8% (DE 4,29) respectivamente. A los 6 meses el %PSP fue de 63,9% y la Hb y el Hto presentaban un valor medio de 13,5 g/dl (DE 0,94) y 39,4% (DE 2,72). Los valores medios de Fe y Ca a los 6-9 meses en bypass proximal fueron 69,6 mg/L y 93,9 μg/dL y en distal 49,5 mg/L y 97,0 μg/dL.
Conclusiones: Los pacientes intervenidos en nuestro centro no presentan déficit de los parámetros nutricionales analizados. Los niveles de Hb, Hto, Fe y Ca están dentro de la normalidad a los 6-9 meses. El protocolo de suplementación establecido resulta suficiente para este tipo de cirugía.
98 Influencia de la alimentación enteral total con T-Diet Plus Diabet® sobre parámetros de síndrome metabólico en pacientes ancianos con diabetes mellitus tipo 2
García Rodríguez C.E.1, Buccianti G.2, Mesa García MaD.1, Moreno Torres R.2, Pérez MaI.3, Pérez de la Cruz A.2, Gil Hernández Á.1
1Instituto de Nutrición y Tecnología de los Alimentos, Centro de Investigaciones Biomédicas, Granada.
2Hospital Universitario Virgen de las Nieves, Granada.
3Departamento I + D Vegenat, Badajoz.
Objetivo: Este trabajo forma parte de un estudio simple cruzado más amplio, de evaluación clínica de una nueva dieta específica para diabéticos (T- Diet Plus Diabet®) utilizada para nutrición enteral total (NET) en ancianos. El objetivo ha sido evaluar los cambios inducidos en los niveles de glucosa, insulina, péptido C y hemoglobina glicosilada, así como en el perfil lipídico en estos pacientes, comparándolo con un producto de referencia empleado actualmente en la alimentación de pacientes con esta patología.
Material y métodos: Se han seleccionado 30 pacientes con diabetes mellitus tipo 2 y se han dividido en dos grupos A (n=16) y B (n=14) de forma aleatoria. La ingesta media global ha sido de 1457±114 kcal, sin diferencias entre los grupos. Los individuos del grupo A fueron alimentados con T-Diet Plus Diabet® durante un mes y con un producto de referencia (Glucerna SR®) durante el segundo mes. Los pacientes del grupo B recibieron primero el producto de referencia y transcurrido el primer mes se les administró la dieta experimental. Se tomaron muestras de sangre a tiempo basal y tras el primer y segundo mes del estudio. Se determinaron los valores plasmáticos de glucosa, hemoglobina glicosilada, triglicéridos, colesterol total, HDL y LDL por métodos espectrofotométricos estandarizados, y la insulina y el péptido C por electroquimioluminiscencia. El efecto de la alimentación en los dos grupos de pacientes, se ha analizado mediante un modelo lineal general de la varianza para medidas repetidas y posteriormente una comparación con DMS (P<0,05). Este estudio ha sido aprobado por el Comité Ético del Hospital Universitario.
Resultados: No se han encontrado diferencias significativas en ambos grupos de pacientes tras la administración del producto experimental y el de referencia en los niveles de glucosa, insulina, péptido C, hemoglobina glicosilada y triglicéridos. Los niveles plasmáticos de colesterol se incrementaron en ambos grupos con la ingesta energética, sin alcanzar niveles patológicos.
Conclusiones: La alimentación con T-Diet Plus Diabet® mantiene los niveles de glucosa e insulina de forma similar a los valores conseguidos por el producto de referencia específico para diabéticos, lo cual indica que T-Diet Plus Diabet® resulta adecuado para la alimentación del paciente diabético de tipo 2. Estudio financiado por Vegenat S.A.
99 Evaluación de un protocolo de intervención nutricional en el cáncer de esófago
Jover Fernández A.1, Virgili Casas N.1, Creus Costas G.1, Peiró Martínez I.1, Vilarrasau Farré C.1, Galán Guzmán M.2, Soler Ramón J.1
1Hospital Universitari de Bellvitge.
2Institut Català d'Oncologia.
Objetivos: El cáncer de esófago repercute gravemente sobre el estado nutricional. El tratamiento quimio/radioterápico puede agravar esta situación. Se instauró un protocolo de soporte nutricional con colocación de yeyunostomía en el acto quirúrgico en aquellos pacientes que tras cirugía precisan tratamiento adyuvante. Este estudio evalúa el efecto de este protocolo sobre el estado nutricional de los pacientes.
Material y métodos: Se analizaron dos cohortes de pacientes con cáncer de esófago tratados con cirugía y terapia adyuvante: una cohorte histórica previa al protocolo y otra en la que se aplicó este modelo de soporte nutricional. Se analizó la pérdida de peso pre-cirugía y la evolución ponderal durante el primer año.
Resultados: Se incluyeron 9 pacientes que siguieron el nuevo protocolo, con edad media al diagnóstico de 56,8 años, IMC medio de 28±3,1 kg/m2 y porcentaje de pérdida de peso al diagnóstico respecto al peso habitual de 6,85±4,94%. Estos 9 pacientes recibieron soporte nutricional vía enteral a través de la yeyunostomía que se colocó en el momento de la intervención quirúrgica y se mantuvo una media de 5,1±2,25 meses, con un aporte energético medio de 938±512 kcal. La evolución ponderal tras la cirugía fue de una pérdida de peso del 1,05% al mes del alta, y de pérdida de 2,5, 3 y 5,44% a los 3, 6 y 12 meses de seguimiento, respectivamente. En el grupo histórico, se incluyeron 19 pacientes con edad media 57,9 años, IMC de 26,9±5,6 kg/m2 y porcentaje de pérdida de peso al diagnóstico de 7,37±5,52%. Recibieron soporte nutricional estándar con suplementos vía oral y/o modificación de la textura de la dieta. Tuvieron pérdida de peso del 4,25% al mes del alta, y del 7,1, 10,3 y 1,9% a los 3, 6 y 12 meses de seguimiento. Existen diferencias a favor de una menor pérdida de peso en el grupo con yeyunostomía, que resulta estadísticamente significativa (p<0,05) al mes del alta y a los tres y seis meses de seguimiento.
Conclusiones: El mantenimiento de una yeyunostomía de alimentación para nutrición enteral ofrece un menor deterioro del estado nutricional en los pacientes que reciben tratamiento adyuvante tras cirugía.
100 Evolución del Trasplante Pulmonar en relación con el Estado Nutricional
Ayucar Ruiz de Galarreta A., Pita Gutiérrez F., Vidal Cortes P., Delgado Roel M., Hurtado Doce A., Solla Buceta M., Cordero Lorenzana L., Pertega Díaz S.
Hospital Universitario de La Coruña.
Objetivo: Valorar la correlación entre parámetros nutricionales antes del trasplante pulmonar con complicaciones postoperatorias.
Material y método: Trasplantes pulmón desde 2004 a 2009, ambos inclusive. Estudiamos el Estado Nutricional e Inflamatorio pretrasplante y las complicaciones postrasplante: Infecciosas, Renales, Neurológicas, Fracaso intestinal, Quirúrgicas abdominales y Ventilación mecánica durante el ingreso en la Unidad de Críticos.
Resultados: Se estudian 108 pacientes, 41 con T. Bipulmonar (38%), 33 Unipulmonar Derecho (30,6%) y 34 Izquierdo (31,5%). Las patologías causa del trasplante fueron Enfermedad Pulmonar Intersticial Difusa 61, EPOC 24, Bronquiectasias 13 y Fibrosis Quistica 10.
Complicaciones: Precisaron VMp 53 (49%). Por Patologías, las más proclives a complicarse han sido las Bronquiectasias (2/3) y los que menos las Fibrosis Quísticas (1/5 de ellas). Por tipo de trasplante, de los Bipulmonares se complicaron 56% y Unipulmonares 39% (p=0,06).El tipo de complicaciones más frecuentes fueron infecciosas (14%); los pacientes con complicaciones abdominales (9%), tuvieron la mortalidad más alta. Relación parámetros nutricionales - complicación. Sólo el IMC mostró correlación: con IMC normal, 71% complicaciones (p=0,004), BMI < 20 tuvo un 29% (p= 0,005) y el >25 lo hizo en el 33% (ns). El Tipo de Soporte Nutricional ha mostrado que los pacientes subsidiarios de Nutrición Parenteral, tuvieron mayor incidencia de complicaciones: el 83% frente al 54,3% de Nutrición Enteral (p=0,001) frente al 17% de Dieta Oral (p=0,001) y del 64% en los tratados con Suplementos Orales (p=0,001). La Mortalidad fue del 10% en esta fase: No se pudo establecer correlación con el pulmon trasplantado, dieta o BMI, aunque no falleció ninguno con BMI < 20.
Conclusiones: 1. De los parámetros nutricionales, el BMI bajo se correlacionan muy sinificativamente con menor número de complicaciones, y el IMC normal, con una tasa significativamente mayor de complicación. 2. El tipo de Nutrición se correlacionan fuertemente con las complicaciones La tasa elevada con N. Parenteral refleja el fracaso de un organo más. 3. En la mortalidad, no podemos establecer relaciones, pero parece haber tendencia a ser inferior con BMI más bajos.

101 Alteraciones nutricionales en Esclerosis Lateral Amiotrófica (ELA)
Ayucar Ruiz de Galarreta A.1, Pita Gutiérrez F.1, Vidal Cortés P.1, Gómez Canosa S.2, García Monge MaJ.1, Hurtado Doce A.1
1Hospital Universitario de La Coruña
2Hospital Arquitecto Marcide.
Objetivo: Estudiar el estado nutricional de pacientes con ELA que acuden a la Consulta Ambulatoria de Nutrición e intentar mejorar la calidad de vida a través de un mejor soporte nutricional, si fuera posible,
Material y método: Desde 2004 a 2009 se recogen parámetros nutricionales clásicos (Albúmina, Colesterol, Vitamina B12, Ac. Fólico, Fe, Urea y Creatinina), desde el comienzo del estudio por Neurología y cuando llegan a la Unidad de Nutrición, donde además se calcula el porcentaje de peso perdido en los últimos 6 meses. Se constata disfagia, broncoaspiraciones posibles e Insuficiencia respiratoria.
Resultados:39 pacientes con ELA bulbar, de ellos 21 mujeres; edad 66,3±14 años; tiempo de evolución desde síntomas iniciales hasta el diagnóstico 9,28±7,35 meses (mediana 6); tiempo desde el diagnóstico-Consulta Nutrición: 11±19 m (mediana 19,3). Disfagia a líquidos en 31, de distinto grado, y de ellos el 25% también a sólidos; 8 no padecían disfagia, pero mostraban fasciculaciones linguales y cansancio para masticar. Un tercio del total padecía afectación de miembros. Al menos el 30% habían presentado neumonía aspirativa. Al diagnóstico de la enfermedad, la albúmina fue 4,1±0,35 g/dL. Al ingreso en Nutrición fue 3,9±0,51, Colesterol 191±29,7 mg%, Urea 35,63± mg% y Creatinina 0,74±0,73 mg%. Peso perdido los últimos 6 meses: 12,56% (3-38%). El soporte nutricional fue Enteral en el 50%, Suplementos orales con Espesante y Consejo Dietético en el 25%; Espesante sólo en 15% y Consejo Dietético por negativa en 4 casos. Dosis media calórica: 1.675±373 calorías (1500-2250). La vía enteral fue PEG (9), PRG (7) y SNG (3). La supervivencia fue de 10 meses después de la consulta, oscilando entre 1 y 24 m.
Conclusiones: 1. Existe una disociación muy llamativa entre la normalidad de la albúmina y el porcentaje de peso perdido, pero a pesar de ello, el diagnóstico deberá ser de desnutrición severa. 2. La supervivencia es muy baja desde la consulta a Nutrición. 4. Debería de enviarse al paciente a la Unidad de Soporte Nutricional, en el momento del diagnóstico, para evitar la desnutrición y la bronco-aspiración, y mejorar si fuera posible la calidad de vida.
102 Variables Nutricionales en los pacientes en espera de trasplante pulmonar
Ayucar Ruiz de Galarreta A., Pita Gutiérrez F., Rey Rilo T., Vidal Cortes P., Delgado Roel M., Oter González I.
Hospital Universitario de La Coruña.
Objetivo: Evaluar el grado de desnutrición de la población candidata a Trasplante Pulmonar (TP). Realizar Soporte Nutricional si se precisa.
Material y método: A todos los pacientes se les aplica un protocolo de estudio nutricional pre-trasplante mediante Parámetros Antropométricos, Bioquímicos e Inmunológicos. Se mantiene su validez no más de 6 meses. Se registran las comorbilidades, tratamientos que se relacionen con el estado nutricional y el soporte nutricional especializado si lo tuvieron. El periodo estudiado va de enero 2004 - noviembre de 2009.
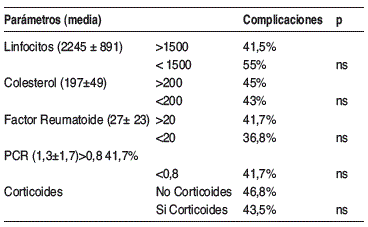
Resultados: Se han protocolizado en total 108 pacientes. Edad 50±13,7 (13-69). Sexo 58 v/50 m. Patologías: Fibrosis Quística 10; Bronquiectasias 13; Enfermedad Pulmonar Obstructiva Crónica (EPOC) 24; Enfermedad Pulmonar Intersticial Difusa (EPID) 61. Parámetros Antropométricos. BMI 24,57±6,3 kg/m2 (15-40). Parámetros bioquímicos. Albúmina 4±0,39 g/dL (2,9-5); Prealbúmina 23±7,6 mg/dL (8-43); Transferrina 235,7±58 mg/dL (139-483); Colesterol 197±49 mg/dL (84-322); Ac. Fólico 9,3±5,8 ng/dL (2,75249 y B12: 560±334,8 pg/mL (85-1900). Parametros Inmunológicos: Linfocitos Totales 2.245± 891,9; IgG, IgA, IgM: 1.258±752, 336±275,3 y 135,7±106 mg/dL respectivamente. Proteína C Reactiva (PCR): 1,3±1,7 mg/dL; a-1-Antitripsina 140±64 mg/dL. La comorbilidad más frecuente fue la Obesidad y Sobrepeso presentes en el 25% mientras que el bajo peso se detectó en el 14%. La Hipertensión Arterial y Diabetes estaban presentes en menos del 5% y la Dislipemia en 15%. El 42,6% de los pacientes estaba con tratamiento corticoideo de larga duración. El estudio de este subgrupo, no mostró ningún parámetro nutricional por debajo de rango. El estado inflamatorio crónico, con PCR elevada (>0,8-8,11) se detectó en el 28%, la mayoría de los cuales mostraba BMI< 20. Precisaron Soporte Nutricional especializado antes de la cirugía 27 pacientes: Nutrición Enteral en 3 por PEG (padecían Fibrosis Quistica), 4 con Nutrición Enteral por sonda nasogástrica ingresados en UCI por grave compromiso respiratorio y en 8 se aportaron Suplementos Orales.
Conclusiones: 1. Los parámetros bioquímicos, antropométricos e inmunológicos, indican que la situación nutricional preoperatorio es aceptable, y adecuada para el transplante. 2. El estado inflamatorio parece estar ligado a bajo peso en un grupo de pacientes; este hecho podía tener repercusión en el curso postoperatorio, por lo que deberán vigilar especialmente antes de la intervención.
103 Factores de riesgo relacionados con el desarrollo de infección asociada a catéter en pacientes con Nutrición Parenteral por Fístulas Digestivas
Sánchez Ortiga R.1, Cordero Cruz A.Ma2, Valero Zanuy MaÁ.2, Gomis Muñoz P.2, Moreno Villares J.M.2, León Sanz M.2
1Hospital General Universitario Alicante.
2Hospital Universitario 12 de Octubre.
Introducción: Los pacientes que precisan Nutrición Parenteral (NP) por fístulas digestivas presentan mayor riesgo de desarrollar infecciones asociadas a catéter (IAC).
Objetivo: Determinar qué factores se relacionan con el desarrollo de IAC en pacientes ingresados con NP por fístulas digestivas.
Material y métodos: Estudio descriptivo, retrospectivo, con muestreo secuencial de 35 pacientes (10'6% del total de NP prescritas en adultos por la Unidad de Nutrición Clínica). Se consideró IAC como la presencia de hemocultivo positivo en vía periférica con el mismo germen en el cultivo de punta de catéter o hemocultivos positivos simultáneos en vía periférica y vía central. Los factores de riesgo estudiados fueron la edad y el sexo de los pacientes, la presencia de comorbilidad (estado nutricional, diabetes mellitus o inmunosupresión), la necesidad del tratamiento quirúrgico, número de días con NP y el tipo de acceso venoso. La asociación entre la presencia de IAC y los diferentes factores de riesgo cualitativos se estudió mediante el test de Chi Cuadrado o test exacto de Fisher, mientras que la asociación de IAC con variables cuantitativas se llevó a cabo mediante la prueba t-Student. Se consideró significativo un error alfa inferior al 5%. Los datos se analizaron con el paquete estadístico SPSS 13.0.
Resultados: Se registraron un total de 18 IAC en 15 pacientes, equivalente a una incidencia de 514 IAC/1.000 pacientes-año. Se encontró un mayor riesgo de desarrollar IAC en relación con la edad (p=0'03), con un incremento significativo a partir de los 60 años (p=0'04, OR: 4'9, Intervalo de confianza al 95% [IC95%]: 1'01-22'8); IMC (p=0'03), especialmente en los pacientes con sobrepeso u obesidad (p=0'03, OR 4'7, IC95%: 1'1-19'7); presencia de diabetes mellitus previa (p=0'03, OR: 2'8, IC95%:1'84'5); duración de la NP (p=0'03) o mayor número de accesos venosos (p=0'01). Sin embargo, la necesidad de intervención quirúrgica fue la que presentó mayor riesgo de IAC (p=0'048, OR: 9,33, IC95%: 1'02-85'7). No se encontraron diferencias significativas con sexo (p=0'43) o el tipo de acceso venoso (p=0'9). En la serie sólo un paciente estaba inmunosuprimido (VIH C3), pero no desarrolló IAC.
Conclusiones: Nuestros hallazgos confirman el mayor riesgo de IAC en pacientes mayores de 60 años con fístulas digestivas que presentan obesidad y diabetes mellitus. La mayor duración del tratamiento conservador con NP o el fracaso del mismo con necesidad de cirugía también se asocian a mayor riesgo de IAC.














