Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.28 supl.3 Madrid may. 2013
PATOLOGÍAS ESPECÍFICAS
Posteres
P109 Asociación entre disfagia orofaríngea y desnutrición en una Unidad de Media y Larga Estancia
Katherine García Malpartida1, María Argente Pla1, Pedro Moral Moral2, Iván Moreno Muñoz2, Silvia Martín Sanchis1, Beatriz León de Zayas1, Matilde Rubio Almanza1, Roser Querol Ripoll1, Alia García Castells1 Juan Francisco Merino Torres1
1Servicio de Endocrinología y Nutrición. Hospital Universitario y Politécnico La Fe. Valencia.
2Unidad de Media y Larga Estancia. Hospital Universitario y Politécnico La Fe. Valencia.
Objetivos: La desnutrición y la disfagia son situaciones clínicas frecuentes, que condicionan un peor pronóstico y generalmente no son evaluadas en pacientes ingresados. El objetivo fue estudiar de forma sistemática el estado de nutrición y la capacidad deglutoria para estimar la prevalencia de desnutrición y disfagia en los pacientes ingresados en una Unidad de Media y Larga Estancia (UMLE), la relación entre ambas y los factores asociados a las mismas.
Pacientes y métodos: Se realizó un estudio prospectivo, observacional de 81 pacientes ingresados en la UMLE de forma consecutiva durante 4 meses (se excluyeron pacientes en situación agónica). Se evaluaron: edad, sexo, días de estancia en hospital de origen, motivo de ingreso, escala de comorbilidad de Charlson, escala cognitiva de Pfeiffer, escala funcional de Barthel, evaluación de úlceras por presión y análisis completo. Para la evaluación de la desnutrición se utilizó el test Mini Nutritional Assessment (MNA). Para la evaluación de la disfagia se realizó el EAT-10 y test de volumen viscosidad (V-VST).
Resultados: La edad fue 78,5 (DE 12,7) años, el 51,9% fueron hombres. Las causas más frecuentes de ingreso fueron EPOC (22,2%) y ACV (17,3%). La estancia media en hospital de origen fue 18,5 (11,9) días. Según el índice de Charlson el 60,5% presentaba comorbilidades. La escala funcional de Barthel media fue 32,5 (31,7), con el 46,3% de dependencia total. Según la escala de Pfeiffer el 56,8% tenía algún grado de deterioro cognitivo. Según el MNA el 55,6% estaba malnutrido y el 39,5% estaba en riesgo de desnutrición. El screening de disfagia fue positivo en el 37% y el V-VST fue patológico en el 46.8%. Los pacientes con disfagia presentaron mayor porcentaje de desnutrición (67,4% vs 32,6%, p.
Conclusiones: La presencia de desnutrición o riesgo de desnutrición y de disfagia son muy elevadas en una UMLE, por lo que es recomendable realizar una adecuada evaluación de ambas en este tipo de unidades. La disfagia condiciona una mayor desnutrición y ambas están asociadas a mayor edad, peor estado cognitivo, mayor situación de dependencia y linfopenia. El EAT-10 no resultó útil en este grupo de pacientes.
P110 Cribado nutricional en pacientes hematológicos hospitalizados: resultados a un año
Rocío Villar Taibo1, Alicia Calleja Fernández1, Alfonso Vidal Casariego1, Isidoro Cano Rodríguez1, Rosa María Arias García1, Cecilia Álvarez del Campo2, María D Ballesteros Pomar1
1Sección de Endocrinología y Nutrición. Complejo Asistencial Universitario De León.
2Servicio de Hematología. Complejo Asistencial Universitario de León.
Objetivos: La malnutrición en el paciente hematológico hospitalizado es muy prevalente y multifactorial. Datos de un estudio transversal piloto en nuestro propio hospital sitúan dicha prevalencia en el 56,3%; contrastando con el escaso número de consultas realizadas a la Unidad de Nutrición
Material y métodos: Realizamos un estudio prospectivo de cribado nutricional en los pacientes hospitalizados en Hematología entre noviembre de 2011 y noviembre de 2012. De los 425 ingresos totales, se excluyeron 104 por estancia prevista de menos de 24 horas. El Malnutrition Screening Tool (MST) fue el método empleado y los casos positivos fueron evaluados por la Unidad de Nutrición, cumplimentando un recordatorio de ingesta de 24 horas y una valoración nutricional completa (Valoración Global Subjetiva). Atendiendo a la situación de los pacientes, se pautaron ajustes o cambios en la dieta oral y/o se inició soporte nutricional artificial (SNA). La valoración de la ingesta se repitió a los 7 días en los pacientes que continuaban hospitalizados. En aquellos con SNA el seguimiento se mantuvo durante todo el ingreso.
Resultados: Durante el período de estudio se realizó el cribado en 321 ingresos, con un resultado positivo en 124 (38,6%). El 82,5% eran pacientes con neoplasias hematológicas, ingresados principalmente para estadiaje y/o tratamiento (40,8%) o por complicaciones infecciosas (25%).
El 92,5% de los positivos presentaban desnutrición, siendo moderada-grave en el 47,5%. El 33% tenían pautadas dietas hipocalóricas (menos de 1.500 kcal). El déficit calórico inicial respecto al gasto energético total estimado fue de -156 kcal. Tras la valoración inicial, la mayoría sólo precisó modificaciones en la dieta oral (48,3%) o SNA con suplementos (24,6%). Con esta intervención el porcentaje de pacientes que alcanzaron el 90% de sus requerimientos calóricos aumentó del 48,1% al 69% (p = 0,01). La ingesta media diaria se incrementó un 22%, pasando de 1.331,8 Kcal (DE 553,2) y 57 g de proteína (DE 25,07) a 1.634,8 Kcal (DE 519,09) y 69,8 g de proteínas (DE 23,3), en 1 semana.
Conclusiones: La instauración del cribado nutricional al ingreso en Hematología, permite una actuación precoz sobre los pacientes desnutridos o en riesgo. El sistema implantado ha demostrado un incremento en la ingesta, con una mejor adaptación del tratamiento nutricional a los requerimientos, situación funcional y preferencias personales del enfermo.
P111 Efecto de dos prebióticos en la prevención de la diarrea en pacientes con cáncer ginecológico tratadas con radioterapia abdominal: estudio randomizado doble ciego
Cristina Velasco Gimeno1, Laura Frías Soriano1, Leandra Parón1, Cristina de la Cuerda Compés1, Irene Bretón Lesmes1, Miguel Camblor Álvarez1, Miguel A. Lozano2, Pilar García-Peris1
1Unidad de Nutrición. Hospital General Universitario Gregorio Marañón.
2Servicio de Oncología Radioterápica. Hospital General Universitario Gregorio Marañón.
Objetivo: Una de las complicaciones más frecuentes de la radioterapia abdominal (RA) es el síndrome intestinal, que ocurre en más del 80% de los pacientes. La diarrea es una de las manifestaciones clínicas más prevalentes, que afecta negativamente a la calidad de vida (CV). Evaluar la efectividad de dos prebióticos en el número y la consistencia de las deposiciones durante la RA y su impacto en la CV.
Material y métodos: Estudio aleatorizado doble ciego en pacientes con cáncer ginecológico tratadas con RA (29 sesiones, 50 Gy) tras cirugía. Las pacientes se distribuyeron en dos grupos, prebiótico (n = 20), placebo (n = 19). El primer grupo recibió 12 g/día de una mezcla de fibras prebióticas (50% FOS/ 50% inulina) y el grupo placebo 12 gr de maltodextrina, desde 7 días del inicio de la RA hasta 3 semanas después de finalizado el tratamiento. Las pacientes completaron un registro diario el n.o y la consistencia de deposiciones (escala de Bristol); que varía del 1 al 7, siendo el 7 la consistencia más patológica. Los datos están expresados en mediana (rango). Para evaluar la CV se utilizó el cuestionario EORTC-QLQ-C30 al inicio y al final de la radioterapia. El estudio estadístico incluyó los test U de Mann-Whitney.
Resultados: Se incluyeron 39 pacientes con 60,3 años (36-78). El no dep/día durante la RA aumentó en ambos grupos: prebiótico de 1,9 a 2,3 y placebo de 1,8 a 2,3.
En el grupo placebo se observó un aumento no significativo del no de depociones de consistencia 6-7. En el grupo prebiótico no se observó empeoramiento y presentó una tendencia a la disminución del no de deposiciones de consistencia 7. Con respecto a la CV, para las pacientes del grupo placebo, el síntoma con mayor puntuación al inicio del tratamiento fue el insomnio y al final del tratamiento la diarrea, mientras que en las pacientes del grupo prebiótico el síntoma con mayor puntuación en ambas evaluaciones fue el insomnio.
Conclusiones: Esta mezcla de prebióticos puede tener un efecto positivo sobre la consistencia de las deposiciones en pacientes tratadas con radioterapia abdominal y una repercusión positiva sobre la calidad de vida.
P112 Prevención de la mucositis oral secundaria a los tratamientos antineoplásicos en el cáncer de cabeza y cuello mediante suplemento con glutamina oral
Jose Luis Pereira Cunill1, Jeronimo Pachón Ibáñez2, Juana Parejo Campos1, Julia Fraile Bustos1, Begoña Quintana Angel2, Pilar Serrano Aguayo1, Maria José Ortiz Gordillo2, Pedro Pablo García Luna1
1Unidad de Nutrición Clínica y Dietética (UGEN), Hospital Universitario Virgen del Rocío.
2Oncología Radioterápica, Hospital Universitario Virgen del Rocío.
Objetivos: Valorar la eficacia de la glutamina en la prevención de la incidencia de la mucositis oral secundaria a los tratamientos antineoplásicos en pacientes con cáncer de cabeza y cuello. Objetivos secundarios conocer en función del uso de la glutamina la incidencia de la odinofagia, de interrupciones de los tratamientos, la dosis de radioterapia en el momento de la aparición y conocer los requerimientos de analgesia y sonda nasogástrica.
Material y métodos: Estudio prospectivo de cohortes, de pacientes con carcinoma epidermoide de cabeza y cuello, tratados con radioterapia ± quimioterapia concomitante con intención radical o adyuvante a la cirugía. Se comparan 131 pacientes que reciben glutamina vía oral a una dosis de 10 mg /8 horas desde 7 días antes al inicio de la radioterapia y hasta la finalización de la .-misma frente a 131 pacientes que no la reciben.
Resultados: Los pacientes que no tomaron glutamina tuvieron una razón de riesgo 1,78 veces mayor que los que la tomaron de padecer mucositis, con un IC95% (1,01-3,16), p = 0,047. En lo referente a la odinofagia los pacientes que no tomaron glutamina tuvieron una razón de riesgo 2,87 veces mayor que los que la tomaron de padecerla, con un IC95% (1,62-5,18), p = 0,0003. El 19.8% de los pacientes que no tomaron glutamina interrumpieron el tratamiento frente al 6.9% de los pacientes que la tomaron, p = 0,002. La dosis media de radioterapia en el momento de aparición de la mucositis y de la odinofagia fue de 30,9 Gy y 29,8 Gy respectivamente en los que no tomaban glutamina y de 43,5 Gy y 40,1 Gy en los que tomaban glutamina, en ambos casos p < 0,001. En cuanto a requerimientos de soporte el 87,8% de los pacientes sin glutaminan precisaron analgesia frente al 77,9% de los pacientes con glutamina, p = 0,03 y sonda nasogástrica fue indicada en el 9,9% y 3,1% respectivamente, p = 0,02.
Conclusión: La glutamina oral en pacientes que reciben tratamientos antineoplásicos por carcinomas de cabeza y cuello, previene la incidencia de mucositis oral y odinofagia, retrasa la aparición de las mismas y disminuye las interrupciones de tratamiento y el uso de analgesia y sonda nasogástrica.
P113 Efecto de la nutrición parenteral cíclica en la parametrización de la disfunción hepática en pacientes con alimentación intravenosa
Jose Javier Arenas Villafranca1, Miriam Nieto Guindo1, Jimena Abilés1, Rocío Romero Domínguez1, Isabel Pérez García1, Margarita Garrido Siles1, Vicente Faus Felipe1
1Hospital Costa del Sol.
Objetivo: Evaluar el efecto de la Nutrición parenteral cíclica (NPc) en la disfunción hepática (DH) de pacientes con nutrición intravenosa.
Material y métodos: Se seleccionaron pacientes hospitalizados con NPc pautada por el equipo responsable de nutrición artificial durante 2012. Se excluyeron pacientes con patología hepática o fracaso renal previo. Como práctica general propia, todos los pacientes recibieron una solución de aminoácidos adicionados con taurina y emulsión lipídica basada en aceite de soja, MCT, aceite de oliva y de pescado. La composición de la dieta responde al cálculo individualizado para cada paciente según las recomendaciones de la ESPEN. No se excedió en ningún caso los 4 g/kg/d de glucosa ni los 1,5 g/kg/d de lípidos. Las variables estudiadas incluyeron: datos universales, diagnóstico de ingreso, indicación de la Nutrición parenteral (NP) y composición de la fórmula. Se analizaron también parámetros bioquímicos: Aspartato-aminotransferasa (GOT), alanilaminotransferasa (GPT), gammaglutamiltransferasa (GGT), fosfatasa alcalina (FA) y bilirrubina total (BT) mediante técnicas validadas, al inicio de la NP y semanalmente. Consistente con estudios previos la DH fue definida como: a)Colestasis: FA > 280 UI/L, GGT > 50 UI/L ó BT > 1,2 mg/dL; b) Necrosis hepática: GOT > 40 UI/L, GPT > 42 UI/L y c) Patrón mixto: FA > 280 UI/L, GGT > 50 UI/L ó BT > 1,2 mg/dL más GOT > 40 IU/L ó GPT > 42 UI/L.
Resultados: De un total de 240 pacientes con NP, se pautó NPc a 20 (8%) con edad media de 58 ± 14 años, e IMC de 25 ± 9. El diagnóstico principal fue pancreatitis aguda grave (20%). Todos fueron inicialmente tratados con nutrición continua, prescribiendo transición a infusión cíclica tras detectar alteración de los marcadores de DH. El tiempo transcurrido desde el inicio de la nutrición i.v. hasta pauta de infusión cíclica fue de 14 ± días. En la mayoría de los pacientes se infundió NPc durante 12 h con administración de suero glucosado durante el tiempo sin nutrición. La duración de la NPc fue de 13 ± 10días. Tras iniciar la NPc, al final del episodio de alimentación parenteral se observó mejoría de todos los parámetros de función hepática estudiados con diferencias estadísticamente significativas para la GPT(p = 0,042), la FA(p = 0,032) y la BT(p = 0,001) disminuyendo el porcentaje de pacientes con DH en 15% para aquellos con colestasis, en 8% para los casos de necrosis hepática y en 8% para DH de patrón mixto. Se observó también una asociación entre los días de duración de la NPc y el descenso de la BT.
Conclusiones: La perfusión cíclica de la NP parece ser objetivamente beneficiosa en el manejo de la DH asociada a nutrición intravenosa.
P114 Efecto sobre parámetros nutricionales, calidad de vida y fuerza de una fórmula enriquecida en vitamina D y hidroximetilbutirato en una muestra de pacientes ancianos
Daniel De Luis Roman1, Jose Luis Perez Castrillon1, Pablo Bachiller1, Olatz Izaola1, Beatriz de La Fuente1, Luis Cuellar1, Concepcion Terroba1, Tomas Martin1, Marta Ventosa1 Cristina Crespo1
1Centro de Investigación de Endocrinología y Nutrición Clínica. Hospital Universitario Rio Hortega.
Objetivos: El objetivo de nuestro trabajo fue evaluar el efecto del suplemento hiperproteico (22,4%) enriquecido en HMB (0,68 mg/100 ml) y vitamina D (5,7 ug/100 ml) en una muestra de pacientes ancianos con datos de desnutrición.
Material y métodos: Se reclutaron un total de 25 pacientes con algún dato de desnutrición (albúmina < 3 g/dl, disminución >5% del peso en 3 meses, >10% en 6 meses o IMC
Resultados: La edad media de los pacientes fue de 78,4 ± 7,4 años (9 varones y 16 mujeres). Los niveles de pre-albúmina (19,6 ± 6,9 vs 21,5 ± 7,8 mg/dl), transferrina (234,3 ± 63,9 vs 252,5 ± 56,8 mg/dl) y 25-OH vitamina D (18,8 ± 8,9 vs 29,8 ± 12,2 ug/dl) mejoraron en significativa tras 12 semanas de tratamiento. La mejoría del peso (54,6 ± 8,7 vs 57,2 + 8,3 kg:p.
Conclusión: La formula nutricional hiperproteica enriquecida en vitamina D y HMB mejora los niveles de prealbumina, transferrina y vitamina D, así como el peso, la masa magra y la fuerza prensora en ambas manos, con una clara mejoría de la calidad de vida en una muestra de pacientes ancianos.
P115 Complicaciones digestivas de dos fórmulas de inmunonutrición en hospitalizados
Luis Miguel Luengo Pérez1, 2, Alejandro Ruiz Jiménez1, Sara Guerra Martínez1, Ignacio Rasero Hernández1, Virginia Hernández Cordero1
1Hospital Universitario Infanta Cristina.
2Cátedra Vegenat de Dietética y Nutrición Clínica. Facultad de Medicina.Universidad de Extremadura.
Introducción: Las guías clínicas recomiendan (grado A) emplear fórmulas con inmunonutrientes en el postoperatorio de pacientes con tumores cervicales y digestivos. A pesar de que la diarrea es la complicación digestiva más frecuente de la nutrición enteral (NE) en pacientes hospitalizados, veníamos observando que los pacientes sometidos a cirugía oncológica maxilofacial presentaban con frecuencia estreñimiento.
Objetivos: Establecer la incidencia de complicaciones digestivas en pacientes tratados con dos fórmulas de inmunonutrición y una estándar.
Pacientes y método: Se evaluaron de forma retrospectiva 51 pacientes tratados con NE en tres grupos: A (n 19): postoperatorio de cirugía oncológica maxilofacial con Impact®; B (n 12): ídem con Atempero®; C (n 20): grupo control, neurológicos con fórmula normoproteica normocalórica con fibra (T-Diet Plus Standard®). Se recogió la mortalidad y la morbilidad digestiva. Se definió estreñimiento como ausencia de deposiciones durante tres días y diarrea como presencia de más de tres deposiciones en 24 horas. Se compararon los resultados de los tres grupos y dos a dos empleando el test de Chi cuadrado.
Resultados: Tres pacientes (15%) del grupo C fallecieron (ninguno en A ni B); dos pacientes (10%) del grupo C y ninguno de los grupos A y B tuvieron diarrea (uso concomitante de antibióticos de amplio espectro); seis pacientes (31,6%) del grupo A y ninguno de los grupos B y C tuvieron estreñimiento; dos pacientes (10%) del grupo C y ninguno del resto tuvieron vómitos. La comparación de la incidencia de estreñimiento entre los tres grupos y entre A y B resultó estadísticamente significativa (p = 0,003 y p = 0,03, respectivamente). La incidencia de diarrea, vómitos y la mortalidad no resultó significativa (p = 0,199, p = 0,199 y p = 0,085, respectivamente).
Conclusiones: Ambas fórmulas de inmunonutrición han sido en general bien toleradas, con una baja incidencia de complicaciones digestivas, comparado con una fórmula estándar empleada en pacientes neurológicos, si bien la distinta patología de base hace difícil compararlas, pero se empleó como control externo a la inmunonutrición. Entre ambas fórmulas con inmunonutrientes, sólo hubo diferencia en cuanto a la incidencia de estreñimiento, que fue significativa.
Conforme se incremente el número de pacientes tratados actualizaremos los datos
P116 Soporte nutricional en paciente esofagectomizado. Experiencia de 11 años
Josep Manel Llop Talaveron1, Maria Badía Tahull1, Leandre Farran Teixidor2, Elisabet Leiva Badosa1, Núria Virgili Casas3, Amaia Alcorta Lorenzo1, Eugenia Santacana Juncosa1, Ramon Jódar Masanés1
1Servicio de Farmacia. Hospital Universitari de Bellvitge.
2Servicio de Cirugía General y Digestiva. Hospital Universitari de Bellvitge.
3Servicio de Endocrinología y Nutrición. Hospital Universitari de Bellvitge.
Objetivos: Determinar criterios y limitaciones del soporte nutricional artificial en esofagectomizados durante 11 años en un hospital de tercer nivel.
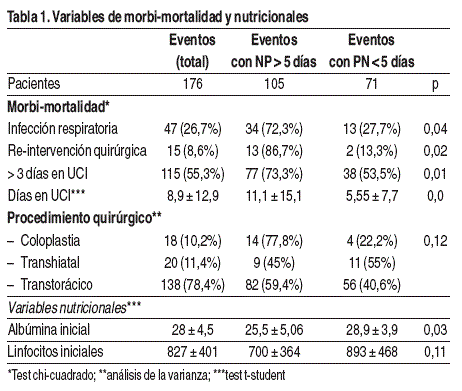
Material y métodos: Desde enero-2001 a enero-2012, de todos los pacientes esofagectomizados por cáncer se recogió: diagnósticos (estadio cáncer, tipo histológico), quirúrgicos (procedimiento, reintervención), nutricionales (peso, albúmina, linfocitos, soporte nutricional, días de nutrición parenteral (NP)), morbilidad (infección respiratoria, fístula), días en UCI, días de hospitalización y mortalidad. Se realizó un análisis univariante mediante t-student no apareado(variables continuas) y Chi-cuadrado(variables categóricas) para estudiar la asociación entre las variables y una duración de NP > 5 días. Análisis de la varianza oneway para la relación entre procedimiento quirúrgico y días de NP. Nivel de significación para p < 0,1.
Resultados: 176 pacientes (92,6% hombres), 59,7 ± 10,1 años. 102 (58%) adenocarcinomas, 73 (41%) tumores escamosos y 1 tumor del estroma gastrointestinal. 34,9% en estadio IIB. 46 pacientes recibieron exclusivamente nutrición enteral (NE) por yeyunostomía, 28 exclusivamente NP y 102 combinaron NE y NP. Ver tabla 1.
Conclusiones: En paciente esofagectomizado, la utilización de NP por un periodo superior a 5 días fue elevada (59,6%). El perfil de los pacientes con NP > 5 días fueron los que presentaban un peor estado nutricional basal, ingresos > 3 días en UCI, infección respiratoria y reintervención quirúrgica.
P117 Mejorar el control del diabético tipo 2 mediante grupos psicoeducativos en atención primaria
Noelia Victoria García-Talavera Espín1, Miguel Ángel Cervantes Cuesta2, Josefa Brotons Roman3, Pedro Brocal Ibáñez2, Pilar Villalba Martín4, Carmen Saura García4, Tomasa Sánchez Esteban3, Helena Romero López-Reinoso3, Ma José Delgado Aroca5 Dolores Sánchez Gil5
1Unidad de Nutrición. Hospital General Universitario Reina Sofía (Murcia).
2Centro de Salud Murcia-Bo El Carmen (Murcia).
3Centro de Salud Murcia-Infante (Murcia).
4Centro de Salud Puente Tocinos (Murcia).
5Centro de Salud Monteagudo (Murcia)
Objetivo: Los cambios en el estilo de vida mejoran el control de los diabéticos tipo 2, pero no sabemos cuales son las estrategias más eficientes para conseguirlo. El objetivo principal de este estudio fue medir el impacto de una actividad psicoeducativa grupal en atención primaria como herramienta de mejora en el autocontrol de la diabetes, mediante la reducción de las concentraciones de hemoglobina glicosilada (HbA1c), del índice de masa corporal (IMC) y de los factores de riesgo cardiovascular (FRCV).Se comparó el efecto terapéutico de una intervención psicoeducativa grupal (GSE) con una educación diabetológica convencional (GC).
Material y método: Se realizó un estudio cuasi-experimental(pre/postinterención) con grupo control no equivalente, sobre 72 pacientes diabéticos tipo 2, 36 hombres y 36 mujeres, con media de 63,08años, HbA1c media 6,98% e IMC medio 30,48 kg/m2, pertenecientes a los centros de atención primaria del Área VII de Salud: Murcia Este. Trabajo realizado coordinadamente por profesionales de Atención Primaria pertenecientes a la Unidad de Diabetes.El estudio se desarrolló en 3 fases:
1. Entrenamiento de conductores, selección pacientes, desarrollo de acciones formativas y recogida de datos preintervención.
2. Desarrollo de intervención, con componentes de educación, autoevaluación y retroinformación a los pacientes integrantes del GSE.
3. Recogida de datos postintervención. Variables recogidas: Sociodemográficas:edad,sexo,años de evolución de la diabetes, variables clínicas: peso (kg), talla (m), índice de masa corporal (IMC) (kg/m2),tensión arterial sistólica (mmHg), tensión arterial diastólica (mmHg), tipo de tratamiento: insulinización, tipo de insulinización, antidiabéticos orales,dieta,ejercicio y combinaciones de tratamiento; y variables analíticas: colesterol total (mg/dl), colesterol HDL (mg/dl), colesterol LDL (mg/dl), triglicéridos(mg/dl), HbA1c(%). Se compararon los resultados en ambos grupos, al inicio del estudio y tres meses tras terminar la acción formativa.Las variables cuantitativas se expresaron como la media ± desviación estándar y las cualitativas como porcentajes. Se establecieron comparaciones entre variables cualitativas mediante la χ2 de Pearson y la T de Student para variables cuantitativas, ambas con un grado de significación del 95%.
Resultados: El GSE presentó mayor reducción media de HbA1c, -0,51 ± 1,07 vs 0,06 ± 0,53% (p 0,003), mayor grado de cumplimiento de los objetivos de control óptimo de HbA1c, 80% vs 48% (p 0,005) y mayor reducción media de peso, -1,93 ± 3,57 vs 0,52 ± 1,73 kg (p 0,002), que el GC. También se objetivó una mejoría significativa de colesterol total, colesterol LDL, triglicéridos, tensión arterial sistólica y diastólica en GSE (todas las p).
Conclusiones: Los GSE de diabéticos tipo 2 consiguen una mejoría significativa de HbA1c, IMC y FRCV, y superan a la educación diabetológica convencional en el grado de cumplimiento de los objetivos de control óptimo de la diabetes. Debemos plantearnos cambios estructurales en nuestros programas asistenciales para introducir estos avances más eficientes en educación terapeútica de diabetes en atención primaria.
P118 Valoración del estado nutricional en pacientes con insuficiencia renal tratamiento con hemodiálisis crónica
Laura Frias1, Coral Montalban2, Victoria Luna3, Maria José Martínez-Ramírez4, Isabel Carrillo4, Maria Luisa Carrascal1, Irene Breton1
1Hospital Universitario Gregorio Marañón, Madrid.
2Hospital Universitario Marqués de Valdecilla, Santander.
3Hospital Universitario Virgen de las Nieves, Granada.
4Complejo Hospitalario de Jaén.
La desnutrición es frecuente en los pacientes con insuficiencia renal crónica en hemodiálisis y se asocia a una mayor morbimortalidad.
Objetivo: Conocer la prevalencia de desnutrición y sus posibles causas en pacientes con insuficiencia renal en hemodiálisis, procedentes de distintos hospitales españoles.
Métodos: Estudio multicéntrico, transversal. Sobre una muestra representativa se realizó una evaluación clínica, antropométrica y Valoración Subjetiva Global (VSG). Se excluyeron a los pacientes con hospitalización reciente. Se utilizaron los test de t-Student y Chi-cuadrado para comparar variables.
Resultados: Se evaluaron 87 pacientes (58,6% varones). La edad media fue de 65 (DS 15,57) años, el 32,2% tenía más de 75 años. La mediana de tiempo en hemodiálisis fue de 30 meses (rango 3-414). Patologías más prevalentes: patología vascular (52,9%), diabetes (31%) y depresión (14,9%). Ocho pacientes recibían suplementos nutricionales orales y uno nutrición parenteral intradialítica.
Veinte pacientes (23%) habían perdido peso en los últimos 3 meses (superior al 5% en 5p.) y 14 (16%) lo habían perdido en el último mes.
Un 14,9% presentaba un IMC ≤ 20 kg/m2; el IMC fue inferior a 22 kg/m2 en el 35,7% de los mayores de 65 años.
La VSG mostró los siguientes resultados: A: 62 p.; B: 24 p.; C: 1 p.
El 26,4% refería pérdida de apetito, más frecuente en pacientes con depresión. Trece pacientes referían dificultad para masticar, más frecuente en ancianos. La mayor parte no reconoció dificultades para tragar.
La anorexia se relacionó de manera significativa con la depresión, el sexo femenino, la pérdida ponderal, la desnutrición por VSG y la utilización de suplementos. La edad y la presencia de diabetes no se relacionaron con ninguno de los parámetros evaluados.
Conclusiones: Los pacientes en hemodiálisis crónica en nuestros centros tienen una edad avanzada y una elevada prevalencia de patología asociada, especialmente depresión, que se asocia con pérdida de apetito. La anorexia, la pérdida de peso y la desnutrición son frecuentes y merecen una evaluación y un tratamiento específicos.
P119 Los pacientes obesos morbidos candidatos a cirugía bariátrica con trastorno por atracon responden satisfactoriamente a la terapia cognitiva-conductual
Verónica Abilés1, Jimena Abilés1, Sonia Rodriguez-Ruiz2, María del Carmen Fernandez-Santaella2, Norberto Gándara1
1Hospital Costa Del Sol.
2 Departamento de personalidad, tratamiento y evaluación. Facultad de Psicología. Universidad de Granada.
Objetivo: Analizar los cambios en la psicopatología general y especifica de los pacientes con OM tras la aplicación de terapia cognitiva conductual (TCC) y evaluar diferencias entre pacientes con trastorno por atracón (TA).
Métodos: Se estudiaron 110 pacientes incluidos un protocolo de CB.
La TCC se aplicó en grupos de 10-12 pacientes cada/uno durante 12 sesiones (1 por semana) con duración de 120 minutos. La estructura de la TCC incluyó técnicas del comportamiento, educación nutricional, pauta de dieta hipocalórica y ejercicio físico.
Tanto al inicio como la final de la TCC se evaluó la psicopatología general (estrés, ansiedad, depresión, autoestima y calidad de vida-CV-) y la psicopatología especifica (trastornos de la conducta alimentaria y ansia por la comida) mediante test validados para la población española.
Resultados: Se incluyeron 110 pacientes (72% mujeres) con edad media de 41,3 ± 5,1 años e IMC: 46,2 ± 5,6.
El 55% de los pacientes presentaron TA. Basalmente estos pacientes presentaron significativamente mayor ansiedad y depresión y menor autoestima y CV que aquellos sin el trastorno (NTA) (p.
Mediante el análisis multivariante controlado por edad y sexo, se contrasta la efectividad de la CBT, independientemente de la presencia o no de BED.
Al finalizar la TCC el 40% consiguió una perdida de peso > 5%-10% del peso inicial.
Conclusiones: La TCC es efectiva en el tratamiento de la comorbilidad psicológica aún en aquellos pacientes con TA. Hay asociación entre la pérdida de peso y la mejoría de las psicocomorbilidades. Estas modificaciones podrían suponer una herramienta para lograr mayor adherencia al tratamiento postoperatorio y asegurar el éxito de la intervención.
P120 El rol de la desnutrición en la predicción de caídas en personas mayores que viven en la comunidad
P Jürschik, C Nuin, T Botigué
Facultad De Enfermería. Universidad Lleida.
Objetivos: Analizar el rol de la desnutrición en cuanto a la posible predicción de caídas en la población mayor comunitaria.
Material y métodos: Este estudio forma parte del análisis longitudinal de los datos obtenidos de la encuesta FRALLE (fragilidad en Lleida). La población la constituyeron los individuos de 75 años o más, no institucionalizados, con tarjeta sanitaria y residentes en viviendas unifamiliares. Para este estudio analizamos los datos recogidos del riesgo de desnutrición, las caídas y el miedo a caer en la valoración inicial y las caídas a los dos años. El estado nutricional se midió a través del test MNA-SF. Para el análisis estadístico se utilizó la prueba de chi-cuadrado.
Resultados: La muestra fue de 640 individuos, con una media de edad del 81,3% (DE: 5,0). El 39,7% eran hombres y 60,3% mujeres. El riesgo de desnutrición fue del 21,3%. En la valoración inicial, el miedo a caer y las caídas en el último año estaban asociados a riesgo de desnutrición (p < 0,001 y 0,009 respectivamente). Así mismo, los que presentaron miedo a caer y riesgo de desnutrición en la valoración inicial, presentaron mayor porcentaje de caídas a los dos años (p.
Conclusiones: El estudio indica que los sujetos que caen están a menudo más desnutridos que los que no caen. Asimismo, se observa que la desnutrición y el miedo a caer son factores importantes en la predicción de caídas.
P121 Valoración, soporte nutricional e indicación dietética en pacientes oncológicos ingresados
Lorena Arribas1, Eduard Fort1, Laura Hurtós1, Inmaculada Peiró1
1Institut Català D' Oncologia - L'Hospitalet.
Objetivo: Valorar el estado nutricional de los pacientes ingresados, el soporte nutricional y la prescripción de las dietas.
Material y métodos: Se realizó un corte transversal para valorar el estado nutricional de los pacientes ingresados en las plantas de oncologia y hematologia a través de la valoración global subjetiva generada por el paciente (VGS-GP). En esta valoración se incluyó la dieta más apropiada para la situación del paciente. Además se recogieron si llevaban soporte nutricional y de qué tipo. Paralelamente, se analizó el circuito de las dietas de los pacientes evaluados: la dieta que la unidad de nutrición consideró más apropiada al paciente era la que estaba pautada y si había algún error de transcripción de ésta hasta que era entregada al paciente en planta.
Resultados: Se evaluaron 46 pacientes 21 hombres y 25 mujeres. Tras la VGS-GP el 67,4% de los pacientes estaban desnutridos o en riesgo, de los cuales el 21,7% presentaba desnutrición severa. Entre los servicios de hematología y oncología los datos de desnutrición fueron similares siendo significativamente diferente en cuanto a desnutrición severa (17,4% vs 26,1% respectivamente) De acuerdo a la estancia hospitalaria, los pacientes ingresados < 10 días presentaron una desnutrición del 62% frente al 76,4% en paciente con estancia hospitalaria más larga.
A pesar del elevado porcentaje de desnutrición solo el 21,7% había sido consultado a la unidad de nutrición. En cuanto a la prescripción de las dietas, la mayoría de ellas (30/46) estaban bien indicadas y no se había producido ningún error en el proceso hasta su entrega. Hubo error en la indicación del 28,3% (13 indicaciones) de las dietas y se produjeron 3 errores en la transcripción entre la planta y el servicio de catering.
Conclusiones: Los pacientes ingresados presentan un alto grado de desnutrición. Esta cifra aumenta al prolongarse la estancia hospitalaria.
Es necesario la concienciación de los profesionales sanitarios de nuestro centro para realizar el cribado nutricional y la posterior consulta a la unidad de nutrición a los pacientes durante el ingreso.
Es importante la realización de sesiones de formación al personal de planta para la correcta indicación de las dietas.
P122 Pérdida de masa grasa asociada al status de vitamina D en pacientes obesos morbidos candidatos a cirugía bariátrica
Rocío Romero1, Jimena Abilés1, Isabel Pérez1, Ana Obispo1, Vicente Faus1, Norberto Gándara1
1Hospital Costa del Sol.
Objetivos: Estudiar la prevalencia de hipovitaminosisD en pacientes Obesos mórbidos (OM) candidatos a Cirugía Bariátrica (CB)y su asociación con factores predisponentes evaluando los cambios tras pérdida de peso preoperatoria.
Metodología: Desde enero 2011 a junio 2012, se incluyeron pacientes candidatos a CB que participaron del prograna pisconutricional preoperatorio.
Se recogieron sexo, edad y fototipo de piel,comorbilidad, hábitos dietéticos, peso, talla y masa grasa, porcentaje de peso y masa grasa perdidos y datos bioquímicos:calcio, fósforo, vitamina D (25-OH-D) y PTH séricos.
Se estratificaron los niveles de vitamina-D en normal (≥ 50 mmol/l), bajo (≤ 50 ≥ 30 mmol/l) y muy bajo(
Asimismo se examinó la relación entre la perdida de masa grasa y niveles séricos de vitamina D (25-OH-D).
Los datos se analizaron con el paquete estadístico SPSS versión 17.0.
Resultados: Se incluyeron 74 pacientes con edad media de 39,3 ± 8,1 años(77% hombres)con IMC medio de 46,2 ± 5,6. El 85% de los pacientes revelaron niveles muy-bajos de 25(OH)D y, aunque solo un 6% de estos presentó hiperparatiroidismo, hallamos una correlación significativa entre esta hormona y niveles de 25(OH)D (r = 0,42; P = 0,022). Los niveles de Ca sérico fueron normales en todos los pacientes y de fosfato en el 76% de ellos. No encontramos diferencias significativas entre el fototipo y niveles de 25(OH)D, ni correlación entre estos y la estación del año correspondiente.
Los pacientes con mayores niveles de masa grasa tienen menores niveles séricos de 25(OH)D (r = 0,43; p = 0,020), sin diferencias entre hombres y mujeres.
Tras pérdida ponderal, hallamos asociación significativa entre disminución de masa grasa y aumento de los niveles séricos de 25(OH)D (r = 0,35; p = 0,001).
Conclusiones: La hipovitaminosis D es altamente prevalente en los pacientes OM estudiados. Los niveles séricos mejoran tras pérdida de masa grasa lo que sugiere mayor disponiblidad plasmática. Dado el riesgo de hipervitaminosis no se recomienda suplementar empíricamente.
P123 Soporte nutricional por ostomía de alimentación en pacientes con neoplasia esofágica avanzada en tratamiento con quimio y radioterapia radical
Theodora Michalopoulou1, Patricia San José1, Glòria Creus1, Gloria Hormigo1, María Carmen Galán1, Ana Boladeras1, Carla Bettonica1, Rafael López-Urdiales1, Eva García-Raymundo1, Núria Virgili1
1Hospital Universitari Bellvitge.
Introducción: La neoplasia de esòfago y su tratamiento suponen una importante repercusión en el estado nutricional del paciente.
El abordaje multidisciplinar y la previsiòn de las complicaciones pueden mejorar la evolución de su enfermedad. Por estos motivos, en nuestro centro hospitalario se instauró un protocolo de manejo de los pacientes con neoplasia esofágica avanzada que incluye la colocación profiláctica de ostomias de alimentación previo al inicio del tratamiento radical con quimio y radioterapia.
Objetivos: Analizar la utilización de ostomias de alimentación en pacientes con neoplasia esofágica avanzada en el periodo 2010-2012 en nuestro centro.
Material y métodos: Pacientes diagnosticados de neoplasia esofágica avanzada, candidatos a tratamiento con quimio y radioterapia radical, en seguimiento por la Unidad de Nutrición y Dietética de nuestro centro. Se realiza colocación de sonda de gastrostomia o yeyunostomia, previo al inicio, según exista posibilidad de rescate quirúrgico.
Se han analizado las siguientes variables: edad, tipo histológico, ubicación de la sonda, energia máxima recibida por sonda, nutrición completa o parcial, duración de la nutrición enteral (NE) y complicaciones.
Resultados: Se han incluido 41 pacientes, con edad media de 62 años ( ± 8,6), de los cuales el 85,4% eran carcinoma escamoso. Al 92% se les colocó ostomia (51% gastrostomia, 41% yeyunostomia) y 8% sonda nasogástrica (SNG) o suplementación oral. El 83% recibieron la nutrición de forma completa por la ostomia, con una media de energia máxima de 2175 kcal/dia ( ± 392) y una duración mediana de 6,7 meses (RIQ 3,9-10,6). Un paciente (2,4%) recibió NE por SNG con un aporte de 2.500 kcal/dia durante un periodo de 2,66 meses. El 75% de los pacientes presentaron algún tipo de complicación (el 7,2% complicaciones mayores). Las causas de finalización de la NE fueron: 39% retirada de la sonda por recuperación de la via oral y 27% exitus. El 34% de los pacientes en el momento del análisis continúan con NE.
Conclusiones: La colocación de una ostomia de alimentación en los pacientes con neoplasia esofágica avanzada tributarios de tratamiento con quimio y radioterapia radical estaria justificada, debido a que constituyen la única via de alimentación de la mayoria de estos pacientes, y a que el tiempo de utilización es superior a 4-6 semanas (tal como indican las guias actuales).
P124 Evaluación nutricional de pacientes candidatos a transplante hepático
Gabriela Lobo Tamer1, Estefania Contreras del Paso1, Enrique Martínez Avecilla1, Angela Martínez Gómez1, Ma Victoria Muñoz1, Antonio Pérez de la Cruz1
1Hospital Universitario Virgen de las Nieves.
Introducción: Es habitual observar en pacientes candidatos a transplante de órganos trastornos de la composición corporal, especialmente pérdida de músculo esquelético, tejido adiposo y retención anormal de líquidos (ascitis y/o edemas), identificar pacientes en riesgo de desnutrición o ya desnutridos nos permitirá actuar de forma precoz, disminuyendo posibles complicaciones y el tan temido rechazo del injerto.
Objetivo: Valorar el estado nutricional (EN) de pacientes candidatos a transplante hepático (TH).
Material y métodos: Durante los años 2011 y 2012 se ha estudiado el EN de pacientes candidatos a TH, procedentes de las consultas de Hepatología (UGC de Digestivo y UGC de Cirugía General). A todos ellos se les realizó la valoración nutricional (VN) consistente en mediciones antropométricas: peso, talla, IMC, perímetro braquial (PB), pliegue cutáneo tricipital (PCT), abdominal (PCA) y subescapular (PCSe) y análisis de la composición corporal mediante bioimpedancia eléctrica (masa grasa, magra y ósea, agua corporal total), aunque esta última prueba carece de validez en presencia de líquido ascítico y/o edemas.
Las mediciones se realizaron siguiendo el protocolo de la Unidad y utilizando técnicas validadas.
Resultados: En nuestra Unidad realizamos la VN de 84 pacientes, de los cuales el 76,2% fueron varones de 54,1 ± 9,3 años, en este colectivo el diagnóstico más frecuente fue cirrosis hepática de origen enólico. El 23,8% fueron mujeres (54,6 ± 9,6 años), mientras que la cirrosis hepática fue de origen viral. Con respecto al EN, los varones presentaron disminución de las reservas de masa muscular y la grasa localizada a nivel subescapular y en las mujeres los parámetros más afectados fueron pliegue cutáneo tricipital y abdominal. La mayor parte de los pacientes no realiza actividad física o la misma es de una intensidad leve y duración corta, o que repercute de forma negativa en el mantenimiento de la masa corporal. La presencia de edema y ascitis es una constante en estos pacientes por lo que el análisis de la composición corporal carece de validez, no obstante observamos un aumento de las reservas grasas.
Conclusiones: Este colectivo de pacientes presenta desnutrición de tipo calórica-proteica lo que sumado a encefalopatías de repetición, repercute de forma negativa en la evolución de su enfermedad, aumentando el riesgo de recaídas e ingresos hospitalarios, disminución de la movilidad e incluso la muerte si no son transplantados dentro de cierto período de tiempo
P125 Densidad mineral ósea en pacientes con anorexia nerviosa: mejoría con el tratamiento dietético-nutricional
Inmaculada Ruiz Prieto1, Patricia Bolaños Ríos1, Ignacio Jáuregui Lobera1-2
1Instituto De Ciencias De La Conducta (ICC). Sevilla.
2 Universidad Pablo de Olavide. Sevilla.
Objetivos: La osteopenia y la osteoporosis son frecuentes y, a menudo, crónicas complicaciones de la anorexia nerviosa, provocando fracturas y aumentando el riesgo de fracturas a lo largo de la vida. Más del 50% de los pacientes con anorexia nerviosa presentan osteopenia u osteoporosis en el momento del diagnóstico. El objetivo del presente trabajo fue determinar la mejoría en la densidad mineral ósea (DMO) de un grupo de pacientes con anorexia nerviosa una vez establecido el correspondiente tratamiento dietético-nutricional.
Materialy Métodos: Estudio prospectivo en el que a un total de 25 pacientes con anorexia nerviosa (mujeres; edad media = 21,08) les fue determinada su DMO, mediante DXA (dual-energy X-ray absorptiometry) al inicio del tratamiento y tras la recuperación y estabilización de un IMC normal, además de la normalización de su función menstrual (tiempo medio entre mediciones DMO = 12,50 meses).
Resultados: En el momento de la medición inicial, el 16,67% de las pacientes presentaban osteopenia y el 83,33% restante osteoporosis. Tras la normalización del IMC y de la función menstrual, el 28,57% de las pacientes presentaban una DMO normal para su edad, un 23, 81% permanecían en situación de osteopenia y el 47,62% seguían mostrando osteoporosis (χ2 = 6,084; p < 0,05). El cambio observado en L2 y L3 no resultó significativo, mientras que sí lo fue el producido en L4 (p < 0,01) y en la DMO promedio (p < 0,05).
Conclusiones: El tratamiento dietético-nutricional en pacientes con anorexia nerviosa y afectación ósea, tanto desde el punto de vista de la normalización de su ingesta como desde el punto de vista de la suplementación (calcio y vitamina D) resulta imprescindible. Otras estrategias terapéuticas de uso habitual, como por ejemplo la terapia con estrógenos, no han mostrado eficacia en la recuperación de la DMO de estos pacientes.
P126 Características de los pacientes con sensibilidad al gluten atendidos en consulta de Nutrición
Olaia Diaz Trastoy1, Miguel Angel Martínez Olmos1, Blanca Leticia Rodríguez Cañete1, Iria Adriana Rodríguez Gómez1, Cristina Guillín Amaerelle1, Diego Peteiro González2, Felipe Casanueva Freijo1, Roberto Peinó García1, Aurelio Martís Sueiro1, Paula Andújar Plata1
1Servicio de Endocrinología y Nutrición. Complejo Hospitalario Universitario de Santiago de Compostela.
2Sección de Endocrinología y Nutrición. Hospital Sierrallana, Torrelavega. Cantabria.
Introducción: La enfermedad celíaca (EC) es un trastorno inflamatorio del intestino delgado de origen autoinmune. La prevalecia es mayor en pacientes con otras enfermedades autoinmunes como la diabetes mellitus tipo 1 ( DM1), tiroidopatias autoinmunes, enfermedad de Addison y en muchas ocasiones aparece asociada a trastornos de la conducta alimentaria (TCA).
Objetivo: Describir nuestra experiencia clínica sobre la EC, y revisar brevemente las endocrinopatías y trastornos nutricionales asociados a ella.
Material y métodos: Estudio descriptivo retrospectivo de una serie de 20 pacientes con EC (edad media al diagnóstico de 36,5, 13 mujeres) vistos en nuestra consulta, bien para control de su endocrinopatía de base y/o valoración nutricional.
Resultados: Según la patología endocrinológica: -5 de los pacientes (100% mujeres) padecían TCA, -2 DM-1 (100% mujeres), -1 paciente padecía DM-2. También se encontraron en nuestra serie otras patologías endocrinológicas como bocio multinodular (1), adenoma de paratiroides (1) o hipotiroidismo autoinmune (1). Un paciente fue conocido en nuestro servicio por precisar Nutrición Parenteral Total (por oclusión intestinal). Otro fue remitido a nuestro servicio por presentar datos analíticos de malnutrición.
Otras enfermedades relacionadas con EC: 1 paciente con linfoma gástrico tipo MALT, y otro paciente con dermatitis herpetiforme
En cuanto a sintomatología: -IMC al diagnóstico en los que estaba registrado en la historia clínica (11) era de 18.9. -Anemia ferropénica/ferropenia: en 12 pacientes. -Diarrea/Esteatorrea: 13 pacientes. -Hipoglucemias: 2 pacientes - Obstrucción intestinal: 1 paciente (linfoma MALT)
Diagnóstico: - test serológicos: de todos los pacientes: 9 Ac anti-endomisio negativos, 6 anti-transglutaminasa negativos, 7 con antigliadina IgA negativos. - HLA compatible con EC: 8 . - Estudio inmunofenotípico sobre linfocitos T en biopsia (a 7 pacientes), siendo "positiva" en 5 de ellos y en 1 con intensa linfocitosis atípica (linfoma MALT). - Biopsia duodenal: 2 pendientes de ella, 1: presenta duodenitis crónica, 2: marsh-0, 4: marsh-3a, 5: marsh-3b, 6: marsh-3c.
Conclusiones: La EC es una patología que por su prevalencia y asociación con diferentes endocrinopatías y alteraciones nutricionales habrá de ser tenida en cuenta en la práctica clínica diaria. Además la mayor parte de los pacientes adultos son oligoasintomáticos, dificultando el diagnóstico, lo que obliga a aumentar la sospecha clínica y mejorar los métodos de cribado. Los tests serológicos son una buena herramienta, aunque sean negativos si existe una alta sospecha será necesario la toma de biopsias para el diagnóstico definitivo.
P127 Características y resultados a medio plazo de los pacientes sometidos a cirugía bariátrica en seguimiento en consultas monográficas de la Unidad de Obesidad
Néstor Benítez Brito1, José Gregorio Oliva García1, María José Palacios Fanlo2, María Isabel Díaz Méndez1, Francisca María Pereyra-García Castro1, José Pablo Suárez Llanos1, Enrique Palacio Abizanda1
1Servicio de Endocrinología y Nutrición. Unidad de Nutrición y Dietética. Hospital Universitario Nuestra Señora De Candelaria.
2Servicio de Cirugía y Digestivo II. Hospital Universitario Nuestra Señora De Candelaria.
Objetivos:
1. Analizar las comorbilidades de los pacientes intervenidos en nuestro medio.
2. Valorar los resultados de la cirugía bariátrica a largo plazo en términos de porcentaje de sobrepeso perdido (PSP).
Material y métodos: Se revisaron retrospectivamente las historias clínicas de los pacientes intervenidos que acudieron a revisión en consultas monográficas de obesidad mórbida en nuestro centro hospitalario durante el periodo enero 2012-junio 2012. Se recogieron las siguientes variables: fecha de la intervención, IMC (inicial, preoperatorio y a los 3, 6, 12, 24, 36 y 48 meses tras la cirugía), tipo de cirugía efectuada, existencia de seguimiento previo a la intervención en nuestra Unidad y presencia de comorbilidades preoperatorios (diabetes, HTA, dislipemia, cardiopatía isquémica y SAHOS). Se efectuó análisis descriptivo de las variables anteriores utilizando el programa SPSS versión 19. Se comparó el porcentaje de sobrepeso perdido (PSP) según la técnica quirúrgica empleada (T-Student para muestras independientes).
Resultados: Se recogieron datos de 124 pacientes intervenidos entre 2003 y 2012. Técnica quirúrgica: by-pass gástrico (75,8%), gastroplastia vertical (24,2%). Comorbilidades preoperatorias: diabetes (15,3%), HTA (45,2%), dislipemia (23,4%), cardiopatía isquémica (0.8%), SAHOS (6.5%). IMC inicial: 47,1 ± 7,2 kg/m2; IMC precirugía 47,1 ± 6,6 kg/m2 (en el grupo de pacientes seguido en nuestra Unidad previamente a la intervención hubo una reducción del IMC de 1,2 ± 6,7 kg/m2, en tanto que en los no seguidos se produjo un aumento de 1,8 ± 6,6 kg/m2, siendo esta diferencia estadísticamente significativa -p = 0.026-). PSP a los 3 meses: 33,3 ± 12%; a los 6 meses: 48,8 ± 13,1%; a los 12 meses: 63,7 ± 16%; a los 24 meses: 65 ± 17,5%; a los 36 meses: 62,4 ± 18,2%; a los 48 meses: 55,8 ± 19,9%. No se encontraron diferencias en el PSP según la técnica quirúrgica empleada.
Conclusiones:
1. Los pacientes sometidos a control endocrinológico y nutricional previamente a la intervención llegan en mejores condiciones a la cirugía (menos IMC).
2. El PSP alcanza su acmé al cabo de 1 año, se mantiene estable hasta el tercer año y posteriormente parece producirse un aumento progresivo del peso; c) con un seguimiento de 4 años, no encontramos diferencias significativas en el PSP según la técnica quirúrgica empleada.
P128 Utilidad de la Valoración Subjetiva Global en el despistaje y seguimiento del estado nutricional en pacientes sometidos a trasplante de progenitores hematopoyéticos (TPH)
Ana Artero Fullana1, Blanca Moreno Leal1, Miriam Moriana Hernández1, María de las Heras Muñoz1, Miguel Civera Andrés1, Juan Carlos Hernández Boluda2, Alfonso Mesejo Arizmendi3, José Francisco Martínez Valls1
1Servicio de Endocrinología y Nutrición. Hospita Clínico Universitario De Valencia.
2Servicio de Hematología-Oncología. Hospita Clínico Universitario De Valencia.
3Servicio de Medicina Intensiva. Hospita Clínico Universitario de Valencia.
Objetivo: Los pacientes sometidos a trasplante de progenitores hematopoyéticos (TPH) tienen un riesgo elevado de presentar desnutrición, tanto en la fase previa al trasplante como una vez realizado; por lo que es necesaria la valoración y el seguimiento nutricional en las distintas fases del tratamiento. Nuestro objetivo fue estudiar la prevalencia de desnutrición de los pacientes sometidos al TPH del Servicio de Hematología de nuestro hospital, en las distintas fases del proceso de hospitalización mediante un método de despistaje sencillo, válido y fiable como es la Valoración Subjetiva Global (VSG).
Material y métodos: Estudio observacional, descriptivo, longitudinal y prospectivo realizado en un total de 10 pacientes sometidos a TPH (6 autogénicos, 3 trasplantes de cordón umbilical y 1 alogénico; de marzo a junio de 2012). La VSG se realizó en tres ocasiones (el día de ingreso antes de la fase de acondicionamiento o fase 1, el día previo al trasplante o fase 2 y al alta hospitalaria o fase 3).
Resultados: Un 44,4% de los pacientes estudiados en la primera fase, presentaban buen estado nutricional (VSG-A), el 55,6% sospecha de desnutrición o desnutrición moderada (VSG-B) y no se detectó a ningún paciente con desnutrición grave (VSG-C). En la segunda y tercera fase, destaca la ausencia de pacientes bien nutridos y una mayor tasa de desnutrición; presentando el día previo al trasplante desnutrición grave el 66,7% y desnutrición moderada el 33,3% de los pacientes, y al alta hospitalaria desnutrición grave el 44,4% y desnutrición moderada el 55,6% de ellos. Así, la gravedad de la desnutrición fue mayor al realizar el TPH que al alta hospitalaria.
Conclusiones: El paciente sometido a TPH es un paciente con elevado riesgo de desnutrición, siendo necesaria su evaluación nutricional al ingreso hospitalario y su posterior control evolutivo, y así realizar una adecuada intervención nutricional.
P129 Sistematización de la asistencia nutricional de los pacientes de la unidad de oncología y hematología de un Hospital Universitario
Ana Maria Trigo Fonta1, Keith Mustafa Borges2, Gabriela Lobo Tamer1, Enrique Francisco Martinez Avecilla1, Maria Victoria Muñoz Hernandez1, Angela Martinez Gomez1, Estefania Contreras del Paso1, Silvia Sanchez Hernandez1, Francisco Javier Leyva Jimenez1
1Hospital Virgen de las Nieves.
2Hospital Universitário Professor Edgard Santos.
Introducción: El paciente oncológico tiene un riesgo elevado de malnutrición debido, por un lado, a las características de la enfermedad de base, y por otro, a los tratamientos aplicados. Cuando existe posibilidad de malnutrición en un paciente, es fundamental la valoración de su ingesta dietética, sobre todo mediante el registro dietético de 24 horas, así como del gasto energético y de las pérdidas de macro/micronutrientes. La valoración del estado nutricional consiste en la cuantificación de los depósitos energéticos y su contenido proteico, con el objetivo de determinar la presencia o el riesgo de malnutrición por defecto (desnutrición) o por exceso (obesidad) y aportar herramientas preventivas y terapéuticas en los casos en que sea necesario.
Objetivo: Establecer la rutina de asistencia nutricional de los pacientes ingresados en las unidades de oncología y hematología de un Hospital Universitario.
Metodología: Este estudio es longitudinal-descriptivo y se realizó con 35 pacientes de las unidades de oncología y hematología. Las técnicas utilizadas fueron. Clasificación de los pacientes a partir de niveles de asistencia (determinados previamente a través de su observación), entrevista nutricional, antropometría y registro alimentario. Los Niveles de Asistencia de los pacientes fueron clasificados de 1 a 3 conforme el perfil clínico y nutricional: Nivel 1 (N1) Pacientes bien nutridos, sin riesgo nutricional y sin necesidad de dieta especifica o Sobrepeso sin comorbilidades, Nivel (N2) Riesgo nutricional, sobrepeso, obesidad con comorbilidades y buena aceptación de la dieta, Nivel 3 (N3) riesgo nutricional con baja aceptación de la dieta, desnutrición, terapia Nutricional (Enteral o Parenteral).
Semanalmente, a partir del listado de los pacientes ingresados se realizaba la evaluación nutricional (anamnesis nutricional e historia clínica) de los nuevos ingresos y su respectiva clasificación según el nivel de asistencia, determinando el total de visitas semanales para su seguimiento. Durante el seguimiento del paciente se realizaba la entrega del registro alimentario (solo a aquellos que presentaban baja aceptación de la dieta), además de realizarse la antropometría y valoración nutricional.
P130 Patrón de dieta mediterránea en pacientes con bronquiectasias: influencia sobre síntomas depresivos y ansiosos. Estudio multicéntrico
Gabriel Olveira1, Casilda Olveira1, Francisco Espíldora1, Rosa Giron2, Miguel Angel Martínez3, Montserrat Vendrel4, Nuria Porras1, David Palao1, Gerard Muñoz-Castro4
1Hospital Regional Universitario Carlos Haya Malaga.
2Hospital la Princesa. Madrid. Servicio de Neumología.
3Hospital la Fe. Valencia. Servicio de Neumología.
4Hospital Josep Trueta. Girona. Servicio de Neumología.
Este estudio ha sido financiado parcialmente por una ayuda de la FUNDACIÓN SEPAR y un convenio de colaboración con VEGENAT SA.
Antecedentes: Los patrones dietéticos, podrían modular la presencia de síntomas depresivos y ansiosos en enfermedades respiratorias crónicas.
Objetivos: Describir los hábitos dietéticos de los pacientes con bronquiectasias mediante la adherencia al patrón de dieta mediterránea; Valorar si este patrón de dieta mediterránea se asocia a la sintomatología ansioso-depresiva en pacientes con bronquiectasias (BQ) y con variables clínicas y demográficas.
Material y métodos: Estudio trasversal de casos diagnosticados de BQ mayores de 16 años de cuatro hospitales españoles con consultas específicas de bronquiectasias. Se analizaron datos clínicos (reagudizaciones, broncorrea, colonizaciones, historia de comorbilidades), antropométricos IMC, radiológicos (score Bahlla), espirométricos (FEV1%), cribado de depresión y ansiedad (HADS), cuestionario de dieta mediterránea (Predimed), datos demográficos (estudios, situación laboral y civil).
Resultados: se reclutaron 207 sujetos ; edad 57,2 (18,1) varones 37,2%. Los parámetros respiratorios fueron : Broncorrea diaria (cc) 21,8 (25,6); FEV1% 68,3 (22,2); Parámetros radiológicos Bhalla 11,53 (7,39); la Puntuación score dieta mediterránea (Predimed) fue de 7.9 (2.1). El IMC medio: 25,07 (4,4). 37 (18%) pacientes presentaron puntuaciones muy elevadas (≥ 11) en la sintomatología ansiosa y 26 (13%) en depresiva depresiva. No se encontraron diferencias en la puntuación Predimed en función de la clasificación por espirometría, IMC, adherencia al tratamiento, presencia de diabetes o HTA, colonizaciones, reagudizaciones nivel de estudios o estado civil. Sin embargo, las personas con síntomas depresivos y/o ansiosos severos tuvieron puntuaciones significativamente menores que el resto. Se observaron correlaciones del cuestionario positivas con la edad y negativas con la puntuación Bahlla.
Conclusiones: la adherencia al patrón de dieta mediterránea fue moderada a baja. Una mayor puntuación se asoció a mayor edad. Las personas con síntomas severos de depresión y ansiedad según HADS presentan peor puntuación en el cuestionario de dieta mediterránea.
P131 El enfermo renal y la necesidad de una educación alimentaria
Tamara Monedero Saiz1, Maria Bienvenida Gómez Sänchez1, Noelia Victoria García-Talavera Espín1, Antonia Inmaculada Zomeño Ros1, Mercedes Nicolás Hernández1, Carmen Sánchez Álvarez1, Enrique Fernández Carbonero2, Leonardo Virgüez Pedreros2
1HGU Reina Sofía (Murcia).
2Clínica de Diálisis Hocasa, Fresenius (Murcia).
Una alimentación adecuada con unas prácticas dietéticas específicas resulta fundamental en el paciente con insuficiencia renal crónica en diálisis, y como tal ha de formar parte de su tratamiento.
Objetivos:
1. Evaluar cumplimiento de la dieta, relación con su entorno social, conocimiento de la enfermedad y actitud frente a esta.
2. Valorar la necesidad de una intervención educativa en su alimentación.
Material y métodos: Estudio transversal descriptivo: diseño de una encuesta de 11 apartados relacionados con la alimentación (varios puntos cada uno) con respuesta dicotómica. Cuestionario respondido por 65 pacientes y posterior análisis descriptivo de la frecuencia a cada uno de los puntos.
Resultados: Percepción de la enfermedad, 81,5% de los pacientes conocen su enfermedad; un 53,8% creen que no les hace falta seguir una dieta específica. Conocimiento de la dieta y su seguimiento, el 78,5% conocen la dieta, el 81,5% ha entendido los consejos dietéticos, un 38,5% piensa que son difíciles de seguir y un 49,2% refiere que alguien le ayuda a llevarla a cabo.
El 41,5% está limitado por la dieta.
Alimentos y frecuencias de consumo; el 83,1% de los pacientes conoce los alimentos que puede tomar y los que debe restringir,sin embargo un 66,2% come verduras variadas y un 64,6% una ensalada completa.
Hábitos dietéticos adecuados a la IRC: el 58,5% de los enfermos realizan 3 o menos comidas al día. El 73,4% de los encuestados remojan las verduras, el 70,3% remojan las legumbres y las patatas. El 64,1% de los enfermos beben agua según diuresis.
Conclusiones:
- Pese a ser conscientes de su patología, muchos enfermos creen que no deben seguir una alimentación específica si ya siguen un tratamiento médico. La mayoría conocen las pautas alimentarias pero no las llevan a cabo.
- Un gran porcentaje se sienten limitados por la dieta y necesitan alguien que les ayude y apoye para cumplirla.
- Se evidencia la necesidad de una actuación educativa por la Unidad de Nutrición que garantice el manejo correcto de su alimentación y la autonomía de estos pacientes.
P132 Educación nutricional en familias de pacientes con trastornos de la conducta alimentaria. Un ejemplo de resultados en la elección de alimentos
Inmaculada Ruiz Prieto1, Patricia Bolaños Ríos1, Ignacio Jáuregui Lobera1-2
1Instituto De Ciencias De La Conducta (ICC). Sevilla.
2Universidad Pablo de Olavide. Sevilla.
Objetivos: Recientemente, se ha informado de que la elección de alimentos de los familiares de pacientes con trastornos de la conducta alimentaria (TCA) no es adecuada teniendo en cuenta un modelo saludable de hábitos alimentarios. El objetivo de este estudio fue analizar cómo las condiciones de trabajo se relacionan con las estrategias de afrontamiento en la elección de alimentos por parte de padres y madres de pacientes con TCA y por parte de otros con hijos sanos. Además, se analizaron las diferencias en dichas estrategias entre los dos tipos de padres y madres trabajadores.
Material y métodos: Un total de 80 trabajadores, padres (n = 27) y madres (n = 53) de pacientes con un TCA (n = 50) y de descendientes sanos (n = 30) fueron entrevistados. La edad media fue de 43,57 ± 5,69 y todos ellos tenían ingresos anuales moderados. Las estrategias de afrontamiento en la elección de alimentos utilizados por los padres y madres (cuando ambos trabajan) de cara a integrar las exigencias del trabajo y la familia, se midieron por medio de 22 cuestiones incluidas en cinco categorías.
Resultados: Teniendo en cuenta las estrategias de afrontamiento en la elección de alimentos, los familiares de los pacientes con TCA (asistentes regularmente a consulta junto con los pacientes) muestran mejores habilidades que los familiares de hijos sanos. El hecho de preparar más comidas en casa y menos comida rápida como comida principal son buenos ejemplos de esas mejores estrategias, así como el hecho de perder menor número de desayunos y almuerzos a causa del conflicto trabajo-familia, picoteando con menos frecuencia y con menos excesos en la ingesta tras perder alguna comida.
Conclusiones: El esfuerzo terapéutico para mejorar las elecciones de alimentos de los familiares de los pacientes con TCA, sobre todo cuando el padre y la madre trabajan, son un punto clave para mejorar los hábitos alimentarios de los pacientes con TCA, contribuyendo así a un mejor resultado del proceso terapéutico.
P133 Nutrición parenteral en el transcurso de brote agudo de enfermedad inflamatoria intestinal en un hospital general
Enrique Pérez-Cuadrado Robles2, Paloma Bebia Conesa2, Noelia Garcia-Talavera Espin1, Tamara Monedero Saiz1, Mercedes Nicolas Hernandez1, Maria Bienvenida Gomez Sánchez1, Sánchez Álvarez Carmen1
1Hospital General Universitario Reina Sofia. Unidad de Nutricion. Murcia,
2 Hospital General Universitario Jose Ma Morales Meseguer. Servicio de Aparat Digestivo. Murcia
Objetivos: Valorar la necesidad de NP y su indicación concreta durante el brote agudo de la EII así como la evolución nutricional de estos pacientes según parámetros analíticos.
Material y métodos: Durante años 2010-2012 la unidad de nutrición asiste a 470 pacientes con NP, de los cuales 21 su causa era un brote agudo de EII. El 61,9% eran hombres y 38,1% mujeres, siendo el 47% colitis ulcerosa (CU) y 52,4% enfemedad de Crohn (EC). En el hospital han ingresado 112 pacientes (edad media de 38,61 años y estancia media de 12,13 días.) con EII (59 EC, 53 CU) de los que 21 requirieron la NP.
Para lo cual se recogen datos bioquimicos antes y después de la NP y su IMC reflejando su estado nutricional. Sexo Edad IMC Subtipo EII
61,9% hombres 32,95 ± 14,64 21,27 ± 6,64 47,6% CU 38,1% mujeres 52,4%EC
Resultados: La duración media de la NP ha sido 13,81 días y su indicación más frecuente la rectorragia seguida de absceso/fistula; postoperatorio; no observandose complicaciones graves derivadas de la misma salvo una candidiasis sistémica en una paciente que preciso >60 días de NP y sólo una hipoglucemia. Se ha objetivado que todos los pacientes tienen de base una situación de malnutrición proteica y que tras la NP todas las malnutriciones proteicas iniciales graves (19%) han mejorado a leve o moderada. La proporción de malnutriciones proteicas leves y moderadas ha sido no significativa antes y después de la NP ( 42,9% a 38,1% en las leves; 33,3% a 38,1% en las moderadas) estando influidos estos resultados probablemente por procesos ajenos a la NP (complicaciones propias de la EII ).

Conclusiones: La NP tiene su indicación establecida durante el brote agudo de la EII, estando la gran mayor parte de estos pacientes en situación de malnutrición leve/moderada, viendose mucho mas beneficiados de la NP cuanto mayor es el grado de malnutrición.