My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Nutrición Hospitalaria
On-line version ISSN 1699-5198Print version ISSN 0212-1611
Nutr. Hosp. vol.29 n.4 Madrid Apr. 2014
https://dx.doi.org/10.3305/nh.2014.29.4.7275
DOI:10.3305/nh.2014.29.4.7275
Cribado nutricional; control de la desnutrición clínica con parámetros analíticos
Nutritional screening; control of clinical undernutrition with analytical parameters
José Ignacio de Ulíbarri Pérez1, Guillermo Fernández2, Francisco Rodríguez Salvanés3 y Ana María Díaz López4
1Director del Proyecto CONUT.
2Unidad de Información Clínico-Asistencial. Servicio de Admisión y Documentación Clínica. Hospital Universitario de La Princesa. Madrid.
3Instituto de Investigación Sanitaria Princesa. Hospital Universitario de La Princesa. Madrid.
4Jefe del Servicio de Análisis Clínicos. Hospital Universitario de La Princesa. Madrid. España.
Dirección para correspondencia
RESUMEN
Objetivo: Actualizar el cribado nutricional.
La alta prevalencia del desequilibrio nutricional que genera la Desnutrición Clínica (DC), especialmente en hospitales y residencias asistidas, obliga al uso de herramientas de cribado y a controlar su evolución para combatirla sobre la marcha.
La DC deriva menos de la carencia nutricional que de los efectos de la enfermedad y sus tratamientos, pero los actuales sistemas de cribado buscan más la desnutrición ya establecida que el riesgo nutricional existente.
Las alteraciones metabólicas del equilibrio nutricional que constituyen la trofopatía se pueden captar en el plasma sin demoras, automáticamente, permitiendo rectificar actitudes terapéuticas demasiado agresivas o complementarlas con el adecuado soporte nutricional.
Con los sistemas manuales de cribado, solo pasados días o semanas se evidenciarán, tardíamente, los cambios somáticos expresivos de esa desnutrición.
La concentración de la albúmina plasmática es un parámetro muy valioso en el control nutricional. Su disminución, cualquiera que sea la causa, expresa un posible déficit pero también el riesgo nutricional a que se ve sometida la célula, antes de que la desnutrición se manifieste somáticamente.
La precocidad de la detección del riesgo nutricional, anticipándose a la desnutrición y su gran capacidad pronóstica hacen de las herramientas basadas en parámetros analíticos, el procedimiento más útil, ergonómico, seguro y eficiente para el cribado y pronóstico nutricional en el entorno clínico.
Conclusión: es hora de actualizar conceptos, deshacer mitos y optar por sistemas modernos de cribado eficientes, única manera de alcanzar el sueño de controlar la DC en nuestras poblaciones enfermas y frágiles.
Palabras clave: Control nutricional. CONUT. Cribado nutricional. Valoración del estado nutricional. Desnutrición Clínica. Homeostasis. Medio interno. Riesgo nutricional. Trofismo. Trofopatía. BIG DATA.
ABSTRACT
Objective: To update the system for nutritional screening.
The high prevalence of nutritional unstability that causes the Clinical Undernutrition (CU), especially within the hospitals and assisted residencies, makes it necessary to use screening tools for the constant control of undernutrition to combat it during its development.
CU is not so much due to a nutritional deficiency but to the illness and its treatments. However, the screening systems currently used are aimed at detecting an already established undernutrition rather than at detecting any nutritional risk that may be present. The metabolic changes of the nutritional status that have a trophopathic effect, can be easily and automatically detected in plasma, which allows to make the necessary changes in treatments that might be too aggressive, as well as to apply nutritional support according to each case.
The manual screening systems can detect those somatic changes typical of undernutrition only after many days or weeks, which might be too late.
Plasma albumin is a very reliable parameter for nutritional control. A lowered amount of it, due to whatever reason, is a clear sign of a possible deficit as well as of a nutritional risk suffered by the cell way before the somatic signs of undernutrition will become apparent.
A fast detection of nutritional risk, anticipating under-nutrition, offers prognostic abilities, which makes screening tools based on analytic parameters the most useful, ergonomic, reliable and efficient system for nutritional screening and prognosis in the clinical practice.
Conclusion: It is necessary to update some concepts, to leave behind old myths and to choose modern screening systems that have proven to be efficient. This is the only way achieving the dream of controlling CU among ill and vulnerable patients.
Key words: Nutritional control. CONUT. Nutritional screening. Full nutritional assessment. Clinical undernutrition. Homeostasis. Interior milieu. Nutritional risk. Trophism. Trophopathy. BIG DATA.
Introducción
Es conocida desde hace cerca de 40 años la alta prevalencia de la Desnutrición en hospitales y centros de larga estancia y de convalecencia1-9, así como el gran coste sanitario y económico que implica10-15, todavía sin resolver. La transcendencia de este hecho ha provocado acuerdos a nivel mundial, europeo y nacional6,16-21 para detectarla precozmente mediante herramientas de cribado, controlar su evolución y combatirla sobre la marcha6,22,22b-24.
Para ello se han adoptado varios modelos de cribado, basados fundamentalmente en parámetros anamnésicos y antropométricos (NRS-200225, MUST26, MNA27,28, etc.), pero últimamente se han dejado de lado los basados en parámetros analíticos29-32 y este es el error que retrasa la detección del riesgo.
El problema estriba en que la Desnutrición Clínica (DC)33 (conocida todavía como desnutrición hospitalaria o desnutrición ligada a la enfermedad) deriva menos de la carencia nutricional que de los efectos de la enfermedad y los procedimientos terapéuticos utilizados para combatirla. Por eso consideramos un error pretender medir solo la desnutrición sensu stricto (primaria o carencial), como se está haciendo mediante los métodos antropométricos, que vienen a ser una variante de sistemas de valoración nutricional reducidos a su mínima expresión. (En prensa La desnutrición clínica en 201433b).
Partimos del concepto de que la DC consiste en la alteración del equilibrio nutricional ocasionada por la enfermedad y el tratamiento, destacando que no se ciñe a una simple carencia de nutrientes. La DC abarca una serie de alteraciones del medio interno descrito por Claude Bernard y del plasma sanguíneo, derivadas de la enfermedad, el tratamiento y las complicaciones de ambos, y que causan la desnutrición celular y tisular en función de su grado y duración. Estas alteraciones son expresión directa e inmediata del desequilibrio nutricional o trofopatía a que se encuentra expuesto el paciente sometido a tratamiento siendo fácilmente medibles sus oscilaciones, ya que se manifiestan inmediatamente en la concentración plasmática de los nutrientes o los marcadores de su disponibilidad. Los cambios somáticos expresivos de esa desnutrición se evidenciarán tardíamente mientras usemos las herramientas de cribado actuales, desaprovechando durante días o semanas las ventajas de disponer oportunamente de la valiosa información brindada por los parámetros analíticos.
Con este estudio pretendemos difundir que, para detectar precozmente este tipo de desnutrición y controlar su evolución a lo largo del proceso clínico, los parámetros analíticos superan con creces a los antropométricos en disponibilidad, objetividad, sensibilidad, especificidad y precocidad, al igual que por la facilidad de manejo en estudios y controles epidemiológicos. Por todo ello, las herramientas de cribado nutricional que emplean estos parámetros resultan mucho más sencilias, fiables, prácticas, versátiles y eficientes, permitiendo entrar en el terreno de la previsión del riesgo nutricional y pronóstico por procesos.
Control nutricional en clínica (Diagnóstico precoz, seguimiento, pronóstico)
Conceptos y procedimientos34
Control Nutricional en Clínica es la valoración continuada del riesgo nutricional y del estado de nutrición derivados de la situación clínica en cada momento.
Entendemos que el control nutricional abarca la previsión y detección precoz de las alteraciones del estado nutricional mediante el cribado nutricional, que debe repetirse periódicamente mientras persista la situación clínica desestabilizadora.
Cuando el cribado detecta el riesgo debe ir seguido de una valoración más completa35 del estado de nutrición para corroborar los hallazgos y actuar sobre ellos, si procede.
Cribado Nutricional es a identificación presuntiva, en grupos poblacionales, mediante pruebas de actuación rápida, de sujetos en situación o riesgo de alteración del estado nutricional, con el objeto de actuar precozmente sobre ellas.
Valoración del Estado Nutricional (VEN), "es una aproximación exhaustiva a la situación nutricional de un paciente mediante el uso de la historia clínica, farmacológica y nutricional del individuo, el examen físico, las medidas antropométricas y los datos de laboratorio" tomando la definición de la SENPE en su Consenso Multidisciplinar sobre el abordaje de la desnutrición hospitalaria en España20
Se aprecia actualmente un cierto grado de confusión entre los conceptos de cribado nutricional y VEN, que deberíamos diferenciar claramente y evitar a toda costa confundirlos.
Veamos la diferencia entre la definición de la SENPE para evaluación del estado nutricional, como "una aproximación exhaustiva a la situación nutricional de un paciente", frente al cribado que es "la identificación presuntiva, en grupos poblacionales, de sujetos en situación o riesgo de alteración del estado nutricional".
Hay otros aspectos importantes en que también se diferencian, como son: a) sus objetivos, b) procedimientos para su determinación y c) parámetros usados.
a) Objetivo: un sistema de cribado debe buscar, no solo un diagnóstico de desnutrición ya establecida, sino detectar también las situaciones de riesgo de que se produzca desnutrición desde el principio, desde sus orígenes, para poder prevenir a tiempo su aparición y sus consecuencias mediante las rectificaciones oportunas.
Con la detección del desequilibrio nutricional que atenta contra la homeostasis, podemos captar una situación de riesgo de que ese desequilibrio se haga mayor y acabe en desnutrición. En ese momento estamos en condiciones de reconocer la causa que lo motiva, sea deficiencia nutricional, enfermedad o una terapia demasiado agresiva. Y todavía podríamos rectificar nuestra conducta terapéutica, no necesariamente con variaciones en el soporte nutricional.
b) Los procedimientos utilizados en el control nutricional no siempre tienen las mismas indicaciones y utilidades a la hora de emplearlos para la valoración del estado nutricional que cuando se usan para el cribado nutricional ya que, en nuestro concepto de cribado nutricional, lo que buscamos es la detección y valoración del riesgo. Así, unas medidas antropométricas nunca tendrán la capacidad de detectar oportunamente el desequilibrio ocasionado en un episodio agudo, como una hemorragia, linforragia o el efecto trofopático inmediato de una terapia agresiva, mientras que son perfectamente válidas para completar una valoración del estado nutricional.
c) Los parámetros a usar para uno u otro objetivo también varían sensiblemente en sus capacidades y utilidad, en función a la aplicación que se pretenda darles. Esto lo veremos muy claramente al extendernos sobre la utilización de la concentración de la albúmina plasmática, frecuentemente denostada como indicador del estado de nutrición. En ocasiones puede tener razón quien la rechaza, cuando se está refiriendo a su uso para la valoración del estado nutricional. Lo que no procede es emplear los mismos argumentos (vida media larga, modificación por causas no nutricionales, etc.) para rechazar su uso en el cribado nutricional.
Es de notar que la mayor parte de las ocasiones en que surgen discrepancias se debe a que se critica el uso de estos parámetros analíticos para ser usados en la valoración del estado nutricional, como marcadores de desnutrición, mientras que nosotros los defendemos por considerarlos muy útiles y válidos en el cribado nutricional, como marcadores de riesgo y pronóstico nutricional31,37,72,75-77.
De hecho, los procedimientos defendidos actualmente por las principales Sociedades Científicas para ser usados como herramientas de cribado, son miniaturas de procedimientos de valoración de un estado de nutrición ya establecido, en los que se busca principalmente detectar lo antes posible si existe desnutrición evidenciada antropométricamente, y su grado. Pero sin tener en cuenta que, hasta que aparece ésta, se están produciendo unas alteraciones metabólicas en el medio interno que se podrían ir detectando analíticamente, a través de los cambios en la concentración plasmática de marcadores de riesgo.
Habiendo tratado de diferenciar claramente VEN y Cribado nutricional, en esta revisión nos ocupamos solo del cribado.
Cribado nutricional
Por definición, el cribado nutricional no debe buscar tanto el diagnóstico precoz de desnutrición como la localización precoz "de sujetos en situación o riesgo de alteración del estado nutricional, con el objeto de actuar precozmente sobre ellas".
Se da la circunstancia de que el grupo poblacional que nos ocupa, el de las personas enfermas o frágiles, es de los más amenazados nutricionalmente en nuestro entorno, pero con unas características diferentes a las de la desnutrición primaria o carencial. En estas personas a nuestro cuidado, contemplamos frecuentemente una alteración del equilibrio nutricional, de la homeostasis fisiológica, ocasionado por la enfermedad y su tratamiento y que, de persistir, acabará acarreando desnutrición con todas sus consecuencias.
Es necesario cambiar la concepción del cribado nutricional en este caso, cuando se aplica en la clínica, enfocándolo hacia la detección y cuantificación de esas alteraciones trofopáticas que anteceden a la desnutrición, más que a la detección precoz de la desnutrición ya establecida. No esperemos a que la desnutrición se manifieste somáticamente porque entonces ya será tarde para actuar con la debida precocidad sobre las alteraciones del equilibrio nutricional, como nos sugiere la OMS.
Centrémonos en el control del Riesgo de la Desnutrición Clínica (quizás fuera mejor hablar ya de la trofopatía clínica) para evitar fijar demasiado la atención en el árbol de la desnutrición ya establecida, lo que nos impide ver el bosque en toda su dimensión, incluidos los brotes de nuevos problemas en ciernes.
Parámetros analíticos
En este trabajo queremos hacer ver que en el entorno hospitalario, consultorio médico y residencias asistidas para ancianos y personas dependientes que requieren vigilancia de su estado de salud, el cribado de la desnutrición debe captar la alteración del equilibrio nutricional en el medio interno desde su inicio, desde que se empieza a producir por la enfermedad y mientras persiste, haciéndolo con el sistema más ágil y eficiente. Veremos que éste se basa primordialmente en parámetros analíticos, pudiendo valernos de algunos de los utilizados rutinariamente en los protocolos empleados en la vigilancia del estado de salud de estas personas36-38.
Esto tiene la ventaja añadida de que el cribado se realiza, simultánea y automáticamente, en el curso de la asistencia al paciente, pues ya está implementado en los protocolos de diagnóstico y controles de seguimiento, por lo que no requiere ni de mas de gasto, ni de un minuto más de atención por parte de personal que, utilizando los otros métodos, se dedicaría a la realización de encuestas y medidas antropométricas.
Sabemos que la enfermedad y muchos de sus tratamientos implican desnutrición y que la desnutrición agrava la enfermedad y genera o facilita otras nuevas, como las infecciosas además de dificultar sus tratamientos, todo lo cual exige su detección precoz para cortar esa espiral hacia la muerte. Como ambos hechos se potencian recíprocamente, aquellos parámetros que se vean afectados por la desnutrición, la enfermedad o por ambas circunstancias, serán precisamente los indicadores más útiles para la detección precoz del riesgo nutricional.
En nuestra experiencia clínica no nos resultaron útiles los parámetros antropométricos para realizar el cribado nutricional durante el ingreso. En general nos fallaban por lo que tardaban en manifestarse los cambios anatómicos y por la subjetividad y dificultad para obtener los datos anamnésicos, especialmente en pacientes ancianos, ya que muchas veces tienen dificultades o no pueden colaborar en la realización de las pruebas.
Por el contrario, pudimos apreciar la sensibilidad de algunos parámetros analíticos utilizados en la práctica, ya que detectaban, expresiva y rápidamente, los cambios que se producían en el curso clínico, por lo que hicimos una selección de los utilizados en los perfiles básicos de control de la evolución clínica que pudieran ser aprovechados para su utilización en el cribado nutricional. Perfilada esta selección diseñamos una aplicación para el control nutricional (CONUT®) que, implementada en los sistemas informáticos de los Laboratorios de Análisis Clínicos, emiten automáticamente una alerta con el grado de riesgo nutricional, como un resultado mas.
Los parámetros analíticos que seleccionamos para el seguimiento de la alteración del equilibrio nutricional acusan los cambios en la concentración plasmática de sus indicadores conforme se van produciendo, sean ocasionados por insuficiencia de aporte o síntesis, pérdidas de líquidos orgánicos o la sobrecarga hídrica provocada por la sueroterapia o por el trasiego de la albúmina plasmática u otros elementos osmóticos del espacio intra al extravascular. Estos cambios son frecuentemente secundarios al fenómeno inflamatorio, otras situaciones patológicas o la introducción de fármacos: cualquier cosa que altere la homeostasis39,40.
El hecho de que estas alteraciones no sean producidas solo por la desnutrición primaria no invalida su uso para nuestros fines, sino todo lo contrario: la disminución de la concentración plasmática de estos elementos, fisiológicamente importantes en la nutrición celular, provoca el desequilibrio nutricional del medio interno. Esto afecta más al trofismo, ya alterado por la enfermedad o su tratamiento, abocando en un aumento de la desnutrición tisular, al acusar la célula la disminución de recursos nutricionales o funcionales en la concentración plasmática que la baña. Y ocurre cuando estas concentraciones quedan por debajo del umbral de sus requerimientos, cualquiera que sea la causa, impidiendo a la célula asimilar los nutrientes que se le aportan al paciente, incluidos los introducidos directamente por vía parenteral.
Entre los argumentos esgrimidos contra el uso de parámetros analíticos en el cribado nutricional, se repite que "los valores de los parámetros analíticos pueden estar alterados por diversas situaciones 'no nutricionales' "41,42, dando a entender con ello que no son debidos a desnutrición primaria o carencial.
En esto estamos de acuerdo, por supuesto, pero haciendo notar que muchas de estas alteraciones de origen "no nutricional" son precisamente las que expresan a su vez un incremento del riesgo nutricional, al formar parte de la alteración trofopática presente en el medio interno de la persona que estamos vigilando. Pueden no ser una consecuencia, pero sí causa de desnutrición y de sus riesgos. O ambas cosas al tiempo: causa y consecuencia de un desequilibrio nutricional persistente.
Defendemos a continuación los parámetros analíticos que nosotros hemos seleccionado, de entre los más utilizados en la práctica, para controlar el estado de salud de personas en riesgo potencial de sufrir desnutrición: la albúmina, como luego analizaremos en sus capacidades de expresar, no solo el estado de reserva proteica del organismo, sino también de su utilidad como transportador de nutrientes y fármacos a través de sangre y linfa. O el colesterol, que ejerce un gran papel en la fisiología hormonal y metabólica y cuyo descenso atenta en varios campos contra el estado de equilibrio nutricional, amén de reflejar indirectamente un déficit calórico en la nutrición del paciente. Lo mismo ocurre con los linfocitos totales: si bien nos consta que el descenso de su concentración plasmática es consecuencia, en parte, de la carencia calórico-proteica, el hecho de que pueda ser debido a otros factores, como tratamientos o enfermedades concretas no resta para nada su expresividad como indicador de riesgo nutricional en ancianos y personas enfermas, especialmente si están sometidas a tratamientos agresivos50.
Predomina la tendencia a exigir, por un lado que la causa de lo que buscamos con el cribado nutricional, sea una carencia nutricional y, por otro, que sus consecuencias se puedan corregir con medidas nutricionales. Esto puede ser válido para los sistemas de cribado que determinan la desnutrición primaria o carencial, pero no necesariamente cuando queremos captar también el riesgo derivado de la alteración tofopática motivada por otras causas. Cuando nos basamos en parámetros analíticos, más sensibles, no siempre el remedio consiste en recurrir a medidas nutricionales. Porque, si con nuestra herramienta detectamos el riesgo antes de que se llegue a establecer la desnutrición, puede bastar con que actuemos sobre las auténticas causas del desequilibrio nutricional. Analizada la aparición de la alerta, si se estima que ésta puede ser causada por la enfermedad, tendremos que ajustar el tratamiento para mejorarla; o incluso cambiar el propio procedimiento terapéutico, si se deduce que es éste el causante de la trofopatía que pone al paciente en ese riesgo. Actuando lo antes posible evitamos que la desnutrición se llegue a establecer como daño.
Esto no se consigue solo con el soporte nutricional, sino con la conjunción de medidas correctoras, las nutricionales por un lado y la selección de las terapias menos agresivas metabólicamente (las menos trofopáticas), en el curso del proceso clínico. Y los efectos deletéreos de la medicación sobre el trofismo solo se pueden captar y medir con los parámetros analíticos, nunca se hará a tiempo con los métodos antropométricosxliii y anamnésicos utilizados actualmente.
Quizás debamos de plantearnos si es coherente tratar de aislar lo nutricional en el complejo fisiopatológico de la clínica para facilitar la detección, medición y corrección de la alteración del equilibrio nutricional solo cuando la desnutrición ya está diagnosticada, dejándola pasar desapercibida hasta ese momento, aunque ya esté en ciernes, en periodo de latencia.
Es importante resaltar que este tipo de actuación para el cribado, tampoco aumenta las molestias ni daño al paciente dado que se toman de los mismos parámetros ya protocolizados para el control clínico.
La Albúmina Plasmática
Consideramos que la concentración plasmática de la albúmina es muy buen indicador de Desnutrición Clínica por varias razones:
- Sus oscilaciones durante la enfermedad y tratamiento son mucho mas rápidas que en condiciones fisiológicas.
- Si ha bajado su concentración por falta de aporte proteico alimentario, es consecuencia de desnutrición.
- Si ha bajado a consecuencia de la enfermedad o tratamiento, es causa e indica que se está produciendo desnutrición.
- Cuando coinciden ambas circunstancias, el descenso de la albuminemia es consecuencia y causa de una situación de riesgo nutricional.
- La cuantía y duración de su descenso marca directamente el riesgo nutricional.
- Su utilidad como índice pronóstico no es discutible44.
Los detractores del uso de la albúmina en el cribado nutricional citan una serie de posibles causas de su disminución, como que "puede también responder a factores no nutritivos, tales como la masa funcionante del hígado, el índice de utilización metabólica, la excreción de las mismas, la transferencia intra y extravascular y el grado de hidratación del individuo "20,41.
Sin embargo, dichos argumentos no contemplan que estos descensos en la concentración plasmática de las proteínas, si bien no tienen su origen en "factores nutritivos" como puedan ser la carencia nutricional o desnutrición primaria, son causados por hechos que consideramos trofopáticos ya que dan lugar a una situación funcional carencial en el medio interno. Por tanto son causa inequívoca de desnutrición celular.
El tópico de la vida media de la albúmina, utilizado en reiteradas ocasiones para recusar la albuminemia como marcador válido en el cribado nutricional, es el mayor error de apreciación a la hora de rechazar este parámetro para su uso en la clínica. Es cierto que la vida media de la albúmina plasmática es de 18-20 días en el adulto normal20,41,42. Pero esto está calculado en situaciones fisiológicas. No hemos encontrado referencias bibliográficas sobre determinaciones de la vida media de la albúmina plasmática en situaciones patológicas como las que nos preocupan.
En situaciones patológicas, y especialmente en personas sometidas a tratamientos agresivos, fuertes pérdidas o consumos anormales y ayuno forzado, esa vida media puede quedar reducida a horas. Esto se ve en presencia de enfermedad hepática o renal graves o situaciones de extravasación o cambios metabólicos como los ocasionados por la inflamaciónxlv, o las variaciones provocadas por una intervención quirúrgica e incluso provocado por la simple sueroterapia.
Su reducida vida media en condiciones patológicas y ante tratamientos agresivos, hacen de este parámetro un magnífico monitor de cambios agudos. En nuestra experiencia, y como demuestra a diario la clínica, la albuminemia cambia en cuestión de horas, igual que la concentración del colesterol y de linfocitos totales, como se aprecia en las gráficas de la evolución generadas con ellos en los métodos automáticos informatizados (fig. 1), en contraste con lo ocurrido con algunos parámetros antropométricos que requieren incluso semanas o meses para detectar los cambios surgidos en el curso clínico.
Con frecuencia se afirma que la albúmina "es un marcador no específico " de desnutrición36. Pero nosotros no lo usamos como marcador de Desnutrición Primaria sino de Desnutrición Clínica, de trofopatía, donde su especificidad y sensibilidad superan con creces a otros parámetros admitidos y defendidos como válidos (IMC, pérdida de peso o apreciaciones de ingesta en semanas y meses anteriores). Aunque se admite que "tiene mayor capacidad que la edad para predecir mortalidad y estancias y readmisiones hospitalarias" y este es precisamente el tipo de referencias en que nos apoyamos para dar valor a estos parámetros analíticos como indicadores de riesgo.
Otro argumento en contra del uso de la albúmina en el cribado nutricional es que "el principal problema con su uso como marcador nutricional es que tanto los cambios en la volemia como distintas situaciones patológicas (síndrome nefrótico, eclampsia, enteropatías perdedoras de proteínas, insuficiencia hepática), como cualquier grado de agresión pueden producir disminución de sus valores plasmáticos"42. A lo que podemos contestar que, no solo no es óbice para su uso como marcador de riesgo, sino que representa una de las mayores virtudes del método a la hora de determinar el riesgo nutricional generado y señalado, precisamente, por ese descenso en la concentración. En ese momento estamos detectando, de forma oportuna y puntual, en el propio entorno celular, una situación carencial ocasionada por estas u otras causas ya mencionadas anteriormente, que está generando desnutrición de la célula. Y esta circunstancia permanece mientras persista la anomalía detectada.
Esto significa que, al bajar la concentración plasmática de la albúmina, la célula no está recibiendo el necesario aporte de los nutrientes que aquella transporta, incluidos aminoácidos y otros varios. Pero además, tampoco le llegan los fármacos administrados y que la albúmina se encargaría de distribuir si circulase a concentraciones normales, lo que compromete por partida doble la salud del paciente controlado.
El colesterol plasmático
Como en el caso de la albúmina cuando baja la concentración del colesterol plasmático, lo que no solo es expresión de carencia calórica, sino que nos está indicando también que la célula se ve deprivada de un importante elemento necesario para el mantenimiento de su equilibrio metabólico y hormonal (suprarrenal y gonadal primordialmente) y de la integridad de la membrana. En ambos casos estos parámetros indican y demuestran que la célula está desnutrida, con independencia de cuál sea el motivo que ocasiona esta situación46,49.
En este aspecto es curiosísimo el comportamiento del colesterol plasmático como indicador trofogénico a lo largo de la edad en enfermos hospitalizados, como vemos en la figura 350. Obsérvese que, de 25.586 enfermos estudiados, en casi ninguno llega la concentración plasmática del colesterol a los 180 mg/dl. Se mantiene una curva ascendente desde la adolescencia hasta los 55 años, pero luego se torna descendente. Este descenso a partir de los 50 años se puede atribuir, en parte, al uso de estatinas, además de la creciente desnutrición con la edad. El hecho de que se prescriban actualmente incluso a nivel profiláctico en este grupo poblacional, permite interpretar esta inflexión como la suma de los efectos de la Desnutrición Clínica, la involución senil y probablemente la medicación.
Los linfocitos totales
Lo que buscábamos inicialmente para la elección de este parámetro como indicador de riesgo nutricional era constatar que su descenso expresaba una de las consecuencias de la carencia proteica y calórica, de origen posiblemente nutricional y a la que habría que añadir la acción de la enfermedad y del tratamiento.
Y así se ha confirmado en reiteradas validaciones, comprobando la correlación entre los linfocitos totales y distintos protocolos de evaluación del estado de nutrición30,37,56. Esto demuestra que éste parámetro es también un buen indicador del aumento del riesgo de sufrir complicaciones infecciosas, por el déficit inmunitario que implica y cualquiera que sea el motivo de ese descenso. De nuevo vemos que estos parámetros analíticos nos permiten controlar la situación de riesgo del sujeto enfermo y bajo tratamiento agresivo, lo que facilita el control y permite la corrección inmediata de cambios no deseados, sean causados por la enfermedad o por el mismo tratamiento.
Es de hacer notar que, para estos estudios, no se han excluido pacientes afectados por hemopatías ni de los sometidos a tratamientos agresivos. Consideramos que, a la hora de captar el riesgo en clínica, debemos incluir todas las situaciones que producen los efectos que queremos medir.
La falta de coincidencia entre el resultado obtenido con este parámetro y los obtenidos con otras herramientas de cribado de la desnutrición, como sucede con el MNAli, habrá que explicarla con otros argumentos. Quizás sean esas herramientas las que no captan el riesgo indicado por la linfopenia mientras que, utilizando CONUT como herramienta de filtro, hemos comprobado reiteradamente que coincide en su expresividad con los otros parámetros que lo integran (fig. 6). En el citado trabajo50 realizado en un amplio periodo de tiempo sobre todos los pacientes de los que se disponía del cribado nutricional al ingreso (n: 25.586), la concentración de linfocitos totales en el plasma tiene un comportamiento muy parecido al de la albúmina plasmática también en el envejecimiento. (figs. 2 y 4).
Informatización
La facilidad con que se pueden manejar informáticamente los datos obtenidos es otra importante razón a favor del manejo de los parámetros analíticos como herramienta útil en la clínica moderna, por su natural inclusión en la metodología actual:
- Los datos en que se basan nacen ya en lenguaje informático, desde que se producen automáticamente en el Laboratorio de Análisis Clínicos moderno.
- En ningún momento de su manejo se exponen a errores de apreciación o manipulación.
- Su fácil implementación en los Sistemas Informáticos hospitalarios y de otros entornos asistenciales, donde su indicación es absoluta (A. Primaria, Residencias Asistidas, C. Convalecientes).
- Su utilidad para la elaboración de amplios estudios epidemiológicos en estos entornos (BIG DATA)52 y como herramienta del control de la calidad asistencial en cada uno de sus protocolos de actuación en cualquier especialidad.
A estos efectos, disponemos ya de suficientes datos, recopilados en los cientos de miles de pacientes ingresados en hospitales en los que se ha determinado el riesgo. Esto nos permite elaborar índices y fórmulas predictivas de los diferentes desenlaces presumibles ante distintos diagnósticos y procedimientos terapéuticos, en base a los datos que nos facilitan estos métodos automáticos de detección precoz del riesgo y de la Desnutrición Clínica.
La aplicación de métodos de inteligencia artificial a estos datos nos dará como resultado la determinación del riesgo de cada diagnóstico inicial, pero también los diferentes resultados obtenidos con distintos procedimientos terapéuticos y datos del soporte nutricional utilizado. Esto será una ayuda inestimable para mejorar la calidad asistencial del futuro, anudándonos cada vez que nos planteemos la orientación terapéutica ya que, la sola elección de las variables diagnóstico, sexo, edad, procedimiento terapéutico y soporte nutricional, nos dará un pronóstico del riesgo en cada caso.
Otra gran ventaja del manejo epidemiológico de los datos obtenidos, procesados, almacenados e intercambiados mediante sistemas informáticos, es la gran facilidad para su manejo en entorno digital al objeto de diseñar grandes proyectos para estudios de control, tanto retrospectivos como evolutivos, regionales, nacionales e internacionales. Con los sistemas artesanales de cribado actualmente aconsejados, será imposible llevar un control de la situación nutricional en Europa, como se pretende, partiendo de la información obtenida y procesada manualmente en cada país.
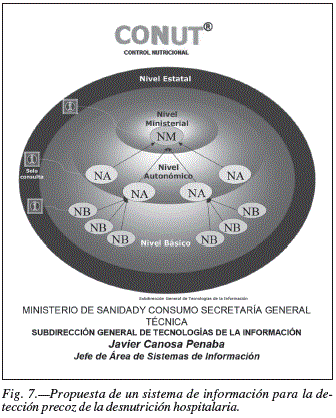
En El libro blanco de la desnutrición clínica en España, se dedicó un capítulo, al diseño detallado de un Sistema Informático (fig. 7) que cubriría estas necesidades en todo el territorio nacional y el europeo53.
Detección precoz de desnutrición y del riesgo nutricional
Para captar desde su inicio el riesgo nutricional a que se ve expuesto el enfermo sometido a tratamiento, es imprescindible el uso de parámetros capaces de detectar inmediatamente las frecuentes y bruscas oscilaciones que ocurren en clínica, y esta necesidad solo la cubren los analíticos. Después vendrá la desnutrición detectable por antropometría54 y otros parámetros de más lenta evolución.
En nuestro proyecto hemos tratado de focalizar la atención en la naturaleza del desequilibrio que genera el riesgo nutricional.
Mientras nos seguíamos centrando en la desnutrición como problema, no habíamos llegado a matizar sobre la realidad de lo que buscamos, cuyo origen y comienzo está en las alteraciones del equilibrio nutricional (trofopatía) ocasionadas en el medio interno por la enfermedad o los procedimientos terapéuticos empleados para combatirla. El objetivo final de nuestra preocupación será el restablecimiento de la homeostasis, lo que significa desaparición del riesgo nutricional40.
Durante años hemos seguido las pautas de cuantificación de la desnutrición a través de sus manifestaciones clínicas, anamnésicas y antropométricas. Con estos parámetros hacemos una Valoración del Estado de Nutrición (VEN), pero no detectamos el riesgo nutricional y sus variaciones con la debida precocidad. Bastante antes de que esos parámetros nos den los primeros asomos de desnutrición y una cuantificación correcta, el daño puede estar ya muy avanzado y haber cambiado el curso clínico del paciente por el retraso en su detección.
Hoy estamos convencidos de que el indicador se encuentra en el propio pesebre de la célula, el medio interno descrito por Claude Bernard y que es ahí donde debemos buscarlo.
El plasma sanguíneo es el espacio más cercano, física y funcionalmente, a ese medio interno, espacio crítico en que debe mantenerse a ultranza la homeostasis. Y es en el plasma donde podemos tomar fácilmente los parámetros necesarios para nuestro propósito, con la ventaja de que intercambian constantemente sus contenidos y concentraciones, sin dilación en el tiempo.
No se puede pretender generalizar el uso de herramientas para la detección precoz de la Desnutrición Clínica en el enfermo tratado utilizando los rudimentarios sistemas manuales propuestos para el cribado, siquiera sea porque necesitan de un personal preparado y un tiempo de los que no se dispone normalmente, amen de su escasa expresividad a corto plazo.
Por otro lado, es demasiado largo el tiempo necesario para que expresen por sí solos un cambio en el estado de nutrición. Han demostrado su utilidad en estudios de campo más o menos amplios y limitados en el tiempo, pero no tenemos constancia de que se estén aplicando sistemáticamente en hospitales de agudos, salvo en Holanda. Tampoco cabe pretender hacer con ellos un seguimiento de los rápidos, frecuentes, sutiles y graves cambios acaecidos en el equilibrio nutricional del paciente que está ingresado y sometido a tratamientos agresivos y que permita, con fundamento, el control semanal de los pacientes en riesgo.
Avanzando un paso mas y aprovechando los avances tecnológicos brindados por la informatización de nuestros métodos de trabajo en la clínica, defendemos añadir la automatización de las herramientas de cribado nutricional, en el mismo sistema informático de la historia clínica, ideal para el manejo de los parámetros analíticos y especialmente en el seguimiento y control del proceso clínico y del soporte nutricional (fig. 1).
Los avances en la infraestructura informática de nuestras organizaciones sanitarias permiten ya la adopción de sistemas automáticos aplicados al control de la D C, configurados en entorno informático e implementados en los Sistemas de Información Clínica existentes hoy en todos los Hospitales y Centros asistenciales, así como en los Laboratorios de Análisis Clínicos. Se puede afirmar que disponemos ya del método idóneo para el cribado y detección precoz de la DC, así como de su evolución a lo largo del proceso, mediante el aprovechamiento de los datos obtenidos en los controles analíticos rutinarios de nuestros pacientes.
Poder recopilar y manejar TODOS los datos recogidos de TODOS los pacientes atendidos con un mínimo de garantía en la calidad asistencial, no tiene precio a la hora de aprovechar su valor en estudios epidemiológicos, en los que se generan unas bases de datos mayores y mucho mas fáciles de generar que las elaboradas artesanalmente y sin riesgo de errores del transcriptor en su manipulación.
Otra utilidad de los parámetros analíticos es su capacidad para pronosticar la evolución de los pacientes ya que reflejan una gran capacidad pronóstica por sí mismos55. Los datos analíticos junto con el conocimiento de un diagnóstico inicial o de sospecha y de los tratamientos a que éstos van a ser sometidos, permiten conocer a priori aspectos tan importantes como la expectativa de vida, la duración de la estancia hospitalaria o el costo previsible de las decisiones a tomar56.
No debemos olvidar que nuestro inmovilismo en esta materia está permitiendo que en Europa haya 20 millones de personas que sufren desnutrición, según la European Nutrition Health Alliance (ENHA)57 por lo que es hora de aceptar y adoptar métodos más modernos, más objetivos, útiles, accesibles, expresivos, fiables, precisos, ergonómicos y automatizados en base informática58 y más eficientes, de los que ya se ha demostrado científicamente su validez69-61.
Seguimiento: Control esporádico/continuado
Precisamente por la posibilidad de captar inmediatamente los cambios ocasionados por la enfermedad, el tratamiento o las complicaciones, ya durante el periodo de latencia de la desnutrición originada por ello, son los parámetros analíticos los únicos capaces de atender la pretensión de hacer un seguimiento semanal del curso clínico, como pide el Consejo de Europa desde hace años.
Obviamente, también la carencia de nutrientes por falta de aporte se manifiesta de la misma forma en el medio interno, aunque a distinto ritmo. En ambas, baja la concentración de elementos necesarios para el correcto funcionamiento de la célula, del trofismo celular
Con el uso de métodos automáticos como CONUT, manejando parámetros analíticos, hemos demostrado que se pueden detectar automática y precozmente las oscilaciones del equilibrio nutricional en el paciente tratado36,60. Esto nos permite también seguir su evolución en la práctica clínica automáticamente (fig. 1), marcándonos puntualmente el riesgo nutricional y la respuesta al tratamiento.
La fácil reiteración del control de la evolución clínica y nutricional con ese método permite reconsiderar sobre la marcha los procedimientos terapéuticos, incluido el soporte nutricional, a medida que se constatan las respuestas, especialmente cuando éstas no son favorables.
La objeción de que puedan detectarse alteraciones "no nutricionales" dando lugar a falsos positivos queda sobradamente compensada por la naturaleza de este tipo de cribados:
- Como ya hemos explicado refiriéndonos a cada parámetro analítico validado, aunque su alteración esté motivada por el tratamiento y no por una carencia nutricional, estos parámetros alertan igualmente del riesgo nutricional. De hecho se anticipan a la aparición de la desnutrición.
- Se pueden implementar en el procedimiento de control y seguimiento clínicos, siendo interpretado por el médico responsable, conocedor de las posibles causas de la alteración.
- Por la facilidad para repetirlo semanalmente (o menos), su alteración permite rectificar un tratamiento agresivo, si aparenta ser la causa, o prescribir un cambio en el soporte nutricional.
- Si la alteración del equilibrio nutricional persiste o sigue aumentando al repetir estos controles clínicos rutinarios, nadie dudará de que se está gestando la desnutrición y se requieren cambios terapéuticos y nutricionales.
En los centros de convalecencia, de crónicos y residencias, se puede proponer un criterio parecido al adoptado para el seguimiento de la evolución de los pacientes acogidos en hospitales. Incluso a nivel domiciliario, al Médico de Familia le puede resultar muy útil disponer de una herramienta de este tipo en su Sistema Informático Clínico para el cuidado y seguimiento, por tratarse de un método de cribado sencillo y eficaz en el control de la desnutrición/trofopatía y sus oscilaciones, ya que estará presumiblemente presente en gran parte de la población enferma o debilitada por la edad o especiales circunstancias vitales que la tornan frágil.
Para el seguimiento del curso clínico en estos casos, disponiendo de un sistema de cribado automatizado y salvo que surja algún cambio clínico, hasta que no salte la alerta no es necesario recurrir periódicamente a los protocolos específicos para la valoración completa del estado de nutrición (VEN).
El envejecimiento
El envejecimiento merece un punto aparte en este tema, por ser un problema demográfico creciente en nuestro entorno.
Se da la triple circunstancia de una mayor prevalencia de la desnutrición en poblaciones más ancianas, un aumento de la edad en las poblaciones hospitalizadas62 y un aumento del número de personas albergadas en residencias asistidas y centros de convalecencia63-65.
Estos hechos y el mayor riesgo derivado de la DC en el envejecimiento66-69 nos motivaron a plantear un ajuste de los resultados del cribado nutricional que habíamos diseñado para la población adulta en general. Tratábamos de confirmarlo para introducir en sus cálculos un factor de corrección en relación con la edad de la persona valorada, para ser aplicado a la Fase I de CONUT, generada automáticamente en el sistema informático del laboratorio.
El ya citado estudio, retrospectivo52, se realizó en 25.586 pacientes ingresados en el Hospital de La Princesa de Madrid en los últimos años. No se excluyó a ningún paciente que tuviera los datos analíticos necesarios para hacer el cribado nutricional en los primeros días de su ingreso.
En las figuras 2, 3 y 4 queda gráficamente expresado el comportamiento de cada uno de estos tres parámetros analíticos y los resultados obtenidos en cada una de las seis categorías de edad establecidas entre todas las registradas, a partir de la adolescencia. La figura 5 muestra el crecimiento de la alerta nutricional resultante del procesamiento de estos parámetros.
La conclusión de este estudio fue que no es necesario incluir la variable edad porque: "Aunque existe una fuerte asociación entre la edad y la desnutrición, la edad no añade ninguna información al modelo CONUT para predecir desnutrición, debido a que las variables utilizadas por la herramienta se relacionan de una forma muy estrecha con la edad. El sistema CONUT, por tanto, es lo suficientemente robusto a la hora de predecir desnutrición como para poder prescindir de la edad".
Este sencillo estudio retrospectivo nos lleva a la conclusión de que, el mero control clínico rutinario de todo paciente adulto ingresado, contiene la suficiente información como para obtener, automáticamente, un eficiente cribado de riesgo nutricional con la única condición de que en los análisis programados para el citado control se incluyan estos tres parámetros.
Esto no excluye que se realice una valoración mas completa del estado de nutrición a los pacientes en que salta la alarma, pero evita a cuidadores y pacientes los gastos y molestias ocasionadas por la práctica rutinaria de maniobras de exploración y anamnesis.
Volviendo a la discusión sobre la pertinencia del uso de la albúmina como marcador nutricional, ahora en el anciano, al alegato de que "en el paciente anciano (la hipoalbuminemia) puede asociarse a la sola presencia de sarcopenia", podemos afirmar que así es y por eso precisamente usamos estos parámetros como marcadores de disminución de la capacidad funcional del organismo y como indicadores de riesgos, porque la sarcopenia está implícita en el proceso de envejecimiento, es inherente al mismo. Es más, como la disminución se relaciona con los cambios involutivos ocasionados por la edad, estos mismos parámetros analíticos marcan la diferencia al cambiar progresivamente con el paso del tiempo, hecho en ostensible relación con la disminución de la masa celular activa (figs. 2 y 4).
Una de las publicaciones que nos mueve a estos comentarios, en oposición a las corrientes de opinión oficialmente vigentes, es la declaración de consenso suscrito por ambas Sociedades, SENPE y SEGG10. En su prólogo contempla la revisión periódica de los criterios volcados en ella y esto nos anima a proponer su actualización, al menos en este tema que analizamos, dando mayor crédito y prioridad al uso de los parámetros analíticos en los métodos de cribado nutricional.
Pronóstico nutricional
Es otra característica de las herramientas de cribado, especialmente de las basadas en parámetros analíticos, cuyo uso es cada día mas utilizadolxviii lxix lxx lxxi. No nos extenderemos sobre ella en este trabajo, pero será motivo de nuevos estudios.
Solo mencionar por el momento el reconocimiento de la capacidad pronóstica de herramientas basadas en datos analíticos, como las concentraciones de albúmina y colesterol y recuento de linfocitos totales56,74,75, que les confiere una utilidad añadida a la hora de programar anticipadamente nuestras decisiones sobre el paciente. El conocimiento del riesgo nutricional de un paciente ante diferentes situaciones patológicas facilita la toma de decisiones para la adopción de determinadas actitudes terapéuticas frente a sus alternativas (farmacoterapia, trasplantes, cirugía, etc.)71,76,77.
Para ir conociendo los riesgos comprobados en cada proceso patológico y los diferentes procedimientos terapéuticos, pronto entraremos de lleno en el mundo del BIG DATA, que permite utilizar los datos generados en la práctica clínica para analizar los resultados clínicos finales obtenidos con diferentes pautas terapéuticas en cada proceso clínico. Con ello recopilaremos datos suficientes como para conocer el pronóstico de cada proceso, en sí mismo y en función a cada tratamiento aplicado, lo que nos otorgará mayores posibilidades de acertar en nuestras decisiones.
Para asegurar la correcta validación de una herramienta de cribado, ya no se tratará, como hasta ahora, de tomar referencias de la valoración del estado de nutrición realizado por uno u otro procedimiento de mayor o menor fiabilidad, sino de comprobar directamente la veracidad de las predicciones obtenidas en los cribados iniciales, comparándolas con los resultados finales, al acabar el proceso clínico.
Interesante tarea a desarrollar, valiéndonos de las nuevas técnicas de manejo de grandes bases de datos. Esta sería la culminación de un proyecto diseñado a finales del siglo pasado y que confiamos pronto se vea hecho realidad, gracias al avance de la infraestructura informática de nuestros hospitales y resto de entidades sanitarias responsables de lograr la mejor calidad asistencial a personas enfermas y frágiles78,79.
Comparando sistemas de cribado
En recientes revisiones hemos podido comprobar que el uso de estos parámetros supera en especificidad y sensibilidad a la mayoría de los sistemas de cribado utilizados actualmente80, resultando especialmente demostrativa la tabla comparativa publicada por U. Kyle en Junio de 200681 en la que se exponen los resultados estadísticos obtenidos por NRI, MUST y NRS-2002 frente a los obtenidos con el SGA como gold standard y a la que añadimos los mismos resultados obtenidos con la Fase 1 del sistema automático CONUT (tabla I).
Comparando los tres sistemas estudiados por Kyle con el nuestro resulta evidente que CONUT, supera los datos estadísticos de todos ellos, salvo la sensibilidad del NRS-2002, a la que no alcanza por solo 3,97 % de diferencia.
Hay que tener en cuenta que el SGA, gold standard tomado como referencia, utiliza unos parámetros mas parecidos al NR-S2002 que al CONUT y, siendo ambas herramientas de la misma orientación, buscan mas la desnutrición primaria que la trofopatía clínica. La coincidencia es menor porque CONUT capta el riesgo anticipadamente en muchos casos en que todavía los otros sistemas no han detectado la desnutrición que buscan.
Conclusiones
Los sistemas de cribado nutricional van dirigidos a sujetos en situación o riesgo de alteración del estado nutricional (no necesariamente a sujetos ya desnutridos), con el objeto de actuar precozmente sobre ellos.
Las herramientas manuales de cribado actualmente recomendadas buscan la desnutrición. Vienen a ser miniaturas de sistemas de diagnóstico de desnutrición y la detectan cuando el riesgo ya se ha hecho realidad, tardando en lograrlo más de lo necesario en la clínica. Resultan más lentos, engorrosos, caros e imprecisos, incluyendo demasiadas apreciaciones subjetivas
Sin embargo, los métodos basados en parámetros analíticos detectan los cambios automáticamente, y los cuantifican directamente en el propio entorno tisular, permitiendo valorar, por su cuantía o persistencia, el riesgo de que se agrave. Estos registros forman parte de los datos clínicos utilizados rutinariamente en el control clínico del paciente.
En líneas generales estos sistemas de cribado han demostrado que:
1. Se basan en argumentos de suficiente rigor científico.
2. Son más sensibles a los frecuentes cambios experimentados en el equilibrio nutricional del paciente hospitalizado y tratado.
3. Captan la alteración nutricional en su periodo de latencia, anticipándose a las manifestaciones anatómicas que expresan desnutrición.
4. Resultan más eficientes y fáciles de aplicar, incluso automáticamente, lo que los hace más objetivos, reproducibles y eficientes.
5. Pueden incluirse directamente en los protocolos de vigilancia de la situación clínica de nuestros pacientes, mejorando la calidad asistencial.
6. No requieren dedicación de tiempo ni otros recursos adicionales para la obtención de datos anamnésicos o antropométricos específicos.
7. No suponen ninguna molestia a los interesados,
8. Facilitan la toma de decisiones al dar a conocer a priori los riesgos previstos
9. Están disponibles en el entorno hospitalario, ambulatorio, residencial o domiciliario, sin aumento de protocolos, costos o dedicación de personal.
10. Cumplen la totalidad de los requisitos exigidos a los métodos de cribado por Consejo de Europa en sus recomendaciones del 200333b.
Con la adopción de métodos de cribado modernos, como los basados en parámetros analíticos, podemos ganar mucho en el control nutricional de nuestros pacientes y ancianos a vigilar, mejorando calidad asistencial y resultados, previniendo complicaciones y reduciendo gastos.
Ello nos mueve a proponer a nuestra Sociedad, y a aquellas con las que se han suscrito acuerdos de consenso, una revisión de los procedimientos de cribado y control nutricional propuestos en sus protocolos. Creemos ofrecer suficientes razones para decidir tomar la iniciativa, dando un giro copernicano a la forma de ver la problemática de la Desnutrición Clínica, con un sistema propio más moderno y eficiente, a brindar fuera de nuestras fronteras33b,53 (fig. 7).
Agradecimientos
Agradecemos el apoyo recibido en estos años de dos destacados miembros de SENPE, Abelardo García de Lorenzo y Jesús Culebras. Su actitud ha supuesto una gran ayuda para el desarrollo y difusión del Proyecto CONUT.
Y muy en particular, el apoyo de VEGENAT en la continuidad de nuestro trabajo, cubriendo los gastos de investigación en los últimos años.
![]() Dirección para correspondencia:
Dirección para correspondencia:
José Ignacio de Ulíbarri Pérez.
Guzmán el Bueno, 66.
28015 Madrid.
E-mail:
jiulibarri@conut.es
Recibido: 13-I-2014.
Aceptado: 13-II-2014.
Referencias
1. Bistrian BR, Blackburn GL, Halowell E y cols. Protein status of general surgical patients. JAMA 1974; 230: 858-60. [ Links ]
2. Bistrian BR, Blackburn GL, Vitale J y cols. Prevalence of malnutrition in general medical patients. JAMA 1976; 235: 1567-70. [ Links ]
3. Gassull y cols.: Prevalencia de malnutrición energetico-proteica en pacientes gastroenterologicos. Rev Esp Enf Ap Digest, 1986, 70: 3. [ Links ]
4. Cabrerizo L y cols. Incidencia de malnutrición en pacientes hospitalizados. Nutrición Hospitalaria 1996. p. 2. [ Links ]
5. García Luna PP, Romero Ramos H. Desnutrición hospitalaria en pacientes adultos en España. En: Libro Blanco de la desnutrición clínica en España. Coordinador JI Ulibarri. Editores: A García de Lorenzo, PP García Luna, P Marsé, M Planas. Acción Médica. Madrid 2004, pp. 61-70. http://www.senpe.com/IMS/publicaciones/libros/senpe_libro_blanco_desnutricion_05.pdf [ Links ]
6. The Fight Against Malnutrition Final Declaration. http://www.espen.anavajo.com/espencms/documents/WarszawDeclaration.pdf [ Links ]
7. Ljungqvist O, van Gossum A, Sanz M, de Man F. The European fight against malnutrition. Clin Nutr 2010; 29: 149-50. [ Links ]
8. O. Ljungqvist and F. de Man. Under nutrition - a major health problem in Europe. Nutr Hosp 2009; 24 (3): 368-70. [ Links ]
9. Gariballa SE, Parker SG, Taub N, Castleden CM. Influence of nutritional status on clinical outcome after acute stroke. Am J Clin Nutr 1998 Aug; 68 (2): 275-81. [ Links ]
10. J Álvarez-Hernández, M Planas Vilá, M León-Sanz. Prevalence and costs of malnutrition in hospitalized patients: the PREDyCES® Study. Nutr Hosp 2012; 27 (4): 1049-59. [ Links ]
11. Pérez de la Cruz A, Lobo Tamer G, Orduna Espinosa R, Mellado Pastor C, Aguayo de Hoyos E, Ruiz Lopez MD. Malnutrition in hospitalized patients: prevalence and economic impact. Med Clin (Barc) 2004; 123: 201-6. [ Links ]
12. Elia M, Stratton RJ, Russell C, Green C, Pang F. The cost of disease-related malnutrition in the UK and economic considerations for the use of oral nutritional supplements (ONS) in adults. Redditch: BAPEN, 2005. [ Links ]
13. Planas Vila M, Alvarez Hernández J, García de Lorenzo A, Celaya Pérez S, León Sanz M, García-Lorda P, Brosa M. The burden of hospital malnutrition in Spain: methods and development of the Predyces® study. Nutr Hosp 2010; 25 (6): 1020-4. http://www.senpe.com/DOCS/PREDYCES/Nutr_Hosp2010.pdf [ Links ]
14. Estudio PREDYCES Newsletter 2010 SENPE http://www.senpe.com/DOCS/PREDYCES/Newsletter2010.pdf [ Links ]
15. Dan L. Waitzberg MD, Waleska T, Caiaffa MD, M. Isabel TD, Correia MD. Hospital Malnutrition: The Brazilian National Survey (IBRANUTRI): A Study of 4000 Patients. Nutrition 2001; 17: 573-80. [ Links ]
16. Gordon L. Jensen MD PhD1, Charlene Compher PhD RD, CNSC, LDN, FADA2, Dennis H. Sullivan MD3, Gerard E. Mullin, MD4. Recognizing Malnutrition in Adults: Definitions and Characteristics, Screening, Assessment, and Team Approach. Journal of Parenteral and Enteral Nutrition 2013; 37 (6): 802-7. http://pen.sagepub.com/content/37/6/802 [ Links ]
17. Council of Europe Committee of Ministers Resolution ResAP(2003)3 on food and nutritional care in hospitals (Adopted by the Committee of Ministers on 12 November 2003 at the 860th meeting of the Ministers' Deputies. https://wcd.coe.int/ViewDoc.jsp?id=85747 [ Links ]
18. Jane V. White PhD RD FADA, Peggi Guenter PhD. Consensus Statement of the Academy of Nutrition and Dietetics. Journal of the Academy of Nutrition and Dietetics, May 2012; 112. Issue 5. pp. 730-8. [ Links ]
19. Anthony PS. Nutrition screening tools for Hospitalized Patients. Nutrition in Clinical Practice 2008; 23: 373-82. Medline. [ Links ]
20. García de Lorenzo A, Álvarez Hernández J, Planas M, Burgos R, Araujo K. Multidisciplinary consensus on the approach to hospital malnutrition in Spain. Nutr Hosp 2011; 26 (4): 701-10. Multidisciplinary consensus on the approach to hospital malnutrition in Spain. [ Links ]
21. Malone A, Hamilton C. The Academy of Nutrition and Dietetics/The American Society for Parenteral and Enteral Nutrition Consensus Malnutrition Characteristics: Application in Practice. Nutr Clin Pract 2013 Oct 31. Source 1Mt. Carmel West, Columbus, Ohio. [ Links ]
22. Kondrup J, Allison NSP, Elia YM, Vellas ZB, Plauthy ZM. ESPEN Guidelines for nutrition screening 2002. Clinical Nutrition 2003; 22: 415-21. Elsevier Ltd. http://www.fightmalnutrition.eu/fileadmin/content/malnutrition/Screening_tools/ESPEN_screening_guideline.pdf [ Links ]
22b. Charles Mueller, Charlene Compher, Druyan Mary Ellen and the American Society for Parenteral and Enteral Nutrition (ASPEN) Board of Directors Nutrition Screening, Assessment, and Intervention in Adults; JPEN January 2011; 35 (1). [ Links ]
23. Jean-Claude Melchior. European Forum. Food And Nutritional Care In Hospitals: Acting Together To Prevent Undernutrition. Screening hospital patients against undernutrition Pag. 99. Strasbourg, Council of Europe, 21-22 November 2001. [ Links ]
24. Council of Europe Partial Agreement in the social and public health field. Committee of Experts on Nutrition, Food Safety and Consumer Health. Food and Nutritional Care in Hospitals: How to Prevent Undernutrition, 2002. http://www.coe.int/T/E/Social_Cohesion/soc-sp/Def proceedings hospitals.pdf [ Links ]
25. Kondrup J, Henrikh Jgaardrasmussen, Olehamberg, Zenostanga y cols. NRS 2002 a new method based on an analysis of controlled clinical trials. Clinical Nutrition 2003; 22 (3): 321-36. [ Links ]
26. Elia M. The 'MUST' report: nutritional screening of adults: a multidisciplinary responsibility. A report by the Malnutrition Advisory Group of the British Association for Patenteral and Enteral Nutrition (BAPEN). Marinos Elia, British Association for Parenteral and Enteral Nutrition, 2003. [ Links ]
27. Guigoz Y, Vellas B, Garry PJ. Mini Nutritional Assessment: A practical assessment tool for grading the nutritional state of elderly patients. Facts and Research in Gerontology, 1994; 4 (Suppl. 2): 15-59. [ Links ]
28. Kaiser MJ, Bauer JM, Rämsc C, Uter W, Guigoz Y, Anthony P, Cederholm T, Thomas DR, Cellas B, Sieber CC. The Short-form Mini Nutritional Assessment (MNA-SF): Can it be improved to facilitate clinical use. Poster. [ Links ]
29. Buzby GP, Mullen JL and Matthews DC. Prognostic nutritional index in gastro-intestinal surgery. Am J Surg 1980; 139. pp. 160-7. [ Links ]
30. Ulíbarri JI, González-Madroño A, González A, Fernández G, Rodríguez F y cols. Nuevo procedimiento para la detección precoz y control de la desnutrición hospitalaria. Nutr Hosp 2002; 17: 179-88. [ Links ]
31. De Ulibarri Pérez JI, Picón César MJ, García Benavent E, Mancha Álvarez-Estrada A. Detección precoz y control de la desnutrición hospitalaria. Revisión. Nutr Hosp 2002; 17: 139-46. [ Links ]
32. Sánchez Muñoz LA, Calvo Reyes MC, Barbado Ajo J, Jimeno Carruez A. Métodos de cribado de la desnutrición hospitalaria. Med Clin (Barc) 2010; 135 (8): 382-6. [ Links ]
33. La desnutrición Clínica http://controlnutricional.wordpress.com/2011/03/12/la-desnutricion-clinica/ [ Links ]
33b. La desnutrición Clínica en 2014. Nutrición Hospitalaria 2014, abril. (En prensa). [ Links ]
34. Glosario de términos en DESNUTRICIÓN CLÍNICA. http://controlnutricional.files.wordpress.com/2010/12/glosario-de-terminos-en-desnutricion-clinica.pdf [ Links ]
35. Jensen GL, Hsiao PY, Wheeler D. Adult nutrition assessment tutorial. PEN J Parenter Enteral Nutr 2012 May; 36 (3): 267-74. doi: 10.1177/0148607112440284. Epub 2012 Mar 8. [ Links ]
37. Ulibarri JI, González-Madroño A, De Villar N. GP, González P, González B, Mancha A y cols. CONUT: A tool for controlling nutritional status. First validation in a hospital population. Nutr Hosp 2005; 20: 38-45. [ Links ]
39. Cannon WB. (1926). Physiological regulation of normal states: some tentative postulates concerning biological homeostatics. p. 91. Paris: Editions Médicales. [ Links ]
40. Cannon WB. Organization For Physiological Homeostasis. Physiol Rev 1929; 9; 399-431. [ Links ]
41. Consenso multidisciplinar sobre el abordaje de la denutrición hospitalaria en SENPE/SEGG Coordinación: Mercè Planas. Edición: Galénitas-Nigra Trea ISBN: 978-84-95364-55-5 Depósito Legal: BI-1737-07. ESP. http://www.senpe.com/IMS/publicaciones/consenso/SENPE_Consenso_Multidisciplinar_Abordaje_Desnutricion_ESP.pdf [ Links ]
42. Estudio PREDYCES Newsletter 2010 SENPE http://www.senpe.com/DOCS/PREDYCES/Newsletter2010.pdf">senpe.com/DOCS/PREDYCES/Newsletter2010.pdf [ Links ]
43. World Health Organization. Phisical status: the use and interpretation of anthropometry. Geneva, 1995 (Technical Report, Series 854) [ Links ]
44. Fuhrman MP, Charney P, Mueller CM. Hepatic proteins and nutrition assessment. J Am Diet Assoc 2004; 104: 1258-64. [ Links ]
45. Jensen GL, Wheeler D. A new approach to defining and diagnosing malnutrition in adult critical illness. Curr Opin Crit Care 2012 Apr; 18 (2): 206-11. doi: 10.1097/MCC.0b013e28351683a. [ Links ]
46. López-Martínez J, Sanchez-Castilla M, García-de-Lorenzo A. Hypocholesterolemia in critically ill patients. Intensive Care Med 2000; 26: 259-60. [ Links ]
47. Reuben DB, Ix JH, Grendale GA y cols. The predictive value of combined Hypoalbuminemia and hypocholesterolemia in high functioning community-dwelling older persons: Mac Arthur Studies of succesful aging. J Am Geriatr Soc 1999; 47: 402-6. [ Links ]
48. Schwarz IJ, Massaki K, Yano K, Chen R, Rodriguez BL, Curb JD. Cholesterol and all-cause mortality in elderly people from the Honolulu Heart Program: a cohort study. Lancet 2001; 358: 351-5. [ Links ]
49. Santi Cano MJ, Barba Chacon A, Mangas Rojas A, García Rojas JF, Millan Nunez-Cortes J, Zamora Madaria E. Significance of apolipoproteins A and B and the remaining lipid fractions as indicators of protein-calorie malnutrition in the elderly. Rev Clin Esp 1992; 191: 252-5. [ Links ]
50. González-Madroño A, Rodríguez F, Fernández G, Mancha A, Diaz A, Ulíbarri JI. Association Between Age and an Automatical Nutritional Screening Tool. ESPEN 2012 Congress Barcelona, Spain, PP211-SUN (Poster) [ Links ]
51. Kuzuya M, Kanda S, Koike T, Suzuki Y, Iguchi A. Lack of correlation between total lymphocyte count and nutritrional status in the elderly. Clin Nutr 2005; 24: 427-32. [ Links ]
52. Philipp K. Janert. Data Analysis with Open Source Tools. A hands-on guide for programmers and data scientists. Publisher: O'Reilly Media Released: November 2010 Pages: 540. [ Links ]
53. Canosa J. Principios orientadores para el desarrollo de un Sistema de Información para el Control de la Desnutrición. El Libro Blanco de la Desnutrición Clínica en España (Proyecto CONUT) Coordinador JI Ulibarri. Acción Médica. Madrid 2004. pp. 103-20. http://www.senpe.com/IMS/publicaciones/libros/senpe_libro_blanco_desnutricion_05.pdf [ Links ]
54. World Health Organization. Phisical status: the use and interpretation of anthropometry. Geneva, 1995. (Technical Report, Series 854). [ Links ]
55. Zuliani G, Volpato S, Romagnoni F y cols. Combined measurement of serum albumin and high-density lipoprotein cholesterol strongly predicts mortality in frail older nursing-home residents. Aging Clin Exp Res 2004; 16: 472-5. [ Links ]
56. Koji Fukushima, Yoshiyuki Ueno, Naoki Kawagíshi y cols. The Nutritional Index 'CONUT' Is Useful for Predicting Long-Term Prognosis of Patients with End-Stage Liver Diseases Tohoku. J Exp Mcd 2011; 224: 215-9. [ Links ]
57. The European Nutrition for Health Alliance http://www.european-nutrition.org/index.php/malnutrition [ Links ]
58. Villalobos Gámez JL, García-Almeida JM, Guzmán de Damas JM y cols. Proceso INFORNUT: validación de la fase de filtro -FILNUT- y comparación con otros métodos de detección precoz de desnutrición hospitalaria. Nutr Hosp 2006; 21 (4): 477-90.ESP [ Links ]
59. González-Madroño A, Mancha A, Rodríguez FJ, Culebras J De Ulibarri JI. Confirming the validity of the CONUT system for early detection and monitoring of clinical undernutrition; comparison with two logistic regression models developed using SGA as the gold standard. Nutr Hosp 2012; 27 (2): 574-81. http://www.nutricionhospitalaria.com/pdf/5630.pdf [ Links ]
60. González Madroño A, Mancha A, Rodríguez FJ, De Ulibarri JI, Culebras J. The use of biochemical and immunological parameters in nutritional screening and assessment. Nutr Hosp 2011; 26 (3): 594-601. [ Links ]
61. Smith RC, Ledgard JP, Doig G, Chesher D, Smith SF. An effective automated nutrition screen for hospitalized patients. Nutrition 2009 Mar; 25 (3): 309-15. Epub 2008 Nov 28. University of Sydney, Royal North Shore Hospital, St. Leonards, New South Wales, Australia. rsmith@med.usyd.edu.au [ Links ]
62. Friedmann JM, Jensen GL, Smiciklas-Wright H, McCamish MA. Predicting early nonelective hospital readmisión in nutritionally compromised older adults. Am J Clin Nutr 1997; 65: 1714-20. [ Links ]
63. Gariballa SE. Malnutriton in hospitalized elderly patients: when does it matter? Clin Nutr 2001; 20: 487-91. [ Links ]
64. Gengenbacher M, Stahelin HB, Scholer A, Seier WO. Low biochemical nutritonal parameters in acutelly ill hospitalizad elderly patients with and without stage III to IV pressure ulcers. Aging Clin Exp Res 2002; 14: 420-3. [ Links ]
65. Coelho AK, Rocha FL, Fausto MA. Prevalence of undernutrition in elderly patients hospitalized in a geriatric unit in Belo Horizinte, MG, Brazil. Nutrition 2006; 22: 1005-11. [ Links ]
66. Weverling-Rijnsburger AW, Blauw GJ, Lagaay AM, Knook DL, Meinders AE, Westendrop RG. Total cholesterol and risk of mortality in the olderst old. Lancet 1997; 350: 1119-23. [ Links ]
67. Sergi G, Coin A, Enzi G y cols. Role of visceral proteins on detecting malnutrition in the elderly. European J Clin Nutr 2006; 60: 203-9. [ Links ]
68. D'Erasmo E, Pisani D, Ragno A, Romagnoli S, Spagna G, Acca M. Serum albumin level at admission: mortality and clinical outcome in geriatric patients. Am J Med Sci 1997; 314: 17-20. [ Links ]
69. Casiglia E, Mazza A, Tikhonoff V, Scarpa R, Schiavon L, Pessina AC. Total cholesterol and mortality in the elderly. J Intern Med 2003; 254: 353-62. [ Links ]
70. Beghetto MG, Luft VC, Mello ED, Polanczyk CA. Accuracy of nutritional assessment tools for predicting adverse hospital outcomes. Nutr Hosp 2009; 24 (1): 56-62. [ Links ]
71. Dempsey DT, Mullen JL. Prognostic Value of Nutritional Indices. Journal of Parenteral and Enteral Nutrition 1987; 11 (5): 109-14. [ Links ]
72. Narumi T, Arimoto T, Funayama A y cols. The prognostic importance of objective nutritional indexes in patients with chronic heart failure. J Cardiol 2013 Nov; 62 (5): 307-13. doi: 10.1016/ j.jjcc.2013.05.007. Epub 2013 Jun 24. PMID: 23806549 [ Links ]
73. Caccialanza R, Palladini G, Klersy C y cols. Malnutrition at Diagnosis Predicts Mortality in Patients With Systemic Immunoglobulin Light-Chain Amyloidosis Independently of Cardiac Stage and Response to Treatment. JPEN J Parenter Enteral Nutr. 2013 Sep 26. (Epub ahead of print) [ Links ]
74. Weverling-Rijnsburger AW, Blauw GJ, Lagaay AM, Knook DL, Meinders AE, Westendrop RG. Total cholesterol and risk of mortality in the olderst old. Lancet 1997; 350: 1119-23. [ Links ]
75. Takahashi J y cols. Undernutrition is a significant prognostic factor in patients with diastolic heart failure. Journal of Cardiac Failure 2006; 12 (8): 181-2. [ Links ]
76. Go Miyata, Takashi Kato, Ko Onodera, Hirofumi Ichikawa, Takashi Kamei, Toru Hoshida, Hiroshi Kikuchi, Toru Nakano, Norio Tonozuka, Takumi Kato, Akira Sato, Susumu Satomi. Scoring method to quantify physical recovery after surgery Poster ESPEN Abs No: 11-2116 Division of Advanced Surgical Science and Technology, Graduate School of Medicine, Tohoku University Sendai, JAPAN. [ Links ]
77. Kotaro Nochioka MD PhD, Yasuhiko Sakata MD PhD y cols. Prognostic Impact of Nutritional Status in Asymptomatic Patients With Cardiac Diseases. A Report From the CHART-2 Study. Circulation Journal Vol.77, September 2013. [ Links ]
78. Ulíbarri JI, Fernández G, Mancha A. Proyecto para la prevención, detección precoz y control de la desnutrición (Proyecto CONUT). En Sociedad Española de Nutrición Parenteral y Enteral. El libro blanco de la desnutrición clínica en España. Madrid: Acción Médica; 2004. Pág. 89-101. http://www.senpe.com/IMS/publicaciones/libros/senpe_libro_blanco_desnutricion_05.pdf [ Links ]
79. J. Ignacio de Ulibarri. Descripcion del proyecto CONUT® [ Links ].
80. Indraneil Basu, Padmanabhan Subramanian, Matthew Prime, Charlie Jowett, Brian Levack. The Use of Biochemical Parameters as Nutritional Screening Tools in Surgical Patients. Surgical Science 2011; 2: 89-94. [ Links ]
81. Ursula G. Kyle y cols. Statistical comparison of nutritional assessment and screening tools values at hospital admission: NRI, MUST and NRS-2002 versus SGA. N = 995. Clinical Nutrition Vol. 25 (3): 409-417. Corresp. http://www.clinicalnutritionjournal.com/article/S0261-5614(05)00208-6/abstract [ Links ]











 text in
text in