Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.34 no.6 Madrid nov./dic. 2017
https://dx.doi.org/10.20960/nh.874
Valoración nutricional y su relación con la situación funcional tras sufrir un ictus
Nutritional status and the relationship regarding functional status after stroke
Fidel López Espuela1, Juan Carlos Portilla Cuenca2, Marta Holguín Mohedas2, José Manuel Párraga Sánchez1, Sergio Cordovilla-Guardia1 e Ignacio Casado Naranjo2
1Facultad de Enfermería y Terapia Ocupacional de Cáceres. Departamento de Enfermería. Universidad de Extremadura. Cáceres.
2Departamento de Neurología. Hospital San Pedro de Alcántara de Cáceres. Cáceres
Dirección para correspondencia
RESUMEN
Objetivo: valorar el estado nutricional (EN) del paciente a los tres meses de sufrir un ictus y establecer la relación del EN con la recuperación funcional y las complicaciones en este periodo.
Material y métodos: estudio observacional y transversal que evaluó el EN de pacientes mayores de 65 años a los tres meses de presentar un ictus. El EN se valoró mediante el Mini Nutritional Assessment (MNA). Se recogieron datos sociodemográficos, antropométricos, factores de riesgo cardiovascular, así como el estado funcional (mediante el índice de Barthel y la escala de Rankin modificada) y las complicaciones presentadas.
Resultados: incluimos 103 pacientes, con edad media de 75,81 (± 6,73) años. La puntuación en el MNA fue de 23,13 puntos (± 4,47); el 8,2% presentaba malnutrición y el 38,1%, riesgo de malnutrición. No se observaron diferencias en el EN entre mujeres y hombres (p = 0,076) ni relación del EN con la edad. El estado nutricional deficitario se asoció a peor situación funcional (r = 0,608; p < 0,001), al desarrollo de complicaciones (infección urinaria y fiebre) (p = 0,044) y a la disfagia (p = 0,014). Además, aquellos pacientes con mejor EN presentaban mejor calidad de vida (r = 0,506; p < 0,001). También se relacionó con peor nivel socioeconómico (p = 0,020) y mayor institucionalización en centros sociosanitarios (p = 0,004).
Conclusiones: el riesgo de desnutrición a corto plazo es frecuente en los supervivientes a un ictus. Este EN se asocia con una peor situación funcional y calidad de vida autopercibida y mayor tasa de complicaciones. Es fundamental detectar precozmente el riesgo de desnutrición en pacientes que han sufrido un ictus.
Palabras clave: Ictus. Mini Nutritional Assessment. Malnutrición. Dependencia.
ABSTRACT
Objective: To assess the nutritional status (NS) of patients at three months of suffering a stroke, and to establish the relationship between functional recovery and complications in this period.
Material and methods: A cross-sectional observational study evaluating the NS of patients older than 65 years at three months of having a stroke. The NS was assessed using the Mini Nutritional Assessment (MNA). Sociodemographic and anthropometric data, cardiovascular risk factors, as well as functional status (through the Barthel index and the modified Rankin scale) and the presented complications were collected.
Results: One hundred and three patients were included, with a medium age of 75.81 (± 6.73). The MNA score was 23.13 points (± 4.47); 8.2% had malnutrition and 38.1% had risk of malnutrition. There were no differences in the NS between women and men (p = 0.076) neither relation of the NS with age. NS deficiency was associated with poorer function (r = 0.608; p < 0.001), the development of complications (urinary tract infection and fever) (p = 0.044) and dysphagia (p = 0.014). In addition, those patients with better nutritional status had a better quality of life (r = 0.506; p < 0.001).
It was also associated with poorer socioeconomic status (p = 0.020) and institutionalization (p = 0.004).
Conclusions: The risk of malnutrition is common in stroke survivors at the short-term. This NS is associated with a worse functional situation and self-perceived quality of life and with a higher rate of complications. Early detection of the risk of malnutrition is essential in patients who have suffered a stroke.
Key words: Stroke. Mini Nutritional Assessment. Malnutrition. Disability.
INTRODUCCIÓN
El ictus es un problema de salud pública de primer orden. Las cifras de incidencia, prevalencia, mortalidad, discapacidad y gasto sanitario asociadas al ictus han convertido a esta patología en una de las prioridades de nuestro sistema sanitario (1). El estado nutricional y la alimentación tienen un papel fundamental en el desarrollo de algunos factores de riesgo como la hipertensión arterial o la diabetes, que pueden condicionar la aparición de un ictus (2).
La malnutrición y el riesgo nutricional se asocian con estancias hospitalarias más prolongadas, mayor tasa de morbimortalidad, reingresos y complicaciones hospitalarias (3-5), todo lo cual contribuye a que el pronóstico se agrave. Además, existe evidencia de que el ingreso hospitalario puede producir un aumento en el riesgo nutricional y la desnutrición después del alta (6).
Por tanto, tal y como han puesto de manifiesto varias organizaciones científicas y gubernamentales, la valoración nutricional del paciente puede ser determinante en el proceso hospitalario (7-9), recomendando la realización de un cribado nutricional a todos los pacientes en las primeras 24-48 horas del ingreso.
En los pacientes con ictus, el riesgo de desnutrición aumenta por múltiples factores relacionados con la ingesta de nutrientes, trastornos de la conducta alimentaria, cambios gastrointestinales, efectos secundarios de la medicación y anormalidades en el gasto energético (estados de hipermetabolismo e hipercatabolismo que se asocian a periodos de ayunos prolongados) (4,10).
En la revisión sistemática de Foley y cols. (2009) (11) sobre el estado nutricional de pacientes ingresados por un ictus, la incidencia de desnutrición se situó entre el 8,6% y el 26,3%, un amplio rango probablemente condicionado por el método utilizado para su evaluación y el momento evolutivo del ictus en que se realice (2,11).
Pese al efecto perjudicial que ejerce la malnutrición en el proceso de ingreso hospitalario, sigue recibiendo poca atención por parte del sistema sanitario. Tanto es así que rara vez es tenida en consideración durante la hospitalización y aún menos en el seguimiento del paciente. Por tanto, consideramos que la valoración nutricional es un aspecto clave en un paciente que ha sufrido un ictus y debería formar parte de los cuidados y el seguimiento de estos pacientes.
En este contexto, planteamos nuestro estudio con el doble objetivo de valorar el estado nutricional de los pacientes ingresados en la Unidad de Ictus del Complejo Hospitalario de Cáceres a los tres meses de sufrir un ictus y establecer la relación entre el estado nutricional y la situación funcional y las complicaciones del paciente en este periodo.
MATERIAL Y MÉTODOS
Se trata de un estudio observacional y transversal. La muestra estuvo formada por pacientes ingresados con diagnóstico de ictus isquémico o hemorrágico en el Servicio de Neurología-Unidad de Ictus del Complejo Hospitalario de Cáceres durante los meses de junio a diciembre de 2015.
Se incluyeron de forma consecutiva todos los pacientes mayores de 65 años diagnosticados de ictus isquémico o hemorrágico que firmaron el consentimiento informado. Fueron excluidos aquellos pacientes con cáncer y que estuvieran con tratamiento quimioterápico en ese momento y los pacientes con insuficiencia renal grave que estuviesen en diálisis peritoneal o hemodiálisis.
Se contactó telefónicamente con los pacientes supervivientes ingresados durante ese periodo, de tal forma que aquellos pacientes que aceptaron participar fueron citados en la consulta de Valoración Nutricional llevada a cabo en el Servicio de Neurología.
Recogida de datos
En dicha consulta y a los tres meses del ictus, se recogieron datos sociodemográficos, situación clínica actual (disfagia, edentulismo, alteraciones perceptivas), comorbilidad (índice de Charlson) y factores de riesgo cardiovascular. Asimismo, se evaluó la calidad de vida mediante una escala de valoración analógica, indicando al paciente que puntuara cuál era su estado de salud de 0 a 100.
El estado funcional se evaluó con el índice de Barthel (IB) (12) y la escala de Rankin modificada (eRm) (13). El índice de Barthel permite conocer el nivel de dependencia en las actividades básicas de la vida diaria (ABVD), oscilando su puntuación entre 0 (mayor dependencia) y 100 (independencia). La escala de Rankin modificada nos indica el estado funcional del paciente, siendo el valor 0 sin secuelas y correspondiendo al valor 5 una dependencia severa. La valoración nutricional se realizó con el cuestionario de 18 ítems del Mini Nutritional Assessment (MNA) (14). Además, se utilizó el cuestionario de frecuencia de consumo de alimentos (CFCA) para conocer el índice de alimentación saludable (IAS) (15).
El cuestionario Mini Nutritional Assessment (MNA) es un instrumento validado de cribado y eficaz de valoración nutricional en el anciano que ha demostrado su eficacia para predecir el pronóstico, así como para valorar los cambios producidos en el estado nutricional (14). La puntuación obtenida en el MNA permitió la clasificación de los pacientes en tres categorías: estado nutricional normal si obtenían más de 24 puntos; riesgo de malnutrición si obtenían entre 17 y 23,5 puntos, y malnutrición si el paciente presentaba menos de 17 puntos en dicho cuestionario. En este estudio se ha considerado un estado nutricional deficitario cuando el paciente obtenía una puntuación menor de 24 en el cuestionario MNA.
El CFCA (15) permite conocer los patrones alimentarios de los participantes interrogando sobre el número de veces por semana o mes que se consumen determinados grupos de alimentos. Para cuantificar este cuestionario y valorar la calidad de la dieta se utilizaron los valores del IAS (16). El IAS da un valor máximo de 100 puntos y un mínimo de 10, clasificando la dieta de los individuos en tres categorías: saludable (IAS más de 80 puntos), necesita cambios (IAS entre 50 y 80 puntos) e inadecuada (IAS menor de 50 puntos).
Se recogieron datos antropométricos según el protocolo establecido por la Sociedad Española de Nutrición Parenteral y Enteral (SENPE) y la Sociedad Española de Geriatría y Gerontología (SEGG) en su documento de consenso sobre la valoración nutricional en el anciano (17). Se determinaron: talla, peso, perímetro abdominal, pliegue tricipital, circunferencia braquial, circunferencia de la pantorrilla y pliegue subescapular. El índice de masa corporal (IMC) se calculó a partir de los datos obtenidos.
Además, se recogió información sobre las siguientes complicaciones acontecidas desde el momento del ingreso hospitalario hasta el momento de la valoración (fiebre, infarto agudo de miocardio, neumonía, trombosis venosa, infección urinaria, agitación, ulceras por presión, hemorragias, caídas), a través de su historia clínica digital y la entrevista.
Confidencialidad y consideraciones éticas
El estudio fue aprobado por el Comité de Ética e Investigación Clínica de la provincia de Cáceres. Todos los participantes recibieron información por escrito sobre los objetivos y la metodología del estudio y firmaron el documento de consentimiento informado.
En este trabajo se han respetado todos los postulados éticos sobre confidencialidad y anonimización de los datos personales de los participantes (Ley de Protección de Datos Personales 15/1999). Se recogieron exclusivamente los datos referentes al estudio, los datos personales estaban disociados de los datos clínicos y el acceso a los datos fue restringido a los investigadores.
Análisis de datos
Se realizó un análisis descriptivo de todas las variables del estudio. Las variables categóricas se expresaron mediante porcentajes y las variables cuantitativas continuas, mediante la media y su desviación estándar.
Se utilizó la prueba de Chi cuadrado para comparar variables cualitativas; para las variables continuas se utilizó la t de Student. La asociación entre dos variables cuantitativas se realizó con las pruebas de coeficiente de correlación de Pearson o de Spearman, según la distribución de la variable.
Los datos se analizaron con el programa estadístico SPSS para Windows v.20, con una significación estadística α del 0,05.
RESULTADOS
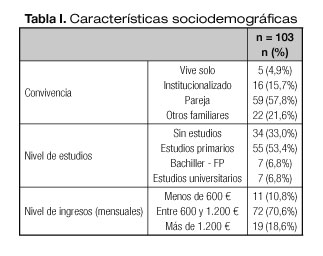
Fueron incluidos 103 pacientes con una edad media de 75,81 años (± 6,73) y un rango de edad comprendido entre los 65 y los 97 años. El 47,1% fueron mujeres. El 86,05% de los pacientes había sufrido un ictus isquémico y el 13,95%, un ictus hemorrágico. En la tabla I se muestran las características sociodemográficas de los pacientes.
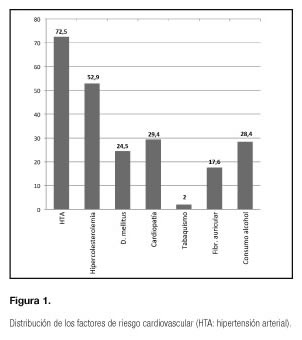
Entre los factores de riesgo cardiovascular más prevalentes (Fig. 1) encontramos que un 72,5% tenía hipertensión arterial (HTA); un 52,9%, dislipemias; el 29,4%, cardiopatías, y el 24,5%, diabetes mellitus.
En cuanto al estado de salud bucodental, el 16,7% padecía disminución del gusto por los alimentos y el 10,8%, alteración del olfato. Por otro lado, el 43,1% de los pacientes presentaba xerostomía; el 58,8%, dentadura postiza, y el 85,3%, edentulismo. Además, destacaba que el 24,5% de los pacientes presentaba disfagia a líquidos.
Valoración del estado nutricional
En cuanto a las características antropométricas, observamos que la media del peso fue de 70,10 (± 13,43) kg, la talla de 158 (± 0,09) cm y el valor del IMC de 27,91 (± 4,91) kg/m2.
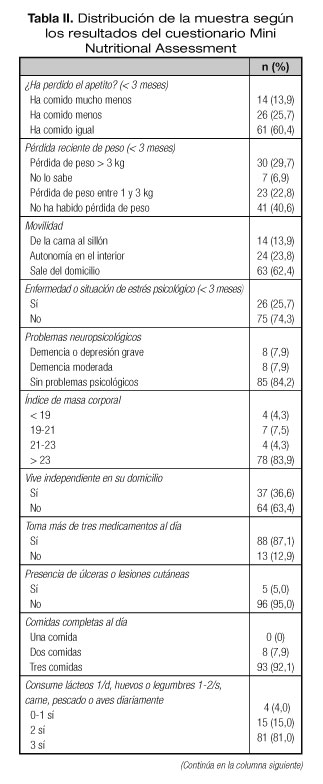
La media de la puntuación obtenida en el MNA fue de 23,13 (± 4,47) puntos. Según el MNA, el 8,2% de los pacientes presentó malnutrición; el 38,1%, riesgo nutricional, y el 53,6%, buena situación nutricional.
La tabla II muestra la distribución de las respuestas de los pacientes a cada uno de los ítems del cuestionario MNA. Hay que destacar que el 15,8% de los pacientes presentaba deterioro cognitivo moderado o depresión grave y el 86,2% vivía de forma independiente en su domicilio, presentando buena movilidad que permitía salir del domicilio al 62,4% de los sujetos. El 58,0% de los participantes consideraba tener un estado de salud igual o mejor que las personas de su edad.
En cuanto a la calidad de la dieta, según el IAS el 38% de los pacientes presentó una dieta saludable, mientras que en el 62% restante la dieta necesitaba cambios (puntuación entre 50 y 80 en el IAS). La media de la puntuación en este índice fue de 78,38 (± 14,14).
El estado nutricional fue similar en mujeres y hombres, sin diferencias significativas (p = 0,076). Respecto a la influencia de la edad sobre el estado nutricional, la regresión lineal entre este y la edad no evidenció relación. Otro hallazgo significativo fue la relación entre el estado nutricional y la calidad de vida (r = 0,506; p < 0,001) (Fig. 2). De tal forma que los pacientes con un mejor estado nutricional percibían mejor su calidad de vida relacionada con la salud.
El estado nutricional medido según el MNA se asoció significativamente a la calidad de la dieta que mantenía el paciente, de forma que aquellos pacientes con mayor puntuación en el IAS obtuvieron un mejor estado nutricional (r = 0,385; p < 0,001). Además, este EN se relacionó negativamente con la comorbilidad (r = -0,479; p < 0,001): a mayor comorbilidad, peor EN.
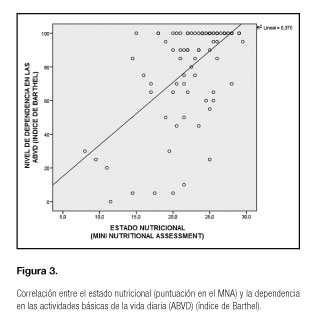
Observamos que el estado nutricional se relacionó con la dependencia funcional, de manera que a mayor puntuación en el cuestionario MNA, mayor independencia (r = 0,608; p < 0,001) (Fig. 3), y de igual forma se comportó el IMC con la situación de dependencia en las ABVD (r = 0,230; p = 0,028).
En relación con el IMC, observamos diferencias entre sexos, con mayor sobrepeso en mujeres 29,26 (± 4,75) frente a hombres 26,80 (± 4,80) (p = 0,017).
Los pacientes con disfagia presentaban menor puntuación en el MNA y, por tanto, peor estado nutricional que los que no la padecían (pacientes con disfagia 21,15 (± 3,00) puntos vs. pacientes sin disfagia 23,75 (± 4 ,55) puntos (p = 0,014).
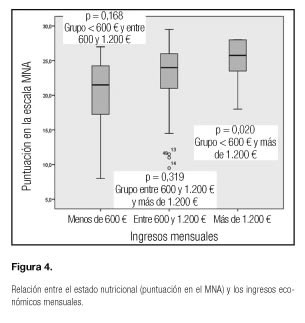
Desde el punto de vista sociodemográfico, los ingresos económicos mostraron su relación con la malnutrición (p = 0,020) (Fig. 4), pero no se hallaron diferencias significativas entre el nivel socioeconómico y la calidad de la dieta consumida (p = 0,282). La convivencia también se asoció al estado nutricional, de manera que aquellos que estaban institucionalizados obtenían puntuaciones significativamente más bajas en el MNA (p = 0,004) que aquellos que vivían acompañados de su pareja o sus familiares.
Estado funcional
A los tres meses tras el ictus, el 44,1% de los pacientes presentaba algún grado de dependencia en las ABVD, pero el 75,5% presentaba una buena situación funcional (puntuación menor o igual a 2) según la escala de Rankin modificada. La media de puntuación en esta escala fue de 1,48 (± 1,60).
Las mujeres presentaron menor autonomía para las ABVD que los hombres, con un IB en mujeres de 72,08 (± 33,53) frente a 86,76 (± 25,70) de los hombres (p = 0,014).
La dependencia en las ABVD se relacionó, además de con la edad y el estado nutricional (MNA), con la comorbilidad (r = -0,536; p < 0,001), ya que los pacientes con mayor dependencia eran los que tenían mayor comorbilidad asociada, y con la presencia de complicaciones durante este periodo (r = -0,390; p < 0,001).
Además, se obtuvo una relación significativa entre el IB y la calidad de vida (r = 0,290; p = 0,003).
Complicaciones
Desde el ingreso hospitalario hasta la revisión de los tres meses, el 31,4% de los pacientes sufrió algún tipo de complicación, siendo las más frecuentes agitación (13,9%), caídas (12,9%), infección urinaria (10,9%), fiebre (7,9%), ulceras por presión (3%), hemorragia (3%) y neumonía (2%).
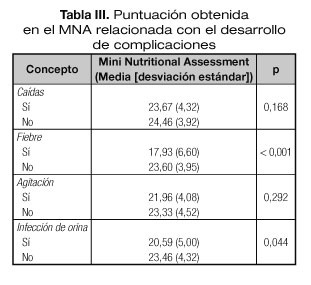
Al comparar la puntuación de MNA obtenida por los pacientes en relación con estas complicaciones (Tabla III), observamos diferencias significativas en pacientes que sufrieron infección de orina o fiebre, y se puede apreciar que las puntuaciones obtenidas fueron más bajas en aquellos pacientes que presentaron estas complicaciones.
DISCUSIÓN
El diagnóstico precoz de malnutrición es clave, ya que el riesgo de malnutrición es frecuente en personas mayores y se asocia con el riesgo social, mayor comorbilidad, mayor mortalidad y menor calidad de vida (9,18). Nuestro estudio pone de manifiesto la relación entre el estado nutricional y la dependencia en las actividades básicas de la vida diaria, las complicaciones, la disfagia, la situación socioeconómica y la calidad de vida a los tres meses de sufrir un ictus.
Las características sociodemográficas y los factores de riesgo de nuestra muestra no difieren de los mencionados en otros estudios, coincidiendo en que la edad de las mujeres es superior a la de los hombres y en que los factores de riesgo más prevalentes son la hipertensión arterial, la dislipemia y la diabetes mellitus (19-21).
Nuestros resultados muestran que más del 46% de la muestra presenta un estado nutricional deficitario. Estos resultados no difieren de los hallazgos obtenidos en otros grupos de pacientes hospitalizados (22) y de pacientes en unidades de media y larga estancia (23). Además, nuestros resultados ponen de manifiesto que la población anciana institucionalizada en centros sociosanitarios presenta una mayor prevalencia de malnutrición y riesgo de malnutrición, tal y como se recoge en otras series (24,25).
En consonancia con otras publicaciones, al considerar la valoración antropométrica resulta paradójico que, mientras un 46,3% de los pacientes presenta riesgo de malnutrición o malnutrición, el 95,7% tenía un IMC adecuado o incluso en sobrepeso (9,26). Esto puede explicarse porque el estado nutricional es un proceso multifactorial y complejo que depende de múltiples variables que interactúan entre sí (factores físicos, psíquicos, sociales, económicos, enfermedades concomitantes y el propio proceso del envejecimiento) y existen estados de desnutrición de curso subclínico que pueden pasar desapercibidos (27,28).
Hemos observado junto a otros autores que el estado nutricional afectaba al nivel de dependencia de las actividades de la vida diaria (23,29,30). Además, al igual que en otros estudios, obtuvimos relación entre el IMC y el estado funcional, de tal forma que los pacientes con mayor IMC presentaban menor discapacidad. A este hallazgo se le conoce como la "paradoja de la obesidad", sin que quede claro el origen de este efecto protector de la obesidad (21,23,31). También coincidiendo con otro trabajo (32), más del 50% de pacientes perdió peso después del ictus (1-3 kg o más de 3 kg), lo cual se asocia a resultados funcionales desfavorables. Por tanto, el control del peso en estos pacientes debería establecerse como un indicador clave en el estado de nutrición.
Aunque no hemos observado una asociación entre la edad de los pacientes y su estado nutricional, otros autores sí lo han puesto de manifiesto (23,26), y son precisamente las personas mayores de 75 años las que presentan un mayor riesgo nutricional y social (9).
Queremos destacar en nuestra serie que a pesar de que el 24,5% presentaba una incapacidad funcional solo el 15,7% de los pacientes estaba institucionalizado. Estos datos sugieren que el sistema informal de cuidados (la familia) es habitual en nuestro entorno (33).
En el caso de las complicaciones valoradas, observamos, al igual que en otras series, que los pacientes con peor estado nutricional presentaron una mayor prevalencia de infecciones urinarias (23). Algunos trabajos sugieren también una asociación entre malnutrición o riesgo de esta y mayor prevalencia de infecciones (34).
Tal y como se recoge en la literatura, la autopercepción del estado nutricional es más autocomplaciente que los datos objetivos, y los sujetos tienden a sobreestimar su buen estado nutricional, de tal forma que hasta el 80% se consideró bien nutrido (9,26).
Varios estudios (18,28,35,36) han encontrado que el estado nutricional tiene un impacto en la calidad de vida percibida por los pacientes, ya que el mantenimiento de un estado nutricional adecuado permite mejorar diferentes aspectos implicados en la calidad de vida (9).
En cuanto a la presencia de disfagia, nuestros datos son similares a lo que muestran otros estudios que estiman su prevalencia en el 30% después de un ictus (10). Destacamos, coincidiendo con otros, la relación que existe entre la disfagia y el riesgo de malnutrición (37,38).
Con respecto a la calidad de la dieta encontrada en nuestra muestra, no difiere de lo encontrado en la bibliografía (39), donde el 72% de la población fue clasificada como subsidiaria de cambios en su alimentación, siendo las características socioeconómicas un factor determinante en el tipo de hábitos alimentarios.
La presencia de enfermedades crónicas y el número elevado de comorbilidades en estos pacientes han sido relacionados con un incremento del riesgo de malnutrición (28,40).
Una limitación del estudio podría ser el uso del cuestionario MNA en pacientes con ictus ya que, debido al gran impacto que tienen las secuelas, podría interferir en muchos de los ítems recogidos por dicho cuestionario (valoración subjetiva, dependencia). También consideramos las limitaciones propias de este tipo de diseño de estudio transversal sin seguimiento, además del sesgo de participación ligado a la participación voluntaria.
CONCLUSIONES
El riesgo de desnutrición es frecuente a corto plazo en los supervivientes a un ictus. Este estado nutricional, determinado a través del MNA, se asocia con una peor situación funcional y la aparición de algunas complicaciones, especialmente la presencia de fiebre e infecciones urinarias. A la inversa, un mejor estado nutricional conlleva una mayor independencia funcional, mejor calidad de vida autopercibida y menor comorbilidad. Factores como la disfagia, un menor nivel económico o la institucionalización se relacionaron con puntuaciones más bajas en la valoración del estado nutricional.
Por tanto, consideramos que la valoración nutricional y la detección precoz del riesgo de malnutrición son un aspecto clave en un paciente que ha sufrido un ictus. Esta intervención debería formar parte de los cuidados y la valoración cotidiana tanto en la fase hospitalaria como de seguimiento.
AGRADECIMIENTOS
Agradecemos la participación y colaboración desinteresada de todos los pacientes.
Agradecemos a la Gerencia y Dirección del Área el apoyo a la investigación en cuidados.
A Noelia, Ángela, Irene, Jaime y Elena.
BIBLIOGRAFÍA
1. López-Bastida J, Oliva Moreno J, Worbes Cerezo M, Perestelo Pérez L, Serrano-Aguilar P, Montón-Álvarez F. Social and economic costs and health-related quality of life in stroke survivors in the Canary Islands, Spain. BMC Health Serv Res 2012;12:315.
2. Burgos Peláez R, Segurola Gurrutxaga H, Bretón Lesmes I. Soporte nutricional del paciente con ictus. Nutr Hosp 2014;2(29):57-66.
3. López-Fernández MT, Fidalgo Baamil O, López Doldán C, Bardasco Alonso ML, De Sas Prada MT, Lagoa Labrador F, et al. Prevalencia de desnutrición en pacientes ancianos hospitalizados no críticos. Nutr Hosp 2015;31:2676-84.
4. Poisson PP, Laffond T, Campos S, Dupois V, Bourdel-Marchanson I. Relationships between oral health, dysphagia and undernutrition in hospitalised elderly patients. Gerontology 2016;33(2):161-8.
5. Álvarez-Hernández J, Planas Vila M, León-Sanz M, García de Lorenzo A, Celaya-Pérez S, García-Lorda PP, et al., on behalf of the PREDyCES researchers. Prevalence and costs of malnutrition in hospitalized patients; the PREDyCES Study. Nutr Hosp 2012;27:1049-59.
6. Burgos Peláez R. Desnutrición y enfermedad. Nutr Hosp 2013;6(1):10-23.
7. The Prague Declaration: Stop disease-related malnutrition. Acceso: 29 nov 2016. Disponible en: http://www.european-nutrition.org/files/pdf_pdf_66.pdf.
8. Consenso multidisciplinar sobre el abordaje de la desnutrición hospitalaria en España. Coords.: Álvarez Hernández J, Burgos Peláez R, Planas Vilá M. Barcelona: Glosa SL; 2011.
9. Hernández Galiot A, Pontes Torrado Y, Goñi Cambrodón I. Riesgo de malnutrición en una población mayor de 75 años no institucionalizada con autonomía funcional. Nutr Hosp 2015;32(3):1184-92.
10. Planas Vilà M. Aspectos metabólico-nutricionales en las enfermedades neurológicas. Nutr Hosp 2014;29(2):3-12.
11. Foley NC, Salter KL, Robertson J, Teasell RW, Woodbury MG. Which reported estimate of the prevalence of malnutrition after stroke is valid? Stroke 2009;40(3):e66-74.
12. Cid-Ruzafa J, Damián-Moreno J. Valoración de la discapacidad física: el índice de Barthel. Rev Esp Salud Pública 1997;71:127-37.
13. Bonita R, Beaglehole R. Modification of Rankin scale: Recovery of motor function after stroke. Stroke 1988;19:1497-500.
14. Guigoz Y, Lauque S, Vellas B. Identifying the elderly at risk for malnutrition. The Mini Nutritional Assessment. Clin Geriatr Med 2002;18:737-57.
15. Trinidad Rodríguez I, Fernández Ballart J, Cucó Pastor G, Biarnés Jordà E, Arija Val V. Validación de un cuestionario de frecuencia de consumo alimentario corto: reproducibilidad y validez. Nutr Hosp 2008;23(3):242-52.
16. Burriel FC, Urrea RS, García CV, Tobarra MM, Meseguer MJG. Hábitos alimentarios y evaluación nutricional en una población universitaria. Nutr Hosp 2013;28(2):438-46.
17. Wanden-Berghe C. Valoración Antropométrica. En: M. Planas, ed. Valoración nutricional en el anciano. Madrid: Galénitas-Nigra-Trea; 2006. pp. 77-96.
18. Montejano Lozoya AR, Ferrer Diego RM, Clemente Marín G, Martínez-Alzamora N, Sanjuan Quiles A, Ferrer Ferrándiz E. Factores asociados al riesgo nutricional en adultos mayores autónomos no institucionalizados. Nutr Hosp 2014;30(4):858-69.
19. Arias Rivas S, Vivancos Mora J, Castillo J. Epidemiología de los subtipos de ictus en pacientes hospitalizados atendidos por neurólogos: resultados del registro EPICES (I). Rev Neurol 2012;54(7):385-93.
20. Abellán Alemán J, Ruilope Urioste LM, Leal Hernández M, Armario García P, Tiberio López G, Martell Claros N. Control de los factores de riesgo cardiovascular en pacientes con ictus atendidos en Atención Primaria en España. Estudio ICTUSCARE. Med Clín (Barc) 2011;136(8):329-35.
21. Chiquete E, Cantú Brito C, Villarreal Careaga J, Murillo Bonilla LM, Rangel Guerra R, León Jiménez C, et al. Paradoja de la obesidad y recuperación funcional en sobrevivientes a un primer infarto cerebral: estudio PREMIER. Rev Neurol 2010;51(12):705-13.
22. Gomes F, Emery PW, Weekes CE. Risk of malnutrition is an independent predictor of mortality, length of hospital stay, and hospitalization costs in stroke patients. J Stroke Cerebrovasc Dis 2016;25(4):799-806.
23. Argente Pla M, García Malpartida K, León De Zayas B, Martín Sanchís S, Micó García A, Del Olmo García MI, et al. Prevalencia de desnutrición en una unidad de media y larga estancia hospitalaria. Nutr Hosp 2014;31(2):900-7.
24. Fernández-Viadero C, Peña Sarabia N, Jiménez-Sanz M, Ordóñez-González J, Verduga Vélez R, Crespo Santiago D. Análisis longitudinal de parámetros nutricionales en una cohorte de ancianos con y sin demencia. Rev Esp Geriatr Gerontol 2016;51(2):92-5.
25. Tamura BK, Bell CL, Masaki KH, Amella EJ. Factors associated with weight loss, low BMI, and malnutrition among nursing home patients: A systematic review of the literature. J Am Med Dir Assoc 2013;14(9):649-55.
26. Valls T, Mach N. Riesgo de malnutrición en la población mayor de 75 años. Med Clin (Barc) 2012;139(4):157-60.
27. Camina-Martín MA, De Mateo-Silleras B, Malafarina V, López-Mongil R, Niño-Martín V, López-Trigo JA, et al; Grupo de Nutrición de la Sociedad Española de Geriatría y Gerontología (SEGG). Valoración del estado nutricional en geriatría: declaración de consenso del Grupo de Nutrición de la Sociedad Española de Geriatría y Gerontología. Rev Esp Geriatr Gerontol 2016;51(1):52-7.
28. Maseda A, Gómez Caamaño S, Lorenzo López L, López López R, Diego Díez C, Sanluís Martínez V, et al. Health determinants of nutritional status in community-dwelling older population: The VERISAÚDE study. Public Health Nutr 2016;19(12):2220-8.
29. Nii M, Maeda K, Wakabayashi H, Nishioka S, Tanaka A. Nutritional improvement and energy intake are associated with functional recovery in patients after cerebrovascular disorders. J Stroke Cerebrovasc Dis 2016;25(1):57-62.
30. Vahlberg B, Zetterberg L, Lindmark B, Helistrom K, Cederholm T. Functional performance, nutritional status, and body composition in ambulant community-dwelling individuals 1-3 years after suffering from a cerebral infarction or intracerebral bleeding. BMC Geriatr 2016;16(1):16-48.
31. Cantú Brito C, Ruiz Sandoval JL, Murillo Bonilla LM, Chiquete E, León Jiménez C, Arauz A, et al. Manejo agudo y pronóstico a un año en pacientes mexicanos con un primer infarto cerebral: resultados del estudio multicéntrico PREMIER. Rev Neurol 2010;51(11):641-9.
32. Yerim K, Chi Kyung K, Seunguk J, Sang-Bae K, Seung-Hoon L, Byung-Woo Y. Prognostic importance of weight change on short-term functional outcome in acute ischemic stroke. Int J Stroke 2015;10:62-8.
33. López Espuela F, González Gil T, Jiménez Gracia MA, Bravo Fernández S, Amarilla Donoso J. Impacto en la calidad de vida en cuidadores de supervivientes de un ictus. Enferm Clin 2015;26(2):49-56.
34. Hutchinson E, Wilson N. Acute stroke, dysphagia and nutritional support. Br J Community Nurs 2013;4:26-9.
35. Söderhamn U, Flateland S, Jessen L, Söderhamn O. Perceived health and risk of undernutrition: A comparison of different nutritional screening results in older patients. J Clin Nurs 2011;20:2162-71.
36. Casals C, García-Agua-Soler N, Vázquez-Sánchez MA, Requena-Toro MV, Padilla Romero L, Casals-Sánchez JL. Ensayo clínico aleatorizado del asesoramiento nutricional en pacientes desnutridos hospitalizados. Rev Clin Esp 2015;215(6):308-14.
37. Wakabayashi H, Matsushima M. Dysphagia assessed by the 10-item Eating Assessment Tool is associated with nutritional status and activities of daily living in elderly individuals requiring long-term care. J Nutr Health Aging 2016;20(1):22-7.
38. Cohen DL, Roffe C, Beavan J, Blackett B, Fairfield CA, Hamdy S, et al. Post-stroke dysphagia: A review and design consideration for future trials. Int J Stroke 2016;11(4):399-411.
39. Norte Navarro AI, Ortiz Moncada R. Calidad de la dieta española según el índice de alimentación saludable. Nutr Hosp 2011;26(2):30-6.
40. Boulos C, Salameh P, Barberger Gateau P. Factors associated with poor nutritional status among community dwelling Lebanese elderly subjects living in rural areas: Results of the AMEL study. J Nutr Health Aging 2014;18:488-94.
 Dirección para correspondencia:
Dirección para correspondencia:
Fidel López Espuela.
Facultad de Enfermería y Terapia ocupacional de Cáceres.
Departamento de Enfermería.
Universidad de Extremadura.
Av. de la Universidad, s/n.
10003 Cáceres
e-mail: fidel.lopez.es@gmail.com
Recibido: 26/12/2016
Aceptado: 02/02/2017