INTRODUCCIÓN
La obesidad, que se ha convertido en una epidemia, es considerada una enfermedad crónica caracterizada por un aumento de grasa corporal que trae consigo un aumento de peso asociado a diversas alteraciones metabólicas 1. La etiología de la obesidad es heterogénea, pero se basa fundamentalmente en el desequilibrio energético entre calorías ingeridas y consumidas, que impactan en los compartimentos tanto muscular como graso, induciendo cambios metabólicos y dando como resultado un mayor gasto cardiaco y un estado inflamatorio persistente en el paciente obeso 2. La última Encuesta Nacional de Salud en Chile (ENS) muestra obesidad en el 28,6% de los hombres y en el 33,7% de las mujeres 3.
Las personas con obesidad presentan con frecuencia fluctuaciones de peso producto de variados regímenes nutricionales e irregularidad en la actividad física, estrategias que no tienen buenos resultados a largo plazo debido a la falta de adherencia al tratamiento 4. Para hacer frente a esta situación, la cirugía bariátrica (CB) se presenta como una alternativa atractiva 5. Las normas publicadas en 1998 en las guías del Instituto Nacional de Salud (NIH) de Estados Unidos establecen que la CB es una opción para reducir el peso corporal en pacientes con obesidad clínicamente grave, definida por un índice de masa corporal (IMC) igual o superior a 40 kg/m2 o un IMC igual o superior a 35, asociado a comorbilidad.
Son variadas las técnicas quirúrgicas utilizadas, entre las cuales destacan la banda gástrica ajustable, la gastrectomía en manga (GM), el bypass gástrico (BPG) y el switch duodenal 5. Las técnicas quirúrgicas más empleadas en Chile son la GM (70,8%), seguida del BPG (29,2%) 6.
Frente a estas intervenciones, existen modificaciones en la composición corporal debido a la acelerada pérdida de peso asociada a la limitación de la ingesta y el grado de malabsorción. Otto y cols. observaron que, después de un año de cirugía, el porcentaje de pérdida del exceso de peso fue significativamente mayor en BPG que en GM, y hallaron diferencia de pérdida en los compartimentos graso y muscular según técnica quirúrgica 7.
Una reducción significativa de la masa muscular, principal componente metabólicamente activo del cuerpo 8, puede reducir el gasto de energía en reposo 9 y de esta manera influir en la tasa de pérdida de peso post-CB. Además, se ha visto que en pacientes obesos la MM se correlaciona con la densidad mineral ósea regional, de tal manera que reducciones severas en la MM pueden impactar negativamente la masa ósea en el largo plazo 10.
La actividad física post-CB disminuye el riesgo de enfermedad y mejora la calidad de vida en general 11,12,13. El fomento de la actividad física supervisada en el periodo preoperatorio y postoperatorio reduce la pérdida de MM en pacientes sometidos a BPG en el periodo de un año 14.
Dentro de las técnicas mayormente utilizadas para estimar la composición corporal en pacientes bariátricos, la bioimpedancia (BIA) se considera válida y útil en la práctica diaria por ser de menor costo, de rápido manejo 15,16,17,18 y por tener una buena correlación con el DEXA, gold standard para la medición de composición corporal en esta población 19.
Cabe destacar que la acelerada reducción de peso a la cual conducen el BPG y la GM puede ocasionar pérdidas importantes de la MM con mal pronóstico a corto y largo plazo en pacientes operados. Así, el objetivo de este estudio fue determinar los cambios en la composición corporal de pacientes sometidos a BPG y GM en el periodo de un año postcirugía.
MATERIALES Y MÉTODOS
Estudio retrospectivo, transversal y multicéntrico. La muestra fue seleccionada por conveniencia, constituida por pacientes sometidos a BPG y GM de tres centros clínicos privados de la Región Metropolitana, Chile. Los criterios de inclusión fueron: pacientes entre 18 y 60 años operados durante los años de 2013 a 2017, que contaran con una bioimpedanciometría preoperatoria y al menos una durante el primer año postoperatorio. Se excluyeron del estudio pacientes con patología oncológica y embarazadas. Las mediciones de composición corporal se organizaron en tres tiempos posquirúrgicos (de uno a tres meses, de cuatro a seis meses y de siete a 12 meses); no todos los participantes tuvieron mediciones en todos los tiempos señalados. El número de mediciones de este estudio según técnica y sexo se detalla en LA Tabla 1.
El equipo utilizado para la medición de la composición corporal en los tres centros fue el bioimpedanciómetro InBody 720(r). Los datos recolectados de los exámenes de bioimpedanciometría impresos y anonimizados previamente por la nutricionista a cargo del paciente fueron: kg de masa muscular, kg de masa grasa y % de grasa total, tipo y fecha de cirugía, datos antropométricos (peso y talla), sexo, edad y fecha de medición. Este proyecto fue aprobado por el Comité de Ética Científico de la Universidad del Desarrollo, Santiago de Chile.
En el análisis estadístico las variables fueron presentadas según naturaleza estadística y tipo de distribución, testeado por el test de Shapiro-Wilk. Para el análisis bivariado se utilizaron los test t de Student o U de Mann-Whitney (según correspondía). El software estadístico utilizado fue el Stata 13.1; se consideró significativo un valor p < 0,05.
RESULTADOS
Fueron evaluados 128 sujetos (75% mujeres) y la mediana de edad fue de 36 años (27,0-43,5) para GM y de 39,5 años (31,0-51,0) para BPG, sin diferencias significativas. La Tabla 1 presenta el número de mediciones realizadas durante el pre y el postoperatorio en BPG y GM, hombres y mujeres, en los distintos periodos evaluados.
Tabla I Número de mediciones realizadas durante el preoperatorio y el postoperatorio, técnica quirúrgica y sexo

BPG: bypass gástrico; GM: gastrectomía en manga.
La Tabla 2 muestra los compartimentos de MM (kg), MG (kg) y GT (%), según técnica quirúrgica a través del tiempo. Se observaron diferencias significativas en la MM según técnica en el preoperatorio (p = 0,0144) y en los periodos comprendidos entre los siete y los 12 meses postoperatorio (p = 0,0070), evidenciando que los sujetos operados de BPG presentaron mayor contenido de MM en el preoperatorio y al finalizar el primer año, comparados con GM (29,3 kg versus 26,8 kg y 26,5 kg versus 22,7 kg, respectivamente). En los meses 1-6 la pérdida para MM, MG y %GT fue similar en ambas técnicas (p > 0,05).
Tabla II Contenido de masa muscular y grasa según cirugía y tiempos prequirúrgico y postquirúrgico

Resultados expresados en mediana y rango intercuartílico o promedio y desviación estándar. BPG: bypass gástrico; GM: gastrectomía en manga; MM: masa muscular; MG: masa grasa; GT: porcentaje de grasa total. *Test U de Mann-Whitney (p < 0,05).
Comparando los cambios en los compartimentos corporales entre hombres y mujeres según técnica quirúrgica, se observa que los hombres con BPG presentan mayor pérdida de MM y MG en el primer trimestre postquirúrgico que aquellos que se sometieron a GM (MM: -3,8 kg/-2,9 kg, p = 0,0483; MG: -14,9 kg/-8,8 kg, p = 0,0453, respectivamente). Los hombres con BPG durante el preoperatorio presentaron mayor contenido de MM (41,2 kg; 36,1-43,5) frente a aquellos con GM (39,0 kg; 32,8-40,1; p = 0,0409).
En las mujeres se observan diferencias significativas en relación al %GT en los tres primeros meses postoperatorio. Las mujeres con BPG presentaron mayor pérdida comparadas con aquellas con GM (-5,2% vs. -3,6%, p = 0,0441, respectivamente) (Tabla 3). Por otra parte, en todos los evaluados la pérdida de MG y %GT es mayor en los individuos con BPG en los tres primeros meses postquirúrgicos (MG: -11.9 kg/-8,4 kg, p = 0,0052; %GT: -5,8%/-3,9%, p = 0,0099, para BPG y GM, respectivamente). Durante el cuarto y el sexto mes se observó un aumento significativo del 1% en las medianas del %GT general (p = 0,0010) y en las mujeres (p = 0,005) con BPG. Entre tanto, cuando se considera la dispersión de los datos según tipo de cirugía se observó que en el BPG (X = 0,5%; mínimo de -10,5% y máximo de 1,0%) hubo mayor pérdida de %GT que en GM (X = +0,8%; mínimo: -5,9% y máximo +1,0%). No se observaron diferencias estadísticamente significativas en los otros periodos evaluados según cirugía y sexo (Tabla 3).
Tabla III Cambios en la composición corporal durante el postoperatorio según tipode cirugía y sexo
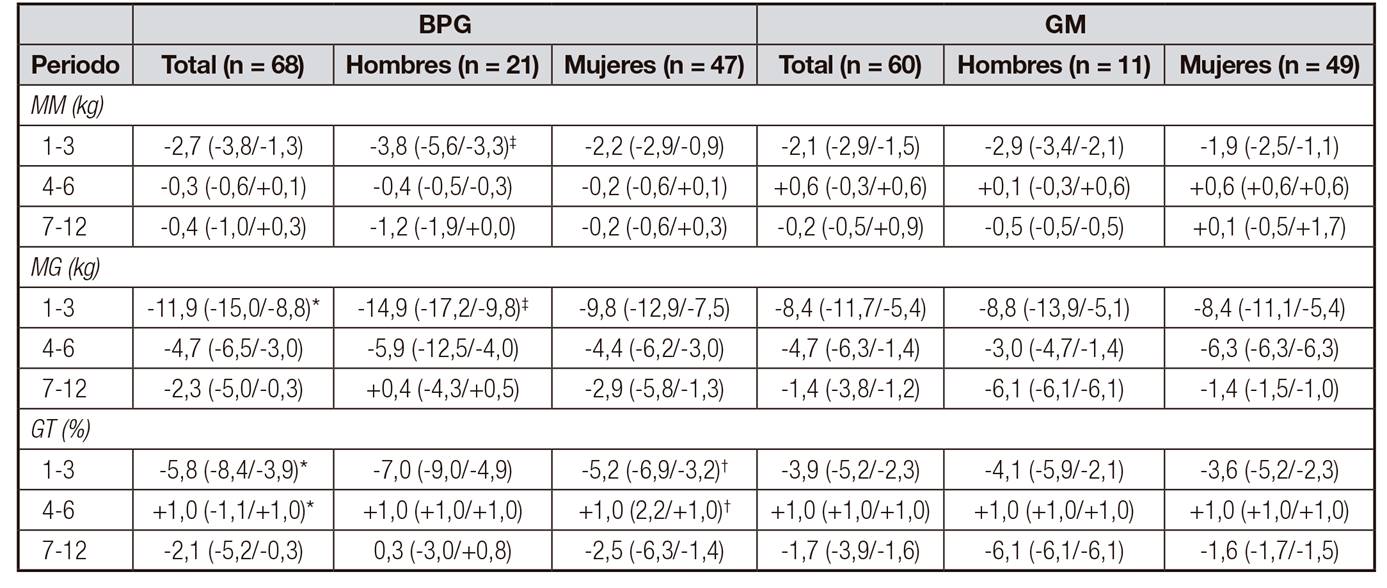
Resultados expresados en mediana y rango intercuartílico. BPG: bypass gástrico; GM: gastrectomía en manga; MM: masa muscular; MG: masa grasa; GT: porcentaje de grasa total. *Test U de Mann-Whitney para comparación de la muestra total, según técnica (p < 0,05). †Test U de Mann-Whitney para comparación del sexo femenino, según técnica (p < 0,05). ‡Test U de Mann-Whitney para comparación del sexo masculino, según técnica (p < 0,05).
La Tabla 4 describe el perfil antropométrico preoperatorio y postoperatorio un año después de cirugía, según sexo y técnica quirúrgica. Los sujetos sometidos a BPG presentaron mayor peso e IMC en el preoperatorio. Las mujeres sometidas a BPG tuvieron mayor pérdida de MG y disminución del %GT que las sometidos a GM (p = 0,0093 y p = 0,0122, respectivamente). Sin embargo, el IMC al final de un año postcirugía fue similar en ambas técnicas. Los kilos perdidos de MM son más en los sujetos sometidos a BPG, pero solo con diferencia estadística para las mujeres (p = 0,0131), aunque el porcentaje de pérdida de MM fue igual en ambas técnicas quirúrgicas y sexo durante el periodo de un año.
Tabla IV Descripción de perfil antropométrico y composición corporal inicial y final, según sexo y técnica quirúrgica

Resultados expresados en mediana y rango intercuartílico. BPG: bypass gástrico; GM: gastrectomía en manga; IMC: índice de masa corporal; MM: masa muscular. *Test U de Mann-Whitney (p < 0,05).
DISCUSIÓN
La CB se ha convertido en el tratamiento con el que se obtienen mejores resultados para la pérdida de peso, sin embargo, esta acelerada e intensa pérdida ponderal puede contribuir a un impacto negativo a corto y largo plazo. Por lo tanto, no se debe monitorear tan solo el peso perdido, sino también las modificaciones en los compartimentos graso y muscular, con especial atención en la MM. Estudios recientes enfatizan la importancia de controlar la pérdida de MM 20,21.
En el presente estudio, los sujetos operados de BPG presentaron mayor contenido de MM en el preoperatorio y postoperatorio de los meses siete a 12, comparados con GM, sin embargo, la pérdida de MM durante el primer año fue similar en ambos grupos. Contrariamente, Wells y cols. demostraron que pacientes sometidos a BPG registraron menor pérdida de MM en comparación con pacientes con GM, asociando este hecho a que se les indicó un aumento en la ingesta proteica (20-30 g/día de proteína) con el fin de alcanzar los requerimientos de 80-90 g/día y así evitar el deterioro del compartimento muscular 22. Otros autores encontraron que la GM induce una pérdida significativa de MM 15. Mientras que la GM afecta a la liberación de hormonas que controlan la alimentación, como la grelina, y el BPG lleva a la disminución de la superficie de absorción 23, ambas técnicas contribuyen a la menor ingesta/absorción proteica. Crip y cols. observaron en mujeres sometidas a BPG una disminución significativa del IMC durante el periodo postoperatorio de seis y 12 meses, con un mayor porcentaje de cambios en la MG (mediana -44,28 y -52,33%, respectivamente) y en menor medida modificaciones en la MM (-11,11 y -10,88%, respectivamente) 24.
La pérdida de MM es especialmente preocupante porque se puede asociar a una disminución en el gasto de energía en reposo 9, que puede predisponer a la recuperación de peso e impactar negativamente en el éxito a largo plazo de la CB 25. La necesidad de preservar la MM durante cualquier programa de pérdida de peso es ampliamente reconocida y se ha sugerido que la pérdida de MM nunca debe exceder el 22% de los valores basales 26. En este estudio se observó que ambas técnicas ocasionaron mayor pérdida de la esperada de MM. Se encontró que la mayor pérdida de MM y MG ocurre durante los primeros tres meses postoperatorios.
Las guías médicas actuales para el soporte nutricional de pacientes sometidos a CB recomiendan una ingesta proteica de 60 a 120 g para BPG y de 60 a 80 g o 1,1 g/kg de peso ideal para GM 27. Esta recomendación es difícil de cumplir durante los primeros meses postoperatorios, ya que el paciente se encuentra en una etapa de evolución de la consistencia de la dieta y tolerancia alimentaria. La mayoría de los pacientes bariátricos experimentan dificultad para lograr la ingesta proteica diaria recomendada durante el periodo postoperatorio, lo que puede empeorar aún más la pérdida de MM 28. Dado que la pérdida de MM se puede prevenir mediante intervenciones nutricionales específicas que implican, por ejemplo, la administración de una dieta alta en proteínas, podría ser importante establecer criterios de detección precoz de pacientes con alto riesgo de desarrollar una pérdida severa de MM. Este estudio no se planteó como objetivo la evaluación de la ingesta proteica de los sujetos.
Los hombres operados de BPG perdieron mayor cantidad de kg de MM y MG durante el primer trimestre postquirúrgico y las mujeres perdieron mayor porcentaje de GT en los primeros tres meses postoperatorio. Esto es concordante con los resultados obtenidos por Guida y cols. en 36 pacientes italianos con un año postoperatorio, en el cual reportaron que los hombres pierden más MM que las mujeres 29. Los hombres operados de BPG presentaron mayor MM durante el preoperatorio, lo que podría representar un mayor factor de riesgo en la pérdida de MM y tendría implicaciones futuras importantes. Sería conveniente que estos sujetos recibieran un soporte nutricional proteico precozmente, dado que fisiológicamente los hombres presentan mayor contenido de MM que las mujeres.
Por otra parte, cabe mencionar la importancia de la actividad física para disminuir pérdida de MM. Muñoz y cols. destacaron que durante el primer trimestre postcirugía los pacientes que realizaron ejercicio experimentaron una disminución del 5,9% de la MM, en contraste con aquellos que no realizaron ejercicio físico y perdieron alrededor de un 10% de MM 14. El nivel de actividad física en esta etapa puede impactar en el tipo de compartimento que más se reduce. En este estudio no fue evaluado el nivel de actividad física de los sujetos.
La Sociedad Americana de Metabolismo y Cirugía Bariátrica considera como éxito en los pacientes sometidos a BPG una pérdida del 60-80% del exceso de peso en el primer año postoperatorio y para GM, del 50% del exceso de peso dentro de los tres primeros años 30. En esta investigación se identificó que los pacientes sometidos a BPG y GM presentaron una pérdida del 70% y 74,4% del exceso de peso respectivamente (datos no mostrados).
Las posibles limitaciones del presente estudio son la falta de información sobre ingesta proteica y calórica, suplementación y actividad física prequirúrgica y postquirúrgica. No obstante, esta investigación proporciona información importante sobre cambios de composición de MM y MG en hombres y mujeres adultos sometidos a BPG y GM, aspectos trascendentales para reconsiderar recomendaciones nutricionales y de actividad física durante el preoperatorio y el postoperatorio bariátrico.
CONCLUSIÓN
La pérdida para MM, MG y % GT fue similar en ambas técnicas en los seis primeros meses del postoperatorio bariátrico. Los hombres presentaron mayor pérdida de MM comparados con las mujeres, aunque al considerar la técnica ambos tuvieron similar pérdida de MM.
El porcentaje de pérdida del exceso de peso en este estudio se encuentra dentro de lo esperado. Sin embargo, la pérdida de MM a lo largo del primer año postoperatorio fue mayor a lo recomendado, independientemente del tipo de cirugía y sexo. De esa forma, se hace necesaria la implementación de medidas nutricionales y de cambio de estilo de vida, como el aumento de la ingesta proteica durante el postoperatorio y la práctica de ejercicio físico de fuerza, lo que podría contribuir a preservar la MM mejorando la calidad de vida a largo plazo del paciente bariátrico.














