INTRODUCCIÓN
La prevalencia de la obesidad ha alcanzado niveles epidémicos en las últimas décadas y por ello se habla de la obesidad como una pandemia mundial en crecimiento (1,2). En consecuencia, con este aumento, estamos presenciando un incremento de algunas enfermedades asociadas con la obesidad, como la diabetes de tipo 2, el síndrome metabólico, la enfermedad cardíaca y ciertos tipos de cáncer. España está alcanzando tasas de prevalencia de obesidad elevadas, lo que supone un grave problema de salud pública. De hecho, según datos recientes, el 60,9 % de la población adulta entre 25 y 64 años (3) tenía sobrepeso u obesidad.
Un gran número de factores ambientales, de comportamiento, fisiológicos y genéticos contribuyen al desarrollo del sobrepeso y la obesidad; sin embargo, la característica subyacente común que conduce a estas afecciones es el balance energético positivo. Los factores predisponentes, combinados con respuestas metabólicas atenuadas a las exposiciones ambientales y un gasto de energía en general bajo, pueden contribuir a dicho balance energético positivo.
El manejo integral del estilo de vida se considera el enfoque fundamental para el control de la pérdida de peso y la obesidad, y apropiado para todas las personas que son candidatas al tratamiento (4,5). Los tres componentes principales de la gestión integral del estilo de vida son la ingesta reducida de calorías, el aumento de la actividad física y la intervención conductual. El Panel de Expertos de la Iniciativa de Educación sobre Obesidad de los NIH sugirió una reducción calórica de 500-1000 kcal/día utilizando una estrategia dietética individualizada (6).
Aunque el ejercicio es más efectivo en la prevención de la obesidad, también puede contribuir a la pérdida de peso y al mantenimiento del peso a largo plazo. Sin embargo, la adherencia a la dosis de ejercicio prescrita es con mucha frecuencia bastante baja y, en ese contexto, la integración de más actividad física como parte del cambio general del estilo de vida (por ejemplo, más caminar y subir escaleras como parte de la rutina diaria) puede ser tan exitosa para promover la pérdida de peso como un programa de ejercicio estructurado (7,8).
Por último, la intervención conductual es un aspecto esencial porque imparte a los pacientes estrategias como la modificación de las señales que conducen a conductas no deseadas y el autocontrol, que promueven el cumplimiento del tratamiento y el logro de los objetivos de la dieta y la actividad física (9). De esta manera, obtener una mejor adherencia a estos componentes se asocia con una mayor pérdida de peso (10). Los resultados de los ensayos DPP y Look AHEAD, y la NWCR, demuestran que el autocontrol es un componente crítico de la modificación del comportamiento para la pérdida de peso. En consecuencia, las pautas de tratamiento de la ACC/AHA/TOS incluyen el autocontrol regular de la ingesta de alimentos, la actividad física y el peso como parte de un programa estructurado de cambio de comportamiento para apoyar el cumplimiento de los objetivos de la dieta y la actividad física (4).
Por lo tanto, todas las intervenciones que han demostrado ser útiles deben ser intensivas, bien estructuradas y abordar múltiples aspectos. Esto implica una inversión significativa y creciente en tiempo y recursos humanos en nuestro sistema de salud (11 12-13), y es por eso que necesitamos encontrar estrategias que nos permitan utilizar enfoques efectivos que consuman menos recursos y/u obtengan mejores resultados para permitirnos intervenir en una población más grande.
Teniendo en cuenta el tiempo que vivimos, donde es común trabajar con las tecnologías de la información y las comunicaciones (TIC), especialmente con Internet, están surgiendo nuevas estrategias, con diferentes potenciales, capaces de hacer frente a las limitaciones de los programas tradicionales. Los servicios de salud basados en la tecnología, mejorados o prestados por Internet (es decir, tecnologías de salud electrónica) (14) y, en particular, las tecnologías móviles, ofrecen un gran potencial para aumentar el alcance de las iniciativas de salud pública y mejorar esta última (15-16). Este potencial puede mejorarse promoviendo el uso de tecnologías móviles e Internet. En 2014 había 6500 millones de usuarios de móviles en toda la población mundial (17), con tasas de penetración de los teléfonos móviles que alcanzaron más del 70 % de la población en muchos países europeos y en norteamérica, como es el caso de España (83 %) (18), Canadá (78 %), el Reino Unido (75 %), los Estados Unidos (73 %) e Italia (71 %). Las TIC, al estar disponibles para un gran número de la población general, permiten que las personas accedan a ellas desde su hogar u otros lugares, y reciban tratamiento con una intervención que se adapte a sus necesidades personales, lo que reduce los costos asociados con los protocolos tradicionales (14). Además, se puede utilizar Internet en todas las fases del tratamiento y durante el seguimiento después de concluir la intervención. Otra ventaja de Internet y los programas de computadora es la capacidad que tienen de adaptarse a las características personales y a las necesidades específicas de los grupos estudiados. Como mencionamos anteriormente, el uso de intervenciones basadas en las TIC no solo permite llegar a más personas sino que también permite acceder a ellas en cualquier momento a lo largo del proceso de intervención. Esto nos permite ajustar los requisitos a las necesidades y demandas de cada individuo, facilitando así el logro de un resultado óptimo durante la intervención. También nos permite extender el período de seguimiento de una manera que nos ayude a mantener el éxito de lograr un estilo de vida saludable durante un período mayor (17,18). Se dispone de un número creciente de revisiones sistemáticas y metanálisis sobre las intervenciones de “e-salud” para el control del peso. Sin embargo, la mayoría de ellos se centran solo en las tecnologías móviles (19-20) y no ofrecen una imagen completa de la investigación, que involucra tecnologías tanto de la Web 2.0 como de la telefonía móvil para el control del peso en particular. De hecho, aunque existen numerosas tecnologías portátiles dirigidas al control de la actividad física y la dieta, aún no está claro si estas tecnologías son eficaces para mejorar la pérdida de peso. Por tanto, se necesitan estudios en nuestro entorno para confirmar la efectividad y la viabilidad de tales intervenciones en pacientes con sobrepeso y obesidad, y para determinar si vale la pena implementar su aplicación en el sistema de Atención Primaria como herramienta para abordar este problema de salud. Por lo tanto, el objetivo principal era una comparación entre una intervención de pérdida de peso conductual estándar (intervención estándar) y una intervención de pérdida de peso mejorada por la tecnología (intervención mejorada) para confirmar cuál de ellas daría lugar a una mayor pérdida de peso y evaluar si los resultados (perder más del 5 % del peso inicial) se pueden mantener después de un año de seguimiento.
MÉTODOS
POBLACIÓN DE ESTUDIO
La población participante, mujeres y varones, procedía de las áreas de salud de Anoia y Barcelona; debían padecer sobrepeso u obesidad, diagnosticadas por sus médicos durante los exámenes periódicos de salud, y haber sido enviados a las áreas de salud referidas.
DISEÑO DEL ESTUDIO Y PARTICIPANTES
Ensayo clínico, aleatorizado y controlado, de grupos paralelos, con 3 brazos, 12 meses de seguimiento y una ratio de asignación 1:1:1. Como criterio de inclusión, los participantes debían tener una edad comprendida entre 25 y 70 años, padecer sobrepeso u obesidad y no cumplir ninguno de los criterios de exclusión. El periodo de recogida de los datos se situó entre julio del año 2017 y julio del año 2018.
Los criterios de exclusión que se consideraron fueron: 1) enfermedades severas (encamados, afectos de neoplasias, trastornos cognitivos, etc.); 2) obesidad secundaria (hipotiroidismo, enfermedad de Cushing, etc.); 3) enfermedades sensoriales severas que interfiereran con la intervención motivacional, como déficits visuales no corregidos, auditivos, etc.; 4) enfermedades psiquiátricas severas; 5) diagnóstico de diabetes mellitus de tipo 1 o tipo 2 con tratamiento farmacológico; 6) diagnóstico de HTA con tratamiento farmacológico, y 7) diagnóstico de dislipemia con tratamiento farmacológico.
Los pacientes incluidos en el estudio firmaron un consentimiento informado aprobado por el Comité Ético del área.
INTERVENCIONES
Los pacientes se aleatorizaron en 3 grupos:
– G1: grupo de control, que recibió las recomendaciones habituales de perder peso siguiendo el Consenso SEEDO 2000 (22).
– G2: intervención motivacional de la obesidad (IMOAP).
– G3: intervención motivacional de la obesidad (IMOAP) con enfermera entrenada y pequeños grupos de trabajo periódico, añadiendo el uso de una plataforma digital que permite registrar la actividad física, la monitoriza y a su vez favorece su práctica (IWOPI).
PÉRDIDAS DURANTE EL SEGUIMIENTO
Se perdieron en el G1 15 participantes, alegando los pacientes que no percibían beneficios con el seguimiento y preferían dejarlo. Uno se perdió en el G2 por cambio de domicilio y hubo también una pérdida en el G3.
Una vez conocidos los pacientes incluidos en el estudio y tras firmar su consentimiento, la distribución de los mismos en cada uno de los tres grupos se realizó por aleatorización simple, que fue realizada por un miembro del grupo investigador mediante una tabla de números aleatorios, enmascarada tanto para el equipo examinador como para el investigador que realizó el análisis de los datos.
ANÁLISIS ESTADÍSTICO
Todos los cálculos se han realizado con el programa estadístico SPSS, versión 23. Las variables cuantitativas se exponen como media y desviación estándar (DE), las cualitativas como frecuencias absolutas y relativas. Para verificar que los tres grupos comparados no presentan diferencias significativas entre las principales variables consideradas al comienzo del estudio, se ha utilizado el test ANOVA. En caso de que hubiera diferencias significativas entre alguno de los grupos, se aplicaría el contraste a posteriori de Bonferroni. En la comparación de medias a lo largo del seguimiento se ha utilizado el análisis de la varianza de medidas repetidas. Cuando no se cumplían los criterios de normalidad y esfericidad se aplicó el test no paramétrico de Friedman. Cuando los grupos a comparar eran dos, las diferencias entre las medias se calcularon con la t de Student, para grupos tanto independientes como pareados. Después de las intervenciones, la comparación entre los grupos se realizó con indicadores de relevancia clínica, es decir, riesgo relativo (RR), reducción del riesgo absoluto (RAR), reducción del riesgo relativo (RRR) y número necesario de pacientes a tratar (NNT). El análisis se realizó por intención de tratar. Se ha procurado seguir la lista de comprobación CONSORT, la cual informa de la realización de los ensayos clínicos aleatorizados y de grupos paralelos (35). Se han considerado valores significativos aquellos cuyas comparaciones han alcanzado un valor de p ≤ 0,05.
ASPECTOS ÉTICOS
El estudio se llevó a cabo siguiendo las normas deontológicas reconocidas y las normas de buena práctica clínica. Los datos se protegieron frente a usos no permitidos por personas ajenas a la investigación y se respetó la confidencialidad referente a la protección de datos de carácter personal y la Ley 41/2002, de 14 de noviembre, ley básica reguladora de la autonomía del paciente y de los derechos y obligaciones en materia de información y documentación clínica. Por tanto, la información generada en este estudio se ha considerado estrictamente confidencial entre las partes participantes.
RESULTADOS
Participaron en el estudio 185 pacientes con obesidad o sobrepeso (62 en G1, el grupo de control; 62 en G2, el de intervencion IMOAP, y 61 en G3, el de intervención con IMOAP + programa de actividad física). De ellos, finalizaron el estudio 168 (47 en G1, 61 en G2 y 60 en G3). La figura 1 muestra estos datos.

Figura 1. Diagrama de flujo del estudio. (IMOAP: intervención motivacional de la obesidad; AF: actividad física. El grupo de control siguió los consejos generales establecidos para perder peso en sus centros de salud).
Globalmente, la edad media fue de 45,6 años (DE = 12,8); 57,2 % fueron mujeres y 42,8 % varones.
La tabla I muestra las principales características medidas en cada uno de los grupos, apreciándose únicamente una diferencia significativa en la hemoglobina glucosilada, sin que las diferencias fueran clínicamente relevantes, lo que indica la efectividad de la aleatorización de los grupos.
Tabla I. Datos basales de la muestra por grupos

*Diferencia significativa entre el grupo de control y el grupo con IMOAP + AF. Los resultados se exponen como media y desviación estándar o como frecuencia absoluta y relativa. La comparación entre medias se ha realizado con el análisis de la varianza de una vía y la comparación a posteriori entre los grupos mediante la prueba de Bonferroni. La comparación entre proporciones se verificó con la prueba del ji al cuadrado. IMOAP: intervención motivacional estructurada; IMOAP + AF: a la IMOAP se le añade una plataforma de actividad física; IMC: índice de masa corporal; HbA1c: hemoglobina glicada; HDL: lipoproteínas de alta densidad. PAS: presión arterial sistólica; PAD: presión arterial diastólica.
En las tablas II, III, IV y V puede observarse como los parámetros antropométricos (peso, IMC y perímetro de cintura), de presión arterial (PAS y PAD) y analíticos (CT, cHDL, triglicéridos, glucemia y HbA1c) se reducen (el cHDL aumenta) al concluir el estudio en los grupos de intervención de forma significativa, apreciándose las diferencias más marcadas en el grupo que utiliza la plataforma de AF. En cambio, el número de pasos aumenta más en este grupo, lo cual podría ayudar a explicar las mayores diferencias en el resto de parámetos que se observan en el mismo. Los cambios del IMC pueden distinguirse ya a los 15 días de iniciadas las diferentes modalidades de pérdida de peso en cada uno de los grupos. En la figura 2 se muestra cómo el IMC presenta un descenso continuado hasta los 6 meses de evolución para luego iniciar un ligero incremento en los 3 grupos hasta completer el año de seguimiento. La disminución más importante corresponde al grupo con IMOAP-AP.
Tabla II. Disminución del peso, del índice de masa corporal y del perímetro de la cintura entre la valoración final y la inicial
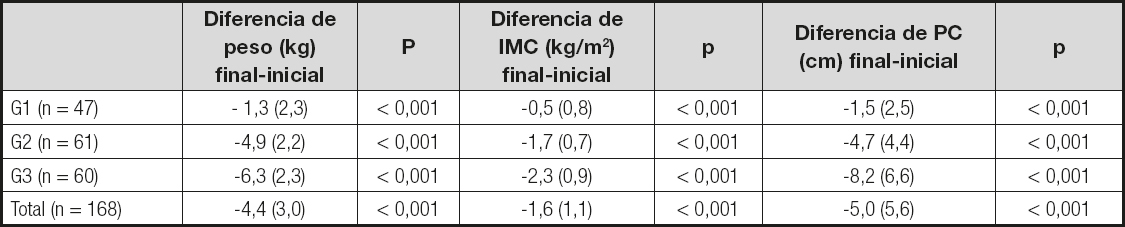
Los resultados se exponen como media y desviación estándar. La comparación entre las medias se realizó con la prueba t de Student para grupos pareados. G1: grupo de control; G2: grupo de IMOAP (intervención motivacional estructurada); G3: grupo de IMOAP más plataforma de actividad física; IMC: índice de masa corporal; PC: perímetro de la cintura.
Tabla III. Modificación de la PAS, la PAD y el número de pasos entre la valoración final y la inicial

Los resultados se exponen como media y desviación estándar. G1: grupo de control; G2: grupo de IMOAP (intervención motivacional estructurada); G3: grupo de IMOAP más plataforma de actividad física; PAS: presión arterial sistólica; PAD: presión arterial diastólica. La comparación entre las medias se realizó con la prueba t de Student para grupos pareados.
Tabla IV. Modificación del colesterol total, el colesterol HDL y los triglicéridos entre la valoración final y la inicial
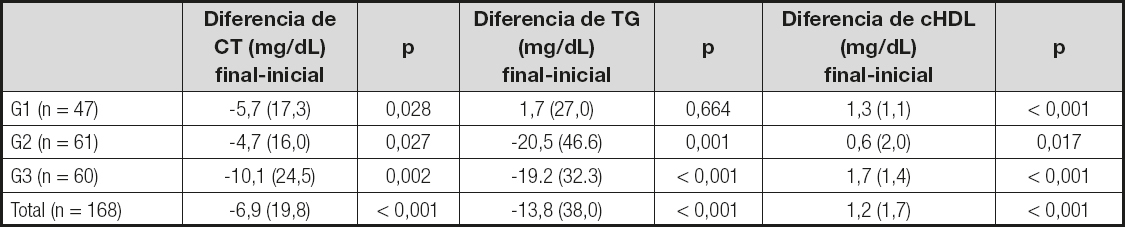
La comparación entre medias se ha realizado con la prueba t de Student para datos pareados. CT: colesterol total; TG: triglicéridos; cHDL: colesterol unido a lipoproteínas de alta densidad; G1: grupo de control; G2: grupo de IMOAP (intervención motivacional estructurada); G3: grupo de IMOAP más plataforma de actividad física.
Tabla V. Modificación de la glucemia y de la hemoglobina glicada entre la valoración final y la inicial

La comparación entre medias se ha realizado con la prueba t de Student para datos pareados. G1: grupo de control; G2: grupo de IMOAP (intervención motivacional estructurada); G3: grupo de IMOAP más plataforma de actividad física.
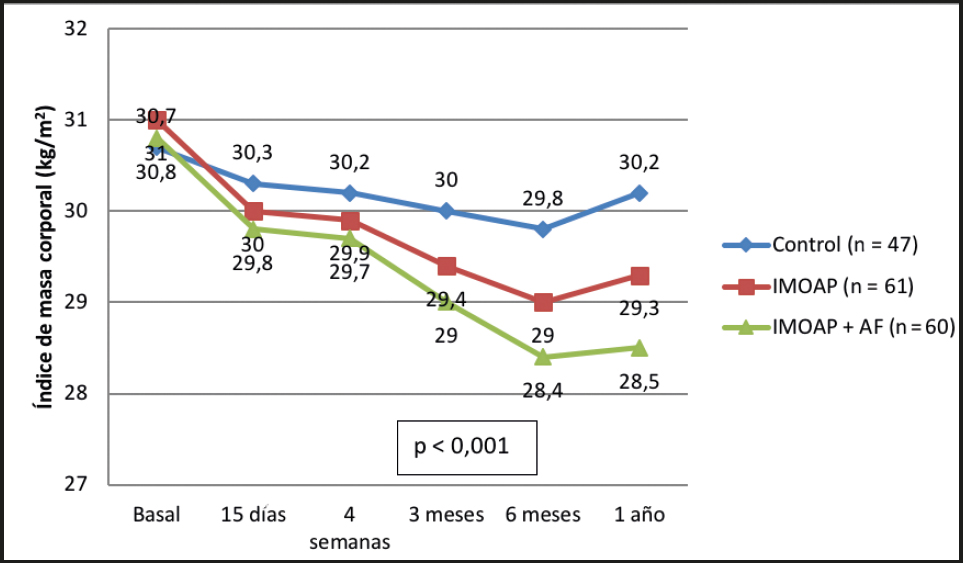
Figura 2. Evolución del índice de masa corporal en cada uno de los grupos. El valor de p se ha calculado aplicando la prueba de Friedman a cada uno de los tres grupos, obteniéndose el mismo valor para los tres (p < 0,001).
La figura 3 muestra el porcentaje de pérdida de peso, de IMC y PC logrado al concluir el año de seguimiento en cada uno de los grupos, apreciándose una reducción mayor en los grupos de intervención que en el grupo de control y, entre los grupos de intervención, en aquel que aplicó la plataforma de AF. En la figura 4 se exponen en porcentaje los pacientes que alcanzaron el objetivo de reducir al menos un 5 % su peso transcurrido un año. En consonancia con lo observado en la figura 3, el porcentaje de participantes que alcanzan el objetivo fue mayor en los grupos de intervención que en el grupo de control y, entre los primeros, mayor en el grupo que aplicó la plataforma de AF.

Figura 3. Porcentaje de pérdida de peso, IMC y PC alcanzado en cada uno de los grupos a los 12 meses de seguimiento. (IMOAP: intervención motivacional Atención Primaria; EF: ejercicio físico. Se han observado diferencias significativas entre los 3 grupos para cada una de las variables (prueba del χ2: p < 0,001).

Figura 4. Porcentaje de pacientes que alcanzaron el objetivo de reducir al menos un 5 % del peso en cada uno de los grupos a los 12 meses de seguimiento. (IMOAP: intervención motivacional Atención Primaria; AF: actividad física. Se han observado diferencias significativas entre los 3 grupos (-prueba del χ2: p < 0,001-).
En la tabla VI se exponen los análisis de relevancia clínica. Todas las comparaciones son significativas (el intervalo de confianza no incluye el 1) con unos NNT muy bajos, lo que significa que hace falta tratar a muy pocos pacientes con IMOAP o con IMOAP-AP, en comparación con el grupo control, para alcanzar el objetivo de perder al menos un 5 % del peso transcurrido un año. En la columna de la derecha se expone el RR inverso para entender mejor el concepto: la aplicación de la IMOAP, frente a las medidas tomadas en el grupo de control, multiplica por 4,75 el riesgo de alcanzar la meta de disminuir un 5 % el peso al cabo de un año. Este valor se multiplica por 7 cuando, en vez de la IMOAP, se aplica la IMOAP-AP con respecto al mismo grupo de control. También es significativa la diferencia entre IMOAP e IMOAP-AP: realizar una IMOAP-AP en lugar de una IMOAP sola multiplica por 1,5 el riesgo de alcanzar el objetivo de perder al menos un 5 % de peso transcurrido un año.
Tabla VI. Análisis cualitativo de los pacientes que pudieron alcanzar el objetivo de perder un 5 % de peso después de un año de seguimiento

RR: riesgo relativo; IC: intervalo de confianza; RRR: reducción del riesgo relativo; ARR: reducción del riesgo absoluto; NNT: número que es necesario tratar. IMOAP: intervención motivacional Atención Primaria; AF: actividad física.
DISCUSIÓN
Los resultados de nuestro estudio muestran que las intervenciones para reducir peso, incluida la del grupo de control, son eficaces transcurrido un año de su aplicación, si bien los resultados menores corresponden al grupo de control, donde el peso solo disminuyó una media de 1,258 kg (al menos no aumentó, como con el efecto de rebote frecuentemente observado). Esta disminución fue más eficaz en el G3 (más de 6 kg) y en el G2 (4,9 kg). Son resultados que podrían considerarse modestos, aunque no irrelevantes, ya que un 81,7 % del G3 y el 65 % del G2 alcanzaron pérdidas de peso ≥ 5 %, frente a tan solo un 16,4 % en el grupo de control. La intervención del G3 resultó 5 veces más eficaz que la del G1 para lograr una pérdida de peso ≥ 5 % durante un año.
Por tanto, con poco esfuerzo pueden alcanzarse pérdidas de peso ≥ 5 % y con ello se pueden comenzar a revertir los efectos adversos asociados al sobrepeso y la obesidad (21 22-23).
Durante el seguimiento se observó un abandono en cada grupo de intervención y 15 en el grupo de control, lo que representa sin duda un efecto añadido del programa de motivación en cuanto a adherencia y cumplimentación.
Nuestro grupo ya demostró el efecto de la intervención grupal motivacional sobre la reducción del peso (26) y, con este estudio, se ha conseguido que un 81,7 % de los pacientes a los que se añade un programa de actividad física logren reducir el peso al menos un 5 % al año, porcentaje muy superior al del grupo de control. En el G3 se utilizaron tecnologías que valoraron la monitorización del nivel de actividad física (registrada en la plataforma IWOPI). El uso de las TIC, como la Internet, los dispositivos móviles, la realidad virtual, etc., está incrementándose de forma significativa en los últimos años.
Las TIC pueden ofrecer recursos añadidos a los programas tradicionales y mejorar la calidad, eficacia y eficiencia de las intervenciones dirigidas a problemas crónicos como la obesidad. En nuestro estudio, el uso concreto de una plataforma que estimula la actividad física con destinos solidarios se ha mostrado eficaz tanto para mejorar el seguimiento del programa como para mejorar parámetros de salud tales como el peso y los parámetros lipídicos. Hay estudios en nuestro medio que con mayores inversiones en estructuras tienen altas tasas de abandono (42 %). El abandono del plan de tratamiento es uno de los principales problemas observados en los estudios del manejo de la obesidad. En una revisión de estudios de tratamiento no farmacológico para la obesidad, con fases de reducción del peso de 2 a 12 meses, Teixeira y cols. (27) observaron que las menores tasas de abandono fueron del 50 % al 55 % y que, a menudo, la causa del abandono se debía a una baja reducción del peso inicial (28). Al analizar las causas de abandono en nuestra serie se puede observar que, en muchos casos, el ambiente sociocultural del que provienen los pacientes, y las dificultades intrafamiliares, reducen significativamente la adherencia a un programa de esta naturaleza. Además, las expectativas de una reducción del peso mayor que la observada en los primeros meses de intervención reducen la motivación para mantenerse en el programa. Para mejorar la efectividad de los futuros programas es importante considerar la motivación, las expectativas y las potenciales dificultades de cada sujeto en el momento de ingresar en el plan de intervención. Factores tales como la motivación propia para perder peso, el apoyo social, la mayor capacidad de soportar el estrés, la autonomía, la mayor responsabilidad y autocuidado y la mayor estabilidad psicológica se han asociado a una mayor probabilidad de éxito en la reducción del peso y el mantenimiento de los resultados a largo plazo (29). En nuestro estudio, con el programa de motivación, vemos que el abandono es de apenas un 4 % en ambos grupos (19-20).
En el grupo de control se estimulaba a los pacientes a ser los propios gestores del proceso con el apoyo del centro de salud. Se les informó de que el registro regular del peso, una mejor adherencia a la dieta mediterránea y el aumento de la actividad física se relacionan con mejores resultados en cuanto a pérdida de peso (19).
Se ponía en su conocimiento que el registro del peso podía hacerse en el centro de salud y que había recursos digitales que les podían posibilitar una mejora de la adherencia a los cambios del patrón alimentario y la actividad física. Si bien la recomendación de perder peso debería darse a todos los pacientes con sobrepeso u obesidad (30), son muchos los estudios que han demostrado que ello no sucede de esta manera en la práctica clínica. En la mayoría de ellos, la proporción de casos en que se da la recomendación de perder peso se sitúa entre el 20 % y el 36 % (20,21,23), aunque en el estudio de Phelan y cols. (31) se alcanzó una proporción del 75,5 %. Esta falta de recomendación sistemática sucede a pesar de ser conocido que los pacientes que reciben este consejo de sus médicos de familia tienen el doble de probabilidades de perder peso que aquellos otros que no la reciben (32-33). No hay un consenso claro sobre las barreras que explican este fenómeno, aunque tal vez las más invocadas hayan sido los motivos de gestión económica, la falta de motivación del paciente y la carencia de tiempo y de formación de los propios profesionales (20-21). Los resultados de este grupo muestran que un 16,4 % de los pacientes presentó una pérdida de peso igual o superior al 5 %. Este hecho nos parece resaltable pues los estudios en nuestro medio (21 22 23 24-25) muestran, al igual que sucede en otras poblaciones, que la tendencia de la población adulta es a ir aumentando progresivamente el peso corporal. Invertir esta tendencia sería un instrumento no suficientemente valorado y potencialmente útil en la gestión de esta auténtica pandemia.
Los resultados de nuestro estudio están en línea con los publicados por Allen et al. (34), que, con una intervención menos intensiva y con soporte tecnológico, alcanzó una pérdida de peso promedio de 3,3 kg con una disminución del IMC de 1,1 kg/m2. Este estudio comparó 4 tipos diferentes de intervención (intensiva con coaching nutricional, intensiva con coaching nutricional y soporte de app, intervención menos intensiva con soporte de app y solo soporte de app).
Las diferencias entre estos grupos alcanzaron la significación estadística. Por otra parte, los resultados de nuestro estudio son superiores a los de Carter y cols. (26), cuyo grupo de pacientes seguido por plataforma digital presentó una pérdida de peso a los 6 meses de -1,3 kg (IC 95 %: 2,7-0,1) con un cambio de IMC de -0,5 kg/m2(IC 95 %: -0,9-0,0).
Sin embargo, estamos lejos de alcanzar los resultados recientemente publicados del estudio retrospectivo de la cohorte de usuarios de la app Noom Coach (35), en la que se obtuvo una reducción significativa del peso que en el 22,7 % de los sujetos fue superior al 10 %. A diferencia de nuestro estudio, en el que los datos antropométricos son los objetivados por el profesional sanitario, en este los resultados son los referidos por los propios usuarios en la app. En el estudio se incluyeron aquellos usuarios de la app participantes que los habían registrado al menos 2 veces al mes durante 6 meses, con un seguimiento medio de 267 días, es decir, de casi 9 meses. Hay que resaltar que se trata de una población con un IMC promedio de 30,2 ± 0,1 kg/m2 en los varones (obesidad de grado I) y uno de 28,0 ± 0,0 kg/m2en las mujeres (sobrepeso). Mientras que en nuestro estudio no encontramos diferencias con relación al sexo, en esta cohorte la pérdida de peso fue mayor en la población masculina y estuvo relacionada con un mayor uso de la app. Esta inferioridad de nuestros resultados sería congruente, pues la adherencia a la app es mayor que a la plataforma digital y la adherencia a la plataforma es, a su vez, superior a la observada con el soporte en papel (26 27 28-29).
Nuestro estudio no nos permite conocer qué influencia tuvo el factor control del registro del peso por los profesionales de la salud y cuál tuvo la utilización de la herramienta digital, si bien del análisis se desprende que los pacientes, que partían de un nivel inicial de adherencia de 6,7, mejoraban con su uso, de manera que al final del estudio la adherencia era de 12,1. Por una parte, son numerosos los estudios que han demostrado que la simple monitorización del peso puede facilitar la pérdida de peso o el mantenimiento del mismo una vez acaecida la pérdida; por otra, sabemos que una mayor adherencia a la actividad física se sigue de una optimización del peso. En el estudio de Carrasco (30) sobre la adherencia a la actividad física y el cambio de peso a largo plazo, se observó que el grupo con mayor adhesión a la actividad física mostró un menor riesgo de aumento de peso. Así pues, nuestros resultados nos llevan a plantear la utilización de las nuevas tecnologías para medir la adherencia a la actividad física y, posteriormente, para mejorar los niveles de adherencia. Serán necesarias investigaciones posteriores para medir los diferentes programas para este fin, programas que incluyan procesos de seguimiento distintos, inteligentes, que se adhieran al perfil del usuario y puedan incluir la ludificación.














