INTRODUCCIÓN
La anorexia nerviosa (AN) es una patología psiquiátrica con una de las tasas de mortalidad más altas dentro de las enfermedades mentales, estimándose en 5,1 muertes por 1000 personas/año, y se asocia a una alta comorbilidad tanto psiquiátrica como somática (1,2). La AN se caracteriza por la presencia de un miedo intenso al aumento de peso y una alteración de la imagen corporal que motivan una restricción severa de la ingesta de alimentos u otros comportamientos para el control del peso, como la purga o la actividad física excesiva (1,3).
Pese a que la mayoría de las veces se privilegia el tratamiento ambulatorio en los pacientes con AN, en caso de riesgo somático (arritmias, hipotensión, hipokalemia, entre otros), comorbilidad psiquiátrica grave, suicidabilidad, mala respuesta o adherencia al tratamiento, la hospitalización se debe considerar para proporcionar los cuidados necesarios (1). En pacientes con un curso crónico, casi todos los sistemas del organismo pueden verse afectados por la desnutrición o la presencia de comportamientos como atracones y purgas (1). En consecuencia, la rehabilitación nutricional es un componente esencial del tratamiento hospitalario para adolescentes con bajo peso o AN y compromiso somático (4). Su objetivo es reeducar para lograr una alimentación normalizada, restaurar el peso corporal y revertir las complicaciones médicas asociadas al trastorno alimentario (5,6). En pacientes hospitalizados por AN, es una práctica habitual el uso de la alimentación por sonda nasogástrica (SNG) o el uso de suplementos alimentarios orales (SAO); sin embargo, su uso no ha demostrado hasta ahora ningún impacto en la recuperación a largo plazo (7,8). La rehabilitación nutricional es un predictor positivo de pronóstico a corto y largo plazo que facilita las intervenciones psicoterapéuticas y revierte la mayoría de las complicaciones médicas (9-11).
Las guías internacionales recomiendan que el manejo nutricional privilegie la alimentación “normal”, es decir, con alimentos sólidos, a través de un entorno de acompañamiento cercano y motivante, evitando los SAO (12). El uso de SNG está restringido a los casos en que la alimentación oral no sea posible o no se entregue el aporte suficiente, y la nutrición parenteral no está recomendada (12). Dependiendo de la duración de la pérdida de peso y la desnutrición, la edad del paciente, la comorbilidad somática y la gravedad del comportamiento de purga, las tasas de aumento de peso recomendadas oscilan entre 500 g y 1400 g por semana (1). Esto es para evitar el riesgo de síndrome de realimentación (SR) o que se produzca una significativa pérdida de peso inicial, descrita como “síndrome de baja ingesta” o “underfeeding syndrome”, con una lenta progresión de la ganancia de peso y prolongación de la hospitalización (13).
Actualmente no hay estudios chilenos que describan la rehabilitación nutricional de pacientes hospitalizados con AN y el tiempo de hospitalización que esta requiere. El objetivo de este trabajo es analizar estos factores en adolescentes hospitalizados con diagnóstico de AN, cuyo manejo se realizó a través de un protocolo intrahospitalario a cargo de un equipo multidisciplinario, con intervenciones psicoterapéuticas y conductuales que promueven una alimentación normal (6).
MÉTODOS
Estudio descriptivo y retrospectivo de adolescentes hospitalizados en el servicio intrahospitalario de Salud Mental de la Clínica San Carlos de Apoquindo de la Red de Salud UC-Christus entre enero del año 2015 y junio del año 2021. Fueron incluidos aquellos pacientes cuyo diagnóstico de egreso principal fue AN según en el Manual de Diagnóstico y Estadística (DSM-5); adolescentes entre 10 y 24 años, según la definición de la organización Mundial de la Salud (OMS); los mayores de 18 años con una desnutrición leve, moderada o severa utilizando el porcentaje de índice de masa corporal promedio (IMC%) según lo propuesto por la Sociedad de Medicina del Adolescente de EE.UU. (14); los menores de 18 años utilizando las curvas antropométricas de la OMS; los pacientes estables hemodinámicamente y sin criterio de síndrome de realimentación. Se excluyeron los adolescentes que ingresaron en rango de eutrofia o cuyo diagnóstico principal de egreso no fuera AN. Este estudio fue aprobado por el Comité de Ética de la Pontificia Universidad Católica de Chile número 200606002.
Se revisaron fichas clínicas y registros nutricionales para extraer las siguientes variables: sexo, edad, diagnóstico de egreso, tiempo de hospitalización (calculado en días), comorbilidad psiquiátrica y somática de egreso, parámetros antropométricos (peso, talla, índice de masa corporal (IMC) e IMC % (calculado por IMC actual del paciente / IMC del percentil 50 para la edad, multiplicado por 100), realizado por una nutricionista entrenada.
PROTOCOLO ALIMENTARIO Y CONDUCTUAL DE REHABILITACIÓN NUTRICIONAL
Se siguieron las recomendaciones de las guías Junior MARSIPAN y ASPEN en adolescentes menores de 18 años para el aporte calórico inicial, aumentando el aporte calórico en 200 kcal cada 48 horas hasta alcanzar un aporte nutricional que permita recuperar peso; y en pacientes mayores de 18 años, se siguieron las recomendaciones de la guía MARSIPAN (15). Durante la hospitalización se registraron el peso en ayunas y en ropa interior, dos veces por semana, el aporte calórico y de macronutrientes diario y el examen físico y de laboratorio.
El aporte calórico inicial fue indicado por un médico nutriólogo y corresponde a 30-40 kcal/kg. La distribución de macronutrientes de la dieta fue: 25-30 % de grasas, 15-20 % de proteínas y 50-55 % de carbohidratos. Se permitió un máximo de 1,5 litros de agua al día. El aporte calórico aumenta en 200 kcal, cada 2 a 3 días, y se calcula y registra por diferencia de gramaje diariamente en una planilla Excel®, usando la base de datos de alimentos chilenos del Instituto de Nutrición y Tecnología de los Alimentos (INTA) (16).
Los pacientes recibieron cuatro comidas “estándar” al día, que incluían todos los grupos alimentarios (carnes, lácteos, cereales, frutas y verduras) y fueron supervisados por un auxiliar de enfermería. Cada comida contenía los macros y micronutrientes requeridos diariamente y no podían ser elegidos por los pacientes, con el fin de normalizar la conducta alimentaria al egreso. Es importante destacar que se consideraron los antecedentes de alergias o intolerancias alimentarias, religión o cultura alimentaria para realizar los regímenes. El acceso al baño estuvo restringido hasta 2 horas después de las comidas. El tiempo disponible para cada comida corresponde a 45 minutos desayuno, almuerzo, once y cena más 15 minutos de sobremesa. Los pacientes recibieron atención psiquiátrica, psicológica, nutricional (nutricionista/nutrióloga), de un terapeuta ocupacional y cuidados de enfermería.
Los pacientes recibieron suplementos de calcio (500 mg/día), vitamina D (ajustado según valores de 25- hidroxivitamina D plasmáticos), sulfato de zinc (15 mg/día) y un polivitamínico. No se utilizó suplementación profiláctica con fósforofósforo ni SAO.
ANÁLISIS ESTADÍSTICO
Los datos obtenidos se analizaron con el software estadístico IBM SPSS Statistics v.25. Se utilizó una prueba t para comparar variables al ingreso y al egreso, como el IMC%, y se obtuvo un valor promedio de la diferencia entre estas dos variables, denominado como “cambio IMC%”. Se realizó una correlación de Spearman entre la cantidad de días de hospitalización y el cambio de IMC%, usando un modelo de regresión lineal simple para evaluar la influencia del número de días de hospitalización sobre el cambio en el porcentaje de IMC. Se tomaron como valores significativos aquellos que cumplían un mínimo del 95 % en términos de intervalos de confianza.
RESULTADOS
Se revisaron las fichas clínicas y registros nutricionales de 46 pacientes; 5 de ellos fueron rehospitalizados en el Servicio de Salud Mental. A partir de lo anterior, hubo un total de 52 ingresos hospitalarios, donde un 82,6 % (n = 43) eran de sexo femenino, con una edad promedio de 18,2 (DE ± 3,2) años. El tiempo de estadía promedio fue de 45,4 (DE ± 36,1) días de hospitalización, siendo el subtipo de AN restrictivo el más frecuente (n = 42) (Tabla I).
Tabla I. Características sociodemográficas de los pacientes estudiados y de su estadía en la unidad hospitalaria.

TCA: trastorno de la conducta alimentaria; AN R: anorexia subtipo restrictivo; AN P: anorexia subtipo purgativo.
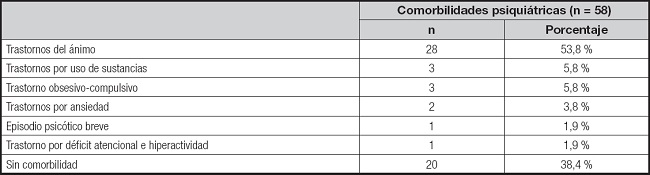
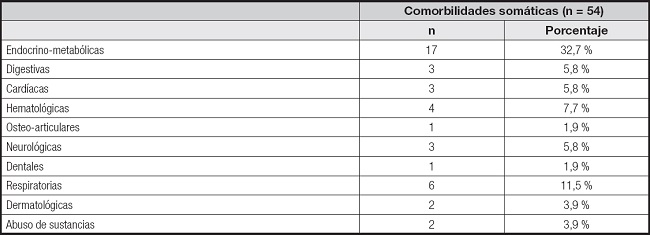
Las comorbilidades psiquiátricas más habituales fueron los trastornos del ánimo (n = 28; 53,8 %), seguidos del trastorno por consumo de sustancias (n = 3; 5,8 %) y el trastorno obsesivo-compulsivo (n = 3; 5,8 %); no obstante, un 38,4 % (n = 20) egresaron sin otra comorbilidad psiquiátrica (Tabla II). Un 36,9 % (n = 17) de estos pacientes presentaron rasgos de personalidad obsesivo-compulsivos y un 17,3 % (n = 8) rasgos emocionalmente inestables (Tabla III). En un 43,4 % (n = 20) no se registraron rasgos de personalidad comórbidos. La comorbilidad somática más frecuente fue la endocrino-metabólica con un 32,7 % (n = 17), destacando la patología tiroidea con un 19,2 % (n = 10) (Tabla IV).
El aporte calórico inicial fue 1467 (DE ± 479) kcal, con un incremento promedio semanal de 400 kcal, llegando a 2430 (DE ± 457) kcal al egreso. El promedio de IMC de ingreso fue de 15,8 kg/m2 (DE ± 1,9 kg/m2) con un IMC% del 74,9 % (DE ± 9,2 %); el incremento promedio de peso fue de 4,3 kg (DE ± 1) y el IMC% de egreso fue del 82,7 % (DE ± 8,1) (Tabla V). Se obtuvo un cambio de IMC% del 7,8 %, DE ± 6,1, (p < 0,001). El incremento del peso promedio semanal de toda la muestra fue de 687 gramos (DE ± 453 gramos). Se realizó una regresión lineal simple para determinar el valor predictivo de la duración de la hospitalización en un mayor cambio del IMC, obteniendo un valor de la pendiente de 0,46; este resultado se condice con una alta correlación positiva entre la estadía en hospitalización y el porcentaje de cambio del IMC (medido como la diferencia entre el porcentaje del IMC de ingreso y de egreso).
Tabla V. Características de las hospitalizaciones y comparación entre ingreso y egreso de acuerdo con las variables antropométricas.

Al egreso, un 40,4 % de los pacientes se encontraban en rango de eutrofia. Aquellos pacientes que no egresaron con eutrofia (59,6 %; n = 31) tuvieron un incremento de peso promedio semanal de 811 gramos y un alza respecto al porcentaje promedio de IMC desde el 73,2 % al ingreso a un 81,6 % al egreso. Sobre los datos de los pacientes reingresados, estos no tuvieron variaciones significativas (p < 0,05) respecto a la media de la muestra utilizada. En 39 ingresos se hizo uso de psicofármacos durante el tratamiento hospitalario y la evolución de estos pacientes no mostró diferencias significativas respecto al resto del grupo del estudio.
DISCUSIÓN
La muestra de adolescentes hospitalizados con AN estudiada se caracteriza por corresponder principalmente a mujeres que padecen anorexia nerviosa de subtipo restrictivo, con un promedio de edad de 18 años al ingreso. En ellas, la patología psiquiátrica más frecuente son los trastornos depresivos, datos concordantes con la literatura internacional (17,18). En cuanto a la prevalencia de los trastornos de personalidad, la literatura muestra una mayor asociación entre AN y la presencia de rasgos obsesivo-compulsivos, de manera similar a lo observado en esta serie (18,19). Las comorbilidades médicas de egreso más frecuentes fueron las patologías tiroideas (19,2 %), seguidas de la rinitis alérgica (11,5 %) y la hipovitaminosis D (9,6 %), coincidente con los datos descritos en otras publicaciones (20-22).
Con respecto al protocolo de rehabilitación nutricional, se consiguió un aumento de peso promedio semanal de toda la muestra de 687 gramos (DE ± 453 gramos), que se encuentra dentro del rango sugerido de aumento de peso según las recomendaciones clínicas internacionales, donde se apunta a un incremento ponderal semanal de entre 500 y 1000 g por semana (15). La comparación de los valores porcentuales del IMC al momento de ingreso y del egreso demuestran que la hospitalización con un protocolo de alimentación con las características descritas genera un aumento de peso significativo de un 7,8 % del IMC% (p < 0,001). Estos resultados demuestran que el aporte calórico a través de la alimentación normal puede alcanzar aportes superiores a 50 calorías por kilo una vez descartado el riesgo de síndrome de realimentación, y que este enfrentamiento terapéutico logra incrementos de peso significativos. En aquellos pacientes que no egresaron con eutrofia (n = 31, 59,6 %) hubo un incremento de peso promedio semanal de 811 gramos, lo que se encuentra dentro del rango sugerido de aumento de peso según las recomendaciones clínicas internacionales (15).
El promedio de estadía fue de 45,4 (DE ± 36,1) días, que es mayor que el promedio del servicio intrahospitalario de Salud Mental de la Clínica San Carlos de Apoquindo de la Red de Salud UC- Christus (15,54 días el 2021 y 14,48 días el 2019). Esto probablemente se debe a que es necesario hacer una serie de intervenciones tanto para lograr un peso adecuado como para mejorar la relación con la comida.
A partir de la regresión lineal simple, se infiere que los pacientes con un menor porcentaje de cambio de IMC tuvieron una estadía más corta en comparación con aquellos que presentaron un mayor porcentaje de cambio del IMC, los cuales mostraron una estadía en hospitalización significativamente mayor, concluyendo que, a mayor tiempo en la hospitalización, existe una mayor recuperación nutricional (expresada en peso y en IMC). En consecuencia, no debería considerarse el peso de egreso como único factor para evaluar la efectividad del protocolo. A partir de los resultados de este estudio se puede extrapolar que una mayor cantidad de días en tratamiento hospitalario finalmente lograría una recuperación nutricional completa.
Una limitación de este estudio es que el costo de la hospitalización y/o la cobertura de esta impide que algunas de las pacientes permanezcan más tiempo hospitalizadas y evitan que otras lleguen a recibir un tratamiento intrahospitalario, a pesar de tener la indicación. Esto puede explicar por qué algunas pacientes egresan sin alcanzar el rango de eutrofia. Otra limitación es que no se consideraron subgrupos de AN según características y comorbilidades, por lo que podría ser un objetivo para futuros estudios.
Este es el primer estudio chileno que describe la rehabilitación nutricional de los pacientes con AN y el tiempo de hospitalización que requiere para lograrlo. Consideramos que los resultados de esta investigación son un aporte al manejo intrahospitalario de estos casos, ya que un tiempo estimado de recuperación parcial o total del estado nutricional podría ajustar las expectativas del tratamiento tanto en los equipos tratantes como en el paciente y sus redes de apoyo. Además, que la propuesta de manejo protocolizado de nuestra Unidad de Trastornos Alimentarios nos permite contribuir a un incremento ponderal satisfactorio en los adolescentes con AN y bajo peso a través de la conjugación de una alimentación normal con el abordaje multidisciplinario y la constante coordinación del equipo.
Una interesante línea de investigación futura sería analizar el acceso al tratamiento de estos pacientes después del egreso y definir cuáles son aquellos factores que permiten (o entorpecen) la continuidad de los logros obtenidos durante la hospitalización. En este estudio hemos podido mostrar los beneficios de la aplicación de un protocolo de rehabilitación nutricional estructurado y del manejo de estos pacientes con un enfoque integral. La aplicación de este protocolo de manera habitual en servicios que manejen pacientes con AN podría significar un impacto notable en las tasas de recuperación nutricional en Latinoamérica y, de este modo, se podría reducir la cronicidad de la AN y sus consecuencias en el desarrollo físico y psicosocial del adolescente.