INTRODUCCIÓN
La sarcopenia se caracteriza por la pérdida de masa y función muscular. El Grupo de Trabajo Europeo sobre Sarcopenia en Personas Mayores (EWGSOP2) se centra, en su consenso actualizado de 2018, en la baja fuerza muscular como una característica clave de la sarcopenia y utiliza la detección de la masa muscular baja, tanto en cantidad como en calidad, para confirmar el diagnóstico, identificando el rendimiento físico deficiente como indicativo de sarcopenia grave (1). Por otra parte, la relación entre fuerza y masa no es lineal, por lo que definir la sarcopenia solo en términos de masa muscular tiene un valor clínico limitado. El término dinapenia puede ser más adecuado para describir la pérdida de fuerza y función muscular asociada con la edad (2).
El EWGSOP2 recomendó un algoritmo para la detección de casos de sarcopenia en el cual la medición de la masa muscular esquelética apendicular es esencial para el diagnóstico de sarcopenia. Si bien la absorciometría de rayos X de energía dual (DXA), la tomografía computarizada (TC) y la resonancia magnética (RM) se consideran estándares de referencia para identificar una masa muscular esquelética baja, el acceso limitado a estos instrumentos, el alto costo y la exposición a la radiación asociada limitan su uso en la práctica clínica. Por esta razón, el análisis de bioimpedancia (BIA) se acepta como una herramienta útil y factible para evaluar la sarcopenia (1).
La disminución de la fuerza muscular relacionada con la edad afecta tanto a las extremidades superiores como a las inferiores, como así también al tronco (2). Los trastornos de la columna vertebral son un factor de riesgo del deterioro muscular, si bien es difícil discriminar entre los cambios neurofisiológicos relacionados con la edad y las enfermedades neurológicas causadas por enfermedades de la columna (3). Toyoda y cols. evaluaron la incidencia de sarcopenia o dinapenia en la consulta ambulatoria de pacientes con trastornos de la columna y describieron que las incidencias respectivas de sarcopenia, dinapenia y estadios normales fueron del 16,4 %, 26,7 % y 56,9 %, respectivamente, para hombres y del 23,7 %, 50,9 % y 25,4 % para mujeres (4).
La masa de músculo esquelético y la fuerza muscular son parámetros importantes en el tratamiento de los trastornos de la columna vertebral. A su vez, si bien la sarcopenia se ha asociado a resultados adversos en el postoperatorio de cirugía espinal, es difícil discriminar la relación entre la sarcopenia, la dinapenia y los resultados clínicos de la cirugía de la columna en forma concluyente (5,6).
El siguiente estudio tuvo como objetivo evaluar la sarcopenia y la relación de la fuerza muscular con parámetros de la bioimpedancia en la consulta preoperatoria de cirugía espinal.
MATERIAL Y METODOS
DISEÑO
Este estudio analítico, observacional, de corte transversal y retrospectivo se realizó en un centro de atención nutricional especializado ambulatorio. Este es un efector privado, ubicado en la ciudad de Rosario, provincia de Santa Fe, Argentina.
Para este trabajo, se incluyó a pacientes con edad ≥ 18 años, de ambos sexos, que concurrieron a nuestro centro en forma consecutiva para la evaluación funcional del estado nutricional dentro del marco preoperatorio entre el 1 de septiembre de 2019 y el 1 de mayo de 2021. Se excluyó del análisis a aquellos pacientes con contraindicaciones para realizar la bioimpedancia (marcapaso) o aquellos en los que hubo imposibilidad de recolectar los datos necesarios.
Se llevó a cabo un muestreo no probabilístico, con inclusión consecutiva de pacientes basada en los criterios de selección mencionados con anterioridad y no se realizó ningún tipo de intervención relacionada con este estudio.
DEFINICIONES
Evaluación funcional del estado nutricional
Consta de una consulta clínica y evaluación nutricional a cargo de médico experto en soporte nutricional bajo los lineamientos de Strong for Surgery (SFS) y Enhanced Recovery After Surgery (ERAS) Society; evaluación antropométrica y realización de dinamometría por profesional capacitado para evaluar y objetivar la capacidad funcional de la fuerza muscular; realización de bioimpedancia por espectroscopia (BIS) por profesional capacitado del equipo para determinar la composición corporal; y realización de pruebas de rendimiento físico específicas (7). Si bien la determinación del flujo espiratorio máximo y la ecografía muscular están contempladas dentro de la evaluación, no pudieron realizarse en todos los pacientes, motivo por el cual no se incluyeron en el análisis.
Antropometría
Se determinó en balanza digital con tallímetro incorporado. Las medidas antropométricas se recogieron según procedimientos estandarizados antes de la medición de bioimpedancia. El peso corporal se midió con los participantes usando solo ropa ligera y la altura sin calzado. El índice de masa corporal (IMC) se calculó como el peso corporal en kilogramos dividido por la altura en metros al cuadrado.
Dinamometría
La fuerza de prensión manual se midió con un dinamómetro de mano hidráulico Baseline®/90 kg. Ambas manos fueron medidas y el mejor rendimiento fue utilizado para el análisis.
Composición corporal
Se evaluó utilizando el BCM® (Body Composition Monitor, Fresenius Medical Care, Bad Homburg, Alemania), un dispositivo portátil de BIS de cuerpo completo basado en un modelo de tres compartimentos. El BCM® mide la espectroscopia de impedancia a 50 frecuencias de entre 5 y 1,000 kHz. Las mediciones se realizaron según el protocolo sugerido por el fabricante.
Rendimiento físico
Se evaluó mediante la prueba cronometrada de levantarse y caminar Timed Up and Go (TUG). El TUG mide el tiempo, en segundos, que tarda un individuo en levantarse de una silla estándar, caminar una distancia de tres metros, girar, caminar de regreso a la silla y sentarse nuevamente.
Sarcopenia
El diagnóstico de sarcopenia se estableció según el algoritmo del EWGSOP2. De acuerdo con el consenso, los umbrales de corte para la fuerza de prensión baja fueron < 27 kg para hombres y < 16 kg para mujeres. Para el índice del músculo esquelético apendicular (ASMI) bajo se utilizaron < 7,0 kg/m2 para hombres y < 6 kg/m2 para mujeres. El rendimiento físico bajo se definió como un TUG > 20 segundos (1). La sarcopenia se definió en este estudio como un índice de músculo esquelético bajo más fuerza de prensión manual baja. Sarcopenia severa se definió como lo anterior sumado a un bajo rendimiento físico. Además, se consideró miopenia el hecho de tener solo un ASMI bajo, mientras que la dinapenia se definió como baja fuerza de prensión manual.
VARIABLES
En este estudio se analizaron las siguientes variables: edad; sexo; historial médico de enfermedad de la columna; peso (kg); talla (cm); índice de masa corporal (IMC; kg/m²); dinamometría brazo derecho/izquierdo (DBD/DBI); BIS datos de ecuación: sobrecarga hídrica (OH; l); índice de tejido magro (LTI; kg/m²); índice de tejido graso (FTI; kg/m²); agua corporal total (TBW; l); agua extracelular (ECW; l); agua intracelular (ICW; l); y masa de tejido magro (LTM), que se representa en función del tamaño total (kg) y del peso corporal (%). La masa grasa (FAT) se representa en función del tamaño total (kg) y del peso corporal (%) y la masa del tejido adiposo (ATM) y masa corporal celular (BCM), en kg. BIS datos de raíz: ángulo de fase (AF; °); ángulo de fase estandarizado (SAF; °); índice de resistencia (IR) 200/5 kHz; músculo esquelético apendicular (ASM; kg); músculo esquelético apendicular indexado (ASMI; kg/m²), que se obtuvo en base a la ecuación de Lin y cols. (8), quienes desarrollaron y validaron una ecuación para obtener la masa del ASM en el BCM tomando como referencia a la absorciometría de rayos X de energía dual (DXA); miopenia; dinapenia; sarcopenia; y normalidad. Todas las medidas fueron tomadas por el mismo profesional. Dada la naturaleza pragmática no fue posible el cegamiento en las mismas.
ANÁLISIS ESTADÍSTICO
Se realizó un análisis descriptivo de los datos demográficos y clínicos y de la evaluación funcional del estado nutricional. Las variables continuas fueron expresadas como media y desviación estándar (DE) o como mediana y cuartiles (Q1-Q3) según presentaran una distribución normal o no. Para decidir si la distribución puede considerarse normal, se utilizó la prueba de Shapiro-Wilk. Las variables categóricas se presentaron como frecuencias y porcentajes. Para analizar las variables respecto al sexo se utilizaron, para las categóricas, la prueba de Chi-cuadrado o la prueba exacta de Fisher, y para las variables continuas, la prueba t de Student o prueba U de Mann-Whitney, según correspondiese. La relación entre los valores de la dinamometría y las variables de la bioimpedancia se resumió con el coeficiente de Spearman. Para todos los test se utilizó un nivel de significación del 5 %. El análisis estadístico se realizó con el programa estadístico R.
ASPECTOS ÉTICOS
El presente estudio se desarrolló cumpliendo los principios éticos, en concordancia con las normas regulatorias de investigación en salud humana a nivel nacional, la resolución del Ministerio de Salud de la Nación 1480/2011 y en acuerdo con la Declaración de Helsinki de la Asociación Médica Mundial. Asimismo, fue aprobado por parte del Comité de Ética de Investigación local. El manejo de los datos recolectados se realizó respetando lo establecido en la Ley 25.326 de Confidencialidad del Paciente.
RESULTADOS
En el periodo de estudio se incluyeron 22 pacientes (Fig. 1), en ocho (36 %) de los cuales se pudo realizar la lista de comprobación sugerida por SFS. La mediana (RIQ) de edad fue de 60 años (43-65) y el 72 % fueron mujeres. El diagnóstico y el procedimiento quirúrgico más frecuentes fueron espondilolistesis (45 %) y fijación posterior (50 %), respectivamente. En la tabla I se pueden observar las medidas de resumen de las variables estudiadas en los 22 pacientes, así como su comparación según el sexo. La figura 2 muestra la prevalencia de sarcopenia, dinapenia, miopenia y normalidad en la consulta preoperatoria de pacientes con trastornos de la columna vertebral. En mujeres, la presencia de sarcopenia, dinapenia, miopenia y normalidad correspondió al 25,0 %, 12,5 %, 31,3 % y 31,3 %, y en hombres, al 0,0 %, 0,0 %,16,7 % y 83,3 %, respectivamente.
Tabla I. Características generales de los pacientes y según sexo.

OH: sobrecarga hídrica; LTI: índice de tejido magro; FTI: índice de tejido graso; TBW: agua corporal total; ECW: agua extracelular; ICW: agua intracelular; LTM: masa de tejido magro, que se representa en función del tamaño total y del peso corporal; FAT: masa grasa, se representa en función del tamaño total y del peso corporal; ATM: masa del tejido adiposo; BCM: masa corporal celular; AF: ángulo de fase; SAF: ángulo de fase estandarizado; IR: índice de resistencia; ASM: músculo esquelético apendicular; ASMI: índice del músculo esquelético apendicular; IMC: índice de masa corporal; DBD/DBI: dinamometría brazo derecho/izquierdo.
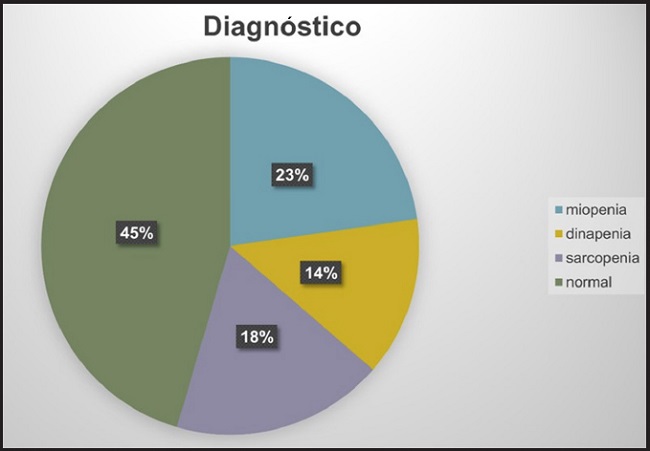
Figura 2. Prevalencia de sarcopenia, dinapenia, miopenia y normalidad en la consulta preoperatoria de cirugía espinal.
La dinamometría se correlacionó significativamente con el LTI (0,61; p 0,002), la BCM (0,68; p 0,000), el ASM (0,49; p 0,021), el AF (0,46; p 0,031) y el IR 200/5 kHz (-0,47; p 0,028) (Tabla II).
Tabla II. Relación entre los valores de la dinamometría y las variables de la bioimpedancia.

OH: sobrecarga hídrica; LTI: índice de tejido magro; FTI: índice de tejido graso; TBW: agua corporal total; ECW: agua extracelular; ICW: agua intracelular; LTM: masa de tejido magro, que se representa en función del tamaño total y del peso corporal; FAT: masa grasa, se representa en función del tamaño total y del peso corporal; ATM: masa del tejido adiposo; BCM: masa corporal celular; AF: ángulo de fase; SAF: ángulo de fase estandarizado; IR: índice de resistencia; ASM: músculo esquelético apendicular; ASMI: índice del músculo esquelético apendicular.
DISCUSIÓN
El hallazgo más relevante del presente estudio observacional transversal es la prevalencia alta de sarcopenia en acuerdo con las pautas del EWGSOP2, como también de dinapenia y miopenia, en la consulta preoperatoria de pacientes con trastornos de la columna vertebral.
En esta población específica de pacientes con trastornos de la columna, son escasos los estudios previos que han evaluado la sarcopenia como masa muscular más fuerza muscular/rendimiento físico, además de las asociaciones entre la fuerza muscular y los parámetros relacionados de la bioimpedancia. Nuestros datos en relación con el porcentaje de pacientes con sarcopenia son muy cercanos a los comunicados por Toyoda y cols., los cuales rondan el 20 %, con prevalencia en el sexo femenino (23,7 %) (4). La comparación de nuestros resultados con los datos epidemiológicos que sugieren que la prevalencia general de sarcopenia según los criterios del EWGSOP es del 6 al 12 % podría indicar que la enfermedad de la columna podría ser un factor de riesgo de sarcopenia relacionada con la enfermedad, según lo evaluado mediante los criterios del EWGSOP (9).
En muchos adultos mayores, la etiología de la sarcopenia es multifactorial, por lo que puede no ser posible caracterizar a cada individuo como sarcopenia primaria o secundaria exclusivamente. Sin embargo, es posible que la inactividad física debida a trastornos de la columna provoque una disminución acelerada de la masa muscular esquelética apendicular y del tronco, la fuerza muscular y la capacidad funcional en comparación con los controles. Los presentes resultados no establecen relaciones causa-efecto entre sarcopenia/dinapenia y trastornos de la columna. Sin embargo, teóricamente, ciertos tipos de morbilidad causados por trastornos de la columna podrían producir sarcopenia, que se traduciría en deterioro funcional e incapacidad (3).
Es interesante remarcar la correlación entre los valores de la dinamometría y las variables obtenidas por bioimpedancia en nuestros pacientes, sobre todo con las variables de los datos de raíz. El uso de mediciones BIA básicas, independientemente del uso de modelos de predicción de regresión, permite nuevas opciones para la evaluación práctica y la evaluación clínica del deterioro del estado nutricional y el pronóstico. Ha habido un interés creciente en el uso de parámetros de bioimpedancia sin procesar, como el AF a 50 kHz y la relación de impedancia (RI) a 200/5 kHz, como marcadores sustitutos del estado nutricional y/o resultados clínicos (10). El ángulo de fase se caracteriza fisiológicamente como un índice de integridad y vitalidad de la membrana celular y expresa la cantidad y calidad de los tejidos blandos. Se considera que los valores más altos del ángulo de fase indican mayor celularidad (por ejemplo, menos agua en relación con la masa celular), integridad y función de la membrana celular. Los valores bajos del ángulo de fase fueron predictores significativos del riesgo de un estado nutricional deficiente, disminución de la fuerza muscular, fragilidad y mortalidad (11,12). Di Vincenzo y cols. (13)., en su metaanálisis, concluyen que varios trabajos han evaluado la relación entre el AF y la sarcopenia utilizando diferentes enfoques. Los resultados de los estudios seleccionados sugieren fuertemente que el AF disminuye en sujetos/pacientes sarcopénicos y que la prevalencia de sarcopenia es mayor en sujetos/pacientes con AF bajo. De hecho, y desde un punto de vista práctico, el consenso del EWGSOP2 sugirió que el AF podría considerarse como un índice de la calidad muscular general (1). Por otro lado, pocos estudios han evaluado la relación de impedancia (200/5) como un indicador potencial del estado nutricional y la sobrecarga de líquidos. Una relación de impedancia más alta se ha asociado con una masa muscular lumbar baja y mayor riesgo de desnutrición (14,15).
Los ejercicios de fuerza y la suplementación con proteínas son las intervenciones de primera línea para la sarcopenia (16). Evidencia sólida respalda la aplicación de ejercicios de resistencia progresiva adecuados para adultos mayores, así como la ingesta específica de proteínas y el asesoramiento nutricional (1). A su vez, diversos estudios sugieren que la prehabilitación mejora la funcionalidad postoperatoria, acorta la estancia hospitalaria y podría ahorrar costes frente a la rehabilitación postoperatoria clásica (17). Si tomamos en cuenta las implicancias prácticas de nuestro estudio, es posible que los pacientes con sarcopenia, dinapenia o miopenia sean un grupo pasible de obtener el máximo beneficio de los programas de prehabilitación (tratamientos fisioterápicos y/o cognitivos-conductuales), los cuales buscan aumentar las capacidades funcionales del paciente antes de la intervención quirúrgica, mejorando el estado físico y la percepción del dolor, como así también de la experiencia quirúrgica o sus consecuencias. Esta última hipótesis, debería ser probada en un estudio prospectivo controlado aleatorizado de intervención.
El presente estudio tiene limitaciones propias de una muestra con un número pequeño de pacientes con predominancia del sexo femenino, la cual no hace posible la generalización. Por otra parte, no hubo una valoración de la gravedad de la patología ni un seguimiento en la evolución postoperatoria de los resultados quirúrgicos, por lo que no pudo valorarse el impacto sobre la morbilidad y la calidad de vida en los distintos subgrupos.
Como conclusión, la fuerza muscular se correlaciona con los parámetros de la bioimpedancia. La sarcopenia, dinapenia y miopenia es frecuente y objetivable en la consulta preoperatoria de cirugía espinal. Dichos pacientes podrían lograr el máximo beneficio de un programa de prehabilitación.















