Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Anales de Medicina Interna
versión impresa ISSN 0212-7199
An. Med. Interna (Madrid) vol.18 no.9 sep. 2001
CARTAS AL DIRECTOR
Piomiositis fúngica en paciente diabético
como manifestación de déficit de mieloperoxidasa
Sr. Director:
La piomiositis se define como la infección primaria del músculo esquelético, consistente en la formación de abcesos intramusculares. Los pacientes inmunodeprimidos, sobre todo por diabetes o infecciones por VIH, presentan gran variedad de patógenos incluyendo infecciones micóticas. Ante la perpetuación de las infecciones micóticas o las complicaciones secundarias se debe descartar causas concomitantes como son las alteraciones funcionales de los neutrófilos. Presentamos un caso que tuvimos la oportunidad de diagnosticar.
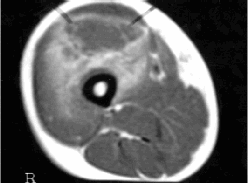
Se trata de una mujer de 18 años de edad, recientemente diagnosticada de diabetes melitus, y en estudio por una tumoración submandibular no filiada, que acude al Servicio de Urgencias de este hospital por presentar dolor en extremidades inferiores de 15 días de evolución, así como sensación febril no termometrada. A la exploración física presenta Ta de 37,5 °C, constitución asténica, impresiona de malos hábitos higiénicos. A nivel de muslos se observaban varias lesiones maculares, ligeramente dolorosas a la palpación, los muslos se encontraban tumefactos y empastados, desencadenándose importante dolor a la palpación, así como a la movilización, tanto activa como pasiva, de las extremidades inferiores. La exploración neurológica mostró importante disminución de la fuerza y reflejos rotulianos en ambas extremidades, más acusado en extremidad izquierda hasta un grado de 1/5. A las 24 horas del ingreso se palpan varias tumoraciones muy dolorosas en ambos muslos de 2 cm de diámetro y que tienden a confluir. La bioquímica de sangre reveló una leucocitosis de 16.000 con desviación izquierda, enzimas musculares y resto de analítica fue normal. Se realizó ecografía de muslos que mostró una zona mal delimitada de 6 por 4 cm de diámetro, de contenido mixto, en región de muslo izquierdo. La RM de muslos (Fig. 1) demostró una afectación muscular importante que se extiendía desde trocanter menor, tensor de la fascia lata y sartorio con forma multiloculada en muslo derecho, en el muslo izquierdo estaban afectados los abductores hasta porción más medial del basto interno en un área abcesificada uniloculada. Las colecciones fueron drenadas quirúrgicamente, realizándose baciloscopia y cultivo del exudado. En el cultivo de varias muestras fue aislada Candida albicans. Durante su ingreso, se realizó TAC craneofacial para filiar tumoración submandilular, no localizada por palpación, describiéndose una lesión hipodensa suboccipital derecha de 1 cm de diámetro, con captación anular de contraste y con edema perilesional.
Fig. 1. Imágenes de resonancia magnética sugestivas de
piomiositis en varios de los músculos del muslo.
Se comenzó tratamiento por vía parenteral con fluconazol asociado a vancomicina e imipenem durante seis semanas. La paciente mejoró clínicamente con resolución casi por completo de las lesiones musculares, la lesión cerebral se redujo y desaparicieron los signos de actividad. A los 20 días del alta hospitalaria ingresa por presentar nuevamente dolor en ambos muslos y supuración por drenaje espontáneo de un abceso, cultivándose nuevamente Candida albicans.
Ante la presentación de este complejo y recidivante cuadro clínico, se investigó la posibilidad de estar asociado a alteraciones de la función de los neutrófilos, demostrándo se un déficit de mieloperoxidasa.
En la actualidad han aumentado los casos publicados de piomiositis no tropical (para diferenciarla de la piomiositis tropical clásica) o de países templados.
En un 66% de la piomiositis no tropical existen factores de riesgo de inmunodepresión: diabetes melitus (l), VIH (2), trastornos hematológicos, abuso de alcohol (3); asimismo se debe tener en cuenta los traumatismos sobre la zona (4,5).
Los músculos más afectados son: muslos en el 54%, dorso en el 13%, nalgas en el 11%, brazos en el 9% y espalda en el 4% (3). Los gérmenes más frecuentes son Estafilococo aureus en el 61%, Streptococos en el 16%, bacilos gram negativos en el 12%, hongos en el 2% (3). En pacientes inmunodeprimidos, sobre todo VIH y diabetes, presentan gran variedad de patógenos incluidos Micobacteria avium (6).
En el diagnóstico de piomisitis es fundamental la ecografía doppler con el fin de dirigir la punción y aspiración con aguja fina del abceso intramuscular para baciloscopia y cultivo (7). El diagnóstico definitivo se realiza por RMN (8) en la que se observan imágenes patognomónicas con hipodensidad en T1 e hiperdensidad en T2 de las colecciones musculares.
La mortalidad está en torno al 10%. La infección de los tejidos y progresión puede ser debastadora en los pacientes diabéticos.
El tratamiento consiste en el drenaje del pus y tratamiento antibiótico con penicilinas resistentes a las penicilinasas de forma forma empírica hasta conocer antibiograma, manteniéndose durante seis semanas (9).
El déficit de mieloperoxidasas es una patología que se transmite de forma autosómica recesiva y tiene una incidencia de un caso por cada 2.000 habitantes; no compromete de forma grave las defensas del organismo al compensarse con la hiperproducción de peróxido de hidrógeno, excepto en situaciones de coexistencia con otro defecto de la función de neutrófilos, como es la Diabetes melitus, manifestándose entonces con infecciones micóticas recidivantes (10).
Ante la perpetuación o la evolución tórpida de una infección por hongos, como es nuestro caso, se debe descartar la asociación con otros defectos de la función de los neutrófilos como es el deficit de mieloperoxidasa.
J. M. Jiménez Sáenz, C. Morera Fernández,* J. Playán Uson,* A. Pascual Catalán, J. Gómez Berne
Servicios de Medicina Interna y *Endocrinología. Hospital Miguel Servet. Zaragoza
1. Walling DM, Kaelin WG. Pyomyositis in patients with diabetes mellitus. Rev Infect Dis 1991; 13 :797-802.
2. Schartzman WA, Lambertus MW, Kennedy CA, Goetz MB. Staphylococcal pyomyositis in patients infected by the human immunodeficiency virus. Am J Med 1991; 90:595-600.
3. Gomez-Reino JJ, Aznar JJ, Pablos JL, Diaz -Gonzalez F, Laon A. Non tropical pyomyisitis in adults. Semin Arthritis Rheum 1994; 23 (6): 396-405.
4. Brown JD, Wheeler B. Pyomyositis. Report of 18 cases in Hawaii. Arch Intern Med 1968; 144: 1749-1751.
5. Gibson RK, Rosenthal SJ, Lukert BP. Pyomyosistis :Increasing recognitionin temperate climates. Am J Med 1984; 77: 768-772.
6. Diego Miralles G, Bregman Z. Necrotizing pyomyositis caused by Mycobacterium avium complex in patient with AIDS. Clin Infect Dis 1994; 18: 833-4.
7. Gottliebs RH, Meyers SP, Hall C, Amesur N, Domke R, Rubens DJ. Pyomyositis: diagnostic value of color Doppler sonography. Pediatric Radiol 1995; 25 (suppl): 109-11.
8. Fam AG, Rubenstein J, Saibil F. Pyomyositis: Early detection and treatment. J Rheumatol 1993; 20: 521-524.
9. Dunkerley GR, Older J, Onwochei B, Gazienza J. Pyomyositis. Am Fam Physiciam 1996; 54 (2): 565-569.
10. Naus WM. Myeloperoxidase deficiency. Hematol Pathol 1990; 4: 165.