Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO  Similares em Google
Similares em Google
Compartilhar
Anales de Medicina Interna
versão impressa ISSN 0212-7199
An. Med. Interna (Madrid) vol.20 no.6 Jun. 2003
Cartas al Director
Pseudomigraña con pleocitosis. Un nuevo caso
Sr. Director:
En 1981 Bartleson y cols. (1), utilizan por primera vez el término pseudomigraña con pleocitosis (PMP) para definir un proceso benigno y autolimitado, que se presenta con un déficit neurológico transitorio, cefalea de tipo migrañoso y pleocitosis en el líquido cefalorraquídeo (LCR). Desde entonces sólo se han descrito alrededor de cien casos en la literatura médica (2). Dado que es importante reconocer este síndrome y diferenciarlo de otras urgencias neurológicas más graves para evitar exploraciones agresivas, creemos de interés la comunicación del siguiente caso.
Se trata de un varón de 21 años sin antecedentes de interés que acudió al servicio de urgencias tras despertarse de madrugada con cefalea intensa hemicraneal izquierda, acompañada de parestesias en extremidades derechas, náuseas, vómitos y afasia motora, en los 15 días previos refería dos episodios similares autolimitados. La exploración física mostraba una temperatura de 39 grados y ligera disminución del surco nasogeniano derecho. La analítica era normal, salvo una glucemia de 143 mg/dl, con 10.840 leucocitos/mm3 (87% neutrófilos y 9,4% linfocitos) y una VSG de 6 mm en la primera hora. El electrocardiograma y la radiografía de tórax fueron normales, así como el TAC y la RMN cerebral. Una primera punción lumbar mostró un líquido claro y transparente, con 65 células blancas (90% mononucleadas) y 70 hematíes por mm3; proteínas 129,9 mg/dl, glucosa 78 mg/dl. El cuadro cedió completamente en diez horas y posteriormente permaneció asintomático y afebril. El día del episodio se realizó un electroencefalograma (EEG) que presentaba trenes bilaterales de actividad lenta con predominio en hemisferio izquierdo, de persistencia moderada-alta, sin actividad asociada de forma específica a epilepsia. Al cuarto día el EEG era ya normal. Al tercer día se obtuvo un nuevo LCR transparente con 155 células blancas/mm3 (95% mononucleares), proteínas 158 mg/dl y glucosa 54 mg/dl con estudio citológico benigno y discreta reacción histiocitaria. La electroforesis del LCR mostró un aumento policlonal de IgG (IgG = 9 mg/dl). Resultaron normales o negativas las siguientes determinaciones: hemocultivos, serología en sangre de enterovirus ECHO-coxsackie, virus herpes simple 1 y 2, parotiditis, sarampión, HIV y Borrelia burdogferi, serología en LCR de enterovirus ECHO-coxsackie, virus herpes simple 1 y 2, parotiditis, sarampión y varicela-zoster. Posteriormente el paciente permaneció asintomático durante un año de seguimiento.
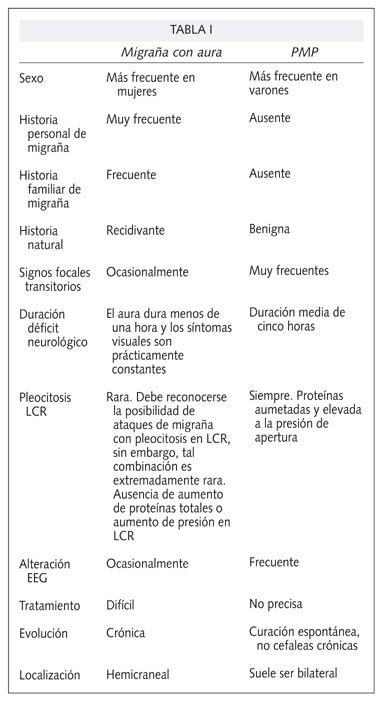
La PMP es más frecuente en varones en la tercera y cuarta década de la vida. En aproximadamente la mitad de los pacientes se encuentran síntomas de enfermedad viral o fiebre. En una serie de 50 casos con PMP (3), las manifestaciones neurológicas más frecuentes fueron sensitivas (70%), seguidas de la afasia (66%), las alteraciones motoras (42%) y , por último, los síntomas visuales (18%). De la combinación de síntomas, la afasia motora con déficit sensitivo y motor en el hemicuerpo derecho fue la más común. La duración de los síntomas neurológicos va de 5 horas a 3 días. La cefalea es moderada-severa, pulsátil en la mayoría de los casos, más frecuentemente bilateral, de duración variable entre una hora y una semana. Se puede acompañar de náuseas y/o vómitos, fotofobia y sonofobia. Nunca se encuentran signos meníngeos (4). Los pacientes tienen de 1 a 11 episodios a lo largo de 12 semanas, permaneciendo asintomáticos con un seguimiento de entre 6 meses y 10 años. En 1995 Berg y cols., propusieron unos criterios diagnósticos de esta entidad (5). Las extensas determinaciones serológicas, microbiológicas y inmunológicas son normales o negativas. Un hecho distintivo de PMP es la pleocitosis linfocitaria en el LCR durante el periodo sintomático, así como punción final normal. La mayoría tienen elevación de la presión de apertura y aproximadamente el 90% tienen aumentadas las proteínas totales en la primera punción lumbar, la glucosa suele ser normal. Aproximadamente el 72% de los pacientes con pseudomigraña presentan en el EEG ondas lentas focales en el lado de origen de los síntomas neurológicos, durante los días de la crisis, y a veces incluso en las intercrisis (4) normalizándose tras el periodo sintomático. En el diagnóstico diferencial se incluyen muchas condiciones: esclerosis múltiple, enfermedad de Lyme, neurosífilis, neurobrucelosis, infección por micoplasma, meningitis por VIH, meningitis granulomatosa, aracnoiditis neoplásica, meningitis de Mollaret y la angiografía convencional que puede causar pleocitosis polimorfonuclear y déficit neurológicos; sin embargo, la migraña es el primer diagnóstico que se plantea, aunque las alteraciones del LCR hacen dudar sobre este diagnóstico. La cefalea de PMP tiene características de migraña con aura, pero existen características diferenciadoras entre ambas (Tabla I). La etiopatogenia y fisiopatología de este síndrome son desconocidas.
Los primeros casos, desataron la polémica entre los que sostienen que el cuadro sería explicable por una reacción meníngea condicionada por los episodios de migraña con aura, y los que defienden que lo primario sería al afectación meningo-encefalítica que condicionaría secundariamente una cefalea de características migrañosas. En 1995, Serrano y cols. (6) sugieren una tercera hipótesis inmunogénica , que sugería que hasta un tercio de los pacientes tenían antecedentes de fenómenos capaces de estimular el sistema inmunitario (casi siempre un cuadro vírico) en las dos semanas previas, proponiendo que la migraña con pleocitosis sería secundaria a una inflamación aséptica de los vasos leptomeningeos condicionado por una activación del brazo humeral del sistema inmune. Los estudios recientes de la hemodinámica cerebro-vascular con eco-doppler transcraneal y SPECT (7-10), sugieren que la explicación fisiopatológica de los fenómenos deficitarios, también debería ser similar a la de la migraña con aura, esto es un fenómeno de depresión cortical prolongada, identificando la PMP como un auténtico síndrome migrañoso, inmunomediado, habitualmente post-infeccioso y de evolución autolimitada.
B. de Rivas Otero, P. Rivas González
Servicio de Neurología. Fundación Jiménez Díaz. Madrid
1. Bartleson JD, Swanson JW, Whisnant JP. A migrainous syndrome with cerebrospinal fluid pleocytosis. Neurology 1981; 31: 1257-62.
2. Jover-Sáenz A, Porcel-Pérez JM, Rubio-Caballero M. Pseudomigraña con síntomas neurológicos transitorios y pleocitosis del líquido cefalorraquídeo. Rev Neurol 1999, 28: 436-438.
3. Gómez-Aranda F, Canadillas F, Martí-Massó JF, Díez-Tejedor E, Serrano PJ, Leira R, et al. Pseudomigraine with temporary neurological symptoms and lymphocytic pleocytois. A report of 50 cases. Brain 1997; 120: 1105-1113.
4. Epelde Gonzalo F, Bonaventura Ibars I, Tomás Vecina S. Migraña con pleocitosis, una entidad poco conocida. An Med Interna (Madrid) 1996; 13: 152-153.
5. Berg MJ, Williams LS. The transient syndrome of headache with neurologic deficits and CSF lymphocytosis. Neurology 1995; 45: 1648-54.
6. Serrano PJ, Arnal C, Carnero C, Mínguez A, Foronda J, Hernández FJ. Síndrome de migraña con pleocitosis de LCR. Aportación de 4 nuevos casos y revisión de la literatura. Rev Neurol 1994; 23: 756-759.
7. Serrano-Castro PJ, Amrani Y, Olivares-Romero J. Hemodinámica cerebral en el síndrome de pseudomigraña con pleocitosis de LCR: un estudio doppler transcraneal. Rev Neurol 2000; Sup1. 15; 31: 407-411.
8. Caminero AB, Pareja JA, Arpa J, Vivancos F, Palomo F, Coya J. Migrainous syndrome with CSF pleocytosis. SPECT findings. Headache 1997; 37: 511-515.
9. Fuentes B, Díez Tejedor E, Frank A. Syndrome of headache with neurological deficits and CSF lymphocytosis: A spreading depression mechanism? Headache 1998; 38: 324.
10. Fuentes B, Díez Tejedor E, Pascual J, Coya J, Quirce R. Cerebral blood flow changes in pseudomigraine with pleocytosis analyzed by single photon emission computed tomography. A spreading depression mechanism? Cephalalgia 1998; 18: 570-3.