My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Anales de Medicina Interna
Print version ISSN 0212-7199
An. Med. Interna (Madrid) vol.23 n.4 Apr. 2006
Tuberculosis en ancianos en un hospital general de la Comunidad de Madrid, 1994-2003
Tuberculosis in the elderly in a general hospital in the Region of Madrid, 1994-2003
C. García-Fernández, I. Vera López, F. Jaén Herreros, M. I. Sanz-Gallardo, E. Palenque Mataix1, J. R. de Juanes Pardo
Servicio de Medicina Preventiva y 1Microbiología. Hospital 12 de Octubre. Madrid
Dirección para correspondencia
RESUMEN
Introducción: La tuberculosis en ancianos constituye un problema de salud pública en países industrializados. El objetivo es describir las características de la tuberculosis en ancianos en un hospital de la Comunidad de Madrid entre 1994 y 2003.
Métodos: Se estudiaron las tuberculosis confirmadas por cultivo y/o histopatología. Se analizaron variables epidemiológicas, clínicas y microbiológicas. Las fuentes de recogida de información fueron las historias clínicas y los resultados del laboratorio de micobacterias y de anatomía patológica.
Resultados: La tuberculosis en ancianos ha pasado de representar el 12,4% del total de tuberculosis entre 1994 y 1998, al 17,8% entre 1999 y 2003, siendo la diferencia estadísticamente significativa (p < 0,05). De los 160 casos analizados el 92,5% se confirmaron por cultivo y el 7,5% por histopatología. El tiempo medio de crecimiento del cultivo fue de 18,8 días (DE: 6,5). El 88,7% de las cepas en las que se estudiaron resistencias fueron sensibles a estreptomicina, isoniacida, rifampicina, etambutol y pirazinamida. Las localizaciones pulmonar (59,4%), linfática (11,9%) y genitourinaria (10%) fueron las más frecuentes. El 52,6% de las formas pulmonares eran bacilíferas. Los factores de riesgo más prevalentes fueron inmunosupresión (14,8%) y diabetes (12,3%). No se encontraron pacientes VIH, ni ADVP, y en todos los casos se trataba de población autóctona. El 50,7% de los casos precisó ingreso hospitalario.
Conclusiones: La tuberculosis en ancianos presenta una ligera tendencia creciente en nuestro medio. El patrón epidemiológico de esta población difiere del observado en cohortes jóvenes. Sería necesario plantear estrategias específicas de prevención y control para lograr una reducción en la incidencia de tuberculosis en esta población.
Palabras clave: Tuberculosis. Anciano. Epidemiología. Control.
ABSTRACT
Introduction: Tuberculosis in the elderly is a health problem that is on the increase nowadays in industrialised countries. The aim of this study is to describe epidemiological, clinical and microbiological characteristics of tuberculosis in elderly patients in a general hospital in the Region of Madrid from 1994 to 2003.
Methods: Only microbiologically and/or histopathologically confirmed tuberculosis were studied. Epidemiological, clinical and microbiological variables were analyzed. Microbiological and histopathological laboratory results and medical records were collected.
Results: The proportion of cases occurring among the elderly rose from 12.4% between 1994 and 1998 to 17.8% between 1999 and 2003 (p<0.05). A total of 160 tuberculosis cases were studied: 92.5% were microbiologically (culture) confirmed and 7.5% histopathologically confirmed. The average time to culture positivity was 18.8 days (SD: 6.5). 88.7% isolates were susceptible to streptomycin, isoniazid, rifampin, ethambutol, and pyrazinamide. The main locations of tuberculosis were pulmonary (59.4%), ganglionary (11.9%) and genitourinary (10.0%). A positive smear in the sputum was discovered for 52.6% of pulmonary tuberculosis. The most prevalent risk factors were inmunosuppression (14.8%) and diabetes mellitus (12.3%). Neither of them were VIH, intravenous drug users or inmigrant. 50.7% cases were hospitalized.
Conclusions: Tuberculosis in the elderly is on the increase in our region nowadays. The epidemiological pattern of tuberculosis in the elderly differs from that observed in younger patients. Therefore specific control and prevention strategies are needed in order to reduce tuberculosis incidence in aged populations.
Key words: Tuberculosis. Elderly. Epidemiology. Control.
Introducción
La tuberculosis constituye uno de los grandes problemas de salud pública en todo el mundo. Según los últimos datos publicados, la incidencia de enfermedad tuberculosa en EE.UU. y para el conjunto de los 25 países de la Unión Europea ha sido de 4,9 y 14,6 casos por 100.000 habitantes respectivamente (1,2) y de 19,7 casos por 100.000 habitantes en España (2). Sin embargo, esta cifra podría ser mayor en nuestro país, como consecuencia de su infranotificación, reconocida por buena parte de los profesionales sanitarios españoles (3,4). España está, por tanto, muy lejos de obtener las metas alcanzadas en el resto de las naciones de su entorno económico y es, en la actualidad junto con Portugal, el país de Europa occidental que presenta una mayor incidencia de tuberculosis (2). La Comunidad de Madrid, con 20,7 casos por 100.000 habitantes, presenta una cifra intermedia de incidencia en comparación con el resto de las regiones españolas (5).
El control de la tuberculosis en los países desarrollados se ha visto dificultado, en las últimas décadas, por diversos factores como la epidemia del VIH-sida, el alcoholismo, la adicción a drogas por vía parenteral o la inmigración masiva desde países donde la enfermedad es endémica. En los últimos años, el envejecimiento de la población en los países industrializados se ha convertido en un problema añadido para el control de la tuberculosis, situación que, muy probablemente, se acentuará en los próximos años. Así, en 2002, el 23% de las tuberculosis notificadas en la Unión Europea y el 19% de las notificadas en España correspondieron al grupo de edad de mayores de 64 años (2). En la Comunidad de Madrid, según los últimos datos publicados, los mayores de 64 años presentaron la segunda mayor incidencia por grupos de edad y la mayor si excluimos del análisis a los pacientes VIH llegando a alcanzarse los 25,7 casos por 100.000 habitantes entre los mayores de 74 años (5).
La tendencia creciente en la incidencia de tuberculosis en ancianos (5) se explica, no sólo, por el envejecimiento de la población, sino también, por la reactivación frecuente de focos endógenos antiguos en este grupo y por el aumento de las infecciones adquiridas en instituciones cerradas en la población geriátrica.
La tuberculosis en ancianos cuenta con una serie de características diferenciales que hacen necesario su estudio como entidad aparte (6). En la Comunidad de Madrid, el 82,1% de los casos de tuberculosis inician tratamiento en los servicios hospitalarios frente al 5,6% que lo hace en los servicios de atención especializada extrahospitalaria, al 4,5% que lo hace en los servicios de atención primaria y el 1,5% que inician tratamiento en centros privados, instituciones penitenciarias u otros (5). Por lo tanto el ámbito hospitalario, puede considerarse un medio idóneo para el estudio de las tuberculosis en población anciana.
El objetivo del estudio es conocer las características epidemiológicas y microbiológicas de la tuberculosis en pacientes mayores de 64 años diagnosticados en un hospital general de la Comunidad de Madrid entre 1994 y 2003.
Material y métodos
La población de estudio fueron los pacientes diagnosticados de tuberculosis con una edad superior a los 64 años y registrados por el Servicio de Medicina Preventiva del hospital entre el 1 de enero de 1994 y el 31 de diciembre de 2003. Se consideró caso a todo paciente con enfermedad tuberculosa confirmada por cultivo positivo para Mycobacterium tuberculosis y/o histopatología compatible. Se excluyeron todos aquellos pacientes con clínica compatible en los que no se aisló el bacilo tuberculoso y las pruebas anatomopatológicas eran inespecíficas.
Se realizó un estudio descriptivo de carácter retrospectivo, en el que las fuentes y métodos de recogida de la información fueron la vigilancia activa tanto de las historias clínicas (disponibles únicamente para pacientes ingresados) como de los resultados microbiológicos del laboratorio de Micobacterias (disponibles tanto para pacientes ingresados como para no ingresados). El manejo de la información de los casos de tuberculosis se realizó conforme a lo establecido en la ley de protección de datos vigente en la Comunidad de Madrid (7).
Para el conjunto de la población estudiada se analizaron variables epidemiológicas (edad, sexo y año de diagnóstico), forma de presentación y localización de la enfermedad y diagnósticas (resultado de la baciloscopia, del cultivo y de la histopatología, medio de cultivo, tiempo de crecimiento y estudio de resistencias). Para los que requirieron hospitalización se analizaron factores de riesgo: alcoholismo, adicción a drogas por vía parenteral (ADVP), infección por VIH/sida, inmunodepresión (tratamiento con corticoides más de 4 meses o tratamiento con quimioterapia o radioterapia en los dos últimos años o cualquier enfermedad que curse con inmunosupresión), diabetes mellitus, silicosis o neoplasias y duración del ingreso.
La forma de presentación de la enfermedad se clasificó en tuberculosis pulmonar y extrapulmonar siguiendo la definición de caso de tuberculosis de la Red Nacional de Vigilancia Epidemiológica (8,9). Entre las pulmonares se incluyeron la localización laríngea, del árbol traqueobronquial y del parénquima pulmonar y entre las extrapulmonares la pleural, linfática, osteoarticular, del sistema nervioso central, genitourinaria, digestiva y otras, además de los casos de tuberculosis diseminada (más de dos localizaciones o tuberculosis miliar) (8,9).
Las muestras recibidas en el laboratorio fueron examinadas directamente mediante las tinciones de Ziehl-Neelsen y de fluorocromos (auramina-rodamina). Todas las muestras fueron procesadas por métodos estándar de digestión-descontaminación y cultivadas en medio sólido de Lowenstein-Jensen (con y sin piruvato sódico) o en medio líquido mediante la utilización de diferentes sistemas a lo largo de los años (BACTEC 460 Becton Dickinson, BacT/ALERT bioMérieux, MGIT 960 Becton Dickinson). Se registró el tiempo transcurrido desde la siembra a la detección de crecimiento (10,11). El estudio de resistencias a estreptomicina, isoniacida, rifampicina, etambutol y pirazinamida se realizó según las normas del fabricante (BACTEC 460 Becton Dickinson, MGIT 960 Becton Dickinson) (12).
Se realizó un análisis descriptivo de las variables reseñadas. Para la comparación de medias se utilizó la t de Student o la prueba no paramétrica U de Mann-Whitney, según las variables cumpliesen o no el supuesto de normalidad. De igual modo, la comparación de proporciones se realizó mediante la Chi cuadrado de Pearson o la prueba exacta de Fisher. La vulneración del supuesto de normalidad se evaluó mediante la prueba de Shapiro-Wilks. Los resultados fueron considerados estadísticamente significativos cuando el resultado del valor p era menor de 0,05. Todos los datos fueron analizados utilizando el paquete estadístico SPSS 11.0.
Resultados
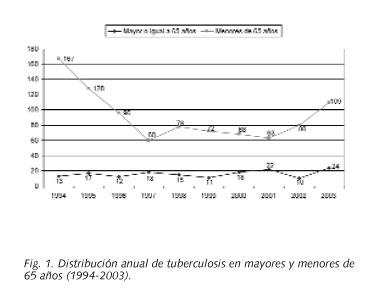
Entre 1994 y 2003 se registraron 160 casos de tuberculosis en ancianos, lo que suponía el 14,8% del total de tuberculosis registradas en ese período. El número de casos ha variado de 75 en el quinquenio 1994-1998 a 85 en el quinquenio 1999-2003. Así, la tuberculosis en ancianos ha pasado de representar el 12,4% del total de tuberculosis al 17,8% siendo la diferencia estadísticamente significativa (p < 0,05). La edad media fue de 74,4 años (DE: 6,9 años). La distribución por sexo fue 99 hombres (61,9%) y 61 mujeres (38,1%). La figura 1 muestra la evolución por años del número de casos de tuberculosis en mayores y menores de 65 años.
Entre los 160 casos de tuberculosis, 148 (92,5%) se confirmaron por cultivo, 1 (0,6%) por histopatología y 11 (6,9%) tanto por cultivo como por histopatología. En cuanto a los resultados microbiológicos, en 147 casos se conoce el tiempo transcurrido en obtener un cultivo positivo, siendo la media de 18,8 días (DE: 6,5 días) sin que se encontraran diferencias estadísticamente significativas según la muestra se hubiese cultivado en medio líquido (rango: 3 a 38 días) ó sólido (rango: 3 a 35 días). En 62 casos se realizó estudio de resistencias frente a los fármacos antituberculosos, detectándose 5 (8,1%) cepas resistentes a isoniacida, 1 (1,6%) resistente a estreptomicina y rifampicina y 1 (1,6%) resistente a estreptomicina e isoniacida. El resto de las cepas (88,7%) fueron sensibles a todos los antituberculosos testados. En el 52,6% de las tuberculosis pulmonares la baciloscopia fue positiva. En estos casos, el tiempo medio de crecimiento del cultivo fue de 18,6 días (DE: 6,2 días) sin que hubiese diferencias estadísticamente significativas según el medio de cultivo. La histopatología estaba disponible en 15 pacientes: en 10 (66,7%) se encontraron granulomas caseosos, en 2 (13,3%) linfadenitis granulomatosa y en 3 (20%) el resultado fue inespecífico, si bien el cultivo fue positivo para M. tuberculosis.
La forma de presentación fue pulmonar en 95 casos (59,4%) y extrapulmonar en 65 (40,6%). La distribución de la enfermedad según localización fue: pulmonar (59,4%), linfática (11,9%), genitourinaria (10,0%), osteoarticular (5,6%), pleural (5,0%) y diseminada (4,4%). El resto de localizaciones fueron infrecuentes. La Tabla I muestra la forma de presentación y localización de la enfermedad para el total de la población y en función de la indicación de hospitalización.
El 50,7% de los pacientes requirió ingreso hospitalario. La necesidad o no de hospitalización varió en función de la forma de presentación y localización de la enfermedad. Así, el 48,4% de las formas de presentación pulmonares y el 53,8% de las extrapulmonares requirieron ingreso hospitalario, no siendo estas diferencias estadísticamente significativas. Entre las formas de presentación extrapulmonares las que con mayor frecuencia requirieron ingreso hospitalario fueron las miliares (100%), las del SNC (100%) y las pleurales (75%).
En los 81 pacientes ingresados, para los que se disponía de información adicional, la duración media del ingreso fue de 28,7 días (DE: 27,4 días). Los factores de riesgo más prevalentes fueron inmunosupresión (14,8%), diabetes (12,3%), neoplasias (11,1%), alcoholismo (6,2%) y silicosis (1,2%). Ningún caso presentaba anticuerpos anti-VIH, ADVP, ni procedía de países de alta endemia tuberculosa. En el 30,2% de los casos pulmonares o miliares la radiología no fue indicativa de tuberculosis, en este grupo la baciloscopia resultó positiva en el 35,3%.
La Tabla II compara las características de los pacientes ingresados en función de la forma de presentación de la enfermedad (pulmonar o extrapulmonar). La razón de sexos varón/mujer fue de 2,5 en las formas de presentación pulmonares y de 0,9 en las extrapulmonares (p < 0,05). La edad media fue similar en ambas formas de presentación. No se encontraron diferencias estadísticamente significativas en cuanto al tiempo medio de ingreso ni en cuanto a los factores de riesgo asociados.
Discusión
Se observa una ligera tendencia creciente, significativa entre quinquenios, en la asociación tuberculosis/ancianidad. Esta tendencia, ya apuntada por diversos autores, podría deberse tanto a un incremento real en la incidencia de la tuberculosis en ancianos como al envejecimiento poblacional registrado en nuestro país en los últimos años (1,2,4,5, 13).
El porcentaje de tuberculosis bacilíferas oscila entre el 22 y el 65% según diversos estudios (14,15). En nuestro trabajo el 52,6% de las formas pulmonares fueron bacilíferas. El 35,3% de los casos pulmonares o miliares en los que la radiología no fue indicativa de tuberculosis resultaron bacilíferos. Dado el grado de contagiosidad y el alto riesgo de transmisión nosocomial de la tuberculosis, las medidas de aislamiento, el uso correcto de mascarillas y otros elementos de protección deberían ser utilizados ante toda sospecha de tuberculosis pulmonar hasta descartar la enfermedad, aunque no presenten pruebas radiológicas compatibles con la enfermedad (16).
La literatura consultada indica tiempos medios de crecimiento en medio líquido mucho más cortos (4-7 días) que en medio sólido (14-32 días) (17,18). Sin embargo, en nuestro estudio no se detectaron diferencias en el tiempo medio de crecimiento en función del medio en el que se cultivase la muestra, sin que aparentemente exista una explicación para ello. Sería necesario realizar estudios que permitieran revisar este resultado.
Las pruebas de resistencia a fármacos se realizaron en el 38,8% de los pacientes seleccionados entre aquellos que más posibilidades de resistencia tenían. En este contexto el porcentaje de resistencia a uno o más fármacos antituberculosos es del 11,3% -la mayoría de ellas (71,4%) fueron únicamente resistentes a isoniacida-. Estas cifras son difíciles de interpretar, debido a que los datos publicados sobre resistencias de M. tuberculosis presentan gran heterogeneidad de criterios en la realización de este tipo de pruebas (19-21).
El patrón epidemiológico de esta población no parece afectado por factores de riesgo propios de cohortes más jóvenes (22), de hecho, en nuestra muestra no se encontraron pacientes VIH, ni ADVP, y en todos los casos se trataba de población autóctona. Los factores de riesgo más prevalentes en nuestros casos han sido la inmunosupresión, la diabetes mellitus, las enfermedades respiratorias, el abuso de alcohol o las neoplasias coincidiendo con lo descrito en otros estudios (5).
La tuberculosis pulmonar (59,4%) es más frecuente que la extrapulmonar en nuestra población. El porcentaje de formas extrapulmonares en nuestros ancianos es similar al señalado por diversos autores (13,22,23). Entre las formas extrapulmonares, la localización ganglionar es la forma más prevalente, seguida de formas tradicionalmente asociadas a ancianos, como la genitourinaria, la osteoarticular y las miliares.
Las cifras de hospitalización en enfermos con tuberculosis, de cualquier edad en nuestro país, fueron del 70% (24). En nuestra serie el 50,7% de los pacientes requirieron ingreso. Probablemente reforzar la ya existente red asistencial extra hospitalaria, que facilita el tratamiento y seguimiento de los casos, permitiría disminuir aún más la cifra de ingresos.
En los últimos años, las estrategias de control y prevención de tuberculosis se han centrado fundamentalmente en el control de pacientes VIH y ADVP. A la vista de los datos reflejados en este trabajo, creemos necesarias estrategias específicas para abordar el problema de la tuberculosis en ancianos en nuestro medio. Así, según el grupo europeo de la OMS para el control y eliminación de la tuberculosis en países de baja incidencia, se debe considerar como grupo de alto riesgo los ancianos, y se deberían establecer, como una prioridad de salud pública, las políticas de prevención en instituciones como hospitales y residencias de la tercera edad (25).
Bibliografía
1. Centres for Disease Control and Prevention (CDC). Trends in tuberculosis, United States, 1998-2003. MMWR 2005; 54: 245-251. [ Links ]
2. European Centre for the Epidemiological Monitoring of Tuberculosis. Tuberculosis Surveillance in Europe: End-year Report 2002. Institut de Veille Sanitaire. Saint Maurice, France. 2003. Disponible en: http://www.eurotb.org/rapports/2002/report_2002.htm. [ Links ]
3. Caminero JA, Cayla JA, Lara N and the Working Group on the Current Status of Tuberculosis in Spain (SEPAR). Evaluation of tuberculosis trends in Spain, 1991-1999. Int J Tuberc Lung Dis 2003; 7: 236-242. [ Links ]
4. Grupo de Trabajo del PMIT. Incidencia de la tuberculosis en España: resultados del Proyecto Multicéntrico de Investigación sobre Tuberculosis (PMIT). Med Clin (Barc) 2000; 114: 530-537. [ Links ]
5. Comunidad de Madrid. Informe del Registro de Casos de Tuberculosis, 2002. Boletín Epidemiológico de la Comunidad de Madrid 2004; 10: 3-39. [ Links ]
6. Pérez-Guzmán C, Vargas MH, Torres-Cruz A, Villareal-Velarde A. Does aging modify pulmonary tuberculosis? A meta-analytical review. Chest 1999; 116: 961-967. [ Links ]
7. Ley 8/2001/13 de Protección de Datos de Carácter Personal de la Comunidad de Madrid. BOCM (Julio 25, 2001). [ Links ]
8. Centro Nacional de Epidemiología. Ampliación de la definición de caso de tuberculosis en la Red Nacional de Vigilancia Epidemiológica (I). Boletín Epidemiológico semanal 2003; 11: 181-184. [ Links ]
9. Centro Nacional de Epidemiología. Ampliación de la definición de caso de tuberculosis en la Red Nacional de Vigilancia Epidemiológica (II). Boletín Epidemiológico semanal 2003; 11: 193-195. [ Links ]
10. Metchock BG, Nolte FS, Wallace RJ. Mycobacterium. In: Murray PR, Baron EJ, Pfaller MA, Tenover FC, Yolken RH (eds), Manual of Clinical Microbiology, 7th ed. Washington, DC: American Society for Microbiology; 1999; 399-437. [ Links ]
11. Soini H, Musser JM. Molecular diagnosis of Mycobacteria. Clin Chem 2001; 47; 809-814. [ Links ]
12. Drobniewski FA, Caws M, Gibson A, Young D. Modern laboratory diagnosis of tuberculosis. Lancet Infect Dis 2003; 3: 141-147. [ Links ]
13. Vitoria Jiménez A, Ribera Casado JM. Criterios clínicos de sospecha de tuberculosis en pacientes de edad avanzada. Rev Clin Esp 2002; 202: 388-390. [ Links ]
14. Tenover PC, Crawford JT, Huebner RE, Geiter LJ, Horsburgh CR Jr, Good RC. The resurgence of tuberculosis: is your laboratory ready? J Clin Microbiol 1993; 31: 767-77. [ Links ]
15. Elcuaz R, Martín N, González T, Rosselló J. Infecciones por micobacterias: rendimiento de la baciloscopia en diferentes muestras clínicas. Med Clin (Barc) 1991; 97: 211-214. [ Links ]
16. CDC. Guidelines for Preventing the Transmision of Mycobacterium tuberculosis in Heath-Care Facilities, 1994; MMWR 1994; 43: 1-132. [ Links ]
17. Roberts GD, Godman NL, Heigets L, et al. Evaluation of three BACTEC radiometric methods for recovery of micobacteria and drug susceptibility testing of M.tuberculosis from acid-fast smear-positive specimens. J Clin Microbiol 1983; 18: 689-96. [ Links ]
18. Gómez Mampaso E. Laboratorio de microbiología y tuberculosis. Rev Clin Esp 2002; 202: 16-19. [ Links ]
19. Walters SB, Hanna BA. Testing of Susceptibility of Mycobacterium tuberculosis to Isoniazid and Rifampin by Micobacterium Growth Indicator Tube Method. J Clin Microbiol 1996; 34: 1565-1567. [ Links ]
20. Zhang Y, Young D. Molecular genetics of drug resistance in Mycobacterium tuberculosis. J Antimicrob Chemother 1994; 34: 313-319. [ Links ]
21. Pablos-Mendez A. Raviglione MC, Laszlo A, et al, and members of the World Health Organization-International Union against Tuberculosis and Lung Disease Working Group on Anti-Tuberculosis Drug Resistance Surveillance. Global Surveillance for Antituberculosis-Drug Resistance, 1994-1997. N Engl J Med 1998; 338: 1641-1649 [ Links ]
22. Lado FL, Túnez Bastida V, Golpe Gómez AL, Cabarcos Ortiz de Barrón A, Pérez del Molino ML. Tuberculosis en pacientes ancianos. Formas de presentación. An Med Interna (Madrid) 2002; 19: 111-14. [ Links ]
23. Zamarrón C, Salgueiro M, Álvarez JM, Otero Y, Rodríguez Suárez JR. Características clínicas de la tuberculosis pulmonar en el anciano. An Med Interna (Madrid) 1997; 14: 167-9. [ Links ]
24. Grupo de Trabajo del Proyecto Multicéntrico de Investigación sobre Tuberculosis. La tuberculosis en España: Resultados del Proyecto Multicéntrico de Investigación sobre Tuberculosis (PMIT). Madrid: Instituto de Salud Carlos III; 1999. [ Links ]
25. Broekmans JF, Migliori GB, Rieder HL, Leese J, Ruutu P, Loddenkemperc R, et al. European framework for effective tuberculosis control and elimination in countries with a low incidence of tuberculosis. Recommendations of the World Health Organization (WHO), International Union Against Tuberculosis and Lung Disease (IUATLD) and KNCV (Royal Netherlands Tuberculosis Association) Working Group. Eur Resp J 2002; 19: 765-775. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Cristina García Fernández
Servicio de Medicina Preventiva
Hospital 12 de Octubre.
Avda. de Córdoba, s/n.
28041 Madrid
Fax: 91-3908026
E-mail: cristina.garcía@salud.madrid.org
Trabajo aceptado: 11 de noviembre de 2005