My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Anales de Medicina Interna
Print version ISSN 0212-7199
An. Med. Interna (Madrid) vol.25 n.4 Apr. 2008
Infarto de la arteria cerebral media como forma de presentación de la tuberculosis miliar
Middle cerebral artery ischemic stroke presentation of miliar tuberculosis
B. Zalba Etayo, B. Obón Azuara, I. Gutiérrez Cía, B. Villanueva Anadón, R. Ridruejo Sáez
Servicio de Medicina Intensiva. Hospital Clínico Universitario. Zaragoza
Dirección para correspondencia
RESUMEN
La afectacion vascular del SNC por la TBC extrapulmonar no es una patología muy frecuente en ausencia de VIH, siendo un factor predictivo de mal pronóstico, comportando una mayor morbimortalidad. Exponemos el caso de una paciente que presenta afectación nerviosa en forma de isquemia en el territorio de la arteria cerebral media como forma de presentación de una TBC miliar.
Palabras clave: Infarto isquémico de la arteria cerebral media. Meningitis TBC. TBC miliar.
ABSTRACT
Presence of central nervous system by extrapulmonary tuberculosis is an infrequent disease specially among non HIV infected patients, and it is associated with poor prognosis and high mortality rates. We report a case with a middle cerebral artery ischemic strocke as a first symptom of miliar tuberculosis.
Key words: Middle cerebral artery ischemic stroke. Tuberculous meningitis. Miliar tuberculosis.
Introducción
A pesar del descenso mundial del número de casos de tuberculosis (TBC) pulmonar, existe en la actualidad un incremento de manifestaciones de la TBC extrapulmonar (1,2), cuyo máximo exponente en términos de peor pronóstico o invalidez residual viene representado por la afectación neurológica (3). La afectación tuberculosa del SNC comprende la participación meníngea en la mayoría de las ocasiones, siendo escasas las complicaciones vasculares descritas en los pacientes adultos con ausencia de VIH (4).
Caso aportado
Paciente de 41 años con lupus eritematoso (LES) en tratamiento con metilprednisolona, e infartos isquémicos cerebrales múltiples con paresia del VI par craneal de modo residual. Es ingresada en la UCI tras caída al suelo debido a una disminución del nivel de conciencia. A su llegada presenta un aceptable nivel de conciencia, valorado mediante la escala de Glasgow con 11 (O4V1M5), respondiendo a órdenes sencillas, aunque presentaba afasia motora, y plejia de las extremidades derechas. Otros hallazgos fueron la existencia de Raynaud bilateral y esclerodactilia. El resto de la exploración física normal.
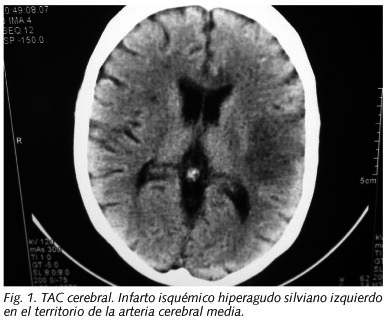
Se realizó una TAC craneal de urgencia donde se apreció un infarto isquémico hiperagudo silviano izdo correspondiente al territorio de la arteria cerebral media (ACM) e infartos lacunares crónicos en la sustancia blanca (Fig. 1). Así mismo se realizó un estudio con ultrasonografía mediante doppler transcraneal donde se apreciaron microembolias aisladas en todos los territorios, con un ligero aumento de la resistencia periférica en el territorio de la ACM izda.
En las diferentes exploraciones complementarias realizadas se halló una leucopenia, junto con anemia y plaquetopenia; el anticuerpo anticardiolipina fue negativo. En la Rx torax inicial aparecía un patrón micronodular con infiltrados bilaterales (Fig. 2). Se extrajeron 2 baciloscopias que fueron positivas para Mycobacterium tuberculosis. La ECOgrafía abdominal y el ECOcardiograma transtorácico fueron normales. Así mismo se realizó un estudio del tracto digestivo mediante la realización de una fibrogastroscopia que no mostró hallazgos patológicos y una colonoscopia donde se apreciaron unas úlceras en íleon y colon dcho sugerentes de enfermedad inflamatoria intestinal, con una biopsia de las mismas correspondientes a una ileocolitis inespecífica crónica. El cultivo del LCR mostró un abundante crecimiento de Mycobacterium tuberculosis a los 15 días de su extracción.
La evolución de la paciente inicialmente no fue desfavorable, si bien desde el punto de vista neurológico no recuperó ninguno de los déficits. Se implantó tratamiento antituberculoso con rifampicina, isoniazida, pirazinamida y etambutol, debiendo suspender el primero de los mismos por desarrollo de citolisis y colostasis. Finalmente presentó una insuficiencia respiratoria con empeoramiento radiológico con respecto al descrito previamente, por lo que precisó intubación orotraqueal y ventilación mecánica, e instauración de tratamiento con drogas vasoactivas por presentar una situación de shock refractario, que llevó a su fallecimiento.
Discusión
El caso expuesto traduce la existencia de una TBC miliar, con afectación pulmonar e intestinal y desarrollo de una meningitis y un infarto isquémico de la ACM izquierda.
La TBC miliar generalmente se presenta durante los primeros 6 meses la primoinfección tuberculosa y se origina tras la erosión de un vaso sanguíneo por un foco necrótico, ocasionando una entrada masiva de bacilos en el torrente circulatorio y una diseminación de los mismos hacia numerosos órganos.
La infección meníngea por el Mycobacterium tuberculosis es la complicación neurológica más frecuente de la tuberculosis aunque se calcula que únicamente sucede en el 8% de las tuberculosis. La profilaxis y las mejoras en las condiciones sociales han disminuido la importancia de la endemia tuberculosa, salvo en poblaciones concretas como los pacientes VIH (5).
Las complicaciones del SNC comportan una elevada mortalidad y morbilidad residual (3,6) y comprenden la meningoencefalitis miliar, la hidrocefalia obstructiva, la existencia de tuberculomas, así como el desarrollo de complicaciones meningovasculares como las vasculitis de arterias de mediano cabibre, que pueden ocasionar accidentes isquémicos transitorios e infartos cerebrales como en el caso expuesto (6-8).
El diagnóstico de la afectación meningea se sustenta en la demostración del bacilo en el LCR cuyo cultivo es positivo unicamente en 1/3 de las ocasiones, por lo que ante una alta sospecha del mismo debe iniciarse el tratamiento, y el método más sensible para su diagnóstico es la determinación de la PCR en tiempo real (9).
En el presente caso a pesar de haber iniciado tratamiento de modo precoz con tuberculostáticos y corticoides (10),(11), la paciente falleció. Incialmente el diagnóstico de afectación meníngea secundaria a la TBC fue complicado debido a que la paciente contaba con el antecedente de lupus eritematoso que también podría originar alteraciones neurológicas frecuentes en forma de accidente cerebrovascular, aunque en parte quedó descartada la implicación de esta patología en la génesis del infarto cerebral tras la negatividad del anticuerpo antifosfolípido, principal factor causante de infarto en el LES (12). Posiblemente la intensidad de las manifestaciones extrapulmonares de la TBC en esta paciente fueron debidas al tratamiento inmunosupresor que recibía debido a su enfermedad inmune, pues existen pocos caso descritos de afectación TBC diseminada complicada con afectación del SNC (13).
Bibliografía
1. Schwab S, Steiner T, Aschoff A, Schwarz S, Steiner HH, Jansen O, et al. Early hemicraniectomy in patients with complete middle cerebral artery infarction. Stroke 1998; 29: 1888-1893. [ Links ]
2. Salgueiro Rodríguez M, Pérez del Molino ML, Zamarrón Sanz C, Rodríguez Suárez JR, Antúnez López J. Tuberculosis en el área de Santiago de Compostela durante los años 1999-2002. Un estudio epidemiológico. An Med Interna 2004, 21 (5): 11-22. [ Links ]
3. Bemer P, Boutoille D, Lepelletier D, Chamoux C, Guitton C, Drugeon H. Clinical aspects and management of patients with tuberculous meningitis. Retrospective analysis from 1994 to 2005. Rev Pneumol Clin 2006; 62 (4): 223-9. [ Links ]
4. Belorgey L, Lalani I, Zakaria A. Ischemic stroke in the setting of tuberculous meningitis. J Neuroimaging 2006; 16 (4): 364-6. [ Links ]
5. Cowppli-Bony P, Oka DN, Datie A, Napon C, Kouassi EB.Tuberculosis and stroke: Case report and literature review. Sante. 2005; 15 (3): 201-4. [ Links ]
6. Kourbatova EV, Leonard MK, Romero J, Kraft C, Del Río C, Blumberg HM. Risk factors for mortality among patients with extrapulmonary tuberculosis at an academic inner-city hospital in the US. Eur J Epidemiol 2006; 21: 715-21. [ Links ]
7. Kilani B, Ammari L, Tiouiri H, Goubontini A, Kanoun F, Zouiten F, et al. Neuroradiologic manifestations of central nervous system tuberculosis in 122 adults. Rev Med Interne 2003; 24: 86-96. [ Links ]
8. Hsieh FY, Chia LG, Shen WC. Locations of cerebral infarctions in tuberculous meningitis. Neuroradiology 1992; 34: 197-9 [ Links ]
9. Bhigjee AI, Padayachee R, Paruk H, et al. Diagnosis of tubercuolus meningitis: Clinical and laboratory parameters. Int J Infect Dis 2007; 22. [ Links ]
10. Chan KH, Cheung RT, Lee R, Mak W, Ho SL. Cerebral infarcts complicating tuberculous meningitis. Cerebral infarcts complicating tuberculous meningitis. Cerebrovasc Dis. 2005; 19: 391-5. [ Links ]
11. Thwaites GE, Macmullen-Price J, Tran TH, Pham PM, Nguyen TD, Simmons CP, et al. Serial MRI to determine the effect of dexamethasone on the cerebral pathology of tuberculous meningitis: An observational study. Lancet Neurol 2007; 6: 230-6. [ Links ]
12. Comabella M, Tintoré M, Montalban X. Manifestaciones neuropsiquiátricas. En: J. Font, M. Khamashta y M. Vilardell eds. Lupus Eritematoso Sistémico. Ed. mra S.L. Barcelona 1996: 157-82. [ Links ]
13. Tsuyusaki J, Sasaki Y, Yamagishi F, Yagi T, Hashimoto T, et al. Case of disseminated tuberculosis complicated with tuberculous meningitis while investigating an abdominal lymphadenopathy. Kekkaku 2006; 81 (11): 667-71. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Begoña Zalba Etayo.
Servicio de Medicina Intensiva.
Hospital Clínico Universitario.
Avda. San Juan Bosco, 1ª planta.
50009 Zaragoza.
e-mail: bzalba2000@yahoo.es
Trabajo aceptado: 26 de noviembre de 2007