Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 no.11 nov. 2004
COMUNICACIÓN CORTA
EFICACIA DEL VORICONAZOL EN QUERATITIS
FÚNGICA POR CÁNDIDA ALBICANS
EFFICIENCY OF VORICONAZOLE IN FUNGAL KERATITIS
CAUSED BY CANDIDA ALBICANS
GRANADOS JM1, PUERTO N1, CARRILERO MJ1
| RESUMEN Caso clínico: Mujer de 70 años de edad, con antecedentes de diabetes y ulceración corneal persistente, que desarrolló una queratitis grave por Candida albicans. Evolucionó rápidamente hacia la perforación corneal a pesar del tratamiento con anfotericina B tópica e itraconazol oral, realizándose de urgencia un trasplante de membrana amniótica asociado a administración sistémica de voriconazol. La infección se resolvió satisfactoriamente, aunque precisó después una queratoplastia penetrante para restaurar la transparencia corneal. Palabras clave: Queratitis fúngica, Candida albicans, voriconazol. | SUMMARY Case report: A 70-year-old woman, with a history of diabetes and persistent corneal ulceration, developed a severe keratitis caused by Candida albicans. It evolved rapidly to corneal perforation in spite of treatment with topical amphotericin B and oral itraconazole. An amniotic membrane transplant was performed as an emergency, associated with systemic administration of voriconazole. The infection was solved successfully, although the patient needed a penetrating keratoplasty to restore the corneal transparency. Key words: Fungal keratitis, Candida albicans, voriconazole. |
Recibido: 20/7/04. Aceptado: 25/11/04.
Servicio de Oftalmología. Completo Hospitalario Universitario de Albacete (SESCAM).
1 Licenciado en Medicina.
Correspondencia:
J.M. Granados Centeno
C/. Lozano, 37 3G
02002 Albacete
España
E-mail: jgranadosm@ono.com
INTRODUCCIÓN
Las queratitis fúngicas son mucho menos frecuentes que las de origen bacteriano en nuestro medio, aunque las primeras conllevan dificultades especiales de diagnóstico y tratamiento. Uno de los problemas fundamentales radica en la escasa penetrabilidad intracorneal e intracamerular de los fármacos antifúngicos disponibles hasta ahora, tanto por vía tópica como sistémica. Voriconazol es un triazol de reciente introducción, que parece ser muy eficaz debido a su amplio espectro antifúngico y a su buena biodisponibilidad. Presentamos el caso de una paciente con queratitis secundaria a Candida albicans, que evolucionó favorablemente tras ser tratada con voriconazol por vía sistémica.
CASO CLÍNICO
Mujer de 71 años, con antecedentes de diabetes mellitus tipo 2, remitida por ulceración corneal de probable etiología herpética del ojo izquierdo de dos meses de evolución, acompañada de dolor ocular leve. La paciente refirió haber sufrido inflamación ocular asociada a dermatitis frontal, compatible con herpes zoster, dos años antes. En la primera visita presentaba una agudeza visual de 0,4 en el ojo derecho y cuenta dedos a 1 metro en el ojo izquierdo, catarata leve bilateral, tonometría normal y fondo de ojo sin alteraciones significativas en ambos ojos. En el ojo izquierdo se observó una ulceración corneal superficial y central, con infiltrados bien delimitados en los bordes, asociada a reacción inflamatoria en cámara anterior (tyndall celular 2+) (fig. 1).
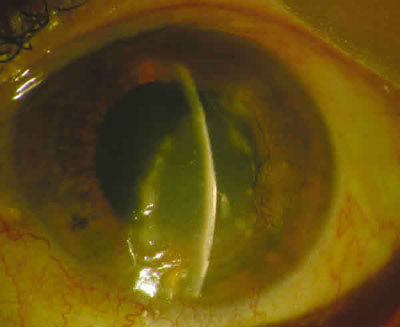
Fig. 1. Aspecto biomicroscópico inicial donde se aprecia la infiltración
estromal multifocal a lo largo de los bordes de la úlcera corneal.
Se realizó una toma de muestras para cultivo microbiológico mediante raspado corneal, y se prescribió itraconazol oral 200 mg/24h asociado a tratamiento tópico con anfotericina B 0,15%, cefazolina 50 mg/ml y tobramicina 15 mg/ml, basado en la principal sospecha de queratitis fúngica. El cultivo mostró crecimiento de Candida albicans, razón por la que se mantuvo el mismo tratamiento. La queratitis empeoró rápidamente hasta la perforación corneal en el curso de 6 días, precedida por un aumento importante del dolor, hiperemia grave, extensión del defecto epitelial corneal, aparición de infiltración estromal densa (necrosis), hipopion e hipertensión ocular (fig. 2). Se realizó de urgencia un trasplante de membrana amniótica (triple capa), precedido intraoperatoriamente por una nueva toma de muestras mediante raspado corneal para su cultivo microbiológico. El resultado de este cultivo (aerobio y anaerobio) fue negativo para bacterias.

Fig. 2. Se evidencia una zona de córnea clara dentro del área
de necrosis estromal grave, correspondiente a la perforación corneal.
Como tratamiento médico se inició la administración de voriconazol vía intravenosa (200 mg/24 h) asociado a aceclofenaco oral, lágrimas artificiales sin conservantes y brimonidina tópica. Tras 10 días se sustituyó la administración intravenosa de voriconazol por la vía oral (200 mg/24 h) y se mantuvo durante 6 semanas. El cuadro clínico respondió favorablemente al tratamiento, desapareciendo progresivamente los signos inflamatorios durante los primeros 15 días. La paciente sólo presentó visión borrosa al inicio del tratamiento y un aumento leve de LDH en sangre, sin otros efectos secundarios. Se observó una buena integración del injerto de membrana amniótica, aunque posteriormente precisó la realización de una queratoplastia penetrante debido a la cicatrización corneal residual (leucoma adherente) (fig. 3).
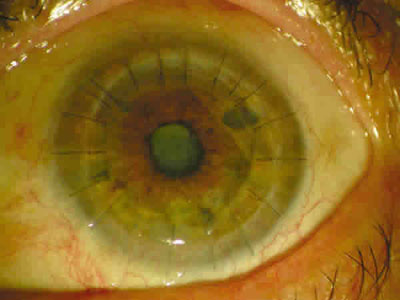
Fig. 3. Imagen biomicroscópica obtenida un mes después de la queratoplastia
penetrante, donde se muestra un injerto corneal normal sin signos inflamatorios.
DISCUSIÓN
El factor de riesgo fundamental para desarrollar queratitis fúngica es la pérdida de la integridad del epitelio corneal, situación que aparece ante traumatismos, cirugía corneal, enfermedades de la superficie ocular, o uso de medicaciones tópicas. En el caso que presentamos la paciente tenía un defecto epitelial persistente asociado a diabetes como factores predisponentes para la infección micótica (Candida albicans), probablemente causada por hongos procedentes de la propia flora de la superficie ocular y de los anejos. El cuadro clínico que desarrolló tiene las características típicas de una infección corneal por Candida (ulceración y queratitis necrotizante progresiva), simulando una queratitis bacteriana. Además de la especial virulencia de este microorganismo, es posible que el curso agresivo se haya favorecido por el uso inicial de tobramicina, ya que se ha implicado el uso tópico de antibióticos como fluoroquinolonas o aminoglucósidos en la extensión intraestromal profunda de la infección fúngica (1). La existencia de una sobreinfección bacteriana como causante fundamental del rápido agravamiento fue considerada, y se programó una nueva toma de muestras para cultivo 48 horas después de suspender el tratamiento antibiótico con el objeto de no dificultar la detección de bacterias. Este examen se realizó intraoperatoriamente al sobrevenir la perforación corneal.
Se han publicado varios casos de infecciones oculares de etiología fúngica tratadas con éxito con voriconazol, administrado tanto por vía sistémica como ocular (tópica, intravítrea) (2-5). Se trata de un nuevo triazol que tiene un amplio espectro de actividad antifúngica in vitro, incluyendo hongos levaduriformes (Candida spp. sensibles y resistentes a fluconazol), dimórficos y filamentosos. Además de la potente actividad antimicótica, voriconazol destaca por su excelente biodisponibilidad tras la administración por vía oral (se absorbe más del 95%), alcanzando la concentración plasmática máxima en 1-2 horas, y por una baja frecuencia de efectos secundarios importantes. Aunque se distribuye ampliamente por todo el organismo, no se conoce bien el grado de concentración a nivel ocular. En nuestro caso puede deducirse que el fármaco alcanzó una concentración adecuada por vía sistémica, ya que la infección se controló sin añadir otras vías de administración. Recurrimos al trasplante de membrana amniótica combinado con la administración con voriconazol antes de considerar una queratoplastia penetrante, ya que ésta tenía un riesgo muy elevado de fracasar (infección activa, escleritis, necesidad de un injerto de gran tamaño). La respuesta al tratamiento fue excelente, consiguiendo una buena reparación corneal asociada a la resolución de la infección, lo que permitió realizar posteriormente una queratoplastia penetrante en mejores condiciones.
BIBLIOGRAFÍA
1. Jones DB. Diagnosis and management of fungal keratitis. In: Tasman W, Jaeger EA. Duanes Clinical Ophthalmology. Philadelphia: Lippincott, Williams & Wilkins; 2003; 4. [ Links ]
2. Scott IU, Cruz-Villegas V, Flynn HW Jr, Miller D. Delayed-onset, bleb-associated endophthalmitis caused by Lecythophora mutabilis. Am J Ophthalmol 2004; 137: 583-585. [ Links ]
3. Kim JE, Perkins SL, Harris GJ. Voriconazole treatment of fungal scleritis and epibulbar abscess resulting from scleral buckle infection. Arch Ophthalmol 2003; 121: 735-737. [ Links ]
4. Figueroa MS, Fortun J, Clement A, De Arevalo BF. Endogenous endophthalmitis caused by Scedosporium apiospermum treated with voriconazole. Retina 2004; 24: 319-320. [ Links ]
5. Hernandez Prats C, Llinares Tello F, Burgos San Jose A, Selva Otaolaurruchi J, Ordovas Baines JP. Voriconazole in fungal keratitis caused by Scedosporium apiospermum. Ann Pharmacother 2004; 38: 414-417. [ Links ]














