Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Archivos de la Sociedad Española de Oftalmología
versão impressa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.84 no.12 Dez. 2009
Exitoso tratamiento con queratoprótesis de Boston en un paciente con Síndrome de Lyell
Successful Boston keratoprosthesis in a patient with Lyell's Syndrome
Pinar-Sueiro S.1, Etxebarria-Ecenarro J.1, Gibelalde A.2, Closa-Clarià R.1, Martínez-Alday N.1
Servicio de Oftalmología. Hospital de Cruces. Baracaldo. Vizcaya. España.
1 Licenciado en Medicina.
2 Licenciado en Medicina. Servicio de Oftalmología del Hospital Donostia. San Sebastián (Guipúzcoa). España.
Dirección para correspondencia
RESUMEN
Caso clínico: Presentamos el caso de una paciente que acude a nuestro servicio remitida por presentar un síndrome de Lyell con severa participación ocular. La intensa afectación de la superficie ocular y la insuficiencia límbica sientan la indicación para implantar una queratoprótesis de Boston tipo 1, logrando un resultado funcional estable y muy satisfactorio.
Discusión: Como se puede ver en este caso clínico, la queratoprótesis de Boston tipo 1 parece ser una opción viable después de múltiples trasplantes corneales fallidos o en algunas situaciones con pobre pronóstico para una queratoplastia penetrante primaria por presentar insuficiencia límbica, como el síndrome de Lyell.
Palabras clave: Síndrome de Lyell, queratoprótesis, trasplante de membrana amniótica, queratoplastia, insuficiencia de células limbares.
ABSTRACT
Case report: We present the case of a woman readmitted to our service to receive treatment for severe ophthalmic manifestations due to Lyell's syndrome. This intense affectation of the ocular surface along with limbal stem cell deficiency are grounds for treatment with Boston type 1 keratoprosthesis, which provided a stable and very satisfactory functional result.
Discussion: As noted in this case report, the Boston Type 1 keratoprosthesis seems to be a viable option after multiple failed corneal grafts or in situations with a poor prognosis for primary penetrating keratoplasty because of limbal stem cell deficiency, such as Lyell's syndrome (Arch Soc Esp Oftalmol 2009; 84: 635-640).
Key words: Lyell's syndrome, keratoprosthesis, amniotic membrane transplantation, penetrating keratoplasty, limbal stem cell deficiency.
Introducción
Se presenta el caso de una mujer de 48 años de edad, alérgica a pirazolonas y otros AINES que ingresa en el servicio de grandes quemados presentando un síndrome de Lyell tras la administración de ampicilina como tratamiento de una faringitis.
Caso clínico
La paciente debuta con un cuadro de reacción papulomacular con epidermolisis en superficie cutánea queratinizada de aproximadamente el 40% (tórax, espalda, tercio proximal de extremidades inferiores), afectación de mucosa nasal, genital y conjuntiva ocular, fiebre de hasta 40ºC, trombopenia (60.000), leucopenia (3.000), amilasa de 1.836 y LDH de 606. Se pauta tratamiento con clindamicina 600 mg iv/8 h, gentamicina 240 mg iv/24 h, cefotaxima 1g/6h, urbason 40 mg/8h, ranitidina 50 mg iv/8 h, nutrición parenteral total.
Tras la remisión del brote agudo, y un control ambulatorio, la paciente nos es remitida nuevamente con una agudeza visual de lejos (AVL) de 0,4 con +1,00 (-4.00 x 145º) en el ojo derecho (OD) y percepción de bultos a 3 metros con +5,00 x 55º en el ojo izquierdo (OI).
El análisis biomicroscópico del OD revela distiquiasis, simbléfaron, queratitis punteada difusa, leucoma con vascularización corneal superficial y en el OI, distiquiasis, simbléfaron y perforación corneal con herniación iridiana y facoesclerosis corticonuclear.
En el OI se practica un trasplante de membrana amniótica (TMA) como tratamiento de la perforación corneal, seguido cuatro semanas después por una queratoplastia penetrante 8 x 7,75 mm y extracción extracapsular de cristalino, con implante de lente intraocular.
Desarrolla una nueva úlcera corneal con perforación asociada en el OI, por lo que se procede a la liberación de sinequias anteriores, aplicación de adhesivo biológico y colocación de lente de contacto terapéutica.
El curso postoperatorio se entorpece con la aparición de una endoftalmitis en el OI, que a pesar del tratamiento con antibioterapia intravítrea, tópica y sistémica, evoluciona a ptisis bulbi.
En el OD, comienza a presentar defectos epiteliales persistentes por insuficiencia límbica, por lo que se decide un TMA.
Tras electrolisis de pestañas en varias sesiones y cirugía de ectropión cicatricial, se practica facoemulsificación e implante de lente intraocular en el OD, pero la conjuntivalización corneal progresiva obliga a reintervenir, decidiéndose realizar una resección del simbléfaron, reconstrucción de fondos de saco con membrana amniótica (figs. 1 y 2), transplante alogénico de 3 piezas de 180º de tejido limbar según la técnica de Holland, asociado a queratoplastia penetrante (fig. 3) y tarsorrafias laterales.

Fig. 1: A: Estado preoperatorio con simbléfaron importante y conjuntivalización
corneal severa. B: Peritomìa conjuntival 360º y queratectomìa lamelar superficial.
C y D: Resección de tejido cicatricial.
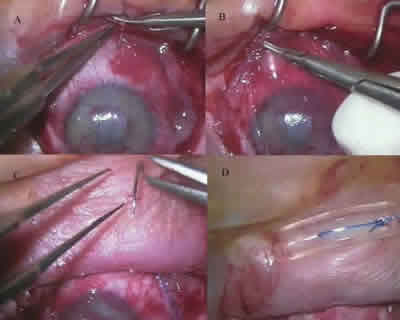
Fig. 2: A y B: Sutura de membrana amniótica a los bordes de conjuntiva
bulbar procesados. C y D: Reconstrucción de fórnices superior e inferior
mediante anclaje de suturas de prolene en fondo de saco superior e inferior.
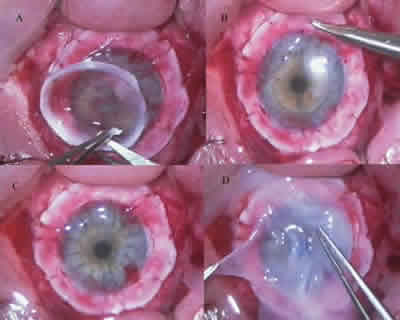
Fig. 3: A. Resección limbar y trasplante alogénico de 3 piezas de limbo de 180º.
B y C: Queratoplastia penetrante con 16 puntos interrumpidos de nylon 10/0.
Aplicación de membrana amniótica superficial.
La paciente alcanza AVL de 0,4 con +4,00 (-2,50 x 140º), pero vuelve a presentar una úlcera corneal central refractaria al tratamiento y conjuntivalización corneal progresiva.
Finalmente se realiza implante de queratoprótesis de Boston tipo 1 para pseudofáquico en el OD asociado a una tarsorrafia externa (fig. 4). Se pauta tratamiento con ciprofloxacino 500 mg/12h, ofloxacino 1 gota/3h, vancomicina 1gota/3h, medroxiprogesterona 1 gota/3h, atropina 1gota/3h, dexametasona 1 gota/3h, dándose el alta tras haber alcanzado con -2,50 esférico una AVL de 0,6.
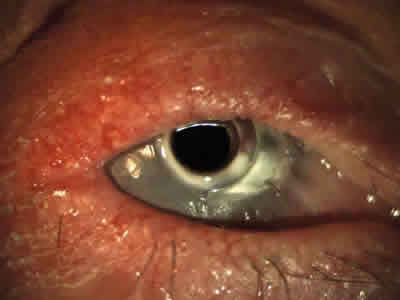
Fig. 4: Queratoprótesis de Boston tipo 1. Se puede apreciar una
conjuntivalización progresiva del botón nasal donante y la aparición
de una leve placa calcificada en la zona temporal, que no es preciso
retirar, debido a la buena tolerancia.
Actualmente, 24 meses tras la aplicación de la queratoprótesis, la paciente presenta una excelente tolerancia a la misma manteniendo una AVL con -2,50 de 0,7.
Discusión
La necrólisis epidérmica tóxica (NET) o síndrome de Lyell (1956) es una rara entidad clinicopatológica consistente en una reacción idiosincrásica ampollar exfoliativa, aguda, grave, resultando fatal entre un 25 y 30% de los casos (1,2). Su mecanismo etiopatogénico no está del todo aclarado; existen hipótesis sobre una reacción inmunológica dirigida contra metabolitos reactivos en los queratinocitos, agentes virales, o agentes derivados de ciertos fármacos, pero, de lo que sí hay evidencias es de una actuación de linfocitos T citotóxicos sobre los queratinocitos alterados y de una liberación aumentada de TNF en el fluido de las ampollas cutáneas, desencadenándose en último término la muerte celular por apoptosis (1,3).
Se presenta un caso dramático en cuanto a severidad de secuelas oftalmológicas que debuta con la clínica típica de la NET tras la toma de un fármaco clásicamente asociado a ésta, la ampicilina (1,2).
Es frecuente la afectación conjuntival, como en nuestro caso, con aparición de conjuntivitis mucopurulentas y membranosas que desencadenan una cicatrización posterior con el consecuente simbléfaron, desviación palpebral, triquiasis. También puede darse la aparición de un ojo seco severo, por afectación de las glándulas caliciformes y la queratinización del borde libre palpebral. También está descrito el síndrome de Sjögren por infiltración linfocítica de las glándulas salivares (4).
Este cuadro representa un ejemplo de la aplicación clínica de la queratoprótesis de Boston tipo 1. Los primeros resultados de su implantación fueron descritos por Dohlman en 1974, y su empleo fue aprobado por la «Food and Drug Administration for marketing in the U.S.» en 1992, habiéndose demostrado posteriormente en un estudio multicéntrico (5) con 141 casos ser una opción viable tras queratoplastias fallidas, o en situaciones de mal pronóstico para una queratoplastia penetrante, consiguiéndose en un elevado porcentaje de pacientes incremento de AVL, con altas tasas de retención, y permitiendo al clínico anticiparse a las posibles complicaciones.
Finalmente, a través de este caso clínico se ha podido comprobar que el empleo selectivo de queratoprótesis de Boston tipo 1 puede constituir una opción terapéutica muy útil en pacientes refractarios a otros tratamientos, siendo posible una buena tolerancia a la misma logrando una óptima AVL corregida mantenida en largos períodos de seguimiento (más de 20 meses).
Bibliografía
1. Revuz JE, Roujeau JC. Advances in toxic epidermal necrolysis. Sem Cut Med Surg 1996; 15: 258-266. [ Links ]
2. Cabral L, Diogo C, Riobom F, Teles L, Cruzeiro C. Necrólise epidérmica tóxica (síndrome de lyell). Uma patología para as unidades de queimados. Acta Med Port 2004; 17: 129-140. [ Links ]
3. Borchers AT, Lee JL, Naguwa SM, Cheema GS, Gershwin ME. Stevens-Johnson syndrome and toxic epidermal necrolysis. Autoimmun Rev 2008; 7: 598-605. [ Links ]
4. Muñoz G, Matarredona J, Díaz-LLopis M. Necrolisis epidérmica tóxica o síndrome de Lyell, En: Sánchez Salorio M, Díaz Llopis M, Benítez del Castillo JM. Manifestaciones oftalmológicas de las enfermedades generales. Madrid: Sociedad Española de Oftalmología 2001; 4: 133-135. [ Links ]
5. Zerbe BL, Belin MW, Ciolino JB. Results from the multicenter Boston type 1 keratoprosthesis study. Ophthalmology 2006; 113:1779-1784. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Sergio Pinar Sueiro
Avda. Gernikako Arbola, n.º 38, 3.º D
48902 Barakaldo (Vizcaya). España
E-mail: luengonosvemos@yahoo.es
Recibido: 31/7/08.
Aceptado: 17/12/09.














