Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Cirugía Plástica Ibero-Latinoamericana
versão On-line ISSN 1989-2055versão impressa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.35 no.2 Madrid Abr./Jun. 2009
Nuestra experiencia en el tratamiento de úlceras crónicas mediante PRF-Vivostat®. Serie de 10 casos
Our experience in the treatment of chronic ulcers by PRP-Vivostat®. Series of 10 cases
Monclús Fuertes, E.*, Velasco Velasco, R.*, Gómez-Escolar Larrañaga, L.*, González Peirona, E.**
* Médico Interno Residente.
** Jefe de Servicio.
Servicio de Cirugía Plástica, Reparadora y Estética. Hospital Universitario Miguel Servet. Zaragoza. España.
Dirección para correspondencia
RESUMEN
Pretendemos mostrar nuestra experiencia clínica en el manejo de úlceras crónicas de distinta etiología, mediante tratamiento conservador con gel rico en fibrina autóloga más factores de crecimiento plaquetarios o PRP, experiencia que reafirma los buenos resultados obtenidos en estudios anteriores referentes a Cirugía Plástica, Estética y Reparadora El hecho diferencial de nuestro estudio es el trato de las lesiones única y exclusivamente con PRP, sin otros tratamientos adyuvantes como es habitual en otros estudios acerca de este tema Entre los años 2002 y 2007 tratamos con PRP 10 pacientes con historia de fallo en los tratamientos convencionales, con una edad media de 65.6 años. Se realizaron entre 3 y 5 sesiones por paciente, espaciadas por una semana. El método de obtención elegido fue el sistema VIVOSTAT® (MBA Group). Se realizó un control fotográfico en cada sesión. Realizamos un seguimiento visual de las lesiones (pretratamiento- postratamiento), valorándolas según una modificación de la escala de Valbonesi et al a la que llamamos "Escala de Zaragoza", siendo el resultado pobre en 1 paciente, regular en 2, bueno en 5 y excelente en 2.
El uso de PRP para úlceras crónicas en pacientes refractarios a otro tipo de tratamientos, tanto conservadores como quirúrgicos, es actualmente una alternativa real para conseguir una mejoría evidente e incluso la curación completa de las lesiones.
Palabras clave: Úlceras crónicas, Factores de crecimiento plaquetario, Tratamiento no invasivo.
Código numérico: 152-1526
ABSTRACT
The aim of this study is to evaluate our clinical experience in the management of chronic ulcers by conservative treatment with autologous fibrin-rich gel further platelet growth factors or PRP. This experience reaffirms the good results obtained in earlier studies relating to Plastic, Reconstructive and Aesthetic Surgery; moreover, the strength of our study is the use of PRP as the only treatment of such injuries, without other adjuvant treatments as usual in other works on this topic. From 2002 to 2007, we treated with PRP 10 patients with a history of conventional treatments failure, with an average age of 65.6 years, 3 to 5 sessions per patient, one week spaced, were carried out. The method was obtained through VIVOSTAT® System (MBA Group). A photographic control was also performed in each session. We conducted visual tracking of the lesions, evaluated according to a modification of the scale of Valbonesi et al, the new "Zaragoza scale". The outcome was poor in 1 patient, fair in 2, good in 5 and excellent in 2.
Use of PRP for chronic ulcers in patients refractory to other treatments, both conservative and surgical, is now a real option to achieve a clear improvement and even a complete cure.
Key words: Chronic ulcers, Platelet-derived Growth factors, Non-invasive treatment.
Numeral Code: 152-1526
Introducción
El uso del PRP o plasma rico en plaquetas como agente sellante y hemostático es conocido y aceptado por todos. Diversos estudios y trabajos (1,2) atestiguan unos resultados muy convincentes en los últimos 10 años y se ha utilizado con mucho éxito en casi todas las ramas de la Cirugía Plástica (Cirugía Oral, Cirugía de la mano, Cirugía Estética) (3-5). Sin embargo, no se da el mismo consenso científico cuando hablamos de utilizar únicamente factores autólogos de crecimiento plaquetario para tratar úlceras crónicas (6,7). Existen distintas hipótesis para explicar este hecho. Por una parte no hay unanimidad en la industria farmacéutica en la obtención del PRP. En la actualidad disponemos de diversos sistemas automáticos de extracción de factores (8), pero cada uno de ellos refleja distintos porcentajes de factores de crecimiento plaquetarios, tanto in vitro como in vivo. Por otra parte, también existen métodos manuales para dicha obtención de factores, métodos,seguramente menos costosos, pero que no garantizan una constante proporción de PRP por ser técnico-dependientes, y consiguiendo además entre un 30 y 40% menos de PRP que los sistemas automáticos (8). Ambas cuestiones dificultan enormemente la búsqueda de un consenso en el trato de úlceras, heridas y hemorragias que puedan beneficiarse de la acción antiinflamatoria, regenerante y hemostática del PRP autólogo. Tampoco contribuye de forma positiva la irrupción, ya desde hace unos años en USA, de los factores de crecimiento plaquetarios humanos recombinantes (9,10), que presentan resultados prometedores. Todo esto nos hace plantearnos al menos una duda: ¿seguimos utilizando factores autólogos (más invasivos y molestos para el paciente) o por el contrario empleamos factores recombinantes? Seguramente aún necesitamos estudios prospectivos más ambiciosos que nos aclaren esta disyuntiva.
Aproximadamente 2 millones de persones sufren úlceras crónicas causadas por diabetes en USA (11). El coste anual en cuidados de estos pacientes oscila entre los 1.5 y 2 billones de dólares, teniendo en cuenta tratamientos, ingresos hospitalarios y visitas médicas. En España, más en concreto en nuestro centro hospitalario, el Servicio de Rehabilitación y Lesionados Medulares realizó un estudio (sobre 7 pacientes ingresados en su unidad a lo largo de 2001 y 2002) para averiguar el coste real del tratamiento de aquellos que sufrían úlceras por presión con evolución tórpida, a pesar de haber recibido los tratamientos de primera línea actuales (cremas antibióticas, sustancias desbridantes, injertos cutáneos o colgajos). En el estudio se constató el precio desorbitado que le costaba a la administración pública el manejo de dichas lesiones (el número de estancias innecesarias fue de 997 días con un coste real de 289.334 €), además de que no se solucionaba la problemática de los pacientes y de que aumentaba el disconfort de los mismos. Alentados por los buenos resultados obtenidos en varios estudios (12-14) sobre el uso de los PRPs para fomentar la curación de úlceras crónicas, decidimos emplear el Sistema VIVOSTAT® de MBA Group (15) para la extracción y aplicación de los factores de crecimiento plaquetarios + fibrina autóloga en las lesiones, con el fin de intentar tratar la patología de nuestros pacientes.
Material y método
Nuestro estudio se centró sobre 10 pacientes durante el período comprendido entre los años 2002 y 2007. La edad media de los pacientes fue de 65.6 años. De ellos, 2 eran mujeres y 8 hombres. La etiología de las lesiones ulcerosas fue vascular en 6 pacientes, por presión en 3 pacientes, postquirúrgica en 1 y postraumática en otro. Las úlceras se localizaban en la extremidad inferior en 6 pacientes (Caso 1: regíón maleolar interna derecha, Caso 2: región pretibial izquierda, Caso 3: región supramaleolar interna derecha, Caso 4: región maleolar interna izquierda, Caso 5: región pretibial izquierda, Caso 10: región pretibial derecha), en la región sacra en 3 y en la espalda en 1 (Caso 6: región dorsal medial) (Tabla I).
Todos mostraban refractariedad a los tratamientos conservadores habituales en la práctica clínica, consistentes en sustancias desbridantes, tanto enzimáticas como antibióticas, así como a los distintos apósitos de hidrocoloides empleados. Además, sus graves patologías concomitantes tales como diabetes tipo 2 (Casos 1, 2 y 6), insuficiencia vascular tanto arterial como venosa (Casos 1, 2, 3, 4, 5 y 10), insuficiencia renal (Caso 10), cáncer (de colon con metástasis óseas en Caso 6), paraplejia y añosidad, desaconsejaban realizar intervenciones quirúrgicas (injertos de piel parcial o bien colgajos locales o microquirúrgicos).
Para obtener los factores de crecimiento plaquetarios autólogos combinados con Fibrina elegimos el sistema autómatico VIVOSTAT-PRF® de MBAGroup (15) El tratamiento se hizo de modo ambulatorio sin necesidad de ingreso hospitalario. La metodología del proceso consistió en:
Se realizaron entre 3 y 5 sesiones por paciente (1 vez por semana) (Tabla I) siguiendo las recomendaciones de los técnicos de MBA-Group basadas en la experiencia de otros autores (1, 2, 15):
1. En cada sesión se extrajeron 120 ml de sangre por paciente , recogidos en un recipiente estéril y desechable (Fig. 1) al que se le añadía un vial de citrato (17.9 ml) con función anticoagulante, y ácido trenaxémico como antifibrinolítico. Procesamiento mediante un doble centrifugado (Fig. 2), para obtener 5 ml de plasma rico en factores de crecimiento más fibrina autóloga (concentración de 20 mg/ml). Este proceso dura aproximadamente 23 minutos.
2. Seguidamente se tomaron muestras para cultivo de las lesiones y se procedió a la desinfección de las úlceras mediante lavados de suero y clorhexidina.
3. A continuación se realizó control fotográfico evolutivo.
4. Aplicación del gel rico en plaquetas y fibrina autóloga, tamponado con 2 compuestos (uno de bicarbonato y otro de acetato más calcio) para conseguir un ph neutro; la aplicación se hizo mediante lápiz atomizador (Fig. 3 y 4) y a un mínimo de 5 cm. de distancia de la zona problema, hasta dejarla bien cubierta.
5. Cura final con tulgraso antibiótico, cubierto con un apósito antitranspirante.
6. La cura no se levanta hasta la siguiente sesión.
Resultados
Para valorar la evolución de las úlceras y examinar el poder regenerador del PRP, y al no disponer de ningún método de análisis de superficies como preconizan Montón et al. (16), elaboramos una escala de puntuación modificando la ya existente de Valbonesi et al (12) referida al empleo de PRP en el tratamiento de úlceras crónicas como coadyuvante de injertos cutáneos y basada en el seguimiento visual subjetivo de las lesiones, a la que llamamos "Escala de Zaragoza". La puntuación se hizo de 0 (sin mejoría), a 4 (curación completa) (Tabla II)
.
Los resultados fueron analizados por un solo cirujano, de modo subjetivo y basándose en la escala visual descrita, una semana después de aplicar la última sesión a cada paciente. De los 10 pacientes estudiados, en 4 el resultado fue muy bueno (4), en 3 fue bueno (3), en 2 regular (2) y en 1 muy pobre (0) (Fig. 5-13).

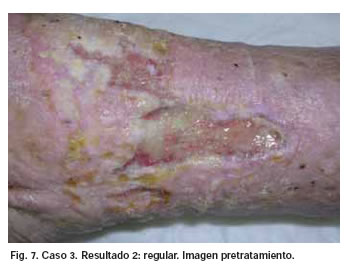



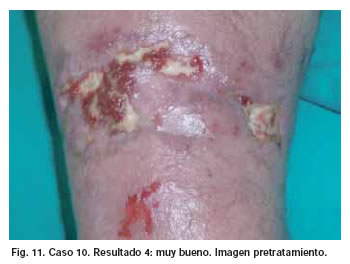
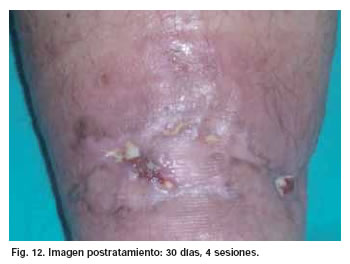

En los Casos 1, 2, 3, 4, 5 y 10, la primera toma de cultivo dio positiva para Staphilococcus Aureus Meticilin Resistente (SARM). Tras concluir el tratamiento con PRP se negativizaron los cultivos de los Casos 5 (tras 5 sesiones) y 10 (tras 4 sesiones). En el resto de Casos (6, 7, 8 y 9), las tomas fueron negativas tanto antes de comenzar el tratamiento como después de terminarlo (tras 4 sesiones en el Caso 6 y tras 3 sesiones en los Casos 7, 8 y 9). Por otro lado, los resultados terapéuticos fueron pobres en el Caso 1 (infección pre y postratamiento positiva), regulares en los Casos 2 y 3 (infección pre y postratamiento positiva), buenos en los Casos 4 (infección pre y postratamiento positivas) 5 (infección pretratamiento positiva y postratamiento negativa), 6, 7 y 8 (infección pre y postratamiento negativa) y muy buenos en los Casos 9 (infección pre y postratamiento negativa) y 10 (infección pretratamiento positiva y postratamiento negativa) (Tabla III).
Discusión
El empleo de PRP en procesos terapéuticos relacionados con la Cirugía Plástica, Reparadora y Estética es hoy en día una realidad en la mayoría de centros hospitalarios de ámbito público y privado de nuestro país; realidad que demuestra el avance que se ha dado en los últimos años en la terapéutica de regeneración de tejidos. Nosotros nos vamos a centrar en el campo regenerativo, aunque no hay que olvidar el enorme potencial que juega el PRP como hemostático, antinflamatorio y analgésico, efectos ampliamente descritos por distintos autores (6,7).
Los excelentes resultados mostrados en artículos recientes (6,16), aunque no sean equivalentes en sistema de extracción de factores de crecimiento y fibrina autóloga, número de pacientes y patología a tratar, no han hecho más que reafirmar los buenos números de nuestro estudio. En 7 de los 10 pacientes que hemos tratado (70%), la puntuación obtenida tras finalizar las aplicaciones de PRP fue buena o muy buena. Montón et al (16), en su estudio sobre 151 pacientes, presentan una eficacia similar en el tratamiento de heridas crónicas de distinta etiología (entre las que predominan las úlceras vasculares) cuando aplican en 16 pacientes únicamente PRP sin otros tratamientos adyuvantes. Del mismo modo, Eppley et al (6) realizan un meta análisis de 3 estudios en los que se tratan úlceras crónicas con PRP durante 8 a 10 semanas, registrando una epitelización completa de las lesiones en unos porcentajes de 81%, 93% y 100% respectivamente.
Las características bactericidas que confieren a los PRPs en otros estudios no quedan claramente demostradas en nuestro trabajo, ya que únicamente en 2 casos de los 6 que partían con infección por SARM, los cultivos se negativizaron al final del tratamiento. Aunque paradójicamente, el estar infectado por SARM al principio del tratamiento no fue concluyente para obtener un mal resultado (0-1), ya que 3 pacientes de los 6 que estaban infectados tuvieron una puntuación buena (3) o muy buena (4). Luego podríamos decir que, aunque en nuestro estudio el PRP no consiguió mayoritariamente acabar con el SARM, si que contribuyó de una forma clara a la curación de las lesiones del 50% de los pacientes que estaban infectados.
Al contrario que en otros trabajos, como el de Eppley et al (6), en el que se obtuvieron unos resultados óptimos con mayor número de aplicaciones (de 8 a 10 sesiones), nuestro estudio está más en consonancia con los de Monton et al (16) y Valbonesi et al (12), en los cuales un mayor número de sesiones no siempre implicó un mejor resultado ya que en muchos pacientes fue suficiente con una aplicación para evidenciar una mejoría notoria. En nuestra serie fue suficiente con 3 sesiones en la mayoría de los pacientes, para obtener un buen resultado (puntuación de 3 ó 4). También es verdad, que si combinamos los parámetros de infección, número de sesiones y puntuación constatamos que todos los pacientes que recibieron 5 sesiones (que fueron 3) estaban infectados al comienzo del tratamiento, cuestión que pudo influir negativamente en su resultado final.
En lo referente al proceso de obtención del PRP y la fibrina, VIVOSTAT® reúne una serie de ventajas e inconvenientes respecto a otros sistemas automáticos y manuales de obtención de PRP (8, 18). Por una parte, al ser un sistema automático facilita su aplicación por distintos operadores, ya que su automaticidad garantiza que el producto final (PRP + Fibrina antóloga) será el mismo en cada paciente independientemente de la sesión y de quién lo aplique. Este hecho creemos que es ventajoso frente a los sistemas manuales, muy operador dependientes. Otro hecho que cabe destacar es que el sistema es cerrado y estéril, cuestión que evita manipulaciones adicionales antes de aplicar el PRP y posibilidades de contaminación microbiana. Además la concentración alcanzada tanto de PRP como de fibrina es 9 veces la concentración plasmática basal, valor muy por encima de otros sistemas de obtención automáticos (8). Quizás se pueda pensar que el principal inconveniente que tienen los sistemas automáticos sea su elevado precio, pero esta afirmación queda desarmada cuando se realizan estudios coste-beneficio como el que se realizó en nuestro hospital por el Servicio de Rehabilitación y Lesionados Medulares, en el que se concluyó que se ahorraban miles de euros de estancia hospitalaria innecesaria si se realizaba el tratamiento de úlceras crónicas por decúbito con PRP y además de modo ambulatorio.
Conclusiones
El hecho de partir de un estudio observacional puro, es decir, subjetivo y limitado por definición y además, no contando con un número elevado de pacientes, no nos da mucho margen para establecer conclusiones. Si cabe, reseñar que los buenos resultados obtenidos en nuestro estudio no deben dar lugar a pensar que los factores de crecimiento plaquetarios puedan sustituir a los tratamientos convencionales (cremas antibióticas, injertos cutáneos o colgajos) como primera opción terapéutica en el manejo de úlceras crónicas; pero sí pueden resultar de mucha valía cuando estos tratamientos no obtengan resultados o bien cuando el paciente rechace las opciones quirúrgicas.
En conclusión, el sistema VIVOSTAT-PRF® ha demostrado su utilidad clínica y terapéutica en el manejo de las lesiones de nuestros pacientes. En el futuro, sería muy interesante plantear un estudio prospectivo con un número más elevado de pacientes, que pueda validar estadísticamente el uso de PRP en el tratamiento de úlceras crónicas.
Bibliografía
1. Kjaergard HK, Trumbull HR.: "Vivostat system autologous fibrin sealant: preliminary study in elective coronary bypass grafting". Ann Thorac Surg. 1998;66(2):482. [ Links ]
2. Drake DB, Wong LG.: "Hemostatic effect of Vivostat patient-derived fibrin sealant on split-thickness skin graft donor sites". Ann Plast Surg. 2003;50(4):367. [ Links ]
3. Serra Renom J.M., Muñoz del Olmo J.L., Gonzalo Caballero C.: "Uso de factores de crecimiento plaquetar unidos a injertos de grasa para lipofiling facial en ritidectomía". Cir. plást. iberolatinoam. 2006 32(3): 191, [ Links ]
4. Hsu C, Chang J.: "Clinical implications of growth factors in flexor tendon wound healing". J Hand Surg [Am]. 2004;29(4):551. [ Links ]
5. Kao RT, Conte G, Nishimine D, Dault S.: "Tissue engineering for periodontal regeneration." J Calif Dent Assoc. 2005;33(3):205. [ Links ]
6. Eppley.B et al.: "Platelet-Rich Plasma: A review of biology and applications in Plastic Surgery". Plast.Reconstr.Surg. 2006; 118: 147e. [ Links ]
7. Mustoe TA, O'Shaughnessy K, Kloeters O.: "Chronic wound pathogenesis and current treatment strategies: a unifying hypothesis" .Plast Reconstr Surg. 2006;117(7 Suppl):35S. [ Links ]
8. Leitner GC, Gruber R, Neumüller J, Wagner A, Kloimstein P, Höcker P, Körmöczi GF, Buchta C.: "Platelet content and growth factor release in platelet-rich plasma: a comparison of four different systems". Vox Sang. 2006; 91(2):135. [ Links ]
9. Han SK, Kim DW, Jeong SH, Hong YT, Woo HS, Kim WK, Gottrup F.: "Potential use of blood bank platelet concentrates to accelerate wound healing of diabetic ulcer". Ann Plast Surg. 2007;59(5):532. [ Links ]
10. Smiell JM, Wieman TJ, Steed DL, Perry BH, Sampson AR, Schwab BH.: "Efficacy and safety of becaplermin (recombinant human platelet-derived growth factor-BB) in patients with nonhealing, lower extremity diabetic ulcers: a combined analysis of four randomized studies". Wound Repair Regen. 1999;7(5):335. [ Links ]
11. Albert S.: "Cost-effective management of recalcitrant diabetic foot ulcers". Clin Podiatr Med Surg. 2002;19(4):483. [ Links ]
12. Valbonesi. M et al.: "The role of autologous fibrin-platelet glue in plastic surgery: A preliminary report". The International Journal of Artificial Organs, 2002, 26 (4) : 334. [ Links ]
13. Kunimoto BT.: "Growth factors in wound healing: the next great innovation?".Ostomy Wound Manage. 199;45(8):56. [ Links ]
14. Servold SA.: "Growth factor impact on wound healing". Clin Podiatr Med Surg. 1991;8(4):937. [ Links ]
15. Kjaergard et al.: "The Vivostat® System for the automated preparation of autologous fibrin sealant". Cardiovascular Engineering. 1997; Vol 23: 204. [ Links ]
16. Monton Echevarria J, Perez Redondo, S., Gomez Bajo,G.J.: "Experiencia clínica en el empleo de factores de crecimiento autólogos obtenidos de plasma rico en plaquetas". Cir. plást. iberolatinoam. 2007, 33 (3): 155. [ Links ]
17. Klinger M.H.F, Jelkmann W.: "Role of blood platelets in infection and inflammation". Journal of Interferon & Cytokine Research. 2002 22: 913. [ Links ]
18. Zimmerman R et al.: "Different preparation methods to obtain platelet components as a source of growth factors for local application". Transfusion. 2001; 41:1217. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Enrique Monclús Fuertes
C/ Cáceres 11 2º B Zaragoza 50008
e- mail: enriquemonclus@hotmail.com
Comentario al trabajo "Nuestra experiencia en el tratamiento de úlceras crónicas mediante PRF-Vivostat®. Serie de 10 casos"
Dr. Ithamar N. Stocchero
Coordinador de Cirugía Plástica del Hospital Santa Catarina y del Centro Médico Viver Melhor. São Paulo - SP - Brasil.
Presidente de la Asociación Brasileña de Ingeniería de Tejidos y Estúdios de Células-Tronco.
Felicito a los Autores por su interés por buscar tratamiento para un grupo de personas que sufren y se ven apartadas de sus actividades sociales y de ocio, con frecuencia en una edad en la que lo mejor sería poder tener una convivencia digna con sus familiares y amigos y que desafortunadamente se ven retraídos y humillados por la dependencia para cuidados, curas, transporte y costes. Este aspecto de la atención médica que caracteriza a la Cirugía Plástica queda, a veces, oscurecido y como tal falto de estímulo.
Los propios autores reconocen la dificultad para identificar la acción regeneradora de lo que proponen, el PRP. ¿Dónde y cómo actúa? Por la descripción de los caso hubo acción independientemente de la presencia o no de infección; a pesar de los factores isquemiantes, la hipoxia tisular, la edad avanzada de los pacientes, obtuvieron buenos resultados. ¿Por qué? Todavía no lo sabemos. Lo que si va siendo cada vez más demostrado es que el organismo humano guarda en sí mismo la respuesta curativa para todos sus males. Nos falta aprender a leer las señales.
En un análisis interesante sobre lo que interfiere en la cicatrización, Mustoe sugiere que la sinergia de factores es más determinante que los mismos factores aislados. Rigotti (1), infiltrando factores vasculares estromales en áreas de radionecrosis consigue resultados brillantes, y Yoshimura (2,3) consigue hacer una mezcla que demuestra ser eficaz en áreas sin anomalías cicatriciales. Todos estos hechos nos llevan a la certeza de que nos falta mucho por aprender sobre la acción inflamatoria y antiinflamatoria en las menores partes de lo que somos. Las proteínas envueltas en las acciones que inducen la inflamación, motor principal de cualquier regeneración, precisan ser más conocidas, pues pueden inducir a un buen o a un mal resultado. ¿Por qué motivos dejan de producirse sus acciones beneficiosas?
Nosotros (4) estamos estudiando estas acciones en investigaciones paralelas, en busca de una parcela común a todos estos factores (PRP, FVE, CAL, FC. etc), ya que no es un conjunto el que cura, sino un elemento presente en ellos que todavía está por ser descifrado. Sabemos que está, pero no qué es.
Una vez más, felicito a los autores por los prometedores resultados y por su espíritu para resolver estos problemas con una propuesta de tratamiento reglada, susceptible de ser repetida, confirmada y contestada. Tratarán de excluir los errores técnico-dependientes, ofreciendo un modelo a seguir como referencia. Presentarán una metodología en un área de difícil comparación por la cantidad de variables presente. Tengo la certeza de admitir que no identificarán la acción responsable de la regeneración, pero al final, más importante que saber lo que va a curar es curar; el tiempo nos permitirá identificar la verdadera esencia de esa cura.
Bibliografía
1. Rigotti, G., Marchi, A., Galiè, M. et al.: "Clinical Treatment of Radiotherapy Tissue Damage by Lipoaspirate Transplant: A Healing Process Mediated by Adipose-Derived Adult Stem Cells". Plast Reconstr Surg 2008, 119(5):1409.
2. Yoshimura, K., Sato, K., Aoi, N., et al.: "Cell-assisted Lipotransfer (CAL) for Cosmetic Breast Augmentation - Supportive Use of Adipose- Derived Stem/Stromal Cells", Aesthetic Plast Surg 2008, 32:48.
3. Yoshimura, K.: "Clinical Use of Adipose-Derived Stem Cells for Breast Volume Enhancement", ISAPS News 2008, 2(3):6.
4. Almeida, K.A., Campa, A., Alonso-Valle, M.I.C., Lima, F.B., Daud, E.D., Stocchero, I.N.: "Fracción Vascular Estromal de Tejido Adiposo: Cómo Obtener Células Madre y su Rendimiento de Acuerdo a la Topografia de las Áreas Donantes: Estudio Preliminar", Cir plást iberolatinoam 2008, 34(1):71.
Congratulome com os Autores pela inquietação em buscar tratamento para um grupo de pessoas que sofrem, se afastam de suas atividades sociais e de lazer, com freqüência numa faixa de idade onde o que lhes sobraria de bom seria um convívio digno com os seus familiares, amigos, sem lhes causar incômodos e, desafortunadamente, se vêem acanhados, humilhados pela dependência de cuidados, curativos, transporte, custos. Este lado de profunda atenção médica que caracteriza a cirurgia plástica fica, por vezes, obscurecido e, como tal, desestimulado.
Os próprios autores reconhecem a dificuldade em identificar a ação regenerativa daquilo que propõem, o PRP. Onde e como atuaria? Pela própria descrição dos casos houve ação independentemente da presença ou não de infecção; fatores isquemiantes, hipóxia tecidual, idade avançada, todos estes presentes e, ainda assim, bons resultados foram obtidos. Por quê? Todavia não o sabemos. O que vem sendo cada vez mais demonstrado é que o organismo humano guarda em si mesmo a resposta curativa a todos os seus males. Faltanos aprender a ler os sinais.
Em uma análise interessante sobre o que interfere na cicatrização, Mustoe sugere que a sinergia de fatores é mais determinante do que os mesmos, isolados. Rigotti (1), infiltrando fatores vasculares estromais em áreas de radionecrose consegue brilhantes resultados, bem como Yoshimura (2,3) faz um mix que demonstra ser eficiente em áreas sem anormalidades cicatriciais. Todos estes fatos nos levam à certeza de que nos falta aprender muito sobre a ação inflamatória e antiinflamatória nas menores partes do que somos. As proteínas envolvidas nas ações que induzem a inflamação, grande motor de qualquer regeneração, precisam ser mais bem conhecidas, pois podem induzir ao bom ou ao mal resultado. Suas ações benéficas deixam de acontecer por quais motivos?
Nós (4) estamos estudando tais ações em pesquisas paralelas, buscando a parcela comum a todos estes fatores (PRP, FVE, CAL, FC, etc.), já que não é o conjunto que cura, mas sim um elemento presente neles que ainda está por ser decifrado. Sabemos que lá está, mas não quem é.
Uma vez mais, parabenizo os autores pelos promissores resultados e por seu espírito de resolver os problemas com uma proposta de tratamento padronizada, possível de ser repetida, confirmada ou contestada. Buscaram excluir os erros técnico-dependentes, oferecendo um padrão a servir como referência. Mostraram metodologia em uma área de difícil comparação pela quantidade de variáveis. Têm a clareza de admitir que não identificaram a ação responsável pela regeneração mas, afinal, mais importante do que saber o que faz curar é curar; o tempo nos permitirá identificar a verdadeira essência de tal cura.
Respuesta al comentario del Dr. Ithamar N. Stocchero
Dr. Enrique Monclús
En primer lugar agradecer las palabras de ánimo del Profesor Stocchero. Cuando todo un Presidente de la Sociedad Brasileña de Ingeniería de Tejidos reconoce que vas por el buen camino es para estar contento y orgulloso del trabajo realizado.
Entrando en materia, como bien dice en su comentario el Profesor, aunque en la actualidad se conocen un buen número de moléculas que participan en la cascada inflamatoria (PDGF-Factor de crecimiento derivado de plaquetas, TGF-Factor de crecimiento transformante, Interleukina-1, VEGF-Factor de crecimiento endotelial vascular, EGF-Factor de crecimiento epidérmico, IGF-Factor de crecimiento insulina like, etc), se desconoce otro gran número y escapa todavía a nuestro entendimiento. Es verdad que Eppley et al en su magnífico artículo, referente actual en el uso de PRP en la Cirugía Plástica Mundial, desgranan pormenorizadamente todos los efectos fisiológicos de los factores de crecimiento plaquetarios, entre los que se encuentran el de regenerador de tejidos y el hemostático. También comenta el efecto antibacteriano que le confieren ciertos estudios (Klinger et al) pero que, nosotros, desgraciadamente, como explicamos en la discusión de nuestro estudio, no hemos podido refrendar. Es nuestra intención en un futuro indagar el porqué. Para finalizar sólo me queda decir que estoy seguro de que muy pronto, como preconizan nuestros compañeros brasileños en su estudio publicado en esta revista (Almeida et al), la incorporación del uso de células progenitoras del tejido adiposo combinadas con los diversos factores de crecimiento antes citados, van a contribuir de manera muy importante en el campo de la cirugía reparadora.
Em primeiro lugar, agradecemos as palavras de ânimo do Professor Stocchero. Quando o Presidente da Sociedade Brasileira de Engenharia de Tecidos reconhece que seguimos por um bom caminho, é realmente um motivo para se estar contente e orgulhoso do trabalho realizado.
Entrando em assunto, como anteriormente mencionado pelo Professor, ainda que, na atualidade, seja conhecido um grande número de moléculas que participam na cascada inflamatória (PDGF-Fator de crescimento derivado das plaquetas, TGF-Fator de crescimento transformante, Interleukina-1, VEGF-Fator de crescimento endotelial vascular, EGF-Fator de crescimento epidérmico, IGF-Fator de crescimento insulina like, etc), outro grande número delas seguem desconhecidas e ainda escapam de nosso entendimento. É verdade que Eppley et al em um magnífico artigo, referência atual no uso de PRP na Cirurgia Plástica Mundial, esmiuçam detalhadamente todos os efeitos fisiológicos dos fatores de crescimento plaquetários , entre os quais se encontram o regenerador de tecidos e hemostático. Comenta, também, o efeito antibacteriano que lhe conferem certos estudos (Klinger et al), mas que, infelizmente, como já explicado na discussão do nosso estudo; não nos foi possível evidenciar. Temos a intenção de, futuramente, indagar o porquê deste motivo.
Finalmente, só me resta dizer que estou seguro de que, em breve; como preconizam nossos companheiros brasileiros em seu estudo publicado nesta revista (Almeida et al), a incorporação do uso de células progenitoras de tecido adiposo combinadas com os diversos fatores de crescimento antes citados, contribuirão de maneira muito importante no campo da cirurgia reparadora.





















