My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.42 n.1 Madrid Jan./Mar. 2016
MIEMBRO SUPERIOR
ORIGINAL / Ideas e Innovaciones
Artroplastia de interposición-suspensión con aloinjertos para el tratamiento de la rizartrosis: evolución y resultados a largo plazo
Interposition-suspension arthroplasty with allografts for trapezio-metacarpal joint osteoarthritis treatment: evolution and long term results
Elena García Del Pozo*; Daniel Camporro-Fernández**; Leticia Barrio-Rodríguez*** y Julián González-Sarasúa****
* Especialista en Cirugía Plástica, Estética y Reparadora, Hospital Universitario Central de Asturias, Oviedo, España.
** Jefe de Servicio de Cirugía Plástica y Unidad de Quemados, Hospital Universitario Central de Asturias, Oviedo, España.
*** Especialista en Cirugía Plástica, Estética y Reparadora, Complejo Asistencial Hospitalario de León, León, España.
**** Ex Jefe de Servicio de Cirugía Plástica y Unidad de Quemados del Hospital Universitario Central de Asturias, Oviedo, España.
Conflicto de intereses: los autores declaran no tener ningún interés financiero relacionado con el contenido de este artículo.
Dirección para correspondencia
RESUMEN
Antecedentes y Objetivos. La articulación trapecio-metacarpiana (TMC) presenta una especial anatomía que se altera en la rizartrosis. De entre todas las técnicas quirúrgicas que existen para tratar esta patología, proponemos una artroplastia de interposición suspensión con tejidos criopreservados que creemos que reproduce bastante fielmente el movimiento de la articulación.
Material y Método. Presentamos un estudio prospectivo en 103 pacientes con rizartrosis tratados entre los años 1995 y 2008 a los que se realizó la técnica que presentamos. Valoramos el dolor, la capacidad para hacer su trabajo o las actividades de la vida diaria para evaluar la técnica y la permanencia de ésta en el tiempo.
Resultados. Objetivamos en los pacientes del grupo de estudio una mejoría del dolor y de la capacidad para hacer su trabajo y sus actividades diarias tras la realización de la artroplastia, mantenidas en el tiempo, incluso en los pacientes con seguimiento superior a 9 años. Las complicaciones aparecidas fueron resueltas en todos los casos sin secuelas.
Comparamos la movilidad de la articulación con la que presentan dos anillos entrelazados, lo que permite los grados de libertad de la articulación TMC.
Conclusiones. La técnica elegida refleja el movimiento de una sección de espiral que permite a la articulación recuperar todos los movimientos. Además, esta técnica se puede utilizar en cualquier estadio de la enfermedad y mantiene sus resultados en el tiempo.
Palabras clave: Rizartrosis, Artroplastia, Aloinjertos, Biomecánica.
Nivel de evidencia científica: 2 Terapéutico.
ABSTRACT
Background and Objectives. The trapezium-metacarpal (TMC) joint has a special anatomy that is modified when the osteoarthritis come in. Of all the techniques, we propose an interposition- suspension arthroplasty with criopreserved allografts that we think that reproduces truly the joint movement.
Methods. We submit a prospective study with 103 patients that suffered osteoarthritis of de TMC joint and were treated with this technique of arthroplasty. Pain, ability for work or daily live activities were valued to evaluate this technique and its remaining in time.
Results. An improvement in pain and in their daily activities wasobtained following arthroplasty, and these results were kept on time even in patients with as a long follow up as 9 years. Complications were solved in all cases without sequelae.
Joint movement is similar to the movement of two rings interlocked, which allows the same grades of movement than the TMC joint.
Conclusions. The submitted technique evidence the movement of a coil section allows recover all the movement to the joint. This technique could be used in any stage of the disease and retain its results along the time.
Key words: Rizarthrosis, Arthroplasty, Allografts, Biomechanic.
Level of evidence: 2 Therapeutic.
Introducción
La artrosis de la articulación trapeciometacarpiana (TMC), también llamada rizartrosis, término acuñado por Forrestier (1) en 1937, define una alteración degenerativa de las superficies articulares de dicha articulación que se manifiesta por la abrasión y deterioro progresivo del cartílago articular, acompañada de fenómenos de neoformación ósea y que evoluciona hacia la incapacidad. Se ha relacionado su aparición con la degeneración del ligamento oblicuo posterior de dicha articulación y especialmente con su fascículo profundo (2) (beak ligament), de manera que la alteración articular comienza en la zona volar mientras que la zona dorso-radial se mantendría sana hasta estadios más avanzados de la enfermedad (3).
Están propuestas multitud de técnicas quirúrgicas para el tratamiento de la rizartrosis, desde la extirpación total del trapecio a la trapecectomía parcial (4), pasando por técnicas de interposición, de estabilización y suspensión (5-7), artroplastias con prótesis (8), ligamentoplastias (9), artrodesis y osteotomías (10).
En la cirugía de la mano se utilizan frecuentemente tejidos sintéticos (11) pero se usan poco los aloinjertos, aunque la Cirugía Plástica ha sido una pionera en la preservación y utilización de tejido humano (12). Presentamos una variante quirúrgica de la técnica de Chaise (13) para el tratamiento de la rizartrosis y sus resultados, utilizando aloinjertos de fascia lata y tendones extensores del pie criopreservados que creemos es el procedimiento que más fielmente reproduce el movimiento de la articulación sana.
Material y Método
Presentamos un estudio prospectivo sobre 103 pacientes tratados entre 1995 y 2008 con la misma técnica de artroplastia, en la que se utilizó fascia lata y tendones homólogos criopreservados. Los pacientes nos fueron remitidos por dolor en la articulación TMC que les imposibilitaba la actividad laboral o les ocasionaba la pérdida de destreza manual relacionada con sus actividades habituales.
Valoramos la edad y el sexo, la afectación de la mano dominante, no dominante, o la bilateralidad, en cuyo caso analizamos la evolución de las manos independiente (el total de manos operadas fue de 114); la posible causa de la rizartrosis, la presencia de otras patologías en la misma mano como síndrome del túnel carpiano, dedos en resorte o enfermedad de De Quervain, de las que se intervinieron conjuntamente, e igualmente valoramos la presencia de hiperextensión de la articulación metacarpofalángica (MCF) del pulgar que tiene una relevancia importante en el resultado de la intervención.
El dolor es el síntoma clínico fundamental y para poder clasificarlo utilizamos por su simplicidad la escala de Alnot (14); para valorar su evolución al finalizar la rehabilitación utilizamos una Escala Visual Analógica (EVA) con una valoración de 10 para el máximo dolor y de 0 para la ausencia de dolor. Valoramos también la repercusión preoperatoria del dolor de los pacientes en sus actividades laborales o en la vida diaria en el caso de pacientes jubilados o amas de casa, por lo que consideramos la incorporación al trabajo o a sus actividades habituales como el resultado más importante de la intervención. Las actividades habituales: uso de llaves, abrocharse los botones, escribir, el uso de herramientas y de objetos habituales, así como las actividades de ocio, se valoraron con 0 puntos si podían realizar la función, o con 1 si no podían realizarla.
Los hallazgos radiológicos se pueden clasificar de diferentes formas, aunque la clasificación adoptada en nuestro estudio fue la de Eaton-Littler (15). En el estadio I la articulación es normal o puede verse ligeramente aumentado el espacio articular debido a sinovitis. En el estadio II hay un estrechamiento del espacio articular, puede encontrarse un osteofito menor de 2 mm, y la articulación trapecio-escafoidea es normal. En el estadio III hay una destrucción severa de la articulación con esclerosis subcondral, osteofitos mayores de 2 mm, pero la articulación trapecio-escafoidea se mantiene sin signos de afectación. En el estadio IV se observa ya una afectación de la articulación trapecio-escafoidea e incluso una panartrosis de la muñeca.
Valoramos igualmente la anteposición y la abducción pre y postoperatorias, que fueron clasificadas en 4 apartados: I < 20o; II entre 20/30o; III entre 30/40o, y IV > 40o. Con los datos de la situación anatómica de la articulación TMC y aplicando los conceptos que permiten realizar una espiral logarítmica, dibujamos con el programa Autocad® (Autodesk, EE.UU.) un modelo que pretende cumplir los requisitos mecánicos de la articulación TMC.
Todos los pacientes habían estado en tratamiento previo de inmovilización y antinflamatorios durante 3 a 6 meses. Tras el fracaso de las medidas conservadoras se les explicó la intervención y las técnicas alternativas con sus ventajas e inconvenientes, y se obtuvo de ellos el consentimiento informado pertinente para la intervención. Los tejidos trasplantados se trataron según el protocolo del Banco de Tejidos de Asturias, aprobado por el Ministerio de Sanidad español, y que sigue las normativas aprobadas por la Unión Europea.
Realizamos el análisis estadístico con el programa SPSS (Versión 15.0 para Windows, SPSS, Inc. Chicago, IL, EE.UU.). Analizamos las variables estudiadas mediante la "t" de Student y la prueba de Wilcoxon, considerando significación estadística para valores de p < 0.005.
Técnica quirúrgica (16)
La intervención se realiza, siempre que se puede, de forma ambulatoria bajo antibioticoterapia profiláctica y siguiendo un protocolo de seguimiento del postoperatorio inmediato en el que se da pauta analgésica. Se realiza bajo isquemia y bloqueo axilar, aunque en los casos en que no es posible se utiliza anestesia general.
El inicio de la trapecectomía se realiza con una incisión dorso-lateral de unos 6 cm de longitud y situada radialmente a la tabaquera anatómica, pudiendo realizarse paralelamente al tendón extensor pollicis brevis (EPB). Distalmente se sobrepasa la base del metacarpiano en 2 cm.
Se identifican y protegen las ramas sensitivas del nervio radial, se abre la expansión del tendón extensor y se dan unos puntos de referencia para facilitar su reconocimiento en el momento del cierre. Proximalmente, a nivel del escafoides, se diseca, aísla y protege la arteria radial antes de alcanzar el primer espacio interóseo. Se abre la cápsula articular TMC con una incisión medial en Y invertida. Una vez abierta la cápsula articular dorsal e identificada la articulación trapecio-escafoidea, se inicia la trapecectomía; el trapecio se puede extraer en una sola pieza, fracturado en 3-4 fragmentos con un escoplo o troceado con una gubia (Fig. 1A).
La disección en profundidad finaliza cuando el tendón del flexor carpi radialis (FCR) ha quedado totalmente expuesto y libre de cualquier resto de su corredera (Fig. 1B).
Mientras se realiza la trapecectomía, un ayudante extrae el injerto de fascia lata de su envase, se lava con suero salino para retirar los restos del líquido criopreservante y sobre una superficie metálica, bien extendida, se limpian todos los restos de grasa adheridos a su superficie. Las dimensiones idóneas de la lámina de fascia lata necesaria para realizar esta técnica son de 10 x 10 cm. Se corta una tira de 1 x 10 cm. y el resto se enrolla sobre sí misma, dando unos puntos semiocultos de fijación para evitar que el cilindro obtenido se deshaga con las manipulaciones posteriores (Fig. 1A).
En la base del metacarpiano a través de la incisión del palo de la Y invertida, se desperiostiza el hueso que queda entre el EPB y el extensor pollicis longus (EPL), dejando un espacio óseo expuesto cercano a 1 cm. En este espacio se hacen dos perforaciones a unos 6-7mm del reborde articular con una broca fina, procurando que emerjan en la mitad de la base del metacarpiano, para lo cual el ángulo de ataque de la broca con la diáfisis debe ser de unos 45o. Estas perforaciones se agrandan con una fresa de 3 mm dejando entre ambos orificios un puente óseo (Fig. 1C).
La tira estrecha de fascia lata se pasa en profundidad abrazando el tendón del FCR; en los extremos de la tira se dan unos puntos de tracción con seda de 2/ 0 que se sacan por las perforaciones óseas (Fig. 1D). Con el cilindro de la fascia restante se rodean ambos cabos de la tira que rodea el FCR y que asoma por las perforaciones realizadas en la base del metacarpiano, formando un anillo, donde se dan dos puntos para asegurarlo y poder girarlo de forma que el resto del cilindro se enrolle formando una superposición de anillos que rellenan el espacio e impidan el colapso del pulgar en el hueco de la trapecectomía (Fig. 1E-H). Se intenta rellenar el defecto de la trapecectomía con el mayor volumen posible de fascia para prevenir el colapso del pulgar por la reabsorción parcial del injerto. Una vez incluido el cilindro de fascia, se extirpa el tejido sobrante y se dan unos puntos enterrados en el extremo final para mantener los anillos estables. Se tensan los extremos de la tira de suspensión y se suturan entre sí en el punto de salida de las perforaciones (Fig. 2), con lo que finaliza la artroplastia.
Se libera la isquemia y se hace una hemostasia cuidadosa, dejando un drenaje de aspiración cuando es necesario. Se cierra la capsula articular y la herida cutánea, y se inmoviliza el pulgar en posición neutra mediante una férula durante 4 semanas.
Cuando los pacientes reciben el alta, habitualmente el mismo día de la intervención o el día siguiente, siguen un protocolo para el control del dolor postoperatorio de forma domiciliaria. Los puntos se retiran en la primera revisión, que se suele realizar a las 2 semanas de la intervención. La férula se retira a las 4 semanas y los pacientes se remiten a rehabilitación donde permanecen el tiempo que se crea oportuno.
RESULTADOS
Por sexo, los pacientes de nuestro grupo de estudio fueron 87 (84.46%) mujeres y 16 (15.53%) varones, con edades comprendidas entre los 19 y 73 años (media de 57.62±11.46 años). En 61 casos (59.22 %) la mano afectada fue la dominante y en 42 (40.77%) la no dominante. En 19 de los pacientes (18.44%) la afectación era bilateral, 11 de los cuales se operaron de ambas manos. El diagnóstico primario en 67 pacientes (65.04%) fue de rizartrosis, en 24 (23.30%) de artritis reumatoide en la que la rizartrosis era un síntoma clínico, y en 12 casos (11.65%) la rizartrosis estaba relacionada con otras patologías: esclerodermia, artritis psoriásica, fibromialgia, complicaciones en las evoluciones de las prótesis TMC, o secuelas de traumatismos en los pacientes masculinos más jóvenes de la serie estudiada.
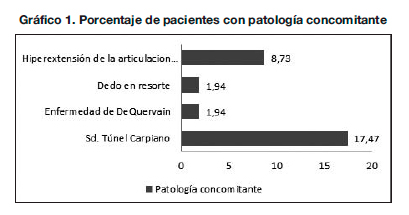
La patología de la mano concomitante (Gráfico 1) fue en 18 pacientes (17.47%) síndrome del túnel carpiano, en 9 (8.73%) había una hiperextensión de la articulación metacarpofalángica, en 2 (1.94%) se encontró algún dedo en resorte, y en otros 2 enfermedad de De Quervain. Se realizaron 6 aperturas del túnel carpiano con la técnica convencional y una artrodesis MCF del pulgar en el mismo acto quirúrgico.
En cuanto al estadio radiológico en el que se encontraban los pacientes (Gráfico 2), ninguno estaba en el estadio I, 32 pacientes (30.7%) presentaban un estadio II, 57 (56.14%) estaban en estadio III, y 14 (13.15%) en el estadio IV.
En 100 de los casos (97.09%) se utilizó fascia lata homóloga criopreservada como material de interposición y en 3 casos (2.91%) se utilizó un injerto de tendón extensor del pie, homólogo y criopreservado como alternativa a la carencia de fascia lata.
Los 103 pacientes fueron revisados al primer año de postoperatorio, 48 pacientes a los 3 años y 16 entre 5 y 9 años de evolución.
Hubo un total de 33 pacientes (32.03%) con complicaciones inmediatas relacionadas con la cirugía: 2 roturas del puente óseo que se trataron una con una grapa de memoria y la otra simplemente encastrando el fragmento de pequeño tamaño. También 3 lesiones parciales de la arteria radial que se suturaron sin consecuencias. Tuvieron parestesias en el dorso del dedo 7 pacientes que mejoraron en su totalidad con rehabilitación. En 7 pacientes se desarrolló un síndrome de dolor regional complejo de tipo agudo que desapareció con rehabilitación. En 13 apareció una hiperestesia en la zona cicatricial que desapareció con rehabilitación. Registramos también un neuroma sensitivo tardío, a los 7 meses del postoperatorio, que se trató sin secuelas posteriores. En 2 pacientes el dolor persistente al finalizar la rehabilitación se relacionó con la presencia de osteofitos residuales que se extirparon sin complicaciones y sin secuelas.
En 5 pacientes (4.85%) que presentaban hiperextensión de la articulación MCF operados con la técnica de artroplastia, al iniciar su actividad habitual, se presentó un aumento progresivo del dolor al realizar la presa de puño y de la pinza, que se trató con una artrodesis de la MCF del pulgar con muy buen resultado.
Todos los pacientes fueron remitieron a rehabilitación. Hubo 67 pacientes (65%) que necesitaron tratamiento, mientras que 36 (35%) se incorporaron a su rutina habitual y laboral sin necesitar rehabilitación por especialista y realizando solamente ejercicios domiciliarios. Las mujeres precisaron más tiempo de rehabilitación, 5.02 ± 2.24 meses, frente a los 2.67 ± 0.57 meses que precisan los varones, con una diferencia significativa p< 0.001 respecto al tiempo de evolución entre sexos.
El dolor según la escala de Alnot, en 42 pacientes (40.35%) se correspondió con el tipo II, en 46 (44.73%) al tipo III, y en 15 (14.91 %) al tipo IV (Gráfico 3). La totalidad de los pacientes presentó una valoración preoperatoria en la escala EVA de 6.2 puntos. En 74 pacientes (71.84%) hubo una baja laboral previa a la intervención de 10 meses de media (rango, 6-15 meses). Los 29 pacientes restantes (28.15%) eran amas de casa y jubilados. La totalidad de los pacientes tenían una valoración preoperatoria de su capacidad en las actividades diarias de 3.1 puntos. El dolor en la escala EVA pasó de 6±2 a 1±1 con una disminución significativa p>0.001 al ser dados de alta en rehabilitación.
A los 3 años fueron revisados 48 pacientes, de los cuales 6 tenían molestias ocasionales y 1 dolor permanente que le limitaba para sus actividades habituales. De 16 pacientes entre 5 y 9 años de evolución, 4 tenían molestias ocasionales que se relacionaron con evolución hacia la hiperextensión de la MCF. Entre los 48 pacientes revisados a los 3 años había 33 con actividad laboral, de los cuales 32 la mantenían y sólo 1 tuvo que cambiar de trabajo. La destreza manual mejoró igualmente, pasando de los 31 a los 11 puntos. Todos los pacientes hacen pinza y tocan la base del 5o dedo.
En la medición de la abducción y de la antepulsión preoperatorias, 23 pacientes (22.3%) pertenecían al apartado II y 80 (77.66%) al apartado III. De forma postoperatoria, 18 pacientes (17.47%) al tipo II, 69 (66.9%) al tipo III y 16 (15.53%) se clasificaron en el tipo IV (Tabla I).
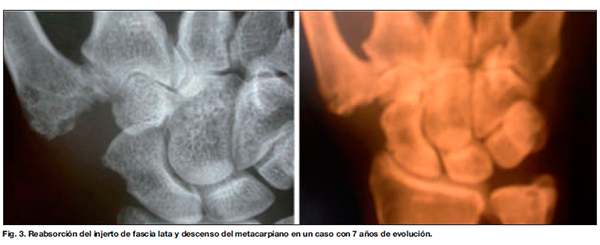
No se puede asociar ningún resultado con el tipo de tejido criopreservado empleado, aunque los tendones extensores con una longitud de entre 15 y 18 cm daban la sensación de rellenar precariamente el defecto dejado por la trapecectomía. En todos los casos se presentó una reabsorción parcial del tejido injertado de 6.5 mm de media (rango, 5-9 mm.) que parece estabilizarse a los 3 años de evolución, tal y como demuestran los seguimientos efectuados regularmente a todos los pacientes al año, en 48 pacientes a los 3 años, y confirmados en la revisión de los 16 pacientes con 9 años de evolución (Fig. 3).
Ninguno de los pacientes ha presentado rechazo del homoinjerto. Tampoco se han presentado casos de transmisión de enfermedades por los tejidos criopreservados, ni infecciones.
Discusión
El pulgar se diferencia del resto de los dedos de la mano por su capacidad para oponerse a cada uno de ellos gracias a una cadena cinética articular que se inicia en la articulación TMC. La articulación TMC se describe como una silla de montar bicóncavo-convexa, que en relación con los planos de referencia de la mano está situada en el plano frontal a 90o de pronación con el eje del hueso grande, a 27o de abducción en el plano transverso, y que sagitalmente forma un ángulo de 45o en flexión con el eje longitudinal de la mano representado por el tercer metacarpiano (Fig. 4). Para explicar la biomecánica de la articulación TMC se han expuesto teorías basadas en modelos geométricos y otras fundamentadas en la propia anatomía de la articulación (17-19), aunque se puede sospechar que se trata de un movimiento combinado en el que la rotación juega un papel fundamental.
En la articulación TMC se admiten dos grados de libertad de movimientos y una rotación automática, que se han explicado con diferentes modelos biomecánicos (20,21). Uno de los más conocidos se obtiene de dos circunferencias que giran sobre ejes ortogonales dando lugar a dos toros o anillos enlazados (Fig. 5A), en los que vamos a realizar una sección con un ángulo de 45o. Las superficies de contacto de un doble toro dan lugar a unos hiperboloides parabólicos en silla de montar, con sus ejes en planos paralelos. Los ejes ortogonales de los toros se sitúan uno en el trapecio y el otro en la base del metacarpiano, sobre los que el metacarpiano realiza los movimientos de flexo-extensión y de ante-retropulsión. Al ser superficies de encaje perfecto no pueden realizar ningún otro movimiento, siendo imposible realizar el movimiento fundamental de la oposición que es la circunducción, que no es sino el resultado de algún tipo de rotación que se realiza en la articulación TMC. Para Kuczynski (21) la rotación se realizaría gracias a la peculiar anatomía del trapecio, el cual tiene una cara articular que se puede comparar a una silla de montar deformada.
La figura geométrica en sillas de montar permite dos grados de libertad de movimiento; ahora bien ¿cómo es posible realizar una rotación en un sistema de encaje perfecto? La figura geométrica que permite realizar una rotación y que mejor se adapta a las necesidades biomecánicas de la articulación TMC es la espiral, presente en otras articulaciones de la mano. Hemos realizado un modelo geométrico para poder comprender mejor su biomecánica que genera unas superficies muy similares a las de la articulación TMC, y elegir la técnica quirúrgica que se adapte mejor a sus características.
Para ello consideramos que un punto de la base del metacarpiano coincide con el vértice de un cuadrado (90o de pronación anatómica del trapecio), que se corresponde con el punto donde se origina la mediana al lado opuesto, que forma un ángulo de 26.56o (parecidos a los 27o de abducción anatómicos del trapecio) y que está a 45o de flexión en relación con el eje de la mano. La longitud del arco que presuponemos precisa recorrer la base del metacarpiano para realizar la circunducción es de 26.56o, que es la amplitud del ángulo que forma la mediana con el lado del cuadrado para hacer posible la oposición. Para ello hemos dibujado en un cuadrado una sección de un arco de 45o con dos radios diferentes, en el que uno es la diagonal y el otro será la longitud del lado del cuadrado más la parte que añade la mediana, de forma que la revolución del arco resultante nos genere un hiperboloide irregular colocado ortogonalmente sobre otro hiperboloide de las misma características, pero inmóvil. La superficie capaz de recorrer el hiperboloide no es otra que la base del metacarpiano (Fig. 5B).
La cara convexa del metacarpiano realiza el movimiento de ante-retropulsión sobre el eje ortogonal contenido en su interior, con los que recorre 45o, y el movimiento de flexoextensión se realiza sobre el eje ortogonal contenido en el trapecio con la cara cóncava de la base del metacarpiano, con los que realiza un recorrido de 45o.
El hiperboloide irregular contenido en la base del metacarpiano, al realizar una rotación de 26.56o sobre un eje perpendicular a los ortogonales, deforma el hiperboloide irregular con el que se articula (el trapecio), dando lugar
a la aparición de un eje oblicuo que nos va a permitir realizar la rotación sobre una silla de montar cada vez más irregular, sobre la cual se pueden realizar los movimientos exigidos por la articulación, manteniendo siempre la coherencia articular al originarse múltiples centros instantáneos de rotación (CIR). La inclusión de este tercer eje añade el grado de libertad de movimientos necesario para realizar una rotación y hacer posible la circunducción, siendo la cara articular del trapecio el resultado de la plasticidad ósea a las exigencias biomecánicas del metacarpiano. Los ligamentos cumplen un papel estabilizador al igual que la musculatura tenar y el tendón del abductor pollicis longus.
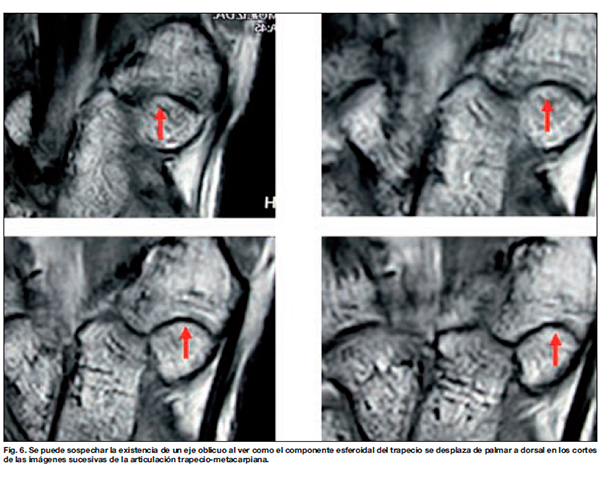
En las imágenes de los cortes de la imagen de la articulación trapecio-metacarpiana de la Figura 6 se puede sospechar que existe un eje oblicuo. Lo que nos reafirma en que en la articulación TMC existen dos ejes ortogonales con dos grados de libertad de movimiento, y un tercer eje oblicuo con los anteriores que añade el tercer grado de libertad de movimiento. Este tercer eje es posible recorrerlo gracias a la espiral contenida en la base del metacarpiano.
Igualmente, en la Figura 7 vemos como el metacarpiano se va colocando en abducción en relación al trapecio, representado por el círculo rojo, debido a que en su superficie hay un arco con dos radios diferentes. En reposo, esta posición coincide con el punto medio del arco que inicia la espiral y desde donde se iniciaría la circunducción; al mismo tiempo nos explica porqué en la rizartrosis el pulgar se coloca en adducción, e igualmente justifica la afectación de los ligamentos intermetacarpiano y de los oblicuos anterior y posterior, al estar sometido a una mayor tensión (22), ya que el movimiento de la base del metacarpiano sobre la cara articular del trapecio es equiparable a un movimiento basculante con variaciones en la altura durante su recorrido. Los ligamentos serían los elementos elásticos estabilizadores sometidos a diferentes tensiones.
Según este modelo, no existe ningún diseño de prótesis que responda a las necesidades biomecánicas de la articulación, ya que se comportan como rótulas. Las prótesis mejoran la fuerza y mantienen el espacio de la trapecectomía mejor que la técnica descrita, pero tienen el inconveniente de una vida útil corta, cercana a los 6 años en el 66% de los casos (23), bastantes complicaciones y contraindicaciones. En nuestra opinión, el diseño de la prótesis Arpe® (Biomet, Holanda) es el más acertado ya que al tener su vástago ligeramente acodado, convertiría el movimiento de rotación en una traslación, aunque la indica ción de este tipo de prótesis sería para los pacientes del tipo I de Eaton-Littler, de los que no existe ningún caso en la serie estudiada. Esta es la razón que nos llevó a seleccionar la artroplastia propuesta por Chaise, sustituyendo en este caso el tejido sintético por tejidos homólogos que se caracterizan por su buena integración en el receptor conservando sus propiedades funcionales, resistencia y elasticidad, que parcialmente facilitarían la aparición de los CIR, lo que facilita el desplazamiento de la base del metacarpiano. Como se observa en los resultados, esta técnica mejora la posición del pulgar.
Con la técnica descrita se consigue mejorar el dolor que sufren los pacientes, al igual que con muchas otras técnicas (7). Parece ser que la trapecectomía mejora por sí el dolor postoperatorio, siendo muy importante en esta fase la extracción completa de los osteofitos, particularmente aquel que se encuentra entre las bases del 1o y 2o metacarpianos. Así mismo, la técnica utilizada permite que el dolor no se reproduzca con el paso del tiempo ya que la interposición que realiza la anchoa impide el colapso de la columna del pulgar.
La valoración de la fuerza, que es habitual en todas las publicaciones (16), en nuestra serie fue poco concluyente desde el inicio; los registros variaban si se hacían en días alternos o el mismo día pero con una hora de intervalo. Igualmente, no había correlación entre los resultados objetivos al finalizar la rehabilitación y la valoración del paciente; ningún paciente estuvo conforme con la fuerza recuperada, por lo que pensamos que era más concluyente el impacto en la vida laboral o diaria en función de su actividad.
Los resultados funcionales son estables independientemente de la evolución clínica de la enfermedad previa del paciente, como observamos en la serie descrita en los pacientes que permanecen en el seguimiento descrito, e incluso en pacientes que en su momento no fueron incluidos en la serie y que presentan un seguimiento superior a 9 años por otras circunstancias. Aunque el número de complicaciones inicial es alto en relación a lo publicado por otros autores (24), los resultados al finalizar la rehabilitación son buenos y comparable con las series publicadas.
Para el paciente es una técnica anatómicamente económica al permitir utilizar como rescate muchas de las técnicas descritas que utilizan tejidos autólogos (5,6). Aunque como desventaja presenta que, como todas las técnicas que incluyen la trapecectomía, es dolorosa y se debe indicar tratamiento con analgesia suficiente las primeras 24 horas de postoperatorio.
Conclusiones
La técnica descrita se puede nominar como una artroplastia de suspensión, interposición y estabilización, que intenta recuperar lo más fielmente posible la biomecánica normal de la articulación TMC. Mejora el dolor y favorece la incorporación del paciente a la vida laboral y a sus actividades habituales, aunque no recupera la fuerza esperada. No existe ninguna contraindicación operatoria derivada del estado funcional previo del pulgar, como es la hiperextensión de la MCF. No mejora ni corrige la hiperextensión de la MCF, por lo que la artrodesis de la MCF se debe contemplar como un complemento de la artroplastia.
El resultado obtenido es estable a pesar de la reabsorción parcial del injerto y de la disminución del espacio metacarpiano-escafoideo. Los tejidos criopreservados de fascia lata y de tendón extensor del pie son una buena alternativa a las prótesis en el tratamiento de la rizartrosis.
Bibliografía
1. Forrestier J. Lostéo-arthrite sèche trapézio-métacarpienne (rhizarthrose du pouche). Presse Med. 1937; 58-61. [ Links ]
2. Pellegrini V.D., Olcott C., Hollenberg G. Contact patterns in the trapeziometacarpal joint: the role of the palmar beak ligament. J Hand Surg. 1993; 18A:238-244. [ Links ]
3. Colman M., Mass D., Draganich L. Effects of the deep anterior oblique and dorsoradial ligaments on trapeziometacarpal joint stability. J Hand Surg. 2007; 32A:310-317. [ Links ]
4. Martinel V., Mansat P., Mansat M., et al. Trapézectomie partielle avec tendinoplastie de suspension et d'interposition dans le traitement de la rhizarthose: résultats à cinq ans. Chir Main. 2007; 26:103-109. [ Links ]
5. Burton R.I., Pellegrini V.D. Surgical management of basal joint arthritis of the thumb. Part II. Ligament reconstruction with tendon interposition arthroplasty. J Hand Surg. 1986; 11A:324-332. [ Links ]
6. Weilby A. Tendon interposition arthroplasty of the first carpometacarpal joint. J Hand Surg. 1988; 13B:421-425. [ Links ]
7. Gangopadhyay S., McKenna H., Burke F.D., et al. Five- to 18-year follow-up for treatment of trapeziometacarpal osteoarthritis: a prospective comparison of excision, tendon interposition, and ligament reconstruction and tendon interposition. J Hand Surg. 2012; 37A:411-417. [ Links ]
8. Swanson A.B. Disabling arthritis at the base of the thumb. Treatment by resection of the trapezium and flexible (silicone) implant arthroplasty. J Bone Joint Surg. 1972; 54A:456-471. [ Links ]
9. Eaton R.G., Littler J.W. Ligament reconstruction for the painful thumb carpo-metacarpal joint: a long term assesment. J Hand Surg. 1984; 9:692-699. [ Links ]
10. Goubier J.N., Bauer B., Alnot J.Y., et al. Traitement de l'arthrose scaphotrapézotrapézoidienne par arthrodèse scaphotrapézotrapézoidienne. Chir Main. 2006; 25:179-184. [ Links ]
11. Moineau G., Richou J., Gerard R., et al. Trapézectomies et ligamentoplasties de suspension au Gore-Tex résultats préliminaires sur 43 arthroses trapézométa-carpiennes. Chir Main. 2008; 27:146-153. [ Links ]
12. Converse J.M., Campbell J. Expérimentation d'un banque d'os en Chirurgie Plastique. J Plastic Reconst Surg. 1950; 5:258-260. [ Links ]
13. Chaise F., Friol J.P., Gaisne E., et al. Les arthroplasties de stabilisation-interposition dans les lesions arthrosiques péri-trapéziennes. A propos d'une série prospective de 200 cas. Ann Chir Main. 1994; 13:153-161. [ Links ]
14. Alnot J.Y., Saint Laurent Y. Total trapeciometacarpal arthroplasty. Ann Chir Main. 1998; 4:11-21. [ Links ]
15. Eaton R.G., Littler J.W. Ligament reconstruction for the painful thumb carpometacarpal joint. J Bone Joint Surg. 1973; 55A:1655-1666. [ Links ]
16. González Sarasúa J.V. Artroplastia trapeciometacarpiana con fascia y tendón criopreservado. Tesis doctoral: Universidad de Oviedo. 2005; 54. [ Links ]
17. Kulhmann J.N. Importance du complexe ligamentaire postéromédial trapézométacarpien. Chir Main. 2001; 20: 31-47. [ Links ]
18. Chèze L., Doriot N., Eckert M., et al. Étude cinématique in vivo de l'articulation trapézométacarpienne. Chir Main. 2001; 20:23-30. [ Links ]
19. Edmunds J.O. Current concepts of the anatomy of the thumb trapeziometacarpal joint. J Hand Surg. 2011; 36A:170-182. [ Links ]
20. Kapandji I.A. Biomecánica del pulgar. En: Tubiana R. Tratado de Cirugía de la mano (Vol 1). Ed. Masson, Barcelona, 1991. Pp.419-438. [ Links ]
21. Kuczynski K. Carpometacarpal joint of the human Thumb. J Anat. 1974; 18:119-126. [ Links ]
22. Comtet J.J., Rumelhart C., Chèze L., et al. L'articulation trapézométacarpienne: l'allongement des ligaments en fonction de la position du pouce. Étude sur mdèle agrandi. Chir Main. 2006; 25:185-192. [ Links ]
23. Martinel V., Mansat P., Mansat M., et al. Trapézectomie partielle avec tendinoplastie de suspension et d'interposition dans le traitement de la rhizarthrose: results à cinq ans. Chir Main. 2007; 26:103-109. [ Links ]
24. Cooney III W.P., Leddy T.P., Larson D. Revision of thumb Trapeziometacarpal Arthroplasty. J Hand Surg. 2006; 31A:219-227. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dra. Elena García del Pozo
Servicio de Cirugía Plástica
Hospital Universitario Central de Asturias
Oviedo, Asturias, España
Ciudad de México D.F.
egarciadelpozo@gmail.com
Recibido (esta versión): 13 enero/2016
Aceptado: 24 enero/2016