Introducción
La cirugía mamaria con fines estéticos es uno de los procedimientos quirúrgicos que más se realiza en el mundo, cuya complejidad aumenta cuando es preciso combinar las técnicas de mastopexia con la colocación de implantes de silicona para asi lograr el aumento y la suspensión mamaria. Muchos autores han descrito diversas técnicas que emplean la remodelación del tejido mamario para lograr restaurar la pérdida de volumen, considerando el uso de implantes de silicona solo cuando no se cuenta con tejido autólogo suficiente para lograr el aumento del tamaño de la mama deseado, combinación que fue inicialmente descrita por González Ulloa(1) en 1960 y posteriormente por Regnault (2) en 1966. Es por ello que a través del tiempo, y para ofrecer la mejor alternativa quirúrgica a las pacientes que consultan por ptosis mamaria, se han estudiado diversas técnicas de mastopexia puras y en combinación con implantes de silicona que se realizan en uno o en más tiempos quirúrgicos, pudiendo observar que los procedimientos que utilizan solo tejido autólogo para lograr la restitución del cono mamario presentan, en muchos casos, alta tasa de insatisfacción con los resultados en las pacientes debido a la pérdida de la proyección en el polo superior de la mama, reaparición de los signos de ptosis, asimetrías del complejo areola pezón (CAP), y amplias cicatrices inestéticas,(3,4) siendo esta última condición uno de los factores con más detractores, tanto entre pacientes como entre cirujanos plásticos, por lo que las técnicas fueron evolucionando hacia cicatrices cada vez más pequeñas, como bien hacen referencia Rohrich y col.(5) en 2004. Sin embargo, esta evolución a cicatrices mínimas no ha solucionado la inconformidad de las pacientes en cuanto a la forma de sus mamas, situación que da origen en muchas ocasiones a reintervenciones para colocación de implantes mamarios combinados con técnicas de mastopexia ya conocidas, en un intento por mejorar la proyección y el volumen del polo superior de las mamas.
Se rompe entonces el paradigma que dominaba la época, el empleo de técnicas de mastopexia pura con grandes cicatrices de piel, y surgen cada vez más autores que realizan en un solo tiempo quirúrgico mastopexia combinada con aumento con implantes de silicona utilizando diversos pedículos y patrones de piel, y que consideran tanto el grado de ptosis como el deseo de aumento mamario y el empleo de cicatrices mínimas.(6-10).
Aparece así una de las interrogantes que más se ha estudiado en la cirugía mamaria, ¿es seguro combinar la mastopexia con implantes mamarios en un solo tiempo quirúrgico?, pregunta que ha llevado a diversas investigaciones para evaluar dicha combinación, reportando que a pesar de ser una estrategia muy atractiva tanto para paciente como para cirujano, el procedimiento en un solo tiempo quirúrgico genera nuevos problemas, pues al incorporar el implante de silicona es necesario elegir correctamente el volumen del mismo, el plano de colocación y además la técnica de tratamiento del tejido y el patrón de piel. Al fallar alguno de estos aspectos comenzaron a observarse nuevas complicaciones, como la imagen en doble burbuja, la recidiva de la ptosis, los inconvenientes del propio implante (como contractura capsular, extrusión del implante, etc), la necrosis del CAP, las cicatrices inestéticas y de nuevo, la insatisfacción de las pacientes que no veían solucionadas sus expectativas.(3,11-13). A toda esta situación se suma una nueva variable: el aumento de las cirugías bariátricas, que motivan el que acuda a la consulta un nuevo tipo de pacientes, que al sufrir pérdida masiva de peso, presentan ptosis mamaria, deficiente calidad del tejido glandular y del estrato dermograso.
Es por todo esto que en nuestra Unidad de Cirugía Plástica y Postbariátrica de Caracas, Venezuela, surge una línea de investigación para dar respuesta a esta problemática, en un país en donde las pacientes tienen un alto estándar de belleza que incluye mamas bien posicionadas, con polos superiores llenos y pocas cicatrices, y que en muchos casos tienen ya antecedentes de una o más cirugías previas con inconformidad del resultado estético. Es así como comenzamos a desarrollar una técnica quirúrgica en la que queríamos dar importancia al tratamiento de los colgajos, modificamos el bolsillo submuscular que aloja los implantes, y elaboramos un algoritmo de decisiones a la hora de seleccionar el pedículo vascular para la mastopexia y el patrón de cicatrices de piel, todo ello apoyado en estudios de imagen, como la tomosíntesis,(14,15) para así evitar la recidiva de la ptosis glandular, la malposición del implante, el riesgo de complicaciones del CAP y para evitar el gran componente horizontal de las cicatrices, que en este tipo de pacientes son complicaciones frecuentes.(16)
Sin embargo, quedaban todavía otros aspectos, como la correcta localización del CAP, del meridiano de la mama y del surco submamario,(17,18) por lo que en 2019 publicamos en esta misma revista un artículo que describe la correlación entre los puntos antropomórficos de la mama con sus correspondientes puntos antropométricos en el esqueleto torácico, mejorando así la planificación y el marcaje, lo cual permitió a su vez mejorar los resultados.(19)Por otro lado, en la búsqueda de soluciones para las pacientes postbariátricas, decidimos aplicar estos conceptos aprendidos a las demás pacientes que presentaban ptosis, hipotrofia mamaria o tejido mamario inconsistente (aquellas que tienen tejido mamario moderado pero con poca calidad o consistencia), surgiendo la necesidad de describir entonces una técnica que agrupara los diferentes pasos y permitiera minimizar los problemas que comúnmente se presentaban en la asociación de implantes de silicona con las técnicas de mastopexia realizadas en un mismo tiempo quirúrgico, logrando así establecer una sistematización reproducible y aplicable en la práctica diaria para resolver la ptosis mamaria.
Este artículo tiene por objeto describir la sistematización de la mastopexia con implantes de gel de silicona, utilizando una serie de pasos que estructuran la que denominamos Técnica reglada, aplicada a mujeres que consultan por hipotrofia, tejido mamario inconsistente y ptosis mamaria con o sin pérdida masiva de peso, para lo cual es pertinente describir el rango etario, la técnica quirúrgica empleada y si corresponden a cirugías primarias o secundarias, describiendo además el rango de volumen y tipo de implante utilizado y las complicaciones presentadas. Todo ello en base a nuestra propia experiencia y casuística.
Material y método
Estudio observacional, descriptivo, prospectivo, donde describimos una técnica quirúrgica útil en pacientes con ptosis e hipotrofia mamaria, con y sin condición postbariátrica, que incluye la mastopexia combinada con colocación de implantes mamarios en un solo tiempo quirúrgico, y se sistematiza en 5 pasos, que denominamos Técnica reglada.
Así mismo, presentamos la casuística del uso de nuestra Técnica reglada en la Unidad de Cirugía Plástica y Postbariátrica de Caracas, Venezuela, en el período de 2009 a 2019, obtenida por revisión de historias clínicas y fotográficas de las pacientes, en donde las variables de edad, índice de masa corporal, distribución según el momento de la cirugía (primaria, secundaria), pedículo vascular utilizado, patrón de piel empleado, volumen y textura del implante y complicaciones postoperatorias, fueron expresadas estadísticamente en porcentaje y media.
TÉCNICA REGLADA
Describimos 5 pasos o reglas fundamentales en la sistematización de la mastopexia con implantes realizada en un solo tiempo quirúrgico, donde se involucran aspectos del marcaje, la selección del implante, el plano de colocación del mismo, el pedículo vascular a utilizar y el patrón de piel.
Regla 1. Ubicación del complejo areola pezón y marcaje inicial
Ubicación del complejo areola pezón (CAP)
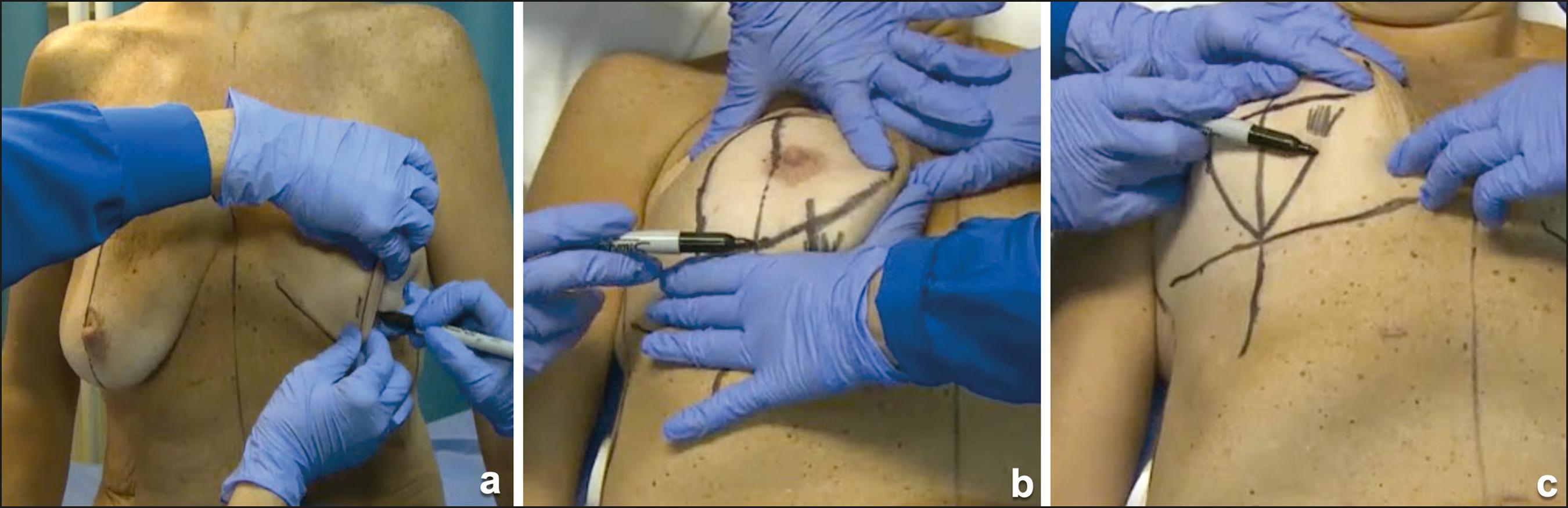
El primer paso o primera regla en la Técnica reglada consiste en definir la posición del futuro CAP, marcándolo sobre el borde inferior de la cuarta costilla (Fig.1A y B). Este debe estar orientado en los ejes vertical y transversal de la mama. El meridiano mamario (eje vertical) se obtiene marcando la distancia media entre la línea medio-esternal y la línea axilar anterior, y la altura la designará el borde inferior de la cuarta costilla que será el eje transversal. La confluencia de ambos ejes será la posición correcta del nuevo CAP (Fig.1C y D).
Marcaje inicial
Empleamos el término marcaje inicial porque una vez en quirófano estimaremos los niveles finales de resección, momento en que realizamos un marcaje definitivo.
El marcaje inicial del patrón de piel a resecar se decide tomando en cuenta 3 factores:
Los centímetros de ptosis mamaria.
El patrón vascular reportado en la mamografía 3D (tomosíntesis). Solicitamos este estudio de rutina en cirugías secundarias y no en cirugías primarias, para no agregar costos adicionales al preoperatorio, con excepción de pacientes con condición postbariátrica con ptosis severa.
La flacidez del polo inferior.
Se determinan los centímetros de ptosis tomando en cuenta la distancia entre la posición actual del CAP y la nueva posición estimada en correspondencia al borde inferior de la cuarta costilla. Allí podremos tener diferentes centímetros de ptosis entre las pacientes, que englobamos en 3 grupos principales:
El cálculo de esta distancia y la flacidez del polo inferior son los parámetros utilizados para la elección del tipo de pedículo en pacientes de cirugía primaria, en quienes como hemos mencionado, no necesariamente solicitamos mamografía 3D para determinar el patrón vascular dominante de la mama, ya que sus tejidos no han sido intervenidos y así no agregamos costes adicionales.
Elegimos el pedículo vascular que irrigará el CAP según el grado de ptosis y la versatilidad técnica de poder desplazar el CAP a su nueva posición. En el grupo 1 diseñamos un pedículo superior, en el grupo 2 utilizamos pedículo superior o superomedial y cuando tenemos más de 14 cm de ptosis, que sería el grupo 3, usamos pedículo superomedial, bipediculado, inferior o injerto libre. Para escoger entre esas 4 alternativas tomamos en cuenta el grado de flacidez del polo inferior. A un grupo 3 con un polo inferior y flacidez leve, le diseñamos un pedículo superomedial; si hay flacidez moderada preferimos un bipediculado; si hay una flacidez severa preferimos un pedículo inferior; y si hay flacidez muy severa usamos injerto libre del CAP. Esto último dependerá también de la edad y la paridad de la paciente.
En pacientes con cirugías secundarias preferimos el apoyo de la mamografía 3D con estudio del patrón vascular, ya que ha demostrado ser un excelente estudio para determinar el patrón vascular actual de la mama y la irrigación del CAP en la nueva cirugía(15) (Fig.2).

Fig.2. Regla 1. Marcaje inicial. Grados de ptosis. Factores para determinar el patrón cutáneo de resección.
La flacidez del polo inferior indicará la necesidad de agregarle al patrón de piel el componente vertical o vertical más horizontal, que puede variar en extensión de acuerdo a la flacidez de esta zona (mini T o T invertida). Describimos 4 grados de flacidez del polo inferior:
- Leve (+): la longitud entre el CAP y el surco submamario (SSM) es menor o igual a 8 cm.
- Moderada (++): la longitud entre el CAP y el SSM está entre 8-10 cm.
- Severa (+++): la longitud entre el CAP y el SSM está entre 10-12 cm.
- Muy severa (++++): la longitud entre el CAP y el SSM es superior a 12 cm (Fig. 3).

Fig.3. Regla 1. Marcaje inicial. Flacidez del polo inferior. Factores para de terminar el patrón cutáneo de resección.
Una vez decidido el patrón vascular y el de la resección de la piel al momento de seleccionar la técnica quirúrgica (Fig. 4), se define en la planificación (Fig.5) el abordaje de la mama, que es distinto en cada caso. En cuanto al patrón vascular, combinamos muy frecuentemente pedículos superiores y superomediales con patrones de piel mínimos y rara vez con patrones de piel amplios que involucren un componente horizontal extenso. Por el contrario, cuando nos vemos en la necesidad de realizar patrones de piel amplios que precisen resección de piel en la horizontal, preferimos la utilización de patrones bipediculados o de pedículo inferior con modificaciones.(14)
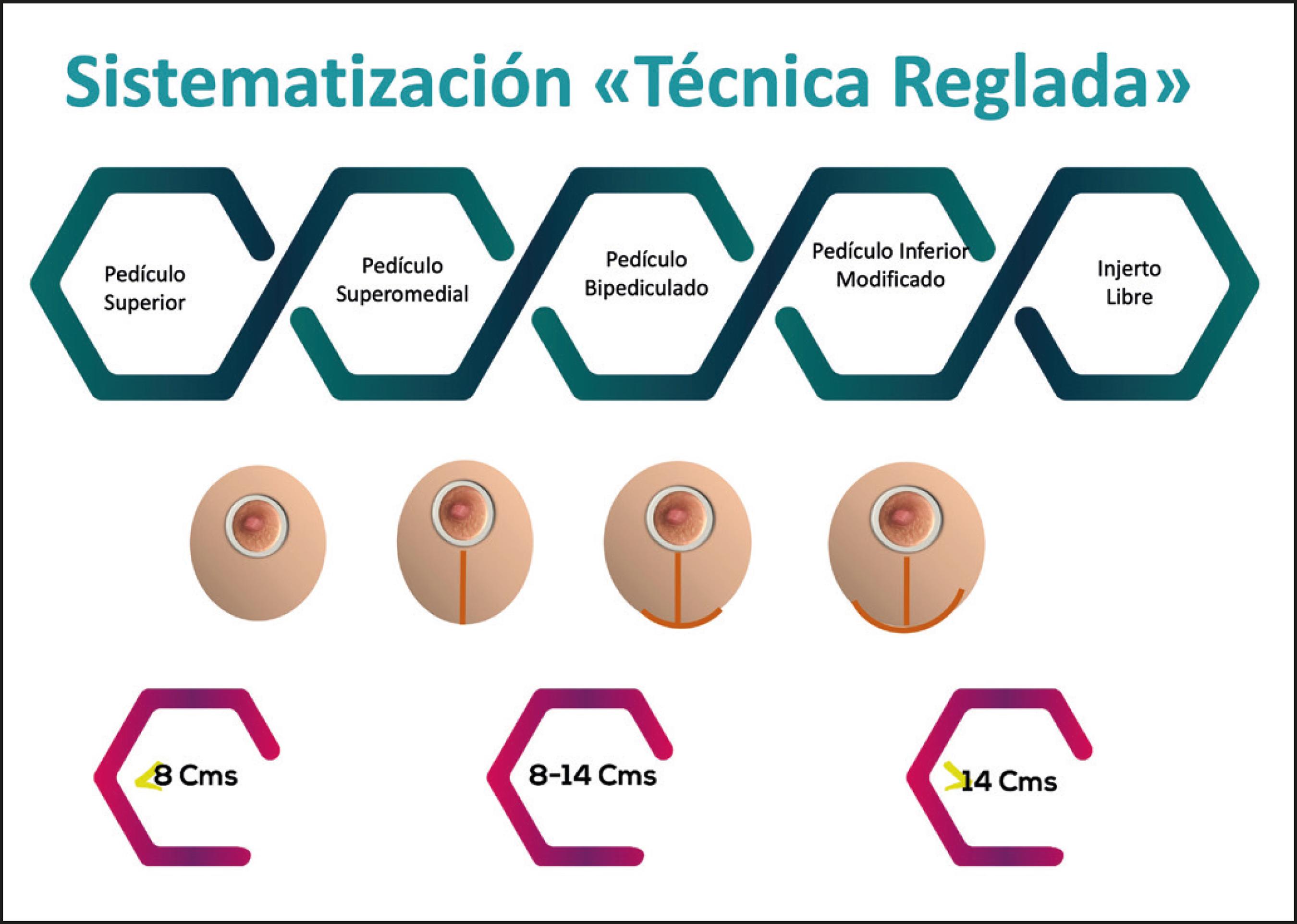
Fig.4. Regla 1. Marcaje inicial. Sistematización de la Técnica reglada. Co rrelación entre grado de ptosis, pedículo vascular y patrón cutáneo de re sección.
Regla 2. Selección adecuada de los implantes
Elegimos el implante tomando en cuenta la relación base y proyección para cada paciente. Para ello es importante entender que la mama está circunscrita en un espacio comprendido entre la segunda y la sexta costillas, a 2 cm por fuera del borde esternal y a 2 cm por dentro de la línea axilar anterior.(2,19)Consideramos que el implante debe ocupar los límites de la capacidad del espacio destinado a la mama sin tomar en cuenta el tejido mamario o graso preexistente.
Realizamos medidas en el tórax que nos permitan calcular la base promedio del implante a colocar. Se traza la línea esternal y la línea axilar anterior y se mide el hemitórax, luego se restan 2 cm en cada lado (4 cm en total), 2 cm por fuera de la línea esternal y 2 cm por dentro de la línea axilar anterior. Eso da una idea de la base estimada del implante, y seleccionamos el volumen según la expectativa y deseos de la paciente. Es muy importante escoger la proporción entre base y altura del implante para lograr un volumen proporcional a las medidas mencionadas del hemitórax y además dar el volumen que complazca a la paciente, aprovechando que existen numerosas alternativas en el mercado (marcas comerciales, modelos) en cuanto a base y proyección, que permiten alcanzar esos objetivos.
Utilizamos implantes de superficie lisa en la mayoría de las pacientes. Las superficies microtexturizadas las empleamos solo en casos excepcionales y los implantes de micropoliuretano en caso de antecedentes y diagnóstico certero de contractura capsular periprotésica. En todos los casos utilizamos implantes bilaterales del mismo volumen, cuyo promedio también depende de la idiosincrasia del medio geográfico y cultural de nuestras pacientes, que exigen que el polo superior de las mamas, el llamado escote, sea notorio. Para ello colocamos volúmenes de implantes que permitan proyectar eficazmente la mama, pero manteniendo la relación tórax/mama para evitar resultados inestéticos.
Regla 3. Posición de los implantes
La posición del implante varía según la predilección de cada cirujano y su propio entrenamiento. Cuanta más cobertura tengan los implantes, mejor va a ser su evolución y soporte en el tiempo, por lo cual preferimos el uso del músculo pectoral mayor para cubrir los implantes (plano retropectoral) y hemos diseñado cambios en el bolsillo retropectoral y en el tratamiento de las fibras musculares a fin de evitar algunos problemas que la técnica retropectoral puede tener en las descripciones habituales. Con la aplicación de estas modificaciones hemos visto cambios favorables en la evolución de los pacientes. Así pues, abordamos el espacio retropectoral sobre la cuarta costilla a través de una incisión horizontal de aproximadamente 4 cm y después de colocar el implante, dejamos abierta la ventana muscular anterior por donde se accede al músculo. Otra modificación es la sección completa y directa de los 3 fascículos costales del pectoral mayor. El fascículo superior se inserta en la tercera costilla, el medio en la cuarta costilla y el inferior en la quinta costilla. Estos fascículos son más cortos que el resto del músculo y tienen actividad independiente. Una vez seccionados, el bolsillo se amplía en los cuadrantes internos y permite al implante una adecuada ubicación en el tórax; también se evita sobre el implante la fuerza contráctil que podría desplazarlo hacia abajo y hacia fuera. Este último efecto lo observamos en muchos casos de reintervención, en los que veíamos fascículos engrosados causantes del desplazamiento de los implantes que hemos mencionado. Con estas modificaciones, diríamos que el bolsillo sería retropectoral con ventana de inserción abierta.
Ahora bien, si se han planificado pedículos superiores o superomediales, la mama se aborda por la vertical preservando el plano dérmico subareolar (Fig.6 A). Preservamos siempre 2 cm de dermis por debajo de la areola para proteger la circulación de los plexos dérmicos en la periareola. Se realiza una disección subglandular completa y se retira tejido de los colgajos dermograsos o dermoglandulares de toda la mama, procurando un espesor de 2-3 cm. Al diseñar un pedículo superior o superomedial, el grosor de los mismos es igual que en el resto de los cuadrantes. Preservando el grosor de 2-3 cm estamos asegurando la protección de los plexos vasculares que discurren por la mama desde las diferentes arterias perforantes, tanto de la mamaria interna, como de la externa (cuadrantes superiores) o de las intercostales de la sexta costilla (cuadrantes inferiores), que es el límite inferior de nuestra disección.

Fig.6. Regla 3. Posición de los implantes. Abordaje de la mama. A. Incisión vertical con preservación de la dermis subareolar. B. Disección del espacio subglandular.
Si se ha diseñado una técnica bipediculada o de pedículo inferior modificado, la mama se aborda paralelamente al pedículo seleccionado. Una vez en el espacio subglandular, éste se diseca completamente, separándolo del plano muscular (Fig. 6 B) y luego se procede a la confección del bolsillo retropectoral.
Abordamos el músculo pectoral sobre la cuarta costilla, previa separación del espacio subglandular (Fig. 7 A). Se diseca el bolsillo retropectoral con maniobra digital y luego con el uso del electrocauterio se seccionan los fascículos costales del pectoral mayor: superior, medio e inferior (Fig. 7 B).(20) Se diseca inferiormente hasta la sexta costilla, elevando el músculo pectoral hasta su inserción costal. Dependerá de la anatomía individual de cada paciente, ya que existen casos en los que las inserciones costales llegan a la quinta costilla y otras donde llegan a la sexta costilla. En los casos en los que las inserciones están en la quinta costilla, integramos parte del músculo recto abdominal, quedando un bolsillo retromuscular modificado. Lateralmente solo se diseca lo necesario hasta la línea axilar anterior.

Fig.7. Regla 3. Posición de los implantes. Bolsillo retropectoral. A. Abordaje del músculo pectoral, incisión transpectoral. B. Sección de los fascículos cos tales del pectoral mayor. C. Sutura continua en ventana muscular.
Una vez diseñado el espacio y los límites anatómicos correspondientes al tamaño del implante que vamos a colocar, se procede a reforzar los bordes de la ventana muscular por donde abordamos el espacio, realizando una sutura continua con vicryl 2-0 con aguja cónica en forma de jareta (Fig. 7 C). Posteriormente se introduce el implante y dejamos la ventana abierta, haciendo luego un ajuste con la sutura de jareta una vez colocado el implante en el plano retropectoral.
Existen ocasiones en la que el músculo pectoral es muy débil, su inserción es sobre la quinta costilla o la fascia del músculo recto abdominal es muy delgada, y no se logra dar cobertura suficiente al implante en el polo inferior; en esos casos optamos por colocar material sintético tipo malla de polipropileno o de biocelulosa más polipropileno. De esta manera completamos la cobertura del implante y estabilizamos el SSM fijando la malla firmemente a la sexta costilla. La fijación superior o lateral de la malla la hacemos al segmento muscular existente.
Regla 4. Resección del tejido
Con los implantes colocados, se estima la cantidad de tejido glandular a retirar y de forma reglada, se tallan los colgajos dermoglandulares o dermograsos hasta que queden simétricos (Fig. 8 A-C), dejándolos en aproximadamente 2-3 cm de grosor para preservar la circulación subcutánea.(21) Se retira la cantidad de tejido necesaria haciendo la comparación entre las mamas hasta lograr que ambas sean similares en cuanto al grosor de los colgajos.

Fig.8. Regla 4. Resección del tejido. A. Implante en posición. B. Resección cutánea definitiva de la vertical. C. Tallado de los colgajos dermograsos. D. Fijación de los colgajos dermoglandulares al músculo pectoral mayor.
Se fijan los colgajos dermoglandulares al músculo pectoral mayor en los cuatro cuadrantes con sutura de vicryl 3-0, con puntos separados. Independientemente del tipo de pedículo usado, los colgajos dermoglandulares siempre se estabilizan en el músculo. En caso de bipediculados o inferiores, los pedículos también se estabilizan fijando ambos lados de los mismos al músculo pectoral, igualmente con vicryl 3-0, puntos separados. Es importante en este paso colocar una valva en el espacio retropectoral para evitar traumatizar inadvertidamente el implante (Fig. 8 D). La valva se introduce a través de la ventana muscular anterior que hemos preservado abierta y reforzada con sutura.
Regla 5. Resección de piel y fijación del surco submamario
Una vez colocado el implante en el plano retropectoral modificado y confeccionados y tallados los colgajos, se procede a estabilizar el SSM. Para nosotras es muy importante la correcta ubicación y fijación del SSM, que demarcará el límite inferior de la mama. El surco previo no siempre coincide con la posición anatómica ideal, que sería en la sexta costilla. Denominamos al surco que se visualiza previamente en las mamas surco clínico. Existen pacientes que tienen SSM clínicos altos y pacientes que los tienen en posición baja (séptima u octava costilla), sobre todo tras cirugías sucesivas. Denominamos surco quirúrgico al nuevo SSM, que queda definido por el implante y su posición en el polo inferior. Una vez disecado el bolsillo retropectoral hasta la sexta costilla, ese será el límite inferior del mismo. En caso de que estemos realizando un patrón en mini T o en T y estemos colocando un segmento horizontal en la mastopexia, siempre ajustamos el tejido subcutáneo con suturas no absorbibles de nylon 3-0 a la sexta costilla, para lograr redefinir el nuevo SSM como toda una unidad anatómica completa.
A continuación se procede a semisentar a la paciente para estimar la cantidad de piel a resecar en la vertical, que consideramos como el verdadero mástil de la mama, concepto de suma importancia ya que la estabiliza y la orienta correctamente en el hemitórax. Si por ejemplo el implante tiene una proyección de 6 cm, calculamos una vertical de 7 cm, estimando 1 cm de efecto báscula que es lo que hemos notado que sucede con el tiempo. Luego, para calcular la longitud del componente vertical definitivo, se distribuye la distancia del polo inferior entre la vertical y la areola, logrando compensar distancias de hasta 12 cm dependiendo del tamaño y de las proporciones de los implantes seleccionados (Fig. 9 A). Sin embargo, no tenemos una longitud de la vertical preestablecida o predilecta, todo dependerá de la relación entre el implante y el polo inferior de la mama. Cuanto más grande sea el implante, más centímetros de proyección, por lo que respectivamente, la vertical debe adaptarse a esa medida. De esa manera reducimos la necesidad de realizar una compensación en la línea horizontal, evitando la cicatriz en este componente en un gran número de pacientes. Ahora bien, si necesitamos compensar en la horizontal, dependerá del excedente de piel. Por ejemplo, si tenemos que distribuir 14 cm y ya compensamos 12 cm entre el CAP y la vertical, deberemos ubicar 1 cm de horizontal a cada lado de la vertical (mini T) y así progresivamente. Si tenemos una distancia más amplia, habrá que compensar más en el segmento horizontal.

Fig.9. Regla 5. Resección de piel. A. Determinación de la longitud de la vertical. B. Cálculo del diámetro de la periareolar definitiva. C. Confección de la triple jareta. D. Cierre de la vertical en 3 planos.
El cierre de la vertical se hace en 3 planos, un plano subcutáneo profundo, otro plano subcutáneo superficial y un plano intradérmico, con sutura no absorbible mononylon 3-0, 4-0 y polipropileno 4-0. Comenzamos y terminamos las suturas intradérmicas con nudos simples en los extremos, que retiramos a las 3 semanas, dejando el resto de la sutura intradérmica (Fig.9 D).
Posteriormente se calcula la piel a resecar alrededor de la areola y el cierre se realiza con triple jareta: vicryl 4-0 para invaginar la dermis, goretex 3-0 para reducir el tamaño de la periferia, y prolene 3-0 para ayudar a estabilizar el tamaño del diámetro de la futura areola (Fig.9 B y C), tal como describió inicialmente Benelli y luego fue modificado por Hammond,(22-24) pero en nuestro caso, realizando una combinación de ambos autores.
Si el patrón de piel seleccionado fue amplio, también se procede al cierre del mástil, es decir de la línea vertical, y se calcula su longitud definitiva. Luego se estima la resección de la piel periareolar y por último, con la paciente semisentada, se determina la resección definitiva a nivel de la horizontal.
Postoperatorio
No utilizamos drenajes aspirativos cerrados de rutina, solo exclusivamente en casos seleccionados cuando existe sangrado transoperatorio importante o cuando utilizamos malla sintética. En estos casos colocamos antibiótico en la malla y drenaje ocluido durante las primeras 24 horas para permitir la impregnación del medicamento en la malla y en los tejidos. Posteriormente, los retiramos una vez que dejen de acumular líquido, generalmente a la primera semana.
En el postoperatorio utilizamos cintas adhesivas adheridas a la piel para remodelar la memoria de los colgajos dermograsos, así como moldeadores de gomaespuma y cartón con diseños propios especiales para estas técnicas (Fig. 10 A-C) que mantenemos durante mes y medio las 24 horas del día y luego solo de noche durante otro mes y medio. El uso de estos moldeadores nos permite ayudar a readaptar la piel (continente) y acoplarla mejor al bolsillo que contiene el implante (contenido); además ayudan a mantener estable el cierre de bolsillo lateral en caso de cirugías secundarias. Empleamos también un brassier postoperatorio con ajustes en los tiros y cierres frontales, y banda elástica superior ajustable sólo en pacientes que tengan músculos pectorales muy activos, muy desarrollados o medida previa de verticales muy cortas (Fig.11-16).

Fig.10. Postoperatorio. A. Cintas adhesivas y banda elástica. B. Moldeadores laterales y frontales. D. Moldeadores frontales en posición.
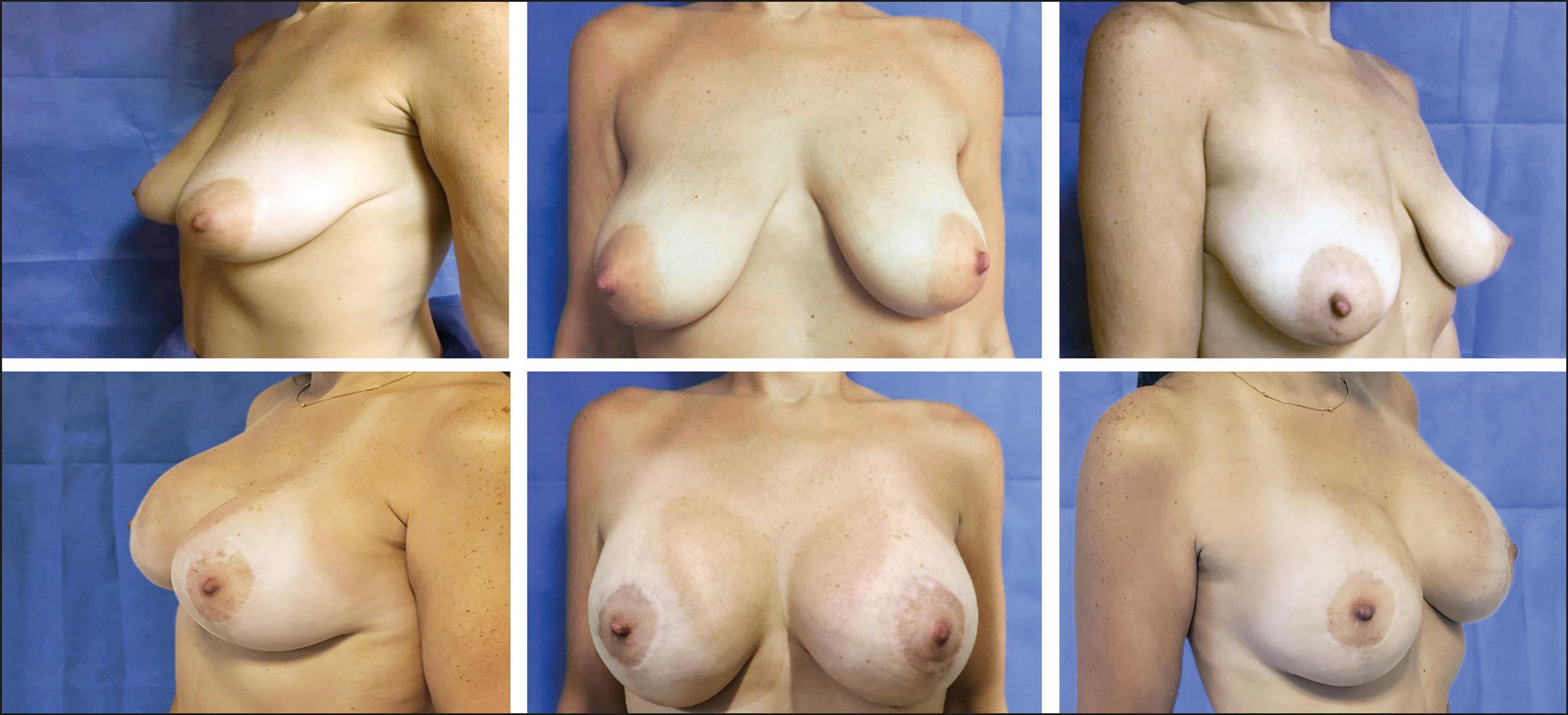
Fig.11. Caso 1. Mujer de 44 años, antecedente de manga gástrica 2 años antes con pérdida de 32 kg. de peso, IMC actual 24; sin cirugía mamaria previa. Mamografía 3D: vasos menores a 1 mm en toda la periferia del CAP. Se realizó Técnica reglada con mini T, pedículo vascular superomedial, implantes lisos de 430 cc, en plano retromuscular modificado con colocación de malla de polipropileno en ambos SSM. Presentó epidermólisis en CAP izquierdo, cuadran te superointerno del mismo, con resolución espontánea. Postoperatorio a los 3 años.

Fig.12. Caso 2. Mujer de 47 años, antecedente de cirugía mamaria 6 años antes, mastopexia en T invertida con implantes de 230cc, texturizados, en posi ción retropectoral total (ventana muscular cerrada), IMC 28. Mamografía 3D: vasos de 2 mm provenientes de cuadrantes superiores y de 1 mm de cuadran tes inferiores. Se realizó Técnica reglada con mini T, cambio a implantes lisos de 300 cc en plano retropectoral modificado, y pedículo vascular superior. Postoperatorio a los 4 años.
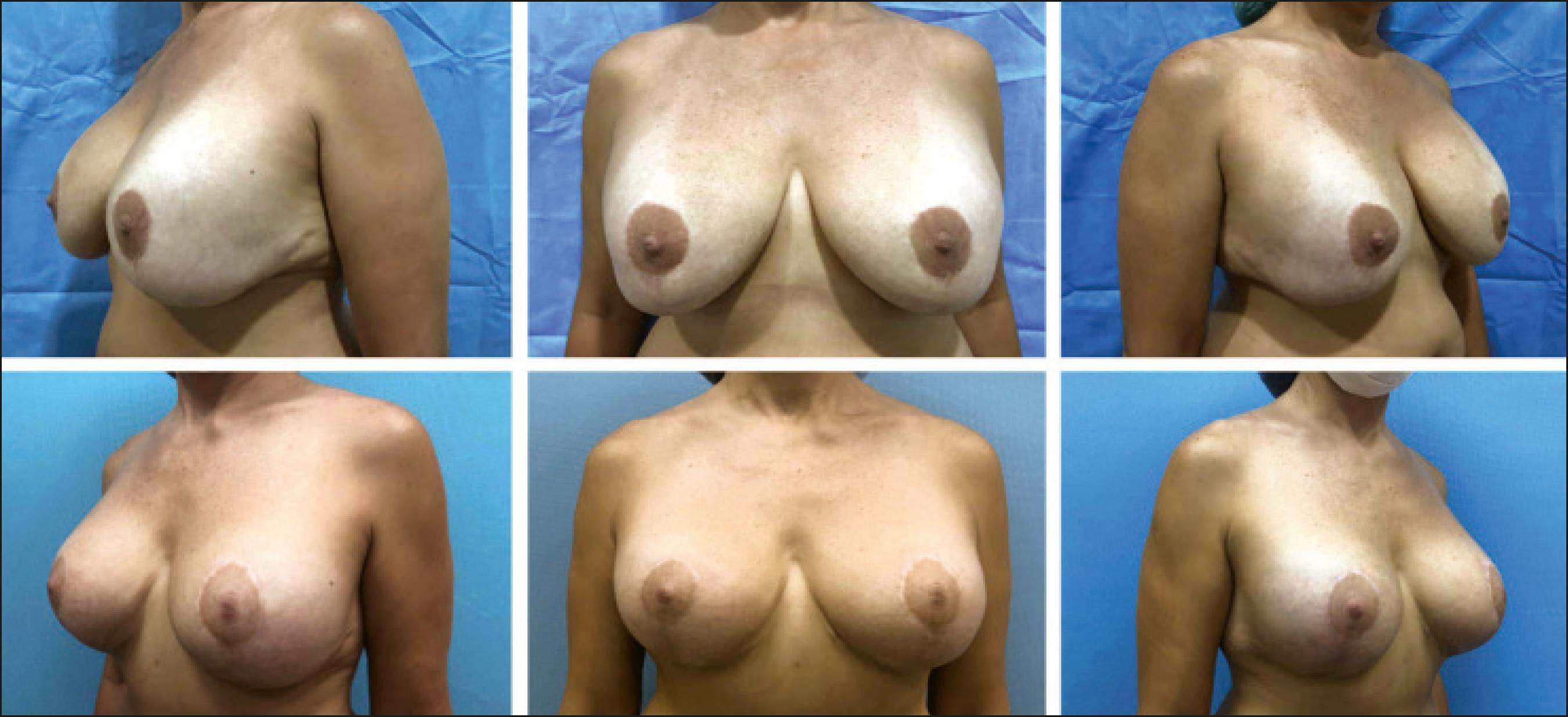
Fig.13. Caso 3. Mujer de 49 años, antecedente de 3 cirugías mamarias previas. Mamoplastia de reducción en T sin implantes, colocación de implantes de 325 cc retropectorales y nueva mastopexia en T, recambio de implantes a 500 cc y retoque de cicatrices, IMC 26. Consulta por incomodidad estética, especialmente por silueta en reloj de arena o doble burbuja. Mamografía 3D: vasos de 2 mm predominantes en cuadrantes superiores. Se realiza Técnica reglada, mini T, pedículo vascular superomedial, resección de 250 gr de tejido en ambas mamas, implantes lisos de 485 cc, plano retropectoral modificado y de malla de biocelulosa+polipropileno en polo inferior de mama izquierda. Postoperatorio a los 16 meses.

Fig.14. Caso 4. Mujer de 54 años. Antecedente de 2 cirugías mamarias previas. Mastopexia en T con implantes de 190 cc, retropectorales, y al año capsulec tomía derecha. Consultó para mejorar el volumen de las mamas, IMC de 23. Mamografía 3D: vasos de 2 mm predominantes en cuadrantes superiores y más numerosos en cuadrante superointerno. Se le realiza Técnica reglada circumvertical, pedículo vascular superior, recambio de implantes a lisos de 160 cc, plano retropectoral total (en esa época no habíamos introducido la modificación en el bolsillo muscular). A los 7 meses presenta deformidad en mama derecha, con firmeza. Se realiza cirugía de revisión con liberación de la contractura muscular y se dejan ventanas musculares abiertas en ambas mamas, quedando un bolsillo retropectoral modificado. Se mantienen los mismos implantes. Postoperatorio a los 10 años.

Fig.15. Caso 5. Mujer de 32 años, antecedente de manga gástrica con pérdida de 40 kilos, IMC de 22. Mamografía 3D: vasos de buen calibre en todos los cuadrantes, de 2 mm en cuadrantes superiores y numerosos en cuadrante superointerno. Se le realizó Técnica reglada circumvertical, pedículo supero medial, implantes lisos de 380 cc en plano retromuscular modificado, con malla de biocelulosa+polipropileno en polo inferior y SSM de ambas mamas. Postoperatorio a los 2 años.
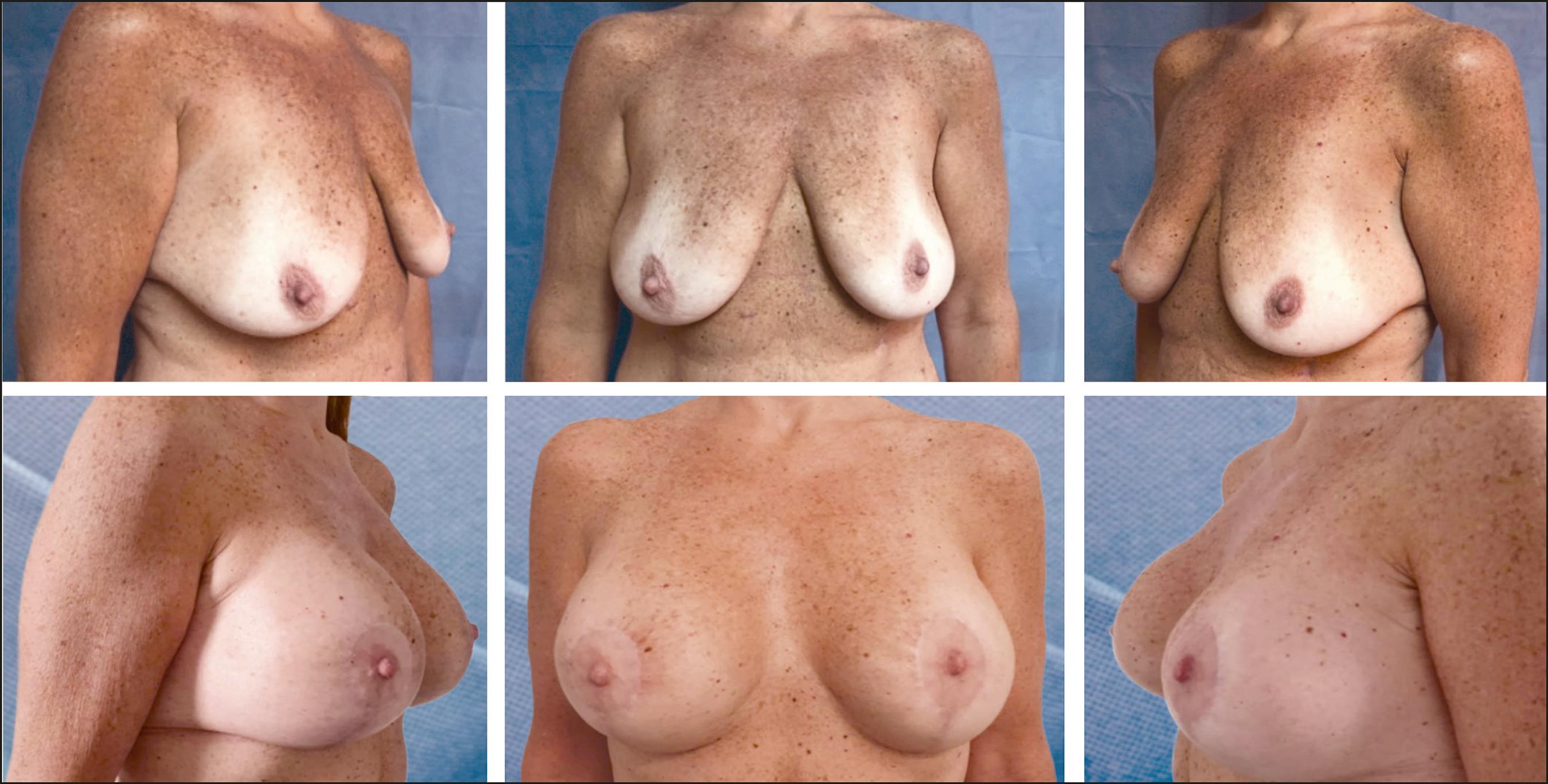
Fig.16. Caso 6. Mujer de 43 años, antecedente de bypass gástrico 2 años antes, con pérdida de 55 kg, IMC actual de 24. Sin cirugía mamaria previa. Ma mografía 3D: vasos de buen calibre, mayor de 2 mm en cuadrantes superiores y de aproximadamente 1 mm en cuadrantes inferiores, entrando al CAP. Se realizó mastopexia por Técnica reglada circumvertical, pedículo superior, implantes lisos de 430 cc, plano retropectoral modificado. Postoperatorio a los 4 años.
Resultados
Entre 2009 y 2019 hemos intervenido quirúrgicamente por mastopexia con nuestra Técnica reglada 481 mujeres con edades comprendidas entre los 19 y los 61 años (media de 34 años), de las cuales el 37.63% (n=181) presentaba condición postbariátrica. Cabe destacar que el 98.54% tenían un índice de masa corporal (IMC) menor a 30 en el momento de la cirugía (n=474), mientras que sólo un 1.46% (n=7) presentaban IMC entre 30 y 35, perteneciendo estas últimas a la categoría de pacientes postbariátricas que, a pesar de haber tenido una pérdida masiva de peso, aún presentaban IMC elevado al momento de la cirugía, por ser su IMC previo a la cirugía bariátrica mayor a 50 kg/m2
En cuanto a la clasificación de los casos según el momento de la cirugía, el 23.91% (n=115) correspondieron a cirugías primarias, el 56.13% (n=270) a secundarias, el 3.12% (n=15) a terciarias, mientras que el 16.84 % (n=81) fueron pacientes que presentaban más de 3 cirugías previas.
Del total de pacientes (n=481), al 84.62% (n=407) se les realizó mastopexia por técnica de pedículo superior (Gráfico 1), de las cuales el 64.12% (n=261) pertenecían al grupo de pacientes sin condición postbariátrica frente al 35.87% (n=146) de las que tenían dicha condición.

Gráfico 1. Distribuición de la población según el tipo de pedículo vascular utilizado en la mastopexia (N= 481)
El patrón de piel circunvertical fue empleado en el 41% (n=196) de las pacientes, seguido de la mini T en un 30% (n=144), la T invertida completa en un 16% (n=77) y la periareolar en el 13% (n=64), por lo que el uso de las cicatrices mínimas dominó en nuestra práctica de mastopexia por Técnica reglada.
Al correlacionar el tipo de pedículo con el patrón de piel utilizado, observamos que en las pacientes a las que realizamos pedículo superior (n=407), en el grupo sin condición postbariátrica (n=261) empleamos la cicatriz circunvertical en el 58% de los casos (n=151), mientras que en las pacientes con condición postbariátrica a las que se realiza pedículo superior (n=146), el patrón de piel en mini T invertida fue el más empleado, con un 56% (n=82), teniendo estas pacientes diagnóstico de ptosis mamaria de moderada a severa y flacidez moderada del polo inferior. Ahora bien, el patrón de piel en T invertida completo estuvo reservado sólo para el 16% (n=77) del total de las pacientes (n=481), que corresponde específicamente a las que ameritaron un pedículo vascular inferior o bipediculado en el grupo sin condición postbariátrica (1.5%, n=7), por tener ptosis mamaria muy severa o flacidez importante del polo inferior o reporte del patrón vascular, y al 14.5% (n=70) de las pacientes con condición postbariátrica sin importar el tipo de pedículo vascular realizado (Gráfico 2) (Tabla I).

Gráfico 2. Distribución de casos según tipo de pedículo y patrón de piel en pacientes con y sin condición postbariátrica.
Tabla I. Distribución de casos según tipo de pedículo y patrón de piei en pacientes con y sin condición postbariátrica
| Patrón de piei | Pedículo superior sin condición postbariá- trica (N=261) |
Pedículo superior con condición postbariá- trica (N=146) |
Pedículo supero- medial sin condición postbariá- trica (N=32) |
Pedículo supero- medial con condición postbari- átrica (N=10) |
Bipediculado sin condición postbariátri- ca (N=5) |
Bipediculado con condición postbariátrica (N=15) |
Pedículo Inferior sin condición postbariátrica (N=2) |
Pedículo Inferior con condición postbariátrica (N=10) |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | 7o | N | % | N | % | N | % | N | % | N | % | N | % | |
| «T» Invertida | 0 | 0% | 41 | 287o | 0 | 0% | 4 | 40% | 5 | 100% | 15 | 100% | 2 | 100% | 10 | 100% |
| Mini «T» | 48 | 19% | 82 | 56% | 6 | 19% | 6 | 60% | ||||||||
| Circunvertical | 152 | 587o | 19 | 13% | 26 | 81% | 0 | 0% | ||||||||
| Periareolar | 61 | 237o | 4 | 3% | 0 | 0% | 0 | 0% | ||||||||
| Total | 261 | 1007o | 146 | 1007o | 32 | 100% | 10 | 100% | 5 | 100% | 15 | 100% | 2 | 100% | 10 | 100% |
N= Número de casos
No cuantificamos para este trabajo, dedicado fundamentalmente a la descripción de la técnica, el número de mallas empleadas.
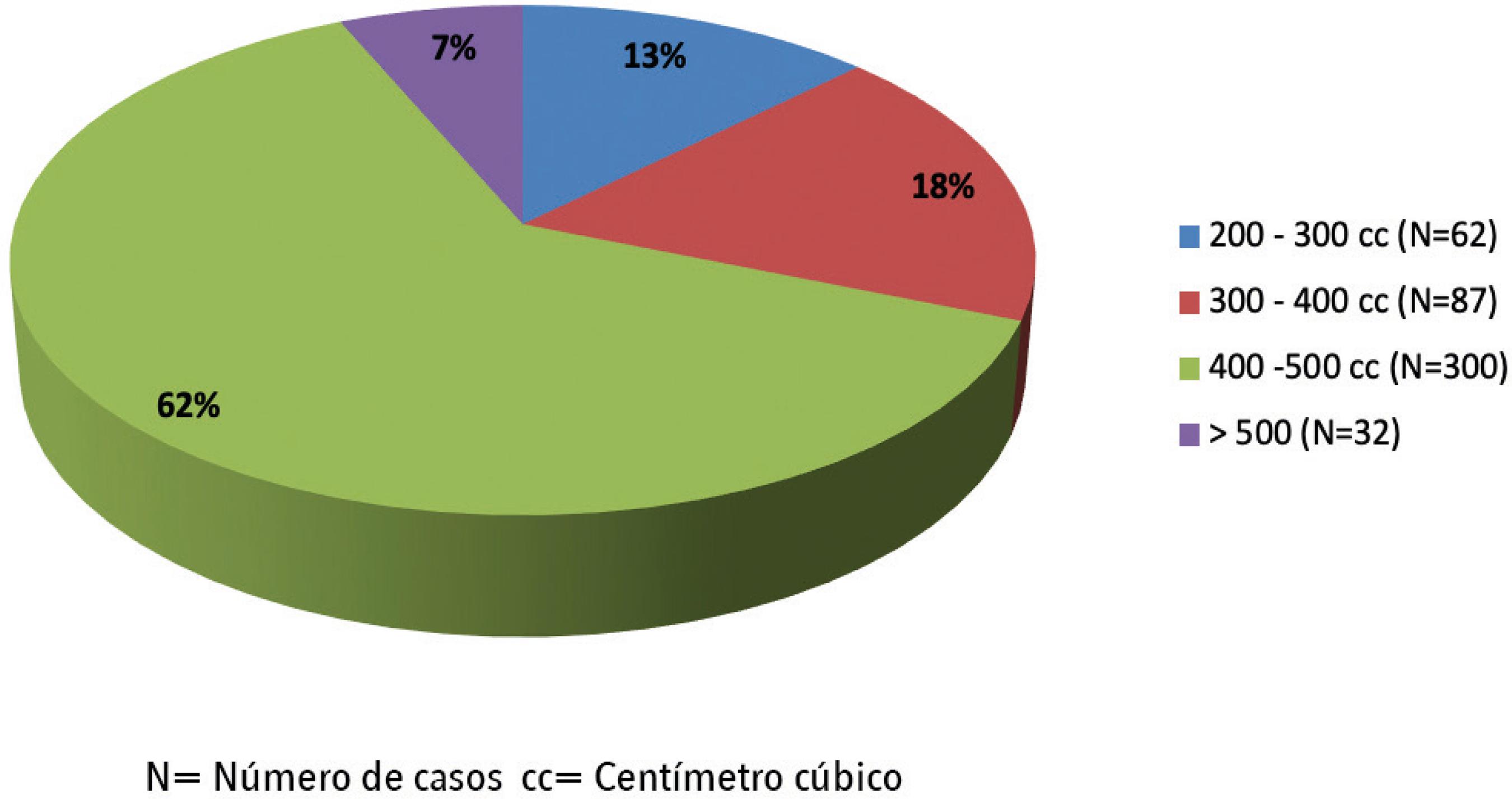
Utilizamos implantes de gel de silicona redondos en el 100% de las pacientes, siendo de superficie lisa en el 98.55% de los casos (n=474) y de superficie microtexturizada en 7 pacientes (1.45%) En cuanto al rango de volumen de los implantes empleados estuvo entre los 400 y 500 cc en el 62.37% de las pacientes (n=300), con un promedio de 430 cc (Gráfico 3).
Resulta importante destacar que en el transcurso de los 10 años de práctica de la mastopexia con implantes mamarios por Técnica reglada, el porcentaje de complicaciones estuvo en un 14.34% (n=69), siendo la más frecuente la licuefacción grasa (3.95%, n=19), seguida por celulitis (3.53%, n=17) y seroma (3.11%, n=15), ameritando cirugía de revisión sólo 3 casos durante un período de seguimiento promedio de 18 meses (Tabla II).
Tabla II. Distribución de las compiicaciones posterior a mastopexia con implantes por Técnica reglada
| Complicación | Pacientes sin condición postbariátrica (N=300) |
Pacientes con condición postbariátrica (N=181) |
Total | % Total de las complicaciones (N=69) |
% Total en la población (N= 481) |
||
|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | % | |
| Licuefacción grasa | 12 | 4,00% | 7 | 3,87% | 19 | 27,54 % | 3,95 % |
| Celulitis | 10 | 3,33% | 7 | 3,87 % | 17 | 24, 64 % | 3,53 % |
| Seroma | 10 | 3,33% | 5 | 2,76 % | 15 | 21,74 % | 3,11 % |
| Dehiscencia parcial de sutura |
5 | 1,66% | 2 | 1,10 % | 7 | 10,14 % | 1,46 % |
| Necrosis grasa | 1 | 0,33% | 4 | 2,20 % | 5 | 7,25 % | 1,04 % |
| Necrosis dei CAP | 0 | 0% | 3 | 1,65 % | 3 | 4,35 % | 0,62 % |
| Infección de partes blandas |
2 | 0,66% | 0 | 0% | 2 | 2,90 % | 0,42 % |
| Firmeza mamaria (contractura muscular) |
1 | 0,33% | 0 | 0% | 1 | 1,44% | 0,21% |
| Total | 41 | 13,64% | 28 | 15,45 % | 69 | 100 % | 14,34 % |
N= Número de casos
Discusión
Al sistematizar la mastopexia con implantes mediante Técnica reglada, los primeros cambios que hicimos para lograr una mejoría de los resultados y disminuir las complicaciones consistieron en encontrar una manera más objetiva y precisa para la nueva ubicación del CAP. Los métodos convencionales ofrecían, a nuestro criterio, mediciones imprecisas para la ubicación del futuro CAP ya que eran muy subjetivos y operador-dependientes. Algunos métodos para determinar la posición del CAP, como la proyección del SSM o la selección de 18 a 22 cm desde la horquilla esternal, así como el utilizar el meridiano mamario como una línea que pase por el pezón, proporcionan, en nuestra opinión, medidas que no garantizan posiciones anatómicas correctas por ser técnicas imprecisas y no relacionadas con la proyección de los tejidos blandos con estructuras fijas, como el esqueleto torácico. Es por ello por lo que para definir la posición ideal del CAP decidimos realizar un estudio en el que a partir del análisis de las radiografías de tórax de 61 mujeres, localizamos los puntos donde se relacionaban la mama y el pezón con respecto a las estructuras óseas, encontrando como resultado que el borde inferior de la segunda costilla coincidía con el comienzo del polo superior de la mama, el borde inferior de la cuarta costilla con el pezón y la sexta costilla con el SSM,(19)resultados similares a los encontrados por Gaskin, Peoples y McGhee en 2020,(18) quienes en disección en cadáveres delimitan los ligamentos de fijación de la mama, describiendo como constantes al segundo arco costal en relación al polo superior mamario y a la sexta costilla en relación con los ligamentos que definen el SSM. Si bien es cierto que la técnica tradicional es ampliamente utilizada, en estudios como el de Calobrace, Herdt y Cothron en 2012,(9) que realizan una revisión de 5 años de mastopexias con implantes en 332 pacientes en las que se utilizaron estos métodos convencionales para la ubicación del futuro CAP, encontrando entre sus complicaciones asimetrías importantes del mismo en un 2% de las pacientes, mientras que con nuestra Técnica reglada, utilizando los nuevos puntos de referencia, no se presentó dicha complicación.
En cuanto a la selección del pedículo vascular y el patrón de piel para confeccionar la mastopexia, tomamos en consideración distintos aspectos, como los centímetros de ptosis, la flacidez del polo inferior y el pedículo vascular a utilizar. Los resultados de investigaciones previas, como el uso de la tomosíntesis para determinar el patrón vascular dominante(15) nos aportaron información muy valiosa sobre todo en pacientes con cirugías previas, y que a lo largo de 10 años practicando la Técnica reglada, representó el 76% (n=366) de nuestros casos. Además fue de gran valor una publicación que realizamos en 2014,(14) en la que presentamos un algoritmo de selección de técnicas en pacientes con pérdida masiva de peso.
En base a todo lo anterior, la combinación de pedículo superior o superomedial demostró ser perfectamente viable en la mayoría de los casos, tal y como también ha sido previamente reportado por otros investigadores.(21) Es así como observamos que la mastopexia por pedículo superior representó un 84.6 % (n=407) de los casos, con un patrón de piel de cicatrices mínimas en la mayoría de las pacientes: circunvertical en el 41% (n=196), mini T en el 30% (n=144), frente a sólo el 16% (n=77) de T invertida completa, lo que difiere de lo publicado por autores como Cárdenas y Ramírez en 2006,(6) donde a pesar de que utilizaron pedículo superior en todos sus casos (384 pacientes), el 41% de los mismos tuvo un patrón de piel en T invertida, similar a la publicación de Gheita y Muftah en 2010,(8)que presentan su técnica de triple colgajo con pedículo superior utilizando el patrón de piel en T invertida en el 100% de sus pacientes (48 casos). Esto puede explicarse por el hecho de que en nuestro estudio, las pacientes elegidas para pedículos superiores o superomediales no tenían flacidez importante del polo inferior y la piel pudo distribuirse en el componente vertical o con pequeñas compensaciones horizontales.
Es así como podemos destacar que para diversos autores, aunque utilizan mayormente el pedículo superior en sus mastopexias con implantes, el patrón de piel en T invertida completo representa entre el 40 y el 60% de los casos,(9,11)con pocas publicaciones en las que se utilicen principalmente patrones de cicatrices mínimas (como la circunvertical, mini T o en J) en combinación con pedículo superior, tal como presenta Berrocal en 2013(10) y como nosotros presentamos en nuestra técnica. Al analizar las complicaciones de estos estudios que emplean principalmente patrones de piel extensos, como la T invertida, se puede observar que la recidiva de la ptosis se encuentra presente en entre el 1.3 a 11% de los casos, asociada a trastornos de la cicatrización hasta en un 11%, con un tiempo de seguimiento de entre 1.5 a 2 años,(8,9,11)mientras que utilizando la Técnica reglada, a pesar de que los patrones de piel son más conservadores, no vimos casos de recidiva de la ptosis, al menos en la evaluación de muchas de nuestras pacientes en períodos postoperatorios similares. Actualmente estamos registrando datos de nivel de satisfacción y estabilidad de resultados en períodos más largos de tiempo (a más de 5 años).
Habiendo realizado los ajustes necesarios en cuanto a la posición más idónea del CAP, la selección del pedículo vascular y el patrón de piel a realizar, nos quedaba la decisión del uso o no de implantes de silicona en conjunto con la mastopexia. Consideramos que al ser deficiente o inconsistente la calidad de los tejidos mamarios (contenido de la mama), la mama no tendría estabilidad para lograr su reafirmación utilizando exclusivamente tejidos autólogos, por lo que el siguiente paso en la sistematización de la Técnica reglada es la utilización del implante y su plano de colocación, tomando en consideración que la ubicación de la mama ideal está entre el segundo y sexto arco costal por dentro de la línea axilar anterior y por fuera del margen esternal,(2) ubicando el implante con su punto de máxima proyección en relación al punto P en una proporción 50:50, debido a que el patrón de belleza en las pacientes de Latinoamérica que nos consultan es, en su mayoría, una mama redonda con escote notorio (polo superior relleno) y con un volumen suficiente para llenar la base mamaria. Los estudios de Malluci y Brandford de 2016(17) hablan de una preferencia por la proporción 45:55 entre los cuadrantes superiores e inferiores a la hora de posicionar los implantes; para estas preferencias, nuestra Técnica reglada podría ser adaptada a otras relaciones entre los polos superior e inferior, según cada cirujano o según la preferencia regional de las pacientes.
En los 10 años de llevar a cabo cirugía mamaria con implantes con nuestra técnica, todos los implantes empleados fueron redondos, de los cuales un 98.55% fueron de superficie lisa, con un volumen promedio de 430 cc y colocados en lo que hemos denominado plano retropectoral modificado. Estas modificaciones tienen como finalidad evitar las complicaciones de imagen en doble burbuja y de deformidad por contracción del músculo pectoral o desplazamiento del implante. Sin embargo, es pertinente mencionar que en los primeros años del estudio y aún sin estar aplicando todas las modificaciones descritas, una paciente presentó firmeza mamaria por contractura muscular que ameritó cirugía de revisión. El plano que empleamos difiere de múltiples estudios que prefieren la ubicación biplanar (plano dual) del implante,(6,7,9-11) así como un promedio de volumen menor(9-11) y una superficie texturizada,(6,10,11) sin embargo la mayoría de los autores consultados utilizan principalmente implantes redondos.(6,9,10)
Finalmente, los últimos pasos de nuestra Técnica reglada incluyen modificaciones introducidas para lograr la estabilidad y el acortamiento de la cicatriz definitiva, evitar cicatrices inestéticas, migración del SSM y recidiva de la ptosis, por lo que el tallado de los colgajos dermoglandulares dejando solo un espesor de 2-3 cm en los cuatro cuadrantes, el cierre de las heridas iniciando por la vertical, la confección de 3 tipos de suturas periareolares y la fijación del SSM en el sexto arco costal, favorecen la obtención de resultados más estables en el tiempo y cicatrices más pequeñas.
A pesar de que el período de seguimiento habitual de las pacientes que asisten a control es de 6 a 18 meses, logramos obtener fotografías de casos con 3, 4 y 10 años de postoperatorio en las que pudimos observar cicatrices periareolares aceptables y estabilidad de los SSM. En nuestros inicios algunas pacientes presentaron pequeños ensanchamientos del diámetro del CAP, lo que posteriormente, con la realización de 3 tipos de jareta, ha disminuido.
Los cambios que hemos realizado han influido también en el bajo porcentaje de complicaciones, que en nuestra serie se encuentran en un 14.34%, siendo la licuefacción grasa la más frecuente con un 3.95%, probablemente como consecuencia del tallado de los colgajos dermograsos, y con un índice de reintervención de tan solo el 0.62%, que se presentó en 3 pacientes que ameritaron cirugía de revisión. Estos porcentajes de complicaciones y reintervención son mucho menores a los observados en otros estudios, como el de Calobrace en 2012,(9) cuyo porcentaje de complicaciones fue del 22.9% y las reintervenciones del 23.2%, de Cárdenas en 2006(6)con un 18% de complicaciones, seguido por los de Spear, Dayan y Clemens con un 17%(7) y Stevens y col. (11) con un 16.9% de reintervenciones.
En cuanto al uso de mallas, y tal y como hemos comentado en Resultados, no es un dato que hayamos recogido en el presente estudio por ser una herramienta cuyo uso no se constituye como uno de los 5 pasos obligatorios de la Técnica reglada que son el objeto de la descripción actual.
Conclusiones
La mastopexia con implantes en un solo tiempo quirúrgico es un método cada vez más utilizado que intenta reducir tiempos operatorios y obtener resultados apropiados que complazcan las expectativas de las pacientes. Lograr agrupar los elementos y conceptos que permitan unos resultados estéticos aceptables con la corrección en un solo tiempo de la ptosis asociada a hipotrofia mamaria o a un tejido mamario poco consistente, a nuestra manera de ver, es un aporte a la práctica diaria.
La sistematización y el paso a paso de la Técnica reglada aquí presentada nos parece una manera clara y reproducible que permite además el manejo de los diferentes grados de dificultad que se nos presentan. Hacemos así más sencilla la planificación, el desarrollo de la técnica en el transoperatorio y el manejo efectivo del postoperatorio, con bajo porcentaje de complicaciones.