Introducción
Existen múltiples técnicas de reducción mamaria(1-3) que buscan, junto con reducir el tamaño, lograr mamas con buena forma, simétricas, estables en el tiempo, con poca ptosis, cicatrices finas y mínimas complicaciones. Aquellas en las que, básicamente, el soporte del armado de la mama se basa en la piel y su sutura, el peso de los tejidos produce, en muchos casos ptosis y cicatrices anchas, porque la piel y las cicatrices se expanden. Además, el cono mamario pierde posición, firmeza y proyección.
La técnica de reducción mamaria basada en el pedículo central fue descrita por Balch en 1981(4) y popularizada por Hester en 1985.(5) Es una técnica fiable ya que el pedículo central tiene una buena irrigación e inervación desde las perforantes del 4º y 5º espacios intercostales(6) y si su base se mantiene ancha, también se irriga desde las perforantes de la mamaria interna y ramas de la torácica lateral.(5) Permite reducir grandes volúmenes mamarios, llevar a cabo pexias mayores y conservar la lactancia.(7-9)
En este artículo mostramos la asociación de las técnicas de pedículo central más uso de malla de dermis que produce un cono central estable y proyectado y que fue descrita por Sampaio Goes en 1996,(10,11) asociando la sutura periareolar circunferencial descrita por Benelli en 1990(12) que permite reducir la cicatriz submamaria. Estas técnicas, propuestas en la literatura y utilizadas de forma separada, juntas buscan obtener un buen resultado a largo plazo en la forma de la mama, con poca ptosis y cicatrices submamarias menores.
Hemos aplicado esta asociación de técnicas en pacientes con hipertrofia mamaria y ptosis mayores, buscando alcanzar las expectativas de las pacientes de mantener mama estable y tener mínima cicatriz visible.(13)
El objetivo del presente artículo es describir y evaluar la asociación de técnicas quirúrgicas propuesta para reducción mamaria, a través del análisis de los resultados obtenidos en una serie clínica de 300 pacientes intervenidas por el autor.
Material y método
Presentamos una descripción de la técnica quirúrgica sistematizada, complementada con una serie de imágenes, y analizamos una serie clínica retrospectiva de 300 pacientes consecutivas, intervenidas por el mismo cirujano, entre marzo de 2001 y diciembre de 2017 (17 años), en la Clínica Alemana y Clínica Mayor en Temuco, Chile.
Recopilamos y ordenamos la información utilizando una planilla Excel y archivos fotográficos. Evaluamos información preoperatoria: exámenes clínicos, edad, enfermedades asociadas, tabaquismo, lactancias, estado nutricional, grado de ptosis e hipertrofia mamaria; intraoperatoria: tejido resecado, tiempo quirúrgico; y postoperatoria: complicaciones, reintervenciones, hospitalización y seguimiento de las pacientes, para evaluar el tiempo de cicatrización, retoques quirúrgicos, ptosis del complejo areola-pezón (CAP) y del polo inferior mamario, tamaño de las cicatrices, sensibilidad y control ecotomográfico al año de la intervención para evaluar necrosis grasa.
Las pacientes, a través de una encuesta presencial, evaluaron los resultados obtenidos respecto al tamaño, forma y simetría de sus mamas tras la intervención y el aspecto de las cicatrices, considerando una escala de 4 opciones: muy bueno, bueno, regular y malo.
Técnica quirúrgica
Todas las pacientes fueron fotografíadas y marcadas para la intervención de pie (Fig. 1). Diseñamos un círculo u óvalo alrededor de la areola delimitando los colgajos de piel: infraclavicular de 16-18 cm a la línea media clavicular; 8-9 cm a la línea media esternal; 6 cm al surco submamario y 10-12 cm a la línea axilar anterior (Fig. 1 y 2) por lateral. El tamaño de los colgajos de piel (dermograsos) depende del volumen final de la mama que se planifica. Marcamos el polo cefálico del círculo (A) (Fig. 2) a 11-12 cm desde la línea media esternal, igual que el punto medio del polo inferior en el nuevo surco submamario (D), que marcamos a 1 cm sobre el surco original. Desde A medimos 6-10 cm hacia abajo, al borde externo (B) e interno (C) del círculo, teniendo en cuenta que una longitud mayor producirá mayor cantidad de arrugas de piel alrededor de la areola. En los puntos B y C dibujamos un triángulo de 1 cm hacia el medio (Fig. 3), que corresponde al futuro punto T (unión de cicatrices) de los colgajos bajo la areola (Fig. 4). Dibujamos el mismo triángulo en el punto D (Fig. 2), que corresponde al futuro punto T invertido o confluencia de cicatrices en el surco submamario. Corroboramos todas las medidas con la paciente anestesiada, semisentada en la mesa quirúrgica, utilizando 2 hilos anclados en línea media, en manubrio esternal y xifoides, para mayor simetría.
Comenzamos la cirugía con infiltración subcutánea de la mama con una solución salina de 240 a 300 cc por mama (1.000 cc de suero fisiológico + 1 cc de epinefrina + 10 ml de bicarbonato + 10 ml de lidocaína al 2%).
Marcamos la areola con areolotomo de 42 mm, desepidermizamos la piel alrededor hasta el círculo de piel inicialmente marcado (Fig. 5 A-B), creando los colgajos de dermis de un máximo de 9 cm en el polo cefálico, 6 cm hacia medial y polo caudal. Si la dermis excede estas medidas, recortamos pero conservando toda la dermis hacia lateral. Tallamos los colgajos dermograsos (piel y celular subcutáneo) con un corte biselado en la dermis (futura cicatriz periareolar) y luego siguiendo el plano de la fascia superficial de la mama hasta el plano pectoral, en forma circunferencial, creando el pedículo central (Fig. 6 A) que luego reducimos en sus cuatro cuadrantes, adelgazándolo y retirando el exceso de tejido de la mama (bajo los colgajos de dermis). Dejamos más tejido bajo la dermis superior para darle más volumen al futuro polo superior y tratamos de resecar menos tejido en la base para conservar toda la irrigación (perforantes intercostales, de la mamaria interna y de la torácica lateral), formando un tubo de tejido o pedículo central (Fig.6 B). Finalizamos esta parte haciendo una hemostasia rigurosa.

Figura 5. A. Desepidermización periareolar, comienza la intervención. B. Medición colgajos de dermis desepidermizada.

Figura 6. A. Tallado de pedículo central. B. Reducción de pedículo central formando un cilindro de tejido.
Iniciamos el armado de la mama anclando los colgajos de dermis a la aponeurosis pectoral y/o base del pedículo central en todo su contorno, formando un montículo o cono central (Fig.7 A) con nylon 4.0 y fijando la posición del CAP (pezón: 18-20 cm de la clavícula y 10-11 cm de la línea media esternal). Hacemos cortes de relajación sobre los colgajos de la dermis formando una malla, de forma que logramos expandirlos y corregir la tensión de la propia malla, la posición del pezón y la forma del cono (Fig.7 B).Una vez logrado el cono mamario central, lo rodemos con los colgajos cutáneos dermograsos formando una doble capa, uniendo los triángulos bajo la areola: B y C (Fig.4 y 8 A-B); sutura periareolar continuo (round-block) en la dermis periareolar con poliprolene 3.0 empleando aguja lanceta (Fig.9 A), que finalmente anudamos calibrándolo con el areolotomo (Fig.9 B); anclamos el nudo a la dermis del cono para evitar su superficialización, y suturamos la piel en 2 planos: con sutura de nylon 5.0 incoloro en dermis empleando puntos separados y con sutura intradérmica más superficial con nylon 4.0, que retiraremos a los 14 días de posoperatorio.

Figura 7. A. Formación del cono mamario suturando los colgajos de dermis a la aponeurosis pectoral y/o base de la mama. Figura 7 B. Incisiones de rela jación en la dermis formando una malla para modificar la posición del CAP y disminuir la tensión del cono.
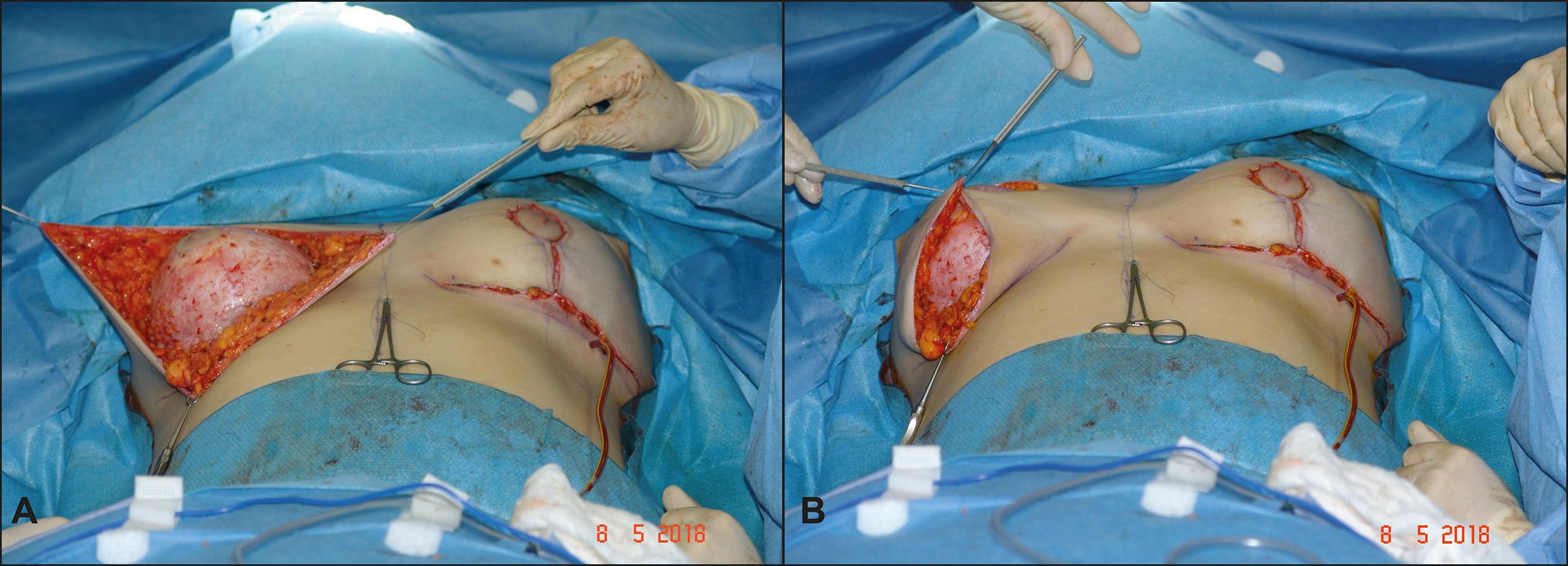
Figura 8. A. Colgajos cutáneos extendidos mama derecha a izquierda con puntos de armado inicial. B. Presentación de piel en zona periareolar en mama derecha.

Figura 9. A. Round block continuo de dermis periareolar con aguja lanceta y sutura de polipropileno 3.0. B. Ajuste de piel periareolar con areolotomo de 42 mm.
Marcamos el surco submamario a 1 cm sobre el original, tallando el triángulo de piel de 1 cm en el punto D (Fig. 10). Recortamos los colgajos de piel del polo caudal a nivel del nuevo surco submamario (Fig. 11). Anclamos la fascia superficial de la pared del tórax a la dermis del polo inferior del cono con nylon 4.0, a 3.5-4 cm del borde inferior de la areola (Fig. 12) para reforzar el polo inferior (Fig.13 A-B); luego traccionamos hacia la línea media e inferior los colgajos del polo inferior (Fig.14 A), y los marcamos y recortamos dejando 4-5 cm en el borde medio (cicatriz vertical) (Fig.14 B).

Figura 13 A. Sutura a fascia del polo inferior de dermis. Figura 13 B. Fascia suturada al polo inferior como refuerzo para disminuir la ptosis del polo inferior.

Figura 14 A. Marcación colgajos polo inferior, traccionados hacia el punto D. B. Colgajos polo inferior recortados.
Suturamos los colgajos de piel en 2 planos (Fig. 15), igual que la herida periareolar. Dejamos drenaje aspirativo en zona lateral y axila, que emerge bajo el polo inferior y que retiramos al primer o segundo día antes del alta. Todas las suturas utilizadas son irreabsorvibles.
Para la curación de heridas y vendaje aplicamos tela de papel sobre la mama, formando un sostén, durante 1 semana, hasta la primera cura (Fig.16 A). Durante el armado de las mamas corroboramos la simetría del CAP con los hilos anclados en la línea media (Fig.16 B).
Resultados
Revisamos un total de 300 pacientes con 588 mamas operadas, ya que en algunos casos sindrómicos (12 pacientes, 4%) la cirugía fue unilateral: simetrización de cáncer de mama (8 pacientes, 2.7%), Síndrome de Poland (2 pacientes, 0.7%) y asimetría severa (2 pacientes, 0.7%).
De ellas,165 (55%) consultaron por reducción mamaria directamente al cirujano plástico; las 135 (45%) restantes fueron derivadas por otros especialistas, principalmente traumatólogos. Todas las pacientes fueron evaluadas con ecografía mamaria y con mamografía 198 pacientes (66%), ya que esta prueba no se solicitó a las menores de 30 años y sin antecedentes familiares de cáncer mamario. Además, 296 pacientes (98.7%) fueron evaluadas por el traumatólogo con radiografía de columna según lo requerido para la cobertura de su seguro de salud, ya que el peso de las mamas grandes afecta a la columna produciendo lumbagos, dorsalgias y omalgias que comprometen la calidad de vida de las pacientes y mejoran con la reducción del volumen y peso de las mamas.
La edad promedio de las pacientes fue de 37.6 años (mínima de 15 años y máxima de 71 años). El promedio de estatura de las pacientes fue de 159 cm. (mínimo de 141 cm y máximo de 174 cm) (Tabla I). La distancia clavícula-pezón preoperatoria promedio a derecha fue de 28.1 cm (mínima de 22 cm y máxima de 36.5 cm), a izquierda 27.7 cm (mínimo de 22 cm y máximo de 35.5 cm).
Tabla I. Características delas pacientes intervenidas de reducción mamaria en nuestra serie de estudio (N= 300).
| CARACTERISTICASDE LAS PACIENTES | |||
|---|---|---|---|
| Ї#x00A0; | Ї#x00a0; | Promedio | Rango |
| Edad Estatura |
Ї#x00a0; | 37.6 159 |
15 - 71 anos 141 - 174 cm |
| Distancia clavícula-pezón | der.: Izq.: |
28.1 27.7 |
22 - 36.5 cm 22 - 35.5 cm |
| Ї#x00a0; | Nº | % | Ї#x00a0; |
| Lactancias previas Consumo de cigarrillos |
181 110 |
60.3% 36.6% |
1 - 24 meses 1 - 20 / día (5.5 promedio) |
| RI, HTA, Enf. psiquiátricas, Digestivas, Hipotiroidismo, etc. | |||
Hubo 181 pacientes (60.3%) con antecedentes de lactancia previa, 110 (36.6%) eran fumadoras, 125 (41.6%) presentaban patologías médicas como resistencia a la insulina, hipertensión arterial (HTA), enfermedades psiquiátricas, digestivas e hipotiroidismo, entre otras.
La evaluación nutricional mostró que el índice de masa corporal (IMC) fue normal en 100 pacientes (33.3%), hubo sobrepeso en 158 pacientes (52.7%), obesidad grado I en 40 pacientes (13.3%) y grado II en 2 pacientes (Tabla II). Evitamos operar a aquellas pacientes con IMC superior a 35 kg/m2 (obesidad grado II o más), ya que esta situación incrementa las complicaciones en la intervención.
Tabla II. Evaluación nutricional de las pacientes intervenidas de reducción mamaria a través del índice de masa corporal (IMC).
| EVALUACION NUTRICIONAL con IMC (Indice de masa corporal) | |||
|---|---|---|---|
| Ї#x00a0; | Nº | % | IMC |
| Normal | 100 | 33.3 % | (18.5 - 24.9) |
| Sobrepeso | 158 | 52.7% | (25.0 - 29.9) |
| Obesidad G I | 40 | 13.3 % | (30.0 - 34.9) |
| Obesidad G II | 2 | 0.07 % | (35.0 - 39.9) |
Clasificamos el grado de hipertrofia mamaria (Tabla III) en base al tejido mamario promedio extirpado de las 2 mamas. La mayoría de las pacientes, 216 (72%), presentaron una hipertrofia mamaria en la que resecamos más de 400 g de tejido por mama y en 14 pacientes (4.7%) resecamos más de 1.000g por mama (gigantomastias). El 27%, 159 de las mamas operadas (588 total) presentaban ptosis de 30 cm o más, medida desde la línea medio-clavicular al pezón); en 65 pacientes (69.2%) fue bilateral y en 29 (30.8%) unilateral.
Tabla III. Grado de hipertrofia observado en las pacientes intervenidas de reducción mamaria, clasificadas según el promedio de tejido extirpado: (derecho + izquierdo / 2). También se contabilizan las ptosis mamarias de 30 cm o más (N= 300)
| GRADO DE HIPERTROFIA (Promedio tejido extirpado: der.+izq. / 2): 588 mamas | |||
|---|---|---|---|
| Ї#x00A0; | Nº | % | Tejido extirpado promedio ambos lados |
| Leve | 7 | 2.3 | Їlt; 200 g |
| Moderada | 63 | 21.0 | 200 - 399 g |
| Importante | 216 | 72.0 | 400 - 999 g |
| Gigantomastia | 14 | 4.7 | Їgt; 1.000 g |
| Ptosis Їgt; 29 cm; Bilateral: 65 pacientes; Unilateral: 29 pacientes. | |||
Respecto al tejido resecado (Tabla IV), el peso promedio reducido en mama derecha fue de 548.6 g (mínimo de 100 y máximo de 1.650 g), en la izquierda de 531.2 g (mínimo de 100 y máximo de 1.460 g). Encontramos asimetría superior a 100 g en 111 pacientes (37%) y en 75 (67.6%) predominó la derecha (Fig. 17-19).
Tabla IV. Cantidad de tejido mamario extirpado; se indica promedio y rango (gramos), asimetría mamaria y tiempo quirúrgico (N= 300).
| REDUCCIÓN DE TEJIDO MAMARIO: | Promedio | Rango | |
|---|---|---|---|
| Derecha | Ї#x00A0; | 548.6 g. | 100 a 1.650 g. |
| Izquierda | Ї#x00A0; | 531.2 g. | 100 a 1.460 g. |
| Nº | % | Ї#x00A0; | |
| Reducción bilateral | 288 | 96 % | Ї#x00A0; |
| Asimetría Їgt; 100 gramos | 111 | 37 % | 67.6 % Їgt; mama der. |
| Tiempo quirúrgico | Ї#x00A0; | 3:45 horas | 3 a 4.5 horas |

Figura 17. Caso clínico: mujer de 48 años de edad, reducción mama derecha: 1.300g, izquierda: 1.100g; control a los 28 meses de posoperatorio.

Figura 18. Caso clínico: mujer de 18 años de edad, reducción mama derecha: 700g, izquierda: 570g; control a los 18 meses de posoperatorio.

Figura 19. Caso clínico: mujer de 20 años de edad, reducción mama derecha: 912g, izquierda: 710g; control a los 18 meses de posoperatorio.
Practicamos reducción mamaria unilateral en 12 pacientes (4%): en 8 (2.6%) operadas de cáncer de mama con mastectomía y reconstrucción del otro lado, en 2 pacientes (0.7%) por Síndrome de Poland y en 2 pacientes (0.7%) por asimetría severa.
La intervención duró como promedio 03:45 horas (mínimo de 03:00 y máximo de 04:30 horas), en directa relación con la magnitud de la reducción. La hospitalización promedio fue de 1.66 días (2/3 de las pacientes fueron dadas de alta al segundo día de posoperatorio).
Las complicaciones (Tabla V) afectaron a 34 pacientes (11.3%): reoperamos en el posoperatorio inmediato por hematoma a 3 pacientes (1%); 1 paciente (0.3%) sufrió necrosis unilateral del CAP que no afectó al tejido profundo, reepitelizó con curaciones y después fue tatuado; encontramos hematomas localizados en 4 pacientes (1.3%) que manejamos con enzimáticos y punciones; 6 pacientes (2%) sufrieron necrosis de bordes de los colgajos (Їgt; 1cm) y 4 pacientes (1.3%) sufrieron necrosis de bordes del CAP; 4 de las 10 pacientes requirieron escarectomías y sutura diferidas de heridas; 6 pacientes (2%) presentaron necrosis grasa significativa (Їgt; 2 cm) diagnosticada por control ecotomográfico al año, de las que 3 se resolvieron por punción y 3 por extirpación quirúrgica por estar calcificadas, y 1 paciente presentó hipoestesia del CAP (Tablas V y VI). En todos los casos de necrosis total o parcial (17 pacientes, 5.6%), las pacientes eran fumadoras de más de 10 cigarrillos al día y/o obesas (IMC Їgt; 30).
Tabla V. Descripción de las complicaciones observadas (N= 300).
| COMPLICACIONES: | 34 pac. | 11.3 % |
|---|---|---|
| Hematomas mayores (reoperados) | 3 ** | 1.0 % |
| Hematomas localizados | 4 * | 1.3 % |
| Necrosis CAP total | 1 ** | 0.3 % |
| Necrosis parcial CAP (borde) | 4 * | 1.3 % |
| Necrosis extremo colgajos cutáneos | 6 * | 2.0 % (Їgt; a 1 cm) |
| Necrosis grasa Їgt; a 2 cm | 6 * | 2.0 % (tardías): 1** de Їgt; magnitud |
| Hipoestesia del CAP | 10 * | 3.3 % (2 bilateral) |
| Ї#x00A0; | ||
| Retardo de cicatrización (Їgt; 30 días) | 66 | 22.0 % (Їgt; Nº de curaciones) |
Tabla VI. Retoques quirúrgicos en el posoperatorio requeridos para mejorar el resultado final (N= 300).
| RETOQUES QUIRURGICOS | 43 pac. | 14.3% | Subtotales | |
|---|---|---|---|---|
| Lipoaspiración lateral mamas | 23 | 7.7 % | Ї#x00A0; | Ї#x00A0; |
| Lipoinyección | 3 | 1.0 % | Ї#x00A0; | Ї#x00A0; |
| Retoque cicatrices | 9 | 3.0 % | 35 | 11.7% |
| Escarectomías, resuturas | 4 | 1,3 % | Ї#x00A0; | Ї#x00A0; |
| Extirpación necrosis grasa | 3 | 1.0 % | Ї#x00A0; | Ї#x00A0; |
| Necrosectomías + implantes bilat. | 1 | 0.3 % | 8 | 2.6% |
La pérdida de la sensibilidad del CAP se presentó en 10 pacientes (3.3%) y fue bilateral en 2 pacientes (0.6%) en los controles posoperatorios a largo plazo; todas recuperaron en parte la sensibilidad del CAP, transformándose en hipoestesias.
En las curaciones posoperatorias observamos retardo de cicatrización en los ángulos de las heridas, eliminando las costras después de 30 días, en 66 pacientes (22%) y 17 (5.6%) permanecieron en curaciones durante más de 2 meses; estas últimas eran pacientes con necrosis localizadas de los bordes de los colgajos cutáneos. Logramos hacer control ecotomográfico posoperatorio al año en 168 pacientes (56%), que mostró la necrosis grasa y fue tratada.
Los retoques quirúrgicos (Tabla VI) posoperatorios fueron necesarios en 43 pacientes (14.3%) y principalmente fueron lipoaspiraciones de la zona lateral de la mama y de la axila en 23 pacientes (7.7%). Esto se produce porque evitamos lipoaspirar durante la cirugía ya que aumenta el sufrimiento de los colgajos cutáneos. También realizamos lipoinyección de mamas en 3 pacientes (1%) para corregir asimetrías y plastia de cicatrices en 9 pacientes (3%), escarectomía y sutura diferida de heridas por dehiscencia debida a necrosis de bordes de colgajos de piel en 4 pacientes (1.3%), y extirpación de necrosis grasa en 3 pacientes (1%), todas ellas bajo anestesia local y en régimen ambulatorio. En una paciente gran fumadora (de más de 20 cigarrillos por día) y con obesidad grado II, que sufrió necrosis importante de los pedículos centrales y parcial de los CAP, empleamos curaciones y resección de tejido necrótico durante más de 2 meses (20 controles), reoperamos a los 2 años resecando el tejido necrótico restante calcificado y realizamos reconstrucción con implantes submusculares bilaterales para recuperar el volumen mamario.
El seguimiento promedio de las pacientes fue de 13 meses (mínimo de 3 meses y máximo de 78 meses); el promedio de controles posoperatorios de 10.8 (mínimo de 4 y máximo de 20) (Tabla VII). Lógicamente, las pacientes que sufrieron retardo de la cicatrización o fueron reoperadas requirieron más controles y curaciones.
Tabla VII. En el seguimiento a largo plazo se logró controlar a 248 pacientes (82.7%) y evaluar la ptosis del CAP y del polo inferior, la longitud de las cicatrices submamarias y las lactancias.
| SEGUIMIENTO: | Ї#x00a0; | Promedio | Rango |
|---|---|---|---|
| Seguimiento | Ї#x00a0; | 13 meses | 3 a 78 |
| Número de controles | Ї#x00a0; | 10.8 | 4 a 20 |
| Medición de parámetros | Ї#x00a0; | 248 pac. | 82.7% |
| Altura clavícula - pezón | Ї#x00a0; | 19.3 cm | 18 a 21 |
| Diferencia altura pezón planificado y postoperatorio | Ї#x00a0; | 0.87 cm | 0.5 a 2 |
| Longitud polo inferior: pezón - surco submamario | Ї#x00a0; | 9.2 cm | 7.5 a 12 |
| Longitud cicatriz submamaria | der: | 13.43 cm | 6.5 a 18 |
| Ї#x00a0; | izq: | 13.24 cm | 6.5 a 18 |
| Distancia interpezón | Ї#x00a0; | 19.6 cm | 19 a 21 |
| Lactancias posoperatorias | Ї#x00a0; | 41 pac | 13.7% |
En el 82.7% de la muestra (248 pacientes) logramos la medición de los parámetros descritos (Tabla VII): distancias clavícula-pezón, surco submamario-pezón e inter-pezón y longitud de cicatrices submamarias en un seguimiento superior a 10 meses.
La planificación (marcaje preoperatorio) varía según la estatura de la paciente (distancia clavícula-pezón: 18 a 20 cm) y el tamaño final de la mama que se planifica, a mayor tamaño, mayor longitud del polo inferior de 8 a 10 cm (Fig. 4): 1 cm del surco submamario a la cicatriz inferior + 1 cm colgajo triangular (punto D) + 4 a 6 cm borde medial colgajos laterales (B y C) + 2.1 cm radio de areola = 8 a 10 cm.
La diferencia de las alturas del pezón planificada y obtenida tras la reducción mamaria con la técnica descrita fue en promedio de 0.87 cm (mínima de 0.5 cm y máxima de 2 cm), la longitud del polo inferior (del surco al pezón) fue de 9.2 cm en promedio en ambas mamas (mínima de 7.5 cm y máxima de 12 cm); lo que muestra que la ptosis de la mama es mínima, llegando el descenso del pezón y la elongación del polo inferior, en el peor de los casos, a 2 cm en el posoperatorio a largo plazo.
La distancia interpezón fue de 19.6 cm (mínima de 19 cm y máxima de 21 cm), y se planifica según el tamaño del tórax. La longitud de la cicatriz submamaria promedio fue de 13.4 cm en mama derecha y de 13.2 cm en la izquierda (mínima de 6.5 cm y máxima de 18 cm), logrando mantenerla dentro de los márgenes de la mama.
Todas las pacientes fueron tratadas con drenaje linfático por Kinesiólogía en el posoperatorio inmediato, empezando el primer día tras la operación y con una media de 10 sesiones; indicamos también colocar láminas de silicona sobre las cicatrices desde la cuarta semana durante el día y usar crema cicatrizante por la noche, así como llevar un sujetador ortopédico día y noche durante 3 meses.
De las pacientes encuestadas, 41 (13.7%) tuvieron lactancias posoperatorias sin dificultad.
En la evaluación posoperatoria final (Tabla VIII, Gráfico 1), por medio de una encuesta realizada a 248 pacientes (82.7%) tras retoques en el posoperatorio alejado (junto con las mediciones), los resultados fueron considerados muy buenos y buenos en cuanto a: tamaño 94.4%, forma 98%, simetría 97.2% y cicatrices 91.1%.
Tabla VIII. Resultados de la encuesta aplicada a las 248 pacientes (82.7%) sobre evaluación de resultados.
| EVALUACION FINAL DE LOS RESULTADOS POR LAS PACIENTES (248 pac. 82.7%): | ||||||||
|---|---|---|---|---|---|---|---|---|
| Ї#x00A0; | MUY BUENO | BUENO | REGULAR | MALO | ||||
| Ї#x00A0; | Nº | % | Nº | % | Nº | % | Nº | % |
| Tamaño | 135 | 54.4 | 99 | 40.0 | 14 | 5.6 | - | Ї#x00A0; |
| Forma | 173 | 69.8 | 70 | 28.2 | 5 | 2.0 | - | Ї#x00A0; |
| Simetría | 188 | 75.8 | 55 | 22.2 | 7.5 | 2.8 2.1 |
- | Ї#x00A0; |
| Cicatrices | 75 | 30.2 | 151 | 60.9 | 22 | 8.9 | - | Ї#x00A0; |
| Promedios | 143 | 57.7 | 94 | 37.9 | 12 | 4.8 | Ї#x00A0; | Ї#x00A0; |
Discusión
Nuestro trabajo se basa en la búsqueda por mejorar los resultados en nuestras pacientes con las técnicas tradicionales de reducción mamaria, en las que el armado de los pedículos reducidos y el posicionamiento de los tejidos depende de los colgajos cutáneos suturados entre sí y (1-3) de que estos sustenten la forma y el peso de la mama, lo que provoca, en muchos casos, que la piel se estire, la cicatriz se ensanche y que a mediano y largo plazo aparezca ptosis de la mama, tanto del CAP como del polo inferior, a la vez que la mama pierde su firmeza y su forma.
La combinación de técnicas que presentamos se basa en el pedículo central, técnica descrita por Balch(4) que es segura para retirar grandes volúmenes mamarios y realizar pexia,(4-10) a la par que permite mediante la malla de dermis, descrita por Góes(11,12) y que rodea al pedículo central, que una vez anclada a la aponeurosis, podamos formar un cono central estable o montículo(10) como núcleo de la futura mama y que en su vértice contiene el CAP posicionado y proyectado. Nuestra aportación técnica, el refuerzo del polo inferior del cono de dermis con la sutura de la fascia de Scarpa en su tercio inferior, disminuye la caída del polo inferior. Posteriormente, recubrimos este cono de dermis con los colgajos cutáneos (doble capa), también con cierta tensión, para incrementar la firmeza de la mama reducida. Al suturar alrededor de la areola empleando la sutura descrita por Benelli (round block),(13) acumulamos piel alrededor de la areola lo que permite reducir la cicatriz horizontal inferior y mantenerla dentro de los márgenes de la mama, logrando en nuestra experiencia un promedio de 13.4 cm de longitud en la mama derecha y de 13.2 cm en la izquierda, que si bien no alcanza para hablar de cicatrices reducidas en todos los casos, especialmente en las reducciones mayores,(15) es claro que produce un beneficio estético para las pacientes. Al cortar la piel a 1 cm sobre el pliegue submamario original (Fig.10 y 11), la cicatriz queda en el polo inferior, lo que facilita su compresión con los adhesivos de silicona y evita el trauma por el sujetador en el posoperatorio.
Las mediciones en el posoperatorio que llevamos a cabo en nuestra serie de pacientes, también demuestran que logramos conseguir una mama firme, estética, bien proyectada, esférica, estable y con mínima ptosis, que corroboramos con las mediciones realizadas del pezón a la clavícula y al surco submamario.
Otra de las dificultades es obtener una adecuada simetría de las mamas al terminar la cirugía. Nuestra combinación de técnicas permite corroborar la simetría de la mama en 3 etapas de la cirugía, comparando el volumen de los tejidos:
Al terminar de reducir los colgajos centrales (traccionados) y los colgajos de piel (Fig. 6).
Más tarde cuando está formado el cono central (Fig. 7), momento en que verificamos también la posición simétrica del CAP.
Cuando cubrimos el cono central con los colgajos de piel (Fig. 8), verificando el grosor de los colgajos dermograsos al suturarlos alrededor del CAP y presentarlos cubriendo el cono.
Esto logró una simetría adecuada en el 97% de los casos según la encuesta realiza a nuestras pacientes. Además, en todas estas etapas se puede resecar tejido si es necesario para lograr la simetría final.
Logramos también la reducción de grandes volúmenes, con un promedio en nuestras pacientes de 548.6 g en la mama derecha y de 531.2 g en la izquierda, así como la corrección de ptosis mayores, en nuestros casos, el 27% de las mamas operadas tenían 30 cm o más de distancia clavícula-pezón, ya que el pedículo central conserva una buena irrigación. Solo tuvimos una paciente con necrosis total del CAP y otra con necrosis parcial significativa de los pedículos centrales (0.7%) y 15 pacientes (5%) con otras necrosis menores de colgajos y de grasa. También este pedículo central conserva la inervación, con solo un 3.3% de hipoestesia en nuestras pacientes, y conserva la posibilidad de lactancia, ya que todas las pacientes de nuestra serie que lo intentaron pudieron amamantar (41 pacientes, 13.3%) por periodos prolongados.(4,10,14)
Las complicaciones posoperatorias que afectaron a 34 pacientes (11.3%) de nuestra serie, fueron principalmente menores (solo en 5 pacientes, 1.6%, fueron mayores en forma de hematomas agudos, necrosis unilateral del CAP o necrosis grasa), menos de las presentadas en otras series globales donde alcanzan entre el 14 y el 53%.(16,20)
De las pacientes que requirieron reoperación, la mayoría (14%) fueron ambulatorias y con anestesia local, preferentemente para lipoaspiración lateral de la mama (7.7%), motivada porque evitamos este procedimiento durante la cirugía porque favorece la necrosis marginal de los colgajos laterales inferiores. Otro tanto (6.7%) proviene del grupo de pacientes con comorbilidades asociadas, como tabaquismo y obesidad.
Conclusiones
Los resultados muestran que es posible combinar las técnicas de pedículo central, uso de malla de dermis y sutura periareolar circunferencial, descritas en la literatura para reducción y/o pexia de mamas. La combinación empleada es versátil para el manejo del volumen y la simetría de las mamas, también para movilizar el CAP y estabilizarlo con la malla de dermis anclada a la aponeurosis del pectoral y la fascia de la pared del tórax. Además, produce un cono central proyectado y estable, que al ser cubierto por la piel (doble capa), consigue una mama más firme. La acumulación de piel periareolar con la sutura circunferencial (round block), permite reducir la cicatriz submamaria para que no exceda los límites de la mama.
En nuestra experiencia, demostrada con el seguimiento de las pacientes de la serie de estudio que presentamos en este trabajo, es un procedimiento seguro, con pocas complicaciones. Dada la buena irrigación y sensibilidad del pedículo central, podemos reducir grandes volúmenes mamarios y conservar la lactancia, ya que todo el tejido mamario del pedículo central está conectado al CAP. La forma mamaria obtenida es estable en el tiempo, con escasa ptosis del CAP y del polo inferior, logrando una alta satisfacción de las pacientes.

























