Introducción
Una herida se define como la disrupción de estructuras anatómicas y funcionales en la piel a consecuencia de un trauma. Una vez producida la herida, comienza el proceso de cicatrización a través de una secuencia ordenada de eventos biológicos que lleva a la reparación de la lesión e intenta devolver la integridad anatómica, funcional y estética de los tejidos lesionados, dejando como resultado una cicatriz.(1) Se estima que cada año, 100 millones de personas generan una cicatriz y más de 10 millones son inestéticas.(2)
Cuando no se logra devolver la integridad anatómica, funcional o estética de los tejidos lesionados, el resultado es una cicatriz patológica que comprende desde una cicatrización insuficiente (cicatriz inestable y heridas crónicas) hasta una cicatrización excesiva (cicatriz queloide, cicatrices hipertróficas) o una cicatriz inestética en la que el proceso de cicatrización es normal, pero por su ubicación, dirección o técnica de reparación no se obtienen resultados cosméticos aceptables, deviniendo en una cicatriz de aspecto deprimido, retraído o diferente coloración a la de la piel circundante, que va a requerir tratamiento para mejorarla.(3)
Las cicatrices pueden tener en los individuos profundas repercusiones funcionales, cosméticas y psicosociales que se manifiestan como prurito, sensibilidad alterada, dolor, trastornos del sueño, ansiedad, depresión, alteración de la autoestima y de la actividad diaria, por lo que se requiere instaurar un tratamiento temprano para evitar estas consecuencias. El tratamiento actual con escisión quirúrgica no siempre consigue resultados satisfactorios, sino que por lo general determina un aumento de la longitud de la cicatriz y puede no corregir la retracción. Además, la escisión quirúrgica representa una nueva herida que desencadena un nuevo proceso de cicatrización que puede ser anormal o llevar años hasta alcanzar un resultado estético aceptable.(2) En contraposición, la alternativa del injerto autólogo de grasa no produciría nuevas cicatrices ni agrandaría las actuales, logrando mejores resultados.
Neuber describe en 1893 un injerto de tejido adiposo en bloque para rellenar depresiones de cicatrices y defectos maxilofaciales, con buenos resultados postoperatorios.(4) Propone así, por primera vez en la literatura, el injerto autólogo de grasa para el tratamiento estético de las deficiencias de tejidos blandos. En la actualidad, esta terapéutica tiene diversas aplicaciones clínicas, su uso se expande rápidamente y es de interés cada vez mayor en la comunidad de Cirugía Plástica, Estética y Reparadora(5).
Cuando se utiliza como material de relleno, el tejido adiposo tiene muchas de las ventajas de un material ideal, es biocompatible, versátil, estable, no inmunogénico, de larga duración, no migra, no es cancerígeno ni teratógeno. Además tiene bajo costo, baja morbilidad para el paciente y ofrece resultados naturales.(6) Está constituido por adipocitos maduros, preadipocitos, células estromales, células endoteliales, células sanguíneas, fibroblastos y células musculares lisas.(7) El tejido adiposo humano contiene además una población de células con capacidad de proliferar y diferenciarse en múltiples líneas celulares, característica de las células troncales o células madre, denominadas en inglés adipose-derived stem cells o ADSC.(8)
Rigotti describió una técnica para liberar las adherencias cicatriciales secuela de cirugía y radioterapia presentes en la piel de la mama. La técnica se conoce como rigotomía y es de uso cotidiano en Cirugía Plástica Reconstructiva, y por medio de múltiples incisiones o pasadas de una aguja o trocar de 18G x 1Ї#x00BD;, debilita y secciona las adherencias cutáneo-aponeuróticas, convirtiendo una cicatriz retraída en una matriz o andamio adecuado para recibir el injerto graso, mejorando su supervivencia y los resultados.(9)
En base a estos antecedentes, el objetivo del presente trabajo fue evaluar la efectividad del injerto autólogo de grasa asociado a rigotomía como una estrategia terapéutica quirúrgica efectiva para la corrección de cicatrices inestéticas.
Material y método
Realizamos un estudio de tipo experimental, longitudinal y prospectivo. Participaron mujeres y hombres adultos que concurrieron durante el periodo 2013-2017 a la Clínica de Cirugía Estética y Reparadora Dr. Mottura y al Instituto Modelo de Ginecología y Obstetricia (IMGO) en la ciudad de Córdoba, Argentina. Los participantes solicitaron tratamiento de cicatrices inestéticas, participaron voluntariamente en el estudio y firmaron un consentimiento informado. El proyecto contó con la aprobación del Comité de Ética del Hospital Nacional de Clínicas de la Universidad Nacional de Córdoba, Argentina (RePIS N° 155/13).
En cada paciente se llevó a cabo historia clínica, se solicitaron estudios de laboratorio prequirúrgicos y registro iconográfico de las lesiones en 5 posiciones básicas: frente, laterales derecho e izquierdo y tres cuartos derecho e izquierdo, antes de instaurar el tratamiento y después del mismo.
El sitio donante fue elegido antes del ingreso a cirugía según el depósito de grasa de los pacientes y su preferencia. Llevamos a cabo el plan quirúrgico, el cual consistió en realizar anestesia tumescente en el sitio donante; infiltración con solución fisiológica (50 a 200 ml) más 5 ml de lidocaína al 2% sin epinefrina, 5 ml de bupivacaína al 0.5% sin epinefrina y 0.5 ml de adrenalina en dilución 1mg/ml. Empleamos jeringa tipo luer-lock de 20 cm3 y aguja 21G x 2” para la infiltración. El volumen a inyectar dependió de la superficie del área donante y de la lesión a tratar.
Con respecto al tipo de anestesia utilizada en la intervención, en el 53% empleamos anestesia local asistida por sedación y en el 47% anestesia local solamente.
Practicamos pequeñas incisiones de acceso para la liposucción, siguiendo las líneas de tensión de la piel, colocándolas en áreas ocultas o pliegues naturales con hoja número 11 de bisturí. Recolectamos grasa por medio de aspiración manual con jeringas de 10 a 20 cm3 y cánula de punta roma de 2.5 mm de diámetro por 15 cm de largo, con 4 perforaciones laterales o con aspiración central continua a una presión de 0.5 atm (380 mm Hg) con cánula roma de 4 mm de diámetro por 30 cm de largo y 5 perforaciones laterales, según el caso clínico, cantidad de grasa a aspirar, cantidad de grasa a transferir, zona a lipoaspirar y si la cirugía estaba o no asociada a otro procedimiento.
Dejamos decantar el material obtenido por gravedad en la mesa de operación durante 20 minutos. Luego, descartamos el sedimento y el aceite sobrenadante y utilizamos la grasa contenida en la capa intermedia. Hicimos el traspaso por medio de un conector a jeringas tipo luer-lock de 1 a 3 cm3. Seguidamente, infiltramos la lesión a tratar con igual solución anestésica.
Practicamos rigotomía por medio de múltiples pasadas de una aguja o trocar de 18G x 1Ї#x00BD;”, en diferentes direcciones y niveles, debilitando y seccionando las adherencias cutáneo-aponeuróticas para liberar las retracciones cicatriciales.
Llevamos a cabo el injerto graso en la cicatriz a través de incisiones pequeñas y alejadas, siguiendo los mismos principios que en la zona dadora. Usamos para el injerto cánula de punta roma de 1.5 a 2 mm de diámetro, con un único orificio y de diferentes longitudes según el caso clínico. Injertamos en retroinyección, de distal a proximal, en múltiples planos y de forma radiada. Suturamos las pequeñas incisiones de la zona dadora y receptora con monofilamento de nylon 6-0, y colocamos cura con alcohol al 70° y adhesivo antiséptico a base de trementina que cubrimos con tela adhesiva; en las incisiones agregamos gasa de algodón estéril y cobertura final con tela adhesiva. Curamos la zona donante de igual forma. En el periodo posquirúrgico indicamos antibióticoterapia y analgesia vía oral.
Antes de la intervención valoramos la satisfacción de los pacientes y los cirujanos intervinientes respecto a la apariencia de las cicatrices a través de una escala analógica visual (EAV). La EAV se construyó del 1 al 5 con la siguiente calificación: puntuación 1: muy insatisfecho; puntuación 2: insatisfecho; puntuación 3: ligeramente satisfecho; puntuación 4: satisfecho; puntuación 5: muy satisfecho.
Tres meses después de la intervención, evaluamos nuevamente la satisfacción mediante la misma escala aplicada de manera independiente. En el caso de la evaluación realizada por los cirujanos, el resultado fue valorado por 2 o más especialistas, si hubo discrepancias entre ellos, tomamos la puntuación más baja.
Realizamos un análisis descriptivo de la población estudiada y de las características morfológicas y el origen de las lesiones. Analizamos las respuestas obtenidas a través de la EAV aplicada a los participantes y médicos intervinientes pre y postratamiento con el test de ANOVA (analysis of variance). Analizamos la evolución de las cicatrices según si eran deprimidas o no, así como también según el tamaño de la lesión a través del test de ANOVA. Aplicamos el test de Fisher para analizar posibles asociaciones entre área de lipoaspiración y tipo de aspiración utilizada y nivel de satisfacción en médicos y pacientes, respectivamente. Finalmente, desarrollamos un modelo de regresión lineal ajustado por sexo, edad y características de la cicatriz, para analizar la asociación entre el nivel de satisfacción (puntuación) postratamiento y tamaño original de la lesión, tanto en los pacientes como en los médicos tratantes. El software estadístico utilizado fue Stata v.10, considerando un nivel de significación de pЇlt;0.05.
Resultados
La muestra final quedó conformada por 32 pacientes que cumplieron con el seguimiento (97.14% sexo femenino, n=31; 2.86% sexo masculino, n=1). La edad media fue 40.8 Ї 12.4 años (mínima de 20, máxima de 64). La Tabla I presenta las principales características de la población de estudio.
Tabla I. Características de la población en estudio
| Ї#x00A0; | Población en estudio (n=32) |
|---|---|
| Edad (X Ї DE) | 41Ї12 (Min: 20 - Max: 64) |
| Sexo (%) | Hombres, 3% (n=1) Mujeres, 97% (n=31) |
| Etiología | Pos Qx, 56% (n=18) Traumatismo, 19% (n=6) Quemadura, 6% (n=2) Inyectables, 19% (n=6) |
| Localización (%) | MMSS, 3% (n=1) MMII, 16% (n=5) Mamas, 28% (n=9) Rostro, 9% (n=3) Glúteos, 22% (n=7) Tórax, 6% (n=2) Abdomen, 16% (n=5) |
| Tamaño (cm, X Ї DE) | 10Ї8 |
| Clasificación según tamaño (%) | Grande, 72% (n=23) Pequeña, 28% (n=9) |
| Deprimidas (%) | 93.7% (n=30) |
| Distendidas (%) | 34.4% (n=11) |
Pos Qx: posquirúrgicas; MMSS: miembros superiores; MMII: miembros inferiores.
De acuerdo a la etiología de las cicatrices, 18 (56%) fueron posquirúrgicas, 6 (19%) postraumáticas, 6 (19%) posinyectables y 2 (6%) por quemadura. Al analizar la localización de las cicatrices, la mayor proporción se presentó en mamas (n=9; 28%), seguidas por glúteos (n=7; 22%), miembros inferiores y abdomen (n=5;16% cada uno). En menor porcentaje se presentaron en rostro (n=3;9%), tórax (n=2;6%) y miembros superiores (n=1;3%). Con relación al tamaño de la cicatriz, la extensión promedio fue de 10.1Ї7.9 cm, con un mínimo de 2 cm y un máximo de 30 cm. El 28% (n=9) correspondieron a cicatrices pequeñas (Їlt; de 5 cm), mientras que el 72% (n=23) fueron consideradas grandes (Їgt; de 5 cm).
Al evaluar las características de las cicatrices, el 94% (n=30) fueron deprimidas, mientras que el 6% (n=2) no deprimidas. El 34% (n=11) fueron distendidas, mientras que el 66% (n=21) no distendidas. La Tabla II presenta las principales características del procedimiento en estudio.
Tabla II. Características del procedimiento en estudio
| Ї#x00A0; | Población en estudio (n=32) |
|---|---|
| Área de lipoaspiración (%) | Abdomen, 50% (n=16) Cintura, 22% (n=7) Rodillas (cara int.), 6% (n=2) Muslos (cara ext.), 3% (n=1) + de un área, 19% (n=6) |
| Tipo de anestesia | Local, 47% (n=15) Local + Sedación, 53% (n=17) |
| Tipo de aspiración (%) | Manual, 59% (n=19) Central, 41% (n=13) |
| Tipo de cirugía (%) | Aislada, 62.5% (n=20) Combinada, 37.5% (n=12) |
|
Volumen injertado (ml, X Ї DE) |
34.5Ї40 (Min: 3 - Max: 150) |
|
Volumen injertado según tamaño de cicatriz (ml, X Ї DE) |
Grande, 44Ї43 (Min: 7 - Max: 150) Pequeña, 9.5Ї6 (Min: 3 - Max: 20) |
En el 62.5% (n=20) realizamos la cirugía de forma aislada y en el 37.5% (n=12) junto a otro procedimiento quirúrgico (cirugía combinada). El tipo de aspiración usado en el procedimiento fue manual en el 59% de los casos (n=19) y mediante bomba de aspiración en el 41% restante (n=13). Al analizar las áreas de lipoaspiración, el abdomen fue la más utilizada (n=16; 50%), seguido por la cintura (n=7; 22%) En el 19% (n=6) utilizamos más de un área y en menor frecuencia la cara interna de las rodillas (n=6; 6%) y la cara externa del muslo (n=1; 3%).
El volumen promedio de grasa injertada fue de 34.5 Ї 40 ml, con un mínimo de 3 ml y un máximo de 150 ml. En 4 pacientes (12.5%), realizamos un segundo procedimiento por resultados parciales obtenidos en la intervención primaria.
Al aplicar el test de ANOVA para evaluar los posibles cambios en la satisfacción antes y después de la aplicación del tratamiento quirúrgico, en los pacientes, el nivel de satisfacción pre y postratamiento fue diferente de manera estadísticamente significativa (1.66 Ї 0.65 y 3.88 Ї 0.60, respectivamente; pЇlt;0.0001), al igual que en los médicos (1.94 Ї 0.35 y 3.78 Ї 0.45, respectivamente; pЇlt;0.0001).
Al analizar si la evolución de las cicatrices fue diferente según si eran deprimidas o no, observamos que las cicatrices inestéticas deprimidas presentaron una mejor evolución con este tratamiento que las no deprimidas (pЇlt;0.0021). No encontramos diferencias estadísticamente significativas entre el tipo de aspiración utilizada (manual o central) y el nivel de satisfacción, tanto en médicos como en pacientes (pЇgt;0.05). Tampoco observamos asociación entre el área de donde se obtuvo el injerto y el nivel de satisfacción en médicos y pacientes (pЇgt;0.05).
A través del modelo de regresión lineal desarrollado observamos en los pacientes una asociación inversa estadísticamente significativa entre el tamaño de la cicatriz y la puntuación de satisfacción postratamiento (aumenta el tamaño de la cicatriz, disminuye la puntuación de satisfacción y viceversa, Ї#x03b2;=-0.03, IC 95% 0.06-0.001, p=0.039). No encontramos asociaciones estadísticamente significativas en el grupo de médicos.
Observamos la presencia de edema y equimosis tanto en el área dadora como en el área receptora; no se presentaron infecciones posquirúrgicas ni complicaciones mayores.
Presentamos el registro iconográfico (Fig. 1 a 4) de algunos de los casos clínicos incluidos en el presente estudio (antes y después).

Figura 1. Caso 6. Paciente de 29 años de edad. Cicatriz posquirúrgica en región malar derecha. Tratamiento: rigotomía e injerto autólogo de grasa de 3.5 ml. A. Preoperatorio. B. Posoperatorio a los 3 meses.
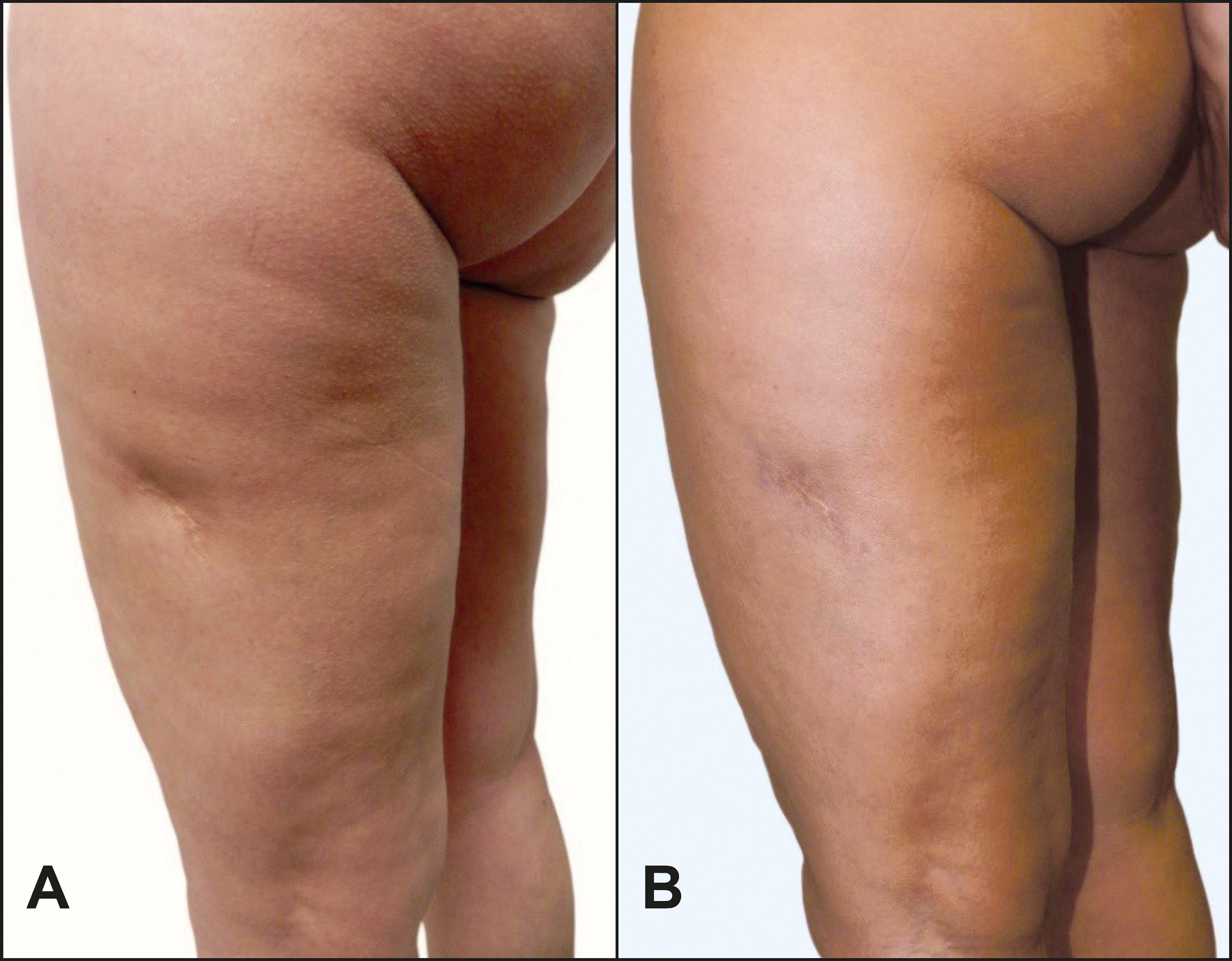
Figura 2. Caso 16. Paciente de 38 años de edad. Cicatriz posinyectable en muslo izquierdo. Tratamiento: rigotomía e injerto autólogo de grasa de 10 ml. A. Preoperatorio. B. Posoperatorio a los 3 meses.

Figura 3. Caso 17. Paciente de 35 años de edad. Cicatriz posinyectable en glúteo izquierdo. Tratamiento: rigotomía e injerto autólogo de grasa de 8 ml. A. Preoperatorio. B. Postoperatorio a los 3 meses.
Discusión
El tratamiento clásico para las cicatrices inestéticas ha sido quirúrgico, el cual no siempre consigue resultados satisfactorios, determina un aumento de la longitud de la cicatriz y no corrige la retracción. En contraposición, el injerto autólogo de grasa asociado a rigotomía no produce nuevas cicatrices visibles ni agranda las actuales, corrige la retracción y las adherencias a planos profundos, logrando mejores resultados.(2,5)
En el presente trabajo de investigación observamos que la etiología predominante de las cicatrices inestéticas en la población bajo estudio fue posquirúrgica, seguida por postraumática. Estos datos coinciden con los del trabajo de Taberner Ferrer y col. realizado en España, en el cual se observó que las principales causas de las cicatrices fueron quirúrgicas y traumáticas. Con respecto a la localización de las cicatrices, en nuestro trabajo predominaron en mama, seguida por glúteos, abdomen y miembros inferiores, mientras que en el trabajo español, la localización de las cicatrices predominó en abdomen.(10) La elevada frecuencia de la etiología posquirúrgica podría deberse a una inadecuada técnica del cirujano al realizar una incisión quirúrgica con respecto a la ubicación y la dirección de la misma, que no respete las líneas de tensión de la piel, como así también a la técnica de reparación o cierre.(11)
Al analizar el nivel de satisfacción de pacientes y médicos pre y postratamiento, observamos una mejora en las puntuaciones asignadas a través de la EAV, con una diferencia estadísticamente significativa. Otros investigadores presentan resultados similares tras el injerto autólogo de grasa para corregir cicatrices. Guisantes y col. utilizaron también una EAV para evaluar resultados en pacientes con cicatrices inestéticas, observando similares resultados a los nuestros tras la aplicación de la lipoinyección.(12) Rigotti y col. observaron resultados positivos al aplicar el injerto graso asociado a rigotomía a pacientes con cicatrices y daño tisular por radiación, atribuyendo esta mejoría a las células madre presentes en el tejido adiposo injertado.(9) Estos resultados también coinciden con los trabajos de Khouri.(13)
En cuanto a la evolución de la cicatrices según su morfología, observamos que las cicatrices inestéticas deprimidas tuvieron mejor evolución, estadísticamente significativa, que las no deprimidas. Las cicatrices inestéticas deprimidas presentan adherencias a planos profundos y retracciones que son liberadas con la rigotomía. De esta manera, la liberación de las adherencias cutáneo-aponeuróticas seguida del injerto graso, proporciona volumen e impide nuevas retracciones. Autores como Del Vecchio y col., Planas y col. y Oranges y col., muestran también en sus trabajos una mejor evolución en este tipo de cicatrices.(14-16)
Elegimos el área donante antes del ingreso a cirugía de los pacientes, según el depósito de grasa o la preferencia de los mismos; aunque hay estudios que sugieren determinadas zonas dadoras, como el abdomen inferior y la cara interna de los muslos para obtener una mayor cantidad de ADSC (adipose derived stem cell), aumentando así la supervivencia del injerto.(17) En este trabajo obtuvimos grasa de diferentes áreas, sin encontrar diferencias estadísticamente significativas en los resultados, al igual que otros estudios que analizan la viabilidad de la célula adiposa en relación a la zona donante y que concluyen que no existen diferencias significativas en la viabilidad del adipocito según se obtenga del abdomen, muslos, flancos, cara interna de rodillas o mamas.(18)
Aun no hay consenso con respecto al tipo y presión de aspiración y su relación con la supervivencia a largo plazo del injerto.(19) La presión alta durante la liposucción produciría la rotura de hasta el 90% de los adipocitos y los adipocitos aspirados por medio de liposucción convencional tendrían una función celular disminuida.(20) Cualquiera que sea el método que se use, la presión debería ser menor a 0.5 atm o 380 mm Hg.(21) En nuestro trabajo recolectamos grasa por medio de aspiración manual en 19 pacientes y por bomba de aspiración continua a una presión Ї#x2264; 0.5 atm en 13 pacientes, según el caso clínico.
Al igual que varios autores, encontramos en la rigotomía una técnica simple que permite transformar una cicatriz restrictiva en una matriz adecuada para recibir el injerto graso; esto se logra por medio de múltiples pasadas de un trocar o aguja que debilitan y seccionan las adherencias cutáneo-aponeuróticas. Esta técnica lleva a una mayor sobrevida del injerto y a mejores resultados.(14,15)
Aunque el volumen de grasa necesario para la corrección depende del tamaño de la lesión a tratar, en nuestro trabajo injertamos un máximo de 150 ml de grasa, por lo tanto, esta técnica quirúrgica es aplicable a casi todos los pacientes, incluso a aquellos con escaso tejido adiposo; otros autores concluyen lo mismo.(12) Con una única sesión logramos un resultado satisfactorio en la mayoría de los casos tratados, al igual que informan otros autores.(22) Sin embargo, 4 pacientes requirieron una segunda intervención, tal vez porque el tamaño de las cicatrices fue grande y el volumen de grasa utilizado fue mayor, tal y como también reportan otros trabajos.(16) A esto puede deberse el resultado obtenido acerca de la asociación inversa entre el tamaño de la cicatriz y la puntuación de satisfacción postratamiento registrada en los pacientes.
Consideramos interesante señalar que una limitación de nuestros trabajo es el tiempo considerado para la valoración de resultados; sin embargo, fue posible observar resultados satisfactorios de significancia estadística posprocedimiento en la población estudiada.
Conclusiones
La versatilidad de la técnica, el uso de material autólogo que representa un relleno ideal con un resultado natural, estable y duradero, sumado a la recuperación rápida del paciente, a la ausencia de nuevas cicatrices visibles y al bajo índice de complicaciones, hacen que el injerto autólogo de grasa asociado a rigotomía constituya una estrategia terapéutica quirúrgica efectiva para la corrección de cicatrices inestéticas.
















