Introducción
Los reimplantes son procedimientos quirúrgicos complejos que han ido evolucionando en los últimos tiempos y perfeccionándose gracias al desarrollo de las técnicas microquirúrgicas.(1 2-3) En el caso del miembro superior, hablamos de reimplante cuando se requieren técnicas de reparación arterial y venosa para la supervivencia de segmentos completa (sin conexión con el muñón proximal) o incompletamente amputados. En este último caso y en función de la estructura que mantiene unido el segmento subamputado al muñón proximal (hueso, tendón extensor, tendón flexor, nervio o piel), contamos con una subdivisión en tipos I-V respectivamente.(4)
Bajo una correcta indicación, los reimplantes de miembro superior pueden suponer una solución óptima a los problemas mutilantes a dicho nivel. No obstante, tras una tendencia original surgida del optimismo inicial en los años 70-80, actualmente se aplica el principio de optimización de resultados y selección precisa de los pacientes candidatos a estos procedimientos. Esto es así puesto que no podemos sacrificar resultados funcionales a costa de primar aspectos estéticos o de otro tipo: un miembro (o cualquiera de sus partes) reimplantado sin movilidad o sensibilidad adecuada no debería ser aceptable.(2,3,5-8) Además, en el éxito de este tipo de intervenciones van a influir una enorme cantidad de factores que deben ser considerados a la hora de la indicación quirúrgica, más allá de las propias características lesionales (nivel, mecanismo) o la factibilidad del reimplante (técnica quirúrgica, material e infraestructura adecuados y personal formado y experimentado). Entre ellos contamos con el tiempo de isquemia, los condicionantes psicosociales y la comprensión e implicación del paciente o la adherencia al tratamiento rehabilitador.(1)
Por otro lado, es de vital importancia no sólo entrenarse en estos procedimientos y disponer de las infraestructuras que permitan llevarlos a cabo, sino analizar los propios resultados en un clima de mejora constante individual como grupo de trabajo y como parte de la oferta a los pacientes de soluciones óptimas con garantías. Es por ello que presentamos este trabajo en el que hemos usado herramientas de seguimiento basadas en tablas y criterios previamente definidos por otros autores.(9-12)
El objetivo del presente estudio es plasmar los resultados funcionales objetivos y subjetivos de los reimplantes realizados en nuestro centro, el Hospital Universitario Central de Asturias, en Oviedo, España, desde el año 2010 y que hayan completado al menos 1 año de seguimiento, tiempo en el que la plasticidad neuronal cortical del enfermo permite la reintegración de la parte amputada
Material y método
Realizamos una búsqueda en los archivos digitales del Hospital Universitario Central de Asturias mediante la utilización del menú explorer dentro del sistema Millennium, obteniendo 37 casos codificados como procedimientos de reimplante/revascularización llevados a cabo por nuestro servicio entre el 1 de enero de 2010 y el 31 de julio de 2021. De ellos, 6 tuvieron lugar en 2021, por lo que fueron excluidos del análisis final que aportamos dado el proceso de integración neuronal necesario para la obtención de unos resultados concluyentes. Incluiremos sus datos como un pequeño subgrupo descriptivo.
Para analizar los resultados y satisfacción de los implicados, hemos utilizado una sistemática similar a un estudio previo que realizamos con otros reimplantes realizados entre 2005 y 2009.(5) Todos los pacientes fueron contactados de manera telefónica para solicitar su colaboración en el estudio. Las lesiones fueron clasificadas según el nivel de amputación con respecto a la muñeca en proximales (macrorreimplantes) o distales (microrreimplantes). A su vez, los primeros se subclasifican siguiendo las zonas de Chuang,(6) división que tiene implicaciones pronósticas en función del nivel muscular y las articulaciones afectas. Los segundos se subdividen siguiendo las zonas flexoras para los dedos trifalángicos (1-5) y el pulgar (T1-5) descritas por la Federación Internacional de Sociedades de Cirugía de la Mano (Fig. 1, 4). En el caso de subamputaciones, como comentamos previamente, existe una clasificación en tipos I-IV según la estructura que permanece indemne.(4)
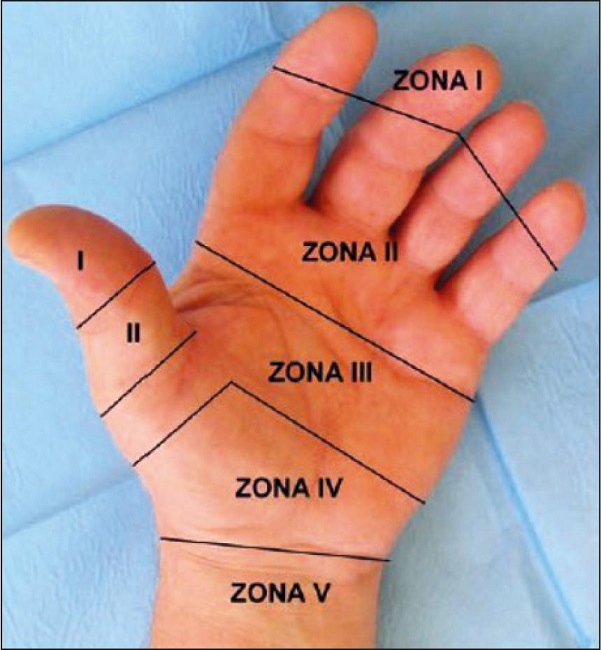
Figura 1. Zonas flexoras de la mano según la Federación Internacional de Sociedades de la Mano (tomado de Camporro Fernández D. y col.(5)).

Figura 2. Caso clínico: varón, 37 años con subamputación de 1er dedo tipo V de Biemer T2 por maquinaria industrial. Osteosíntesis con agujas de Kirschner, angiorrafia cubital, neurorrafias y tenorrafias. Resultado funcional a los 3 años y medio de la intervención, Kapandjii 10/10.
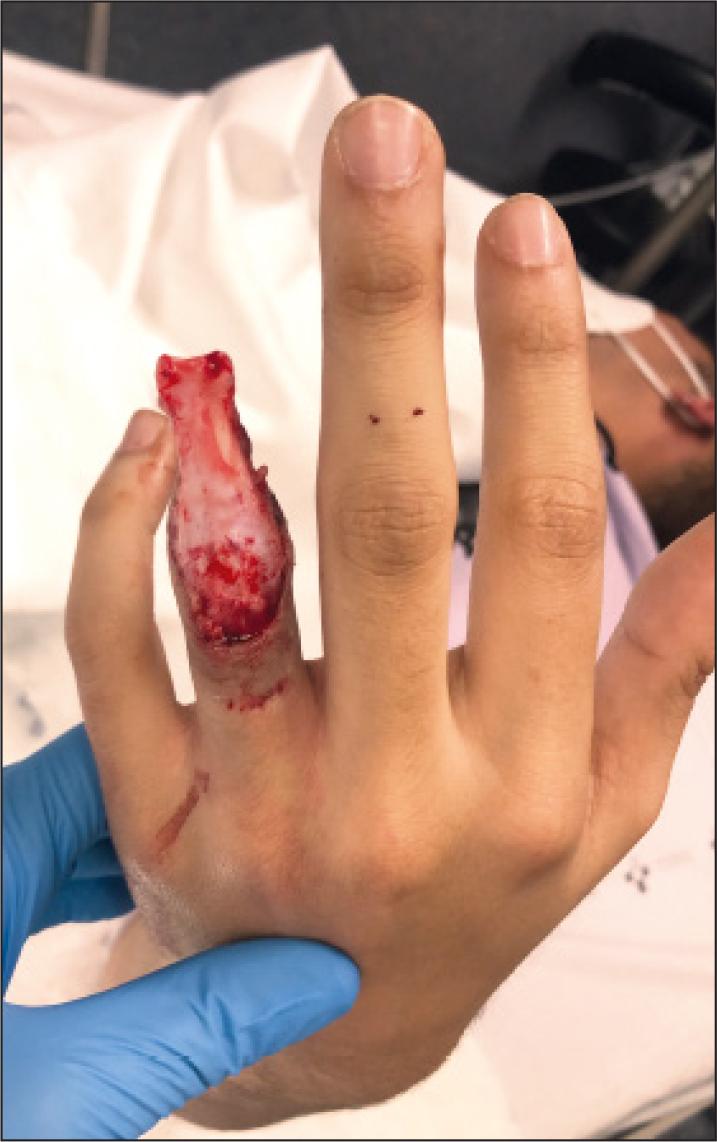
Figura 3. Caso clínico: varón, 21 años, con lesión por anillo Kay IV 4º dedo mano izquierda con deguantamiento cutáneo dorsal desde interfalángica proximal y volar desde tercio medio de falange media, con amputación a nivel de tercio proximal de falange distal.
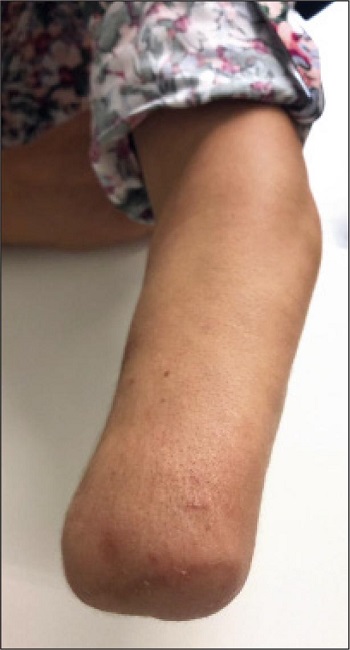
Figura 4. Caso clínico: mujer, 47 años, con lesión por amasadora en zona IV. Remodelado de muñón de amputación en tercio distal de antebrazo izquierdo tras desestimar el reimplante.
Así, en el caso de reimplantes distales a la muñeca, usamos la Tabla de Mayo Modificada (TMM)(6) (Tabla I) para valorar la función residual, establecida según la puntuación global de 5 categorías en: excelente, buena, pasable y pobre. Estas categorías incluyen una subjetiva (dolor, parestesia, intolerancia al frío) y 4 objetivas (rango de movilidad articular, distancia pulpejo-palma, medida de fuerza y sensibilidad). Determinamos el rango de movilidad articular (RMA) según la escala de Tamai(7) (Tabla II) para los dedos largos, usando una adaptación de la propia TMM para el primer dedo. La distancia pulpejo-palma se mide en centímetros a la piel de la palma. Con respecto a la sensibilidad, se determina el umbral de presión con filamentos tipo Semmes-Weinstein y la capacidad de discriminación mediante un test de dos puntos de discriminación (2pd) con un disco discriminador. Los resultados se refieren según el esquema de Holmes-Dellon modificado (1981)(2) según: S0: ausente; S1: sensibilidad profunda al dolor presente; S2: detecta dolor superficial y tacto ligero; S3: detecta dolor completo y tacto sin hipersensibilidad (2pd >15 mm); S3+: igual a S3 y mejor test de 2pd entre 7-15 mm; S4: 2pd normales entre 2-6 mm en punta de dedos. Medimos las fuerzas de pinza y prensión con respecto a la mano contralateral con un dinamómetro hidráulico (Jamar®).
Tabla I. Tabla de Mayo Modificada (TMM).
| CATEGORÍA | PUNTOS | HALLAZGOS |
|---|---|---|
| Dolor, parestesia | 25 | Sin dolor |
| 15 | Dolor moderado con ejercicio | |
| 10 | Ligero con actividades de la vida diaria | |
| 5 | Moderado con actividades de la vida diaria | |
| 0 | En reposo | |
| Rango de movilidad articular (RMA) total | 25 | 100% respecto pulgar contralateral |
| 15 | 75-99% respecto pulgar contralateral | |
| 10 | 50-74% respecto pulgar contralateral | |
| 0-5 | 0-49% respecto pulgar contralateral | |
| Distancia pulpejo-palma | 25 | Igual dedo/s contralateral/s |
| 15 | < 1 cm respecto dedos/s contralateral/s | |
| 10 | 1-2 cm respecto dedo/s contralateral/s | |
| 0-5 | >2 cm respecto dedos/s contralateral/s | |
| Medida de fuerza | 25 | 100% respecto lado sano |
| 15 | 75-99% respecto lado sano | |
| 10 | 50-74% respecto lado sano | |
| 0-5 | 0-49% respecto lado sano | |
| Sensibilidad | 25 | S4 |
| 15 | S3-S3+ | |
| 10 | S2 | |
| 0-5 | S1-S0 | |
| Puntuación final | 110-125 | EXCELENTE |
| 95-109 | BUENO | |
| 80-94 | PASABLE | |
| <80 | POBRE |
Tabla II. Tabla de Tamai.
| RMA por dedo | MF | IFP | IFD | Suma de flexión | Déficit de extensión | RMA total |
|---|---|---|---|---|---|---|
| II Flexión/Extensión | ||||||
| III Flexión/Extensión | ||||||
| IV Flexión/Extensión | ||||||
| V Flexión/Extensión |
*Mide el rango de movilidad articular (RMA) en dedos largos. (A): puntuación según RMA total= >151º (25 puntos), 111º-150º (15 puntos), 71º-110º (10 puntos)), <70º (5 puntos), dedo rígido (0). II: 2º dedo, III: 3º dedo, IV: 4º dedo, V: 5º dedo. MF: articulación metacarpofalángica. IFP: articulación interfalángica proximal. IFD: articulación interfalángica distal.
En el caso de reimplantes proximales a muñeca, usamos los Criterios de Chen(6) (Tabla III) para evaluar la recuperación funcional. El aspecto motor se determina de acuerdo a la escala del Medical Research Council (MRC):(10) M0: no contracción; M1: fibrilación muscular o signos de contracción (no movimiento); M2: movimiento activo eliminando gravedad; M3: movimiento activo contra gravedad; M4: movimiento activo contra resistencia (-4: resistencia ligera, 4: resistencia moderada. 4+: resistencia fuerte); M5: recuperación completa.
Tabla III. Criterios de Chen para evaluar función en macrorreimplantes.
| Grados | Uso | RMA | Sensibilidad | M |
|---|---|---|---|---|
| I | Empleo original | ≥ 60% | Ampliamente restaurada | M4 o M5 |
| II | Trabajo compatible | ≥ 40% | Territorios mediano/cubital | M3 o M4 |
| III | Vida diaria independiente | ≥ 30% | Pobre pero útil | M3 |
| IV | Ninguna función útil |
*RMA: rango de movilidad articular respecto a extremidad no afecta. M: recuperación funcional motora.
Para la evaluación subjetiva de los resultados aplicamos a todos los pacientes el Cuestionario de Russell(11) (Tabla IV). Evaluamos los siguientes aspectos: tiempo en meses fuera de la actividad habitual (trabajo o colegio), actividades que no puede realizar tras la cirugía, si piensa que su extremidad reimplantada es mejor que una amputación o prótesis, si recomendaría este procedimiento a otros pacientes, grado de satisfacción (ninguno, poco satisfecho, satisfecho, mejor de lo esperado, no diferencia con estado previo) y si usa la mano para todas las actividades de la vida cotidiana (nada, algo, muchas veces, casi todas, todas las veces).
Tabla IV. Cuestionario de Russell (variables subjetivas).
| 1. ¿Cuánto tiempo ha estado fuera del trabajo/colegio? |
|---|
| 2. ¿Qué cosas NO puede hacer tras la cirugía? |
| 3. ¿Piensa que su extremidad es mejor que una prótesis/amputación? |
| 4. ¿Recomendaría este procedimiento a otros pacientes? |
| 5. ¿Puede usar su mano para las actividades de la vida diaria? |
| a) Nunca |
| b) Poco |
| c) Para muchas |
| d) Para casi todas |
| e) Para todas |
| 6. ¿Cuál es su satisfacción con el resultado conseguido? |
| a) No satisfecho |
| b) Poco satisfecho |
| c) Bastante satisfecho |
| d) Mejor de lo esperado |
| e) Sin diferencia respecto a cirugía |
Las variables cuantitativas se recogen como valores porcentuales o representadas por su valor medio y desviación estándar en caso de las continuas. En el caso de las variables cualitativas se presentan la moda (resultado/respuesta más frecuente) o los valores porcentuales de las diferentes categorías. Se citan, además, algunos datos no categorizables destacables. Los datos y gráficos fueron procesados y desarrollados con el programa Numbers versión 11.1®2008-2021(Apple Inc., EE.UU.).
Resultados
Utilizando la sistemática descrita en el apartado de metodología, hemos obtenido un grupo de 37 casos de reimplantes en nuestro servicio entre el 1 de enero de 2010 y el 31 de julio de 2021. De los 31 casos presentados (excluyendo los 6 casos con menos de 1 año de seguimiento), 22 son varones (70.96%) con una edad media de 42 años (42.55 ± 18.6) y un 48.39% casos secundarios a accidentes laborales. Con respecto al mecanismo (Gráfico 1), la mayoría (12 casos) fueron secundarios a cortes contusos con instrumentos tipo sierra o similar (taladro), seguidos por cortes más limpios con cuchillo, hacha o cristal (7 casos), aplastamientos (6 casos) y avulsiones incluyendo traumatismos tipo ring-finger - lesiones por anillo (5 casos) (Tabla V).
Tabla V. Reimplantes según tipo de amputación.
| Localización | Tipo | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| Distal (nivel según zonas flexoras) | 1er dedo | 2º dedo | 3er dedo | 4º dedo | 5º dedo | Múltiples | Total | ||
| Incompletas (subtipos de Biemer) | I | 1 | 1 | 1 | 3 | ||||
| II | 3 | 3 | 6 | ||||||
| III | 2 | 1 | 3 | ||||||
| IV | 1 | 1 | |||||||
| V | 2 | 4* | 6 | ||||||
| Completas | 4 | 1 | 1 | 1 | 7 | ||||
| Total | 12 | 3 | 2 | 2 | 1 | 6 | 26 | ||
| Proximal (nivel según clase de Chuang) | Incompletas | 4 | 4 | ||||||
| Completas | 1 | 1 | |||||||
| Total | 5 | 5 | |||||||
*Incluyen amputación completa de algún radio (2 casos con 1º y otro con 4º) o de otros tipos (subtipo I de 3er dedo, subtipo V de 1er dedo y III de 4º dedo)
Con respecto al nivel de amputación, solo 5 fueron casos proximales (16.13%). En los casos distales a la muñeca, el dedo más frecuentemente afectado fue el pulgar (con 12 casos como dedo único, el 38.7%), con 6 casos de lesiones a nivel de varios dígitos (incluyendo también el 1º). Las tablas V y VI resumen los casos por tipo de amputación (las incompletas en niveles I-V según explicamos previamente) y localización en función de zonas flexoras (distales) y niveles de Chuang (proximales).
Tabla VI. Reimplantes según nivel de amputación.
| Localización | Nivel | |||||||
|---|---|---|---|---|---|---|---|---|
| Distal (nivel según zonas flexoras) | 1er dedo | 2º dedo | 3er dedo | 4º dedo | 5º dedo | Múltiples | Total | |
| I | 3 | 3 | ||||||
| II | 6 | 3 | 2 | 2 | 1 | 4 | 18 | |
| III | 3 | 1 | 4 | |||||
| IV | 1 | 1 | ||||||
| V | ||||||||
| Total | 12 | 3 | 2 | 2 | 1 | 6 | 26 | |
| Proximal (nivel según clase de Chuang) | I | 1 | 1 | |||||
| II | 4 | 4 | ||||||
| III | ||||||||
| IV | ||||||||
| Total | 5 | 5 |
La media de tiempo de seguimiento hasta el momento actual (en el que se tomaron las mediciones) fue de 3 años y 1 mes (37.39 ± 24.86 meses). Reseñar que en varios pacientes el seguimiento directo estuvo a cargo de Mutuas Laborales.
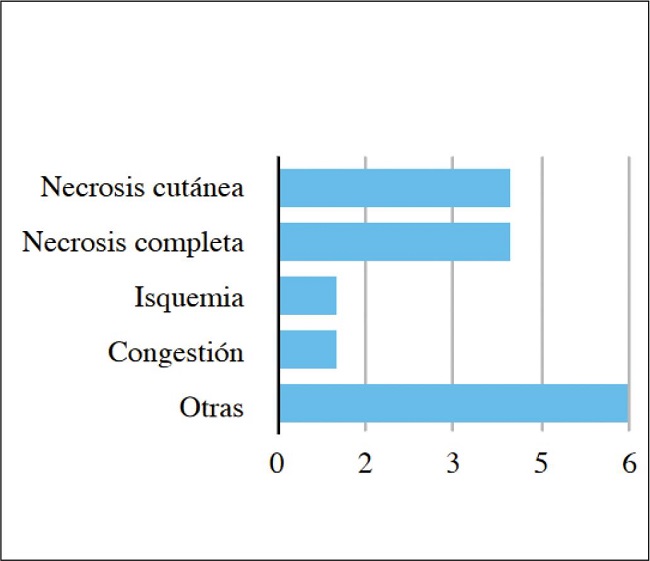
Diez pacientes culminaron con una pérdida del fragmento amputado, en 7 casos en la cirugía primaria como desestimación del reimplante o fracaso de restauración de la perfusión y otros 4 en cirugía de revisión posterior, lo que supone una tasa de supervivencia del 75%. En el Gráfico 2 mostramos las complicaciones que requirieron cirugía de revisión posterior, incluyendo la amputación en los 4 casos citados, así como el desbridamiento y cobertura (todos los casos con injertos de piel) de zonas de necrosis más superficial. Un caso requirió revisión de las suturas arteriales por isquemia, realizando salvamento con un injerto venoso y resutura nerviosa. Otro caso requirió revisión por congestión, realizando nuevas suturas venosas dorsales. Otros 5 casos requirieron cirugía de revisión para resutura de tenorrafias, tenolisis, extracción de material de osteosíntesis, corrección de retracciones cutáneas y tratamiento de retardos de consolidación ósea (1 caso que culminó en un antebrazo de un sólo hueso con un peroné osteocutáneo tras el fracaso de la síntesis inicial y otro con injerto óseo para la segunda falange de un pulgar). Otras complicaciones que no requirieron revisión quirúrgica posterior durante el seguimiento de los pacientes fueron el dolor de miembro fantasma (1 paciente), necrosis y sufrimientos cutáneos manejados de forma conservadora (5 pacientes) y movilidad/sensibilidad subóptima (presente aunque sea en mínimo grado prácticamente en todos los pacientes).
Siete pacientes declinaron la participación, aunque 2 de ellos respondieron el cuestionario de Russell de forma telemática; dispusimos de mediciones de fuerza y sensibilidad en 2 de ellos en la información recogida en la historia clínica; 7 pacientes no respondieron al reclutamiento. Disponemos de resultados funcionales de 11 pacientes reimplantados y 6 amputados. En el caso de los pacientes reimplantados, planteando el cuestionario de Russel (19 casos), todos excepto 1 recomendaban el procedimiento, preferían el reimplante a una prótesis o amputación y usaban su mano para todas o casi todas las actividades de la vida diaria. La media de tiempo fuera del trabajo fue de 13 meses y 2 semanas (13.45 ± 11 meses), frente a 5 meses y 3 semanas (5.6 ± 33.6 meses) de los pacientes finalmente amputados. Basándonos en los resultados de la Escala de Mayo Modificada, la mayoría de los casos fueron resultados aceptables, mejores en el 1er dedo en caso de lesiones múltiples y también aisladas comparativamente al resto de dedos largos. Tres casos tuvieron resultados superiores (Fig. 2). En el caso de los reimplantes proximales tuvimos 2 buenos resultados (correspondientes a lesiones en niveles I y II de Chuang). Un tercer paciente no accedió a colaborar y los otros 2 pacientes fueron amputados de forma diferida tras el fracaso de la cirugía original, siendo 1 de ellos actualmente usuario de una prótesis mioeléctrica. Puntualizar que contamos con el caso de una paciente con lesión ósea por atrapamiento en mano en zona IV que finalmente tuvo que ser amputada a nivel de tercio distal de antebrazo y que actualmente también se encuentra en periodo de prostetización
Con respecto a los 6 casos de 2021, 5 eran varones, con una media de edad global de casi 60 años (59.6 ± 24.25); 1 caso se produjo por un mecanismo avulsivo tipo ring finger - lesión por anillo (Fig. 3), siendo el resto secundarios a lesiones inciso-contusas con maquinaria de sierra. Todas las lesiones fueron distales a muñeca, 2 de ellas de dedo único (una lesión por anillo Kay IV a nivel de base de falange distal con despegamiento cutáneo dorsal de falange media y una amputación oblicua cubital zona T1 de 1er dedo) y el resto con lesiones multidigitales. En los 2 casos unidigitales el reimplante fue desestimado intraoperatoriamente, culminando en amputación de 1er y 4º dedos y cobertura con colgajos locales. En los casos con lesiones múltiples, se consiguió la supervivencia precoz de 3 de los 6 dígitos implicados (en los otros 3 dedos el reimplante fue desestimado intraoperatoriamente).
Discusión
El trabajo actual ilustra el dilema, siempre presente, cuando nos enfrentamos a lesiones mutilantes de miembro superior: reimplante frente a revisión del muñón. La mera supervivencia del fragmento reimplantado no debería anteponerse a una función mínima útil. Autores como Urbaniak, Tamai, Chen o Chuang establecieron indicaciones clásicas.(6,7,12,13) Trabajos más recientes cuestionan o perfilan estas indicaciones, incluyendo incluso conceptos como el reimplante diferido.(2,3,8) Así, de forma global, las indicaciones más aceptadas incluyen, distalmente, lesiones de múltiples dígitos, de primer dedo, población pediátrica y dedos largos en zona I (distales a la inserción del flexor superficial del dedo). El caso de las amputaciones de dedos largos en zona II es más controvertido, con autores que mantienen la indicación de reimplante obteniendo buenos resultados funcionales sin las clásicas complicaciones de adherencias tendinosas y rigideces.(2,14) En nuestra serie, encontramos 18 casos con lesiones en zona II, la mayoría a nivel de 1er dedo o con implicación de varios dígitos (6 y 4 casos respectivamente), lo que nos deja 6 casos en dedos largos, descartando o fallando el reimplante en 3 de ellos, sin datos en 1 y con resultados buenos en 2 casos. A pesar de contar con buenos resultados en algunos de los pacientes reimplantados (una niña de 5 años y una chica de 14), se trata de una tendencia similar a la clásica con mayor dificultad técnica y, de hecho, sienta una contraindicación relativa de entrada por parte de nuestro equipo en casos no contabilizados. En zonas más proximales (IV y V), los resultados son más pobres, pues suponen lesiones de estructuras esenciales en la motilidad final (musculatura intrínseca con su propiocepción asociada), compromiso de la estabilidad ósea y mecanismos más contusos. De hecho, como ya comentamos con anterioridad, contamos con el caso (Fig. 4) de una paciente en la que el muñón de amputación tuvo que ser remodelado a nivel de tercio distal de antebrazo a pesar de que el nivel original se encontrara en zona IV, al asociar lesiones nerviosas por arrancamiento más proximales y distales a múltiples niveles con deguantamiento dorsal y gran atrición muscular.
A nivel más proximal, los antebrazos con lesiones en niveles I y II de Chuang son también indicaciones más ampliamente aceptadas, con mejores resultados en comparación a amputaciones más proximales. En nuestra serie, los resultados son comparables a los de series previas: buenos en 2 casos (niveles I y II), aunque no contamos con casos más proximales.
De forma global, la supervivencia de los fragmentos reimplantados fue del 75%. Separadamente, la tasa de éxito fue mayor en los casos distales (78.95%) que en los proximales (60%). En todos los procedimientos se emplearon las técnicas quirúrgicas establecidas y consolidadas en la literatura.(2,3,8) Estas cifras son compatibles con series previas y traen a colación la variabilidad de factores que influyen en el resultado final y en la factibilidad de realización del reimplante. Así por ejemplo, destacar que el mecanismo lesional en la mayoría de nuestros casos incluye algún mecanismo contuso o con aplastamiento o arrancamiento, lo que teóricamente debería haber mermado nuestros resultados. Los cortes incisos fueron causa de lesiones sólo en 7 casos y no cuentan, de hecho, con mejores resultados, realizándose en 2 pacientes una revisión del muñón directa. A este respecto citar que existe una clara ventaja en el tiempo de recuperación cuando se opta por esta última, con un postoperatorio más sencillo y que permite una reincoporación más precoz a la vida laboral/escolar, lo que puede ser un factor importante en la toma de decisiones en casos concretos.
Con respecto a la edad de los pacientes, en nuestro caso la mayoría fueron pacientes jóvenes (la media de edad se situó en los 42 años) sin comorbilidades mayores. Sólo tuvimos 4 pacientes por encima de los 75 años: no contamos con los resultados funcionales de 2 de ellos porque declinaron participar (aunque el reimplante fue exitoso en ambos casos), con otro resultado aceptable y pobre en 1er y 3er dedos (amputación múltiple) y un cuarto paciente en el que se revisó el muñón de un pulgar. Serían apreciaciones compatibles con las de Medling y col,(1) que describen la edad avanzada como uno de los factores de mal pronóstico, entre otros. Con respecto a las comorbilidades, sólo contamos con 2 pacientes con cardiopatía previa, 4 con antecedentes hipertensivos (2 de ellos con dislipemia asociada) y 2 diabéticos, siendo por tanto variables en principio poco influyentes en nuestra serie. No pudimos analizar regladamente el tiempo de isquemia pues es difícil su estimación a partir de las anotaciones clínicas. Otros factores, como las lesiones a nivel múltiple o la afectación articular, también muestran dicha tendencia en nuestra serie. Así, en casos multidigitales, en varios dedos y con lesiones a diferentes niveles, se revisaron los muñones de forma directa. Por su parte, y en concreto más claramente a nivel del pulgar, las amputaciones en zona T2 sin compromiso interfalángico (IF) o metacarpofalángico (MCF) tienen resultados funcionales mejores (los 2 casos con mejores resultados en nuestra serie se incluyen en este supuesto). Casos con afectación articular IF o MCF tienen resultados funcionales peores, lo cual respalda, tal y como planteaba Medling y col.(1) la importancia de la integridad articular en el pronóstico funcional en este tipo de cirugías.
Continuando con este debate en relación con los factores pronósticos de éxito, el siguiente paso a realizar que quizá aporte información interesante sería un estudio emparejado con pacientes con características basales y amputaciones similares que, por razones técnicas, logísticas o por decisión del propio paciente, hubieran optado por la revisión del muñón en lugar del reimplante. Esto permitiría realizar una comparación más directa y realista de los resultados de estos procedimientos e incluso analizar su impacto económico, laboral y social. En esta línea, dentro de la serie que presentamos, 2 mujeres jóvenes con características basales similares presentaron lesiones comparables, por deguantamiento en 3er dedo, con afectación ósea en ambos casos: fractura de falange media en la paciente reimplantada y amputación de falange distal en la amputada. Las suturas arteriales fueron cruzadas en ambos casos, usando los muñones arteriales de mejor calidad remanentes, y en ambos casos se realizó una anastomosis de vena dorsal que requirió revisión en la paciente reimplantada. A nivel pronóstico, con las variables analizadas, no hay francos factores diferenciales que expliquen el desenlace diferente. En cuanto a la repercusión individual, teniendo en cuenta las variables recogidas en el cuestionario de Russel, a nivel educativo-laboral la paciente amputada estuvo fuera de la asistencia a clases durante 2 semanas más, lo que contrasta en cuanto a la satisfacción con el resultado. Como planteamos, el analizar de forma más precisa el postoperatorio y la evolución de pacientes comparables (en el contexto de emparejamiento), permitiría valorar mejor las consecuencias de optar por una u otra opción terapéutica, y con ello, la indicación.
Más allá de las mediciones objetivas, centrándonos ahora en la satisfacción y en las variables cualitativas, resulta clara la preferencia de los pacientes por los procedimientos de reimplante frente a la remodelación del muñón y su satisfacción con los mismos. A pesar de contar con reconocimiento de las propias limitaciones, incluso los resultados funcionalmente pobres tienen un alto grado de satisfacción y adaptación a una vida funcional, aunque más limitada. A destacar al respecto la importancia de los factores psicológicos y motivacionales de los pacientes. Aquellos más implicados con su rehabilitación y con más trabajo individual al respecto, son los más adaptados y satisfechos dentro de sus carencias. Sirvan de ejemplo 2 pacientes con amputaciones múltiples que han conseguido volver a tocar instrumentos musicales o hacer escalada de manera adaptada. Estos factores son también de importancia pronóstica conocida y deberían considerarse en la indicación.(1) Otra variable que acelera la reincorporación de los pacientes es la laboral o económica, ejemplificada en el menor tiempo de baja laboral de aquellos pacientes en seguimiento por sus mutuas y el relativo mejor acceso a una rehabilitación dirigida.
El estudio que presentamos tiene algunos puntos débiles. Destacar de entrada que es posible la no contabilización de pacientes con lesiones potencialmente incorporables al análisis. Esto puede deberse a fallos en la codificación o a casos en los que el reimplante fue descartado de entrada dadas las características de los fragmentos amputados o los pacientes. Así, existe una amplia preferencia entre los trabajadores manuales de nuestra población diana por el remodelado del muñón en caso de lesiones distales en zona I, con la consecuente reincorporación laboral más precoz y con una funcionalidad aceptable. Por otro lado, no todos los pacientes accedieron a colaborar con las mediciones funcionales, lo que determina el contar con menos resultados a dicho nivel, y en algunos el seguimiento fue realizado en su mayor parte fuera de nuestro servicio, por mutuas laborales, con potencial repercusión en el resultado final. Además, se trata de lesiones a veces difíciles de categorizar con heterogeneidad de mecanismos, tiempo de seguimiento y potenciales factores influyentes en el resultado y no analizados, por ejemplo, la rehabilitación postoperatoria. Por otro lado, y como aspectos positivos, hemos realizado mediciones en pacientes amputados que nos permiten plantear la diferente evolución de los procesos en función del éxito del reimplante y de los mecanismos adaptativos desarrollados por los mismos. Además, al usar una sistemática similar a la ya empleada en casos anteriores, podemos añadir consistencia a los resultados previos, que (y aunque con números menores) mantienen buenas tasas de supervivencia. Con todo ello podemos ir delimitando mejor la tendencia global de nuestros pacientes y haciendo más preciso nuestro manejo global de los mismos.
Conclusiones
Los reimplantes son procedimientos complejos que requieren una adecuada indicación además de una preparación y fluidez técnica, así como una serie de recursos, tanto humanos como materiales, de considerable entidad. Siempre debemos llevarlos a cabo con la intención de conseguir un resultado funcional y secundariamente estético superior a la revisión del muñón.
En nuestro servicio. el número de procedimientos es menor que hace unos años. No obstante, seguimos realizando más de 30 casos por década, siendo además la opción preferida por los pacientes frente a una amputación que les permite una incorporación aceptable a la vida previa, aunque en ocasiones con necesidades de readaptación importante.
Son necesarios más estudios comparativos directos y económicos para determinar el auténtico impacto de este tipo de intervenciones, no solo a nivel individual, sino también social, lo que además nos permitirá precisar mejor los criterios para llevarlos a cabo.