Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.97 no.1 Madrid ene. 2005
|
TRABAJOS ORIGINALES |
Ligadura con banda elástica de las hemorroides en una Unidad de Coloproctología.
Estudio prospectivo
J. C. Bernal, M. Enguix, J. López García, J. García Romero y R. Trullenque Peris
Servicio de Cirugía General. Hospital General Universitario. Valencia
RESUMEN
Introducción: la técnica de ligaduras con banda para hemorroides constituye hoy en día uno de los tratamientos más efectivos a nivel mundial.
Objetivos: el objetivo de nuestro estudio ha sido valorar el éxito/fracaso terapéutico de las ligaduras en hemorroides grado I-II-III, analizar sus complicaciones y plantear si todas las hemorroides sintomáticas deben ser tratadas con bandas en la primera visita.
Pacientes y método: se diseñó un estudio descriptivo prospectivo de los pacientes que acudieron a la Unidad de Coloproctología con patología hemorroidal entre septiembre de 1997 y diciembre de 2001. Se trataron a pacientes con hemorroides grado I, II y III según la clasificación del Hospital de St. Mark's. Se empleó la técnica de ligaduras descrita por
Barron.
Resultados: doscientos sesenta y un pacientes, con una edad media de 48,3 años (rango: 16-86), de los cuales 181 (99 V/82 M) han sido tratados según el método de Barron. Ochenta pacientes han sido tratados con dieta rica en fibra y agua.
La sintomatología más frecuente la constituye la rectorragia (91,16%). La anuscopia evidenció patología hemorroidal en todos los casos.
De 181 pacientes, 19,33% fueron hemorroides grado I, 51,93% grado II y 29,83% grado III. Se efectuaron 287 sesiones de ligaduras, siendo la media de 2,45 ligaduras por paciente y 1,5 ligaduras por sesión. Un 32% de pacientes tuvieron dolor tras la ligadura. Se operó a un 13,81% por persistencia de rectorragias y de prolapso hemorroidal.
Conclusiones: las hemorroides sintomáticas grado I y II de corta evolución deben ser tratadas inicialmente con dieta rica en agua y fibra.
La técnica de Barron resulta una terapéutica eficaz para tratar las hemorroides grado 1, 2 y en el 74% de éxito en los casos grado 3.
Palabras clave: Ligadura hemorroidal. Enfermedad hemorroidal. Rectorragias. Banda elástica.
INTRODUCCIÓN
La patología hemorroidal puede ser considerada la enfermedad más frecuente de la región anal, con una elevada prevalencia (alrededor de un 50% de consultas en una unidad de coloproctología) y un pico de incidencia entre los 45 y 65 años, siendo más frecuente en varones (1). Es la patología anorrectal más frecuente en atención primaria siendo a su vez la causa más frecuente de hematoquecia (2).
Existen múltiples tratamientos: médico, instrumental (banda elástica, esclerosis, fotocoagulación con infrarrojos), llegando a la indicación quirúrgica en sus distintas variantes (Milligan-Morgan, técnica de Longo, etc.) en un 10% de los casos (3).
De todos ellos la ligadura con banda elástica es el procedimiento más extendido en la actualidad, ofrece la posibilidad de resolución de la patología hemorroidal sin necesidad de hospitalización ni anestesia, y con una incidencia de complicaciones menor a la cirugía convencional (4). En nuestro servicio existe experiencia previa con esta modalidad de tratamiento (5), pero en el presente trabajo hemos querido dar un enfoque distinto valorando no sólo la importancia del diagnóstico y tratamiento de las hemorroides, sino también la repuesta al tratamiento a largo plazo. Los objetivos del estudio son los siguientes: a) determinar la utilidad de seguir un protocolo en el tratamiento de las hemorragia hemorroidal en una unidad de proctología; b) valorar el éxito/fracaso terapéutico de las ligaduras en hemorroides grado I-II-III; y c) análisis de las complicaciones de las ligaduras. Además, quisimos dar respuesta a las siguientes cuestiones: a) ¿deben tratarse todas las hemorroides con bandas en la primera visita, sobre todo las de grado I y II?; y b) ¿deben se tratadas las hemorroides de grado III con ligaduras?
MATERIAL Y MÉTODOS
Se diseñó un estudio descriptivo prospectivo. El ámbito del estudio es la Unidad de Coloproctología del Consorcio Hospital General Universitario de Valencia que da cobertura al área de salud 08 que cuenta con 326.667 habitantes, dependiendo de él 15 zonas básicas de salud.
Se incluyó, de forma consecutiva, a los pacientes que acudieron a la Unidad de Coloproctología para tratamiento de patología hemorroidal entre septiembre de 1997 y diciembre de 2001. Los criterios de exclusión fueron: pacientes con patología hemorroidal grado IV al no ser considerados susceptibles de tratamiento con ligaduras, pacientes inmunodeprimidos, sobre todo VIH positivos.
Se confeccionó una hoja de recogida de datos ad hoc en la que figuraban: edad, sexo, datos relacionados con operaciones y patología anorrectal previa, hábito intestinal y uso de laxantes. Se incluyeron datos clínicos como: valoración de la clínica previa y actual de rectorragias, historia breve de rectorragias considerando como tal a un periodo inferior a 6 meses, episodios de rectorragia aislados, proctalgia, mucorragia, tenesmo, prurito/escozor, grados de hemorroides (I-II-III) y complicaciones postligadura. Las exploraciones comprenden la inspección visual, tacto rectal y anuscopia a todos los pacientes. La colonoscopia se indicó en personas mayores de 40 años. En los menores de 40 años se realizó la colonoscopia si existía historia familiar de neoplasia colorrectal. Aquellos pacientes que rechazaron la colonoscopia, se les realizó una rectoscopia en la consulta de cirugía y se completó el estudio colónico con un enema opaco.
A todos los pacientes se les indicó un lavado rectal con enema 1-2 horas antes del tratamiento con el objetivo de no defecar dentro de las primeras 24 horas y así evitar la expulsión de las ligaduras como se constató en otra serie anterior de 51 pacientes tratados en el hospital (datos no publicados).
No se emplearon antibióticos excepto en pacientes con valvulopatía coronaria o hepatopatía crónica.
La ligadura con banda elástica se realizó con un proctoscopio de Heine de 20 mm de diámetro. El ligador es el modelo de McGivney con posibilidad de rotación del mango. El nódulo hemorroidal se sujeta con una pinza de tracción acodada de McGivney. El paciente se coloca en posición lateral izquierda. La ligadura se coloca por encima de la línea pectínea (aproximadamente 1 cm) según la técnica de Barron. Se colocan siempre dos bandas elásticas de caucho negro por nódulo. El tratamiento postligadura consiste en una analgesia estándar tipo pirazolonas ampollas (una cada ocho horas y durante las primeras 48 horas) o paracetamol 500 mg en caso de alergia a las pirazolonas. En los pacientes que presentaron dolor intenso se asociaron Aine con protector gástrico.
Las revisiones se realizaron al mes, a los seis meses, año y después anualmente mediante encuesta telefónica. Las ligaduras sucesivas se colocaron al mes de la primera ligadura, si el paciente persistía con síntomas.
Hemos seguido los criterios de clasificación de las hemorroides del Hospital de St. Mark's.
Para la descripción de los sujetos estudiados y la comparabilidad de los grupos se realizó un análisis descriptivo de la muestra proporcionando la distribución de frecuencias de las variables cualitativas; las variables cuantitativas se analizaron mediante las medidas de centralización (mediana) y de dispersión (rango). El análisis de los datos fue realizado con el programa estadístico SPSS para Windows (SPSS Iberica, Madrid, España).
RESULTADOS
Se han tratado a 261 pacientes con patología hemorroidal, con una edad media de 48,3 años (rango: 16-86), de los cuales 181 (99 V/82 M) han sido tratados con ligadura con banda elástica según el método de Barron. Ochenta pacientes han sido tratados con dieta rica en fibra y agua.
De los 181 casos que fueron tratados con técnica de Barron, se encontraron 153 casos con clínica de varios años de evolución (84,53%) y 20 casos con operaciones anorrectales previas. La sintomatología más frecuente la constituye la rectorragia (91,16 %), seguida por la proctalgia (39,2%) y el prurito (53,59 %), otros síntomas quedan reflejados en la tabla I.
Dentro de la patología asociada destacan 2 casos de colitis ulcerosas no conocidas (proctitis). En 7 casos se evidenció la existencia de fisura anal, 2 casos de condilomas acuminados, 1 caso de fístula perianal, en otro se asoció un pólipo anal.
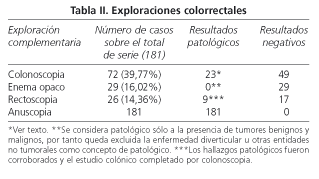
En 72 casos se practicó colonoscopia, realizándose 67 de las mismas en pacientes mayores de 40 y 5 en menores de 40 años (rango de edad entre 32 y 78 años), en los menores de 40 años por antecedentes familiares de neoplasia colorrectal. Se evidenciaron pólipos intestinales en 18 pacientes, 1 caso con un adenocarcinoma, 2 casos de colitis ulcerosa y 2 de colitis crónica inespecífica (Tablas II y III).
El enema opaco se realizó en 29 pacientes siendo normales en todos ellos y la rectoscopia en 26 casos siendo patológica en 9
(Tabla II). La anuscopia evidenció patología hemorroidal en todos los casos. De 181 pacientes, 32 fueron hemorroides grado I (19,33%), 95 hemorroides grado II (51,93%) y 54 de grado III (29,83%). Se efectuaron 287 sesiones de ligaduras, con un total de 445, siendo la media de 2,45 (445/181) ligaduras por paciente y 1,5 ligaduras por sesión. El 32% de pacientes tuvieron dolor o tenesmo tras la ligadura, el 5% rectorragias y el 1% tenesmo vesical
(Tabla IV).
Se operaron a 25 pacientes de los 181 (13,81%) por persistencia de rectorragias y de prolapso
(Tabla V). En 2 de los 35 pacientes con hemorroides de grado I, la cirugía fue indicada por persistencia de las rectorragias, en 9 de los 92 pacientes con hemorroides de grado II la indicación fue la hemorragia rectal y el prolapso y en los restantes 14 casos por hemorroides de grado III
(Tabla V).
Los pacientes con historial reciente de rectorragias (menos de seis meses) [80/261 pacientes (30,65%): 44 con hemorroides grado I, 36 con hemorroides grado II] recibieron tratamiento con dieta rica en fibra y agua permaneciendo asintomáticos.
El seguimiento al año fue del 100%, no así a partir del segundo año que no pasó del 6% de los enfermos (dejaron de acudir a la revisión) y obligó a completar el mismo mediante encuesta telefónica, lográndose recuperar al 85% de los pacientes del estudio. La revisión a los cinco años fue posible en un 67% de los casos. El porcentaje restante de fallos se atribuye a imposibilidad de localización.
DISCUSIÓN
Las causas de la enfermedad hemorroidal son desconocidas. El estreñimiento, con alteraciones del hábito intestinal ha sido implicado de forma habitual, aunque no existe plena evidencia que apoye esto. De hecho en la presente serie sólo está en un 27,62% de los pacientes.
La clasificación de las hemorroides es útil para el asesoramiento terapéutico, pero no hay que olvidar que el grado de prolapso puede variar en el tiempo. Pensamos por ello que la mayor dificultad estriba en diferenciar sobre todo las hemorroides grado II y grado III, siendo difícil que coincidan dos exploradores con la misma gradación hemorroidal en un paciente en diferentes momentos de la evolución de su patología hemorroidal. Esto podría justificar en cierto modo el fracaso terapéutico en pacientes con hemorroides grado II (el prolapso se reduce espontáneamente) que pasan a ser hemorroides grado III (el prolapso sólo se reduce manualmente), e incluso en algunos casos de hemorroides grado III que pasan a ser hemorroides grado IV (el/los nódulos prolapsados no se reducen).
Quizá por ello, debería optarse más por la clasificación de Nicholls y Glass (6). En esta clasificación se indica claramente que el factor prolapso sería el determinante a la hora de tratar las hemorroides con ligaduras, quedando los grados I y II para tratamiento médico.
El diagnóstico de la patología hemorroidal se efectúa con la anuscopia que permite la confirmación en el 100% de los casos. Es importante la propagación del uso de la anuscopia y recto-sigmoidoscopia en el diagnóstico etiológico del sangrado. La realización de colonoscopia en mayores de 40 años podría justificarse por el hallazgo de un 32,65% de las exploraciones que evidenciaron la presencia de pólipos intestinales u otras afecciones. Por tanto, toda sintomatología rectal debe ser estudiada de una forma protocolizada y en la cual al menos debe hacerse una anuscopia como mínimo, prosiguiendo las exploraciones en los siguientes casos: a) pacientes mayores de 40 años; b) siempre que las hemorroides no parezcan el origen del sangrado; y c) cuando persista la proctorragia después de la ligadura de las hemorroides.
La anuscopia proporciona información complementaria en adultos de edad media con sangrado rectal (7), hecho importante a tener en cuenta dado que la manifestación más frecuente de los tumores anales es esta (8). Las hemorroides grado I y II con historia breve de rectorragias deben ser tratadas inicialmente con dieta rica en fibra y agua (9,10).
De ello se deduce que el primer escalón en las hemorroides sintomáticas de bajo grado es el tratamiento médico: adecuada higiene local, dieta correcta, regulación del hábito gastrointestinal (11,12). No obstante, cuando fracasa el tratamiento médico en las hemorroides grado I y II, se debe proponer el tratamiento con ligadura u otra alternativa (1). La aceptación del tratamiento con ligaduras en la primera visita debe ser por decisión del paciente y previo consentimiento informado (13).
La técnica de Barron resulta una terapéutica eficaz para tratar las hemorroides grado III con un éxito del 74,07% en nuestra serie. La ligadura con banda elástica es una técnica fácil y segura en el tratamiento de las hemorroides sintomáticas grado I, II y III. Nuestros resultados son similares a datos extraídos de literatura publicada donde se observan series en las que el éxito con ligadura con banda elástica oscila entre el 70 y 80% (14). En un metanálisis comparando diferentes tratamientos de las hemorroides, es la ligadura con banda la primera línea de opción terapéutica no quirúrgica para las hemorroides grado I a III, por delante de la escleroterapia e infrarrojos (14). La ligadura con banda elástica es una técnica segura en pacientes con cirrosis e hipertensión portal (15), así como en pacientes sometidos a tratamiento con anticoagulantes, previa reversión y control del índice de Quick. El fracaso terapéutico de la ligadura con banda en las hemorroides grado III hace necesaria la cirugía en un pequeño porcentaje de casos justificada la mayoría de las veces por la persistencia del prolapso y el sangrado.
Cerca de un 10% de los enfermos sufren recurrencia de los síntomas tras unos años del tratamiento inicial (16), hasta un 40% de fracasos al año en las hemorroides grado III (17). Las complicaciones postligadura que se presentan con mayor frecuencia son el dolor/tenesmo rectal y la rectorragia leve. Las complicaciones graves son poco frecuentes: sangrado "importante" (requiere transfusión sanguínea), sepsis perineal, retención urinaria (18). El dolor/tenesmo postligadura aparece en una cifra no despreciable del 32% de los pacientes tratados con esta técnica similar a la de otros autores nacionales (1). Otros autores obtienen unos porcentajes más altos con un 84% de dolor en el primer día, un 18% de dolor moderado a severo, un 60% global de dolor en las primeras 48 horas y un 14% de dolor moderado a severo (13). La hemorragia es una complicación que se presenta más frecuentemente entre el 5º y 10º día postligadura. Las inyecciones de bupivacaína pueden ser útiles para reducir el dolor postligadura (19), así como la premedicación con dextrometorfano que también disminuye el dolor postligadura (20), aunque nosotros no lo hemos empleado. Lo importante es dejar un margen de seguridad, haciendo la ligadura alta, al menos un centímetro por encima de la línea pectínea, lo que disminuye las molestias si bien aumenta los fracasos en hemorroides grado 3.
Como conclusiones nos gustaría resaltar que: a) las ligaduras con bandas elásticas constituyen un tratamiento efectivo para las hemorroides grado I y II; b) constituyen un tratamiento efectivo en el 74% de las hemorroides grado III y por tanto deben considerarse como primera línea de tratamiento; c) el dolor/tenesmo rectal aparece en un 32% de los casos tratados con ligaduras, pero disminuye si nos limitamos a una ligadura por sesión; y d) los pacientes con historia corta de rectorragias deben ser tratados inicialmente con dieta rica en fibra y agua.
AGRADECIMIENTOS
A la Dra. Inocencia Martínez Mir por la revisión del manuscrito y su enfoque estadístico. Técnico Superior de Investigación del Consorcio Hospital General Universitario de Valencia.
BIBLIOGRAFÍA
1. Linares Santiago E, Gómez Parra M, Mendoza FJ, Pellicer FJ. Eficacia del tratamiento hemorroidal mediante ligadura con banda elástica y la fotocoagulación infrarroja. Rev Esp Enferm Dig 2001; 93: 238-42. [ Links ]
2. Hussain JN. Hemorrhoids. Prim Care 1999; 26: 25-51. [ Links ]
3. Enciclopedia Médico-Quirúrgica 1987; 2: 40-685. [ Links ]
4. Pezzullo A, Palladino E. Rubber Band Ligation of hemorrhoids. Five years follow-up. Min Chir 2000; 21: 253-6. [ Links ]
5. Trullenque Peris R, García Moncó P, Fernández Tena JM, Bolufer Cano JM, García Vilanova A, Cano Ivorra J. Tratamiento de las hemorroides con ligadura elástica. Rev Quir Esp 1988; 1: 38-41. [ Links ]
6. Nicholls RJ, Glass RE. In: Coloproctology: diagnosis and outpatient management. Berlin: Spring Verlag, 1985. p. 84. [ Links ]
7. Korkis AM, Mc Dougall CJ. Rectal bleeding in patients less than 50 years of age. Dig Dis Sci 1995; 40: 1520-3. [ Links ]
8. Janicke DM, Pundt MR. Anal disorders. Emerg Med Clin North Am 1996; 14: 757-88. [ Links ]
9. Moessgaard F, Nielson Ml, Hansen JB, et al. High fiber diet reduces bleeding and pain in patients with hemorrhoids. Dis Colon Rectum 1982; 25: 454-6. [ Links ]
10. Pérez Miranda M, Gómez Cedenilla A, Loen Colombo T, Pajares J, Male-Jiménez J. Effects of fiber supplements on internal bleeding haemorrhoids. Hepatogastroenterology 1996; 43: 1504-7. [ Links ]
11. Gricar JA, Goodwin SA, Care DG. Hemorrhoids. Manag Care Interface 1998; 11: 50-2. [ Links ]
12. Battochio F, Giacchetto F. Conservative therapy of hemorrhoids. Ann Ital Chir 1995; 66: 761-7. [ Links ]
13. Hardwick RH, Durdey P. Should rubber band ligation hemorrhoids be performed at the initial outpatient visit? Surg Clin North Am 1992; 72: 665-79. [ Links ]
14. Mac Rae HM, McLeod RS. Comparison of hemorrhoidal treatments: a meta-analysis. Can J Surg 1997; 40: 14-7. [ Links ]
15. Pissiotis CA, Komborozos VA, Skrekas GJ. Rubber band ligation of symptomatic internal haemorrhoids: results of 500 cases Dig Surg 2000; 17: 71-6. [ Links ]
16. Konings M, Debets JM, Beaten CG. Rubber band ligation of hemorrhoids. Symptoms almost gone after 6 weeks. Ned Tijdschr Geneeskd 1999; 143: 1841-2. [ Links ]
17. Yárnoz C, Ortiz H. Estado actual del tratamiento de las hemorroides. Cirugía Andaluza 1997; 4: 342-4. [ Links ]
18. Spallanzani A, Richi E, Carriero A, Fundaro S. Rubber band ligation. Our experience. Minerva Chir 1997; 52: 1017-51. [ Links ]
19. Hooker GD, Plewes EA, Rajgopal C, Taylor BM. Local injection of bupivacaine after rubber band ligation of hemorrhoids: prospective and randomised study. Dis Colon Rectum 1999; 42: 174-9. [ Links ]
20. Liu St, Wu CT, Yeh Cc, Ho St. Premedication with dextrometorfan provides posthemorrhoidectomy pain. Dis Colon Rectum 2000; 43: 507-10. [ Links ]











 texto en
texto en