My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.97 n.4 Madrid Apr. 2005
| TRABAJOS ORIGINALES |
Evaluación clínica de las hepatitis producidas por fármacos
L. Martí, J. A. del Olmo, J. Tosca, E. Ornia, M. L. García-Torres, M. A. Serra, F. Rodríguez, P. Lluch, A. Escudero y J. M. Rodrigo
Servicio de Hepatología. Hospital Clínico Universitario. Departamento de Medicina. Universidad de Valencia. Valencia
RESUMEN
Objetivo: conocer las características epidemiológicas, manifestaciones clínicas y la evolución de las hepatitis producidas por fármacos en los últimos 22 años.
Diseño experimental y pacientes: estudio observacional, retrospectivo entre 1982 y 1993 y prospectivo entre 1994 y 2003, donde incluimos todos los pacientes atendidos en nuestro Servicio que fueron diagnosticados de hepatitis por fármacos. Analizamos los factores epidemiológicos -edad, sexo, número de casos por año, ingresos hospitalarios-, clínicos -antecedentes de enfermedad hepática, manifestaciones clínicas-, analíticas y evolutivos -evolución a curación o cronicidad.
Resultados: diagnosticamos un total de 61 pacientes con hepatitis por fármacos, 26 hombres y 35 mujeres, con edad media 52.4 ± 17 años y edades superiores a los 40 años en el 72,2%. Se produjo ingreso hospitalario en el 43% de los casos. En la mayoría de los pacientes (87%) existían dos o más fármacos siendo los antiinflamatorios no esteroideos, neurofármacos y antituberculosos, los que con más frecuencia encontramos implicados en la aparición de la enfermedad hepática. La evolución a curación se produce en el 94% de los casos.
Conclusiones: las hepatitis por fármacos se presentan más frecuentemente en edades superiores a los 40 años (72%) y en mujeres (57%), siendo los fármacos más frecuentemente implicados los antiinflamatorios (45 casos), neurofármacos (26 casos) y antituberculosos (19 casos). La mayoría de los casos evolucionó a la curación.
Palabras clave: Hepatitis agudas. Fármacos. Epidemiología. Evolución. Características clínicas.
INTRODUCCIÓN
La lesión hepática tras una reacción adversa a medicamentos es una complicación potencial de cada fármaco nuevo que se prescribe, ya que el hígado es el órgano central del metabolismo de sustancias extrañas al organismo. La mayoría de los fármacos son metabolizados sin causar daño hepático, pero nuevas reacciones adversas ocurren cada año, y, aunque se han descrito especialmente formas graves (1) y se establecen informes voluntarios de farmacovigilancia, no se evalúan las reacciones adversas a fármacos en la población general y en especial las que causan daño hepático (2-4). Por este motivo hemos realizado un estudio que tiene por objetivo conocer los casos de hepatitis originadas por medicamentos que se han diagnosticado en nuestro Servicio en los últimos 22 años y analizar las características epidemiológicas, fármacos a los que se atribuye el desarrollo de la enfermedad y las manifestaciones clínicas y evolutivas.
PACIENTES Y MÉTODO
Este estudio comprende todos los pacientes atendidos durante 22 años (1982-2003) tras un protocolo que se estableció en 1994 por lo que los casos recogidos antes de 1994 lo fueron de forma retrospectiva y, a partir de este año de forma prospectiva. Los casos recogidos se obtuvieron tras revisión de todas las epicrisis de los pacientes ingresados y los diagnósticos de los pacientes atendidos en consultas externas. Los parámetros incluidos en el protocolo de recogida de casos se muestran en la tabla I y se obtuvieron tras revisión detallada de las historias clínicas. En todos los casos cumplimentamos los datos epidemiológicos y clínicos mientras que la evolución del proceso no se pudo realizar en 4 pacientes.
De acuerdo con la propuesta del "International Consensus Meeting", el daño hepático agudo se ha definido como un incremento de los niveles séricos de alaninamino transferasa (ALT) o bilirrubina conjugada mayor o igual a 2 veces el límite superior de la normalidad, o la combinación del incremento de aspartatoamino transferasa (AST) y bilirrubina total con tal que una de ellas sea superior a 2 veces el límite superior de la normalidad. En este estudio no incluimos los incrementos aislados de gamma-glutamil transpeptidasa (GGT).
Para el diagnóstico de la etiología medicamentosa descartamos las causas víricas (virus A, B, delta, C -en los casos posteriores a 1990 y NoA-NoB en fechas anteriores- y mononucleosis), autoinmunes y metabólicas (alteraciones del hierro y cobre y déficit de alfa1antitripsina). Así mismo en este estudio se excluyeron los pacientes con edad inferior a 15 años, y los que presentaran insuficiencia cardiaca congestiva descompensada, sepsis, ingesta de alcohol habitual superior a 60 g/día y procesos que ocasionaran alteración de vías biliares. En este estudio no se incluyen las alteraciones hepáticas atribuidas a hierbas medicinales.
Los parámetros obtenidos se introdujeron en una base de datos de SPSS para Windows, aplicándose F de Anova comparativos de variables cuantitativas.
RESULTADOS
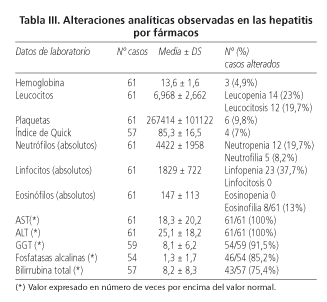
Durante los 22 años de seguimiento (1982-2003) recogimos 61 pacientes con el diagnóstico de hepatitis por fármacos. La edad media de estos enfermos era de 52,4 ± 17 años. De ellos, 26 eran hombres (54,8 ± 15,4) y 35 mujeres (51,6 ± 18,3) y no existían diferencias respecto a la edad en ambos grupos (F = 0,18, p = 0,669). La mayoría de los pacientes (72,2%) tenían más de 40 años al inicio del proceso. El número de casos por año se muestra en la figura 1. Las manifestaciones clínicas y alteraciones analíticas se muestran en las tablas II y III destacando la existencia de ictericia, astenia y coluria en la mitad de los casos. Un incremento de los eosinófilos sólo se detectó en 8 (13%) de los pacientes. En 11 pacientes (18%) no existían manifestaciones clínicas y el diagnóstico se estableció por las alteraciones analíticas detectadas en el seguimiento de la enfermedad que había motivado la administración de los fármacos.
Los medicamentos potencialmente causantes de la hepatitis aguda en todos los pacientes se muestran en la tabla IV. Entre los 61 pacientes estudiados, sólo 8 casos estaban tomando uno de los fármacos, en 32 casos se administraban 2 ó 3 fármacos y más de 3 fármacos lo consumían 21 pacientes. Los grupos farmacológicos que con más frecuencia estaban implicados en la producción de hepatotoxicidad fueron los antiinflamatorios no esteroideos (24,7%), los antibióticos (18,1%), los neurofármacos (14,3%) y los utilizados en los sistemas cardiovascular (10,4%) y endocrino (8,8%).
De los 61 pacientes incluidos en el estudio, se pudo realizar seguimiento evolutivo en 57, de los cuales, 8 presentaban antecedentes de padecer una enfermedad hepática crónica de diversa etiología -4 por virus C de la hepatitis, 3 por alcoholismo crónico y 1 por virus B de la hepatitis-. De los 49 pacientes restantes, 46 (94%) normalizaron las manifestaciones clínicas y las alteraciones analíticas antes de transcurridos 12 meses. Los otros 3 pacientes continuaron presentando elevaciones de las transaminasas y/o fosfatasa alcalina y/o GGT tras un año desde el comienzo de la enfermedad. El estudio histológico realizado a estos pacientes -a los 18, 20 y 24 meses- mostró alteraciones propias de hepatopatía por tóxicos.
DISCUSIÓN
En nuestro estudio realizamos una evaluación epidemiológica, clínica y evolutiva de todos los casos de hepatitis por fármacos que hemos diagnosticado en nuestro Servicio entre 1982 y 2003 tras un protocolo que se estableció en 1994. Para el diagnóstico se requirió la presencia de medicamentos potencialmente hepatotóxicos así como la ausencia de otras etiologías tal como se detalla en el capítulo de material y métodos. A pesar de ello, en los pacientes atendidos con anterioridad a 1990, la ausencia de una prueba para detectar las hepatitis por virus C hizo que excluyésemos a aquellos pacientes que presentaran durante los meses anteriores al diagnóstico de la enfermedad hepática, antecedentes de transfusiones de sangre, adicción a drogas por vía intravenosa o intervenciones quirúrgicas. Estos pacientes fueron diagnosticados de hepatitis NoA-NoB. Así mismo, el extenso periodo que comprende la recogida de casos y la metodología aplicada hace que debamos reconocer la posibilidad de un sesgo de selección y que la información sobre exposiciones a fármacos haya sido incompleta.
Al analizar la frecuencia del diagnóstico de hepatitis por fármacos entre los años 1982 y 2003, encontramos un claro aumento a lo largo de los últimos años (Fig. 1), lo cual puede estar influenciado por diversos acontecimientos, tales como el incremento en la realización de pruebas analíticas que pueden detectar la enfermedad, incremento del consumo de fármacos o ambos. Estos hechos vienen sustentados porque en nuestra serie, el 18% de los pacientes se encontraban asintomáticos y el diagnóstico se realizó por los controles analíticos a pacientes que presentaban otras enfermedades y tomaban medicamentos potencialmente hepatotóxicos. Además debemos señalar que cada vez son más habituales las recomendaciones sobre hepatotoxicidad en diversas especialidades médicas que utilizan medicamentos hepatotóxicos -oncología (5), neumología con antituberculosos (6,7) y endocrinología e infecciones intestinales (8,9)-, lo cual puede obviar en muchos casos la consulta al hepatólogo. Todo ello explicaría también las diferencias observadas en nuestro estudio comparativamente con los referidos por Sgro C y cols. (10), puesto que en su estudio sólo se incluyen pacientes sintomáticos.
Debemos también aclarar que la ausencia de fallecimientos en nuestra serie, a diferencia de las observadas por otros autores (11,12) se debe a que nosotros hemos incluido a los pacientes atendidos en nuestro Servicio y que en nuestro hospital los pacientes con insuficiencia hepática aguda grave son atendidos directamente en la Unidad de Cuidados Intensivos o bien remitidos al hospital de referencia para su inclusión en el programa de trasplante hepático.
Los pacientes con hepatitis por fármacos presentan diversas características que los diferencia de los pacientes con otros tipos de hepatitis, tales como la edad, la mayor frecuencia en mujeres sobre todo a partir de los 50 años y la ingesta de varios fármacos, todo lo cual está en la línea de lo observado en otros estudios (13,14). Con respecto al tipo de fármaco, debemos destacar que, en la actualidad vienen desplazándose los fármacos que entre los años 1960 y 1980 se referían como los que con más frecuencia producían hepatotoxicidad -clorpromacina y halotano principalmente (15)- por analgésicos de tipo antiinflamatorios no esteroideos, antibióticos y otros, tal como se observa en la tabla IV.
En nuestra serie destacamos también el escaso número de pacientes (3%) que presentaban manifestaciones cutáneas de hipersensibilidad (rash cutáneo), cifras inferiores al 20% que refieren Lucena y cols. (16). Sin embargo, sí observamos en el 13% de los casos la existencia de una cifra elevada de eosinófilos en sangre periférica. Así mismo, entre las consideraciones clínicas, debemos señalar que casi la mitad de los pacientes presentaron ictericia y coluria mientras que 3 de cada 4 pacientes mostraron valores de bilirrubina total superiores a la normalidad. Las determinaciones analíticas muestran en la mayoría de los casos elevaciones de transaminasas y bilirrubina y discreto aumento de fosfatasas alcalinas y GGT, similar a lo observado por Contreras y cols. (17).
El proceso evolutivo nos ha permitido determinar que la mayoría de los pacientes evolucionaban a la curación antes de transcurrido el año del diagnóstico y tras la retirada de la medicación. Sólo 3 pacientes con hepatitis por fármacos, que no presentaban antecedentes de enfermedad hepática, mostraron alteraciones analíticas de persistencia de enfermedad hepática y aunque 2 de ellos tenían también otros procesos -obesidad y diabetes-, no presentaban alteraciones analíticas hepáticas previas al episodio de hepatitis medicamentosa, lo cual, unido a las alteraciones observadas en la histología hepática, nos induce a establecer el diagnóstico de cronificación de su hepatitis por fármacos. Los 3 pacientes tomaban más de 2 fármacos, combinaciones de analgésicos y/o ansiolíticos y/o antidepresivos y/o antidiabéticos orales y/o antibióticos.
En nuestro estudio sobre hepatitis inducidas por fármacos realizado con los casos recogidos entre 1982 y 2003, observamos que existe un incremento de este tipo de hepatitis en los últimos años comparativamente con la década de los ochenta. Las hepatitis por fármacos se presentan sobre todo en edades superiores a los 40 años (72%), en pacientes que ingieran 2 o más medicamentos, y con más frecuencia en mujeres (57%). Así mismo la mayoría de los pacientes regresan a la normalización clínica y analítica tras la retirada de los medicamentos a los que se atribuye la toxicidad hepática.
BIBLIOGRAFÍA
1. Lee WM. Drug-Induced Hepatotoxicity. N Engl J Med 2003; 349: 474-85. [ Links ]
2. Bissell D, Gores GJ, Laskin DL, Hoofnagle JH. Drug-Induced liver injury: Mechanisms and test systems. Hepatology 2001; 33: 1009-13. [ Links ]
3. Teschke R. Drug-induced liver diseases. Z Gastroenterol 2002; 40: 305-26. [ Links ]
4. Sachs B, Haider S, Balaraman R, Shahab N, Perri MC. Hepatotoxicity of chemotherapy. Expert Opin Drug Saf 2002; 1: 339-53. [ Links ]
5. Center for Disease Control and Prevention (CDC). Update: adverse event data and revised American Thoracic Society/CDC recommendations against the use of rifampin and pyrazinamide for treatment of latent tuberculosis infection. United States 2003. Morb Mortal Wkly Rep 2003; 52: 735-9. [ Links ]
6. Chan KA, Truman A, Gurwitz JH, Hurley JS, Martinson B, Platt R, et al. A cohort study of the incidence of serious acute liver injury in diabetic patients treated with hypoblycemic agents. Arch Intern Med 2003; 24: 728-34. [ Links ]
7. Sgro C, Clinard F, Ouazir K, Chanay H, Allard C, Guilleminet C, et al. Incidence of drug-induced hepatic injuries: A French population-based study. Hepatology 2002; 36 (2): 451-5. [ Links ]
8. Ibáñez L, Pérez E, Vidal X, Laporte JR. Prospective surveillance of acute serious liver disease unrelated to infectious, obstructive, or metabolic diseases: epidemiological and clinical features, and exposure to drugs. J Hepatol 2002; 37: 592-600. [ Links ]
9. Larrey D. Drug-induced liver diseases. J Hepatol 2000; 32 (Supl. 1): 77-88. [ Links ]
10. Schencker S, Martin RR, Hoyumpa M. Antecedent liver disease and drug toxicity. J Hepatol 1999; 31: 1098-105. [ Links ]
11. Tegeder I, Levy M, Muth-selbach U, Oelkers R, Neumann F, Dormann H, et al. Retrospective analysis of the frequency and recognition of adverse drug reactions by means of automatically recorded laboratory signals. Br J Clin Pharmacol 1999; 47: 557-64. [ Links ]
12. Bagheri H, Michel F, Lapeyre-Mestre M, Lagier E, Cambus JP, Valdiguié P, et al. Detection and incidence of drug-induced lever injuries in hospital: a prospective analysis from laboratory signals. Br J Clin Pharmacol 2000; 50: 479-84. [ Links ]
13. Arndt, Hawkins D, Anderson JR, Breitfeld P, Womer R, Meyer W. Age is a risk factor for chemotherapy-induced hepatopathy with vincristine, dactinomycin and cyclophosphamide. J Clin Oncol 2004; 22: 1894-901. [ Links ]
14. Friis H, Andreasen PB. Drug-induced hepatic injury: an analysis of 1100 cases reported to the Danish Committee on Adverse Drug Reactions between 1978 and 1987. J Intern Med 1992; 232: 133-8. [ Links ]
15. Hartleb M, Biernat L, Kochel A. Drug-induced liver damage: a three year study of patients for une gastroenterological department. Med Sci Monit 2002; 8: CR292-6. [ Links ]
16. Lucena MI, Camargo R, Andrade RJ, Pérez-Sánchez CJ, Sánchez de la Cuesta F. Comparison of two clinical scales for causality assessment in hepatotoxicity. Hepatology 2001; 33: 123-30. [ Links ]
17. Contreras J, Poniachik J, Planzer M, Lazarte R, Smok G, Oksenberg R, et al. Drug induced liver disease: clinical and pathological pattern in 33 cases. Rev Med Clin 2003; 131: 1128-34. [ Links ]











 text in
text in