My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.98 n.1 Madrid Jan. 2006
TRABAJOS ORIGINALES
Administración controlada de propofol por el endoscopista: un método efectivo
y seguro de sedación en endoscopia
S. Sáenz-López, S. Rodríguez-Muñoz, D. Rodríguez-Alcalde, A. Franco, J. C. Marín, J. de la Cruz1 y J. A. Solís Herruzo
Servicio de Medicina de Aparato Digestivo. 1Servicio de Epidemiología. Hospital 12 de octubre. Madrid
RESUMEN
Objetivos: el propofol es un agente hipnótico de acción rápida utilizado de forma cada vez más frecuente en la endoscopia digestiva. Existen controversias sobre su utilización por no anestesistas, dado su potencial efecto cardiodepresor. Este estudio describe nuestra experiencia en cuanto a efectividad y seguridad del propofol, administrado por el endoscopista y su enfermera, en la endoscopia digestiva.
Métodos: en este estudio prospectivo, se incluyeron un total de 102 endoscopias (60 colonoscopias y 42 gastroscopias) realizadas bajo sedación con propofol. En 27 (26,47%) endoscopias se empleó sólo propofol y en 75 endoscopias (73,53%) se asoció midazolam y/o meperidina. Se realizaron 76 (74,51%) endoscopias en menores de 65 años y 26 (25,49%) en pacientes mayores de 65 años. Fueron realizadas 91 (89,22%) endoscopias en pacientes con bajo riesgo quirúrgico (ASA I-II) y 11 (10,78%) en pacientes con alto riesgo quirúrgico. La sedación fue administrada por el endoscopista que realizaba la exploración y su enfermera asistente.
Resultados: las dosis media de propofol fue de 72,14 mg en las gastroscopias y de 71,33 en las colonoscopias (p = 0,92). La dosis media de propofol cuando no se asoció comedicación fue de 84,81 mg y en presencia de comedicación de 66,93 (p = 0,06). Las dosis de propofol requeridas fueron significativamente menores en las colonoscopias en las que se asoció midazolam y/o meperidina y en pacientes mayores de 65 años (p = 0,006 y p = 0,001, respectivamente). Se observaron 11 (10,8%) incidencias de carácter leve y resueltas por el propio endoscopista. Ningún paciente guardaba recuerdo de la exploración. La tolerancia registrada por el endoscopista fue muy buena-buena, regular y mala-muy mala en 83, 5 y 12% de las gastroscopias y en el 79, 8 y 13% de las colonoscopias respectivamente. Sin embargo la mala tolerancia no impidió completar la endoscopia en ningún caso.
Conclusiones: el empleo de propofol, administrado por el endoscopista y su enfermera, es una técnica efectiva y segura de sedación en pacientes de bajo y alto riesgo anestésico así como en pacientes mayores de 65 años. Las dosis de propofol precisas para una adecuada sedación son menores en pacientes mayores de 65 años y en las colonoscopias en las que se asocia comedicación.
Palabras clave: Propofol. Sedación. Midazolam. Meperidina.
Introducción
La sedación y analgesia en la endoscopia digestiva es una práctica habitual y cada vez más frecuente debido a la creciente demanda social. La sedación clásica con opiáceos y benzodiacepinas está siendo sustituida o complementada por la administración de propofol (1), debido a su acción hipnótica ultracorta, vida media corta y rápida recuperación post sedación (2). Esta característica lo convierte en el sedante ideal para la endoscopia ambulatoria, ya que reduce el tiempo de vigilancia tras la exploración (3-5). Los efectos secundarios más temidos del propofol son la depresión respiratoria y el riesgo de hipotensión y bradicardia (6). Este hecho, unido a la ausencia de antídoto para el propofol ha hecho que sea considerado en ocasiones un fármaco de uso exclusivo por especialistas en anestesiología o en cuidados intensivos. Numerosos artículos publicados recientemente apoyan la administración segura y efectiva de propofol durante la endoscopia controlada por el endoscopista, enfermera entrenada o por el propio paciente en bomba de infusión, tanto en pacientes sanos como en pacientes de alto riesgo (7-34). En el presente estudio comunicamos la primera serie en nuestro país, en nuestro conocimiento, de sedación endoscópica con propofol controlada por el endoscopista y su enfermera.
Material y métodos
1. Se siguió de forma prospectiva un protocolo basado en el publicado por Cohen y cols. (35). Se realizaron 102 endoscopias bajo sedación con propofol, efectuadas en 87 pacientes, desde enero de 2004 hasta marzo de 2005, excluyéndose los pacientes con historia de alergia conocida al huevo, la soja o el propofol así como pacientes con síndrome de apnea obstructiva del sueño, convulsiones, cuello corto, que no puedan abrir la boca adecuadamente o con historia de intubación difícil. La medicación fue administrada por el endoscopista que realizaba la exploración, con entrenamiento en resucitación cardiopulmonar básica y avanzada y con la colaboración de la enfermera asistente a la endoscopia, igualmente entrenada en técnicas de reanimación. Se disponía de equipo de resucitación cardiopulmonar en la unidad de endoscopias.
Se recogieron los datos del paciente referentes a sexo, edad y categoría ASA (36). Tras la realización de la endoscopia se anotó el tipo de endoscopia efectuada, duración, motivo de la exploración, terapéutica realizada, si la exploración había sido completa, así como el motivo por el cual no se había finalizado en caso de haber sido incompleta. Se anotaron el tipo de medicación y las dosis administradas. Se registraron las incidencias aparecidas durante la exploración. Los efectos secundarios analizados fueron la aparición de dolor en el punto de inyección o flebitis, la desaturación (SaO2 < 90%), bradicardia (< 60 lpm) y taquicardia (> 110 lpm) así como la necesidad de expansión de volumen, antagonistas (anexate o naloxona) y la necesidad de asistencia o reanimación. Se determinó la tolerancia del paciente por el endoscopista en una escala de 1-5 (1 = muy buena, 2 = buena, 3 = regular, 4 = mala, 5 = muy mala). Asimismo tras la exploración se preguntó a cada paciente si recordaba la prueba y si solicitaría la misma sedación en posteriores endoscopias. No se registró el tiempo de recuperación tras la realización de la prueba ya que según protocolo todos los pacientes, independientemente de la sedación administrada, permanecieron en observación durante 30 minutos. Los resultados se presentaron en forma de medias y porcentajes y fueron analizados estadísticamente mediante el test de la t de Student y el test exacto de Fisher, respectivamente. Se consideró estadísticamente significativo un valor de p ≤0,05.
2. Monitorización del paciente. Todos los pacientes fueron monitorizados mediante vigilancia continua mecánica de la saturación de oxígeno (alarma por debajo de 90), frecuencia cardiaca (alarmas para pulso menor de 60 lpm y mayor de 110 lpm) y, cuando se consideró necesario, registro electrocardiográfico y se efectuó la toma mecánica de tensión arterial no invasiva cada 3 minutos. La vigilancia de los movimientos respiratorios, el estado de sedación y dolor del paciente fue llevada a cabo por la enfermera.
3. Administración de sedación. Se canalizó en cada paciente una vía periférica en extremidad superior derecha mediante un angiocatéter de 18-20 G. Durante la exploración se perfundieron 500 cc de suero salino a través de un conector en Y. Se administró un bolo inicial de 20 mg de propofol seguido de 10 mg cada 30 segundos hasta conseguir una sedación adecuada y siempre que la saturación de oxígeno fuera superior al 90%. Algunos pacientes, por preferencia del endoscopista que realizaba la exploración, recibieron comedicación. En estos casos se administró meperidina a dosis de 50 mg a los menores de 65 años y 25 mg a los pacientes mayores de 65 años y midazolam 2 mg en menores de 65 años y 1 mg en mayores de 65 años. Esta medicación se ajustó según características del paciente y a criterio del endoscopista. Todos los pacientes recibieron oxigenoterapia a 4 L por gafas nasales.
Resultados
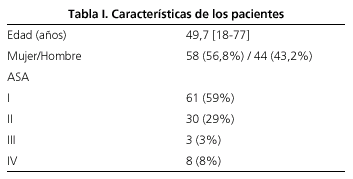
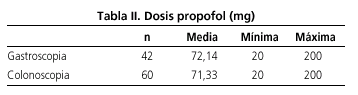
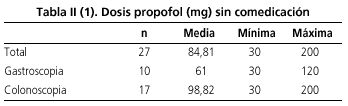
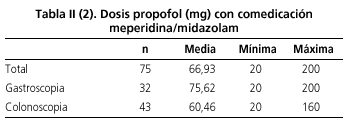
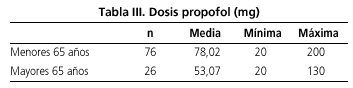
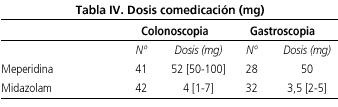
Las características de los pacientes se resumen en la tabla I. El 56,8% de las 102 endoscopias evaluadas se realizaron en mujeres. La edad media fue de 49,7 años con un rango de [18-77]. Setenta y seis (74,51%) endoscopias se realizaron en menores de 65 años y 26 (25,49%) en pacientes mayores de 65 años. Noventa y una (89,22%) endoscopias fueron realizadas en pacientes con bajo riesgo quirúrgico (ASA I-II) y 11 (10,78%) en pacientes con alto riesgo quirúrgico. En veintisiete (26,47%) endoscopias se empleó sólo propofol y en 75 (73,53%) se asoció midazolam y/o meperidina. Las dosis media de propofol (Tabla II) fue de 72,14 mg en las gastroscopias y de 71,33 en las colonoscopias (p = 0,92). La dosis media de propofol cuando no se asoció comedicación (Tabla II-1) fue de 84,81 mg y en presencia de comedicación (Tabla II-2) de 66,93 (p = 0,06). Las gastroscopias en las que no se empleó comedicación requirieron dosis menores de propofol (61 frente a 75,62 mg), pero la diferencia no fue estadísticamente significativa (p = 0,4). Las dosis de propofol requeridas en las colonoscopias fueron significativamente menores cuando se asoció midazolam y/o meperidina: 60,46 frente a 98.82 mg (p = 0,006). Los pacientes mayores de 65 años (Tabla III) requirieron menores dosis de propofol: 53,07 frente a 78,02 mg, con una diferencia estadísticamente significativa (p = 0,001). La dosis media de midazolam fue de 3,5 mg en las gastroscopias y de 4 mg en las colonoscopias. La dosis media de meperidina fue de 50 mg en las gastroscopias y 52 mg en las colonoscopias (Tabla IV).
Ningún paciente guardaba recuerdo de la exploración y desearía una sedación similar en caso de requerir nuevas exploraciones. La tolerancia registrada por el endoscopista
(Tabla
V) fue muy buena-buena, regular y mala-muy mala en 83, 5 y 12% de las gastroscopias y en el 79, 8 y 13% de las colonoscopias, respectivamente. Sin embargo la mala tolerancia no impidió completar la endoscopia en ningún caso. Los tres casos de colonoscopia incompleta (5%) fueron debidos a dificultades técnicas (dolicocolon) en un caso y a complicaciones en 2 casos (ambas relacionadas con la sedación). Se observaron 11 (10,8%) incidencias de carácter leve
(Tabla
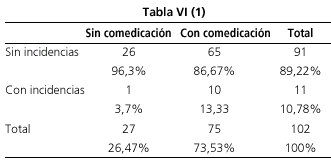
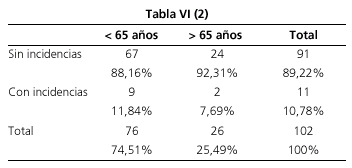
VI), resueltas por el propio endoscopista, y que consistieron en dos episodios vagales resueltos con atropina (1,9%), una reacción paradójica al midazolam (0,9%) y 8 (7,8%) episodios de desaturación leve resueltos con aumento del volumen de oxígeno o administración de fármacos antídotos. Se observó un menor porcentaje de incidencias
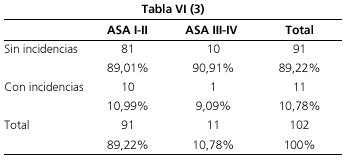
(Tabla VI-1, VI-2, VI-3) en pacientes sin comedicación (3,7 frente a 13,33%), en mayores de 65 años (7,69 frente a 11,84%) y en pacientes con alto riesgo quirúrgico (9,09 frente a 10,99%), aunque estas diferencias no fueron estadísticamente significativas (p = 0,28, p = 0,72, p = 0,85 respectivamente). En ningún caso se requirió intubación del paciente. No se registraron casos de dolor local con la inyección de propofol ni signos clínicos de flebitis.
Discusión
La administración por el endoscopista de benzodiacepinas y opiáceos para la sedación del paciente durante la endoscopia es una práctica común y aceptada. Estos fármacos están siendo sustituidos o complementados por el propofol (1) por sus ventajas con respecto a las benzodiacepinas y opiáceos: inducción de sedación más rápida, vida media más corta, mayor profundidad de sedación y recuperación post-sedación más rápida (2-5,37-45). En una publicación reciente se demuestra una mejoría de la técnica endoscópica en la colonoscopia con propofol, con respecto a la sedación convencional (46). Existen controversias (47-49) sobre la administración de propofol por no anestesistas por sus efectos secundarios (depresión respiratoria, hipotensión y bradicardia) (6), por su estrecho rango terapéutico y por la ausencia de antídoto. Se ha publicado un menor porcentaje de efectos secundarios no graves cuando el propofol es administrado por anestesistas (50).
Estos datos difieren de los obtenidos en una publicación reciente por Gangi y cols. (51), en la que se identificó como factor de riesgo independiente para las complicaciones cardiovasculares en la endoscopia digestiva la administración de propofol; en este estudio el propofol había sido administrado por anestesistas. Este hallazgo podría estar en relación con las mayores dosis de sedación empleadas por ellos (52) (sedación profunda frente a sedación moderada). Sin embargo, no existen diferencias en cuanto a efectos secundarios entre el empleo de los fármacos convencionales con respecto a propofol por no anestesistas (53), y no se ha publicado ningún caso de intubación orotraqueal o fallecimiento por el empleo de propofol en este grupo. Existen numerosas publicaciones que demuestran la efectividad y seguridad de la administración de propofol por gastroenterólogos, enfermeras supervisadas por gastroenterólogos y por el propio paciente mediante autoadministración con bomba (7-31, 35,40-46). Estos estudios se han realizado en pacientes de bajo y alto riesgo anestésico (incluidos pacientes cirróticos sometidos a endoscopia de screening de varices esofágicas) (25,32,33) y en endoscopia básica o avanzada (8,10,15,22,27,34,40). En nuestro estudio hemos registrado un porcentaje de complicaciones leves del 10,8% en 11 pacientes, que fueron resueltos por el propio endoscopista mediante el empleo de fármacos antídotos de midazolam, meperidina y en dos casos mediante el empleo de atropina. El 7,8% de los pacientes presentó desaturación que fue resuelta mediante oxigenoterapia en un caso y la administración de anexate y/o naloxona. Este porcentaje observado de desaturaciones coincide con el de otros estudios publicados como el de Cohen y cols. (35) en el que se identificaron un 9% de desaturaciones en 819 endoscopias bajo sedación con propofol. En nuestro estudio no se observó un mayor porcentaje de complicaciones en pacientes de mayor edad o mayor riesgo anestésico, lo que apoya los resultados de otros estudios realizados previamente (25,32,33). Veintiséis endoscopias fueron realizadas en pacientes mayores de 65 años con un porcentaje de incidencias de 7,69% frente a 11,84% de complicaciones aparecidas en las 76 endoscopias realizadas en pacientes menores de 65 años, aunque esta diferencia no alcanzó la significación estadística. Once endoscopias fueron realizadas en pacientes con un riesgo anestésico alto (ASA III-VI), con un porcentaje de complicaciones del 9,09%, frente al 10,99% de complicaciones registradas en las 91 endoscopias realizadas en pacientes con bajo riesgo anestésico (ASA I-II), con una diferencia no estadísticamente significativa. Confirmando también los resultados de publicaciones previas se requirieron menores dosis de propofol en pacientes ancianos (p = 0,001) y en caso de asociación de propofol con meperidina y/o midazolam (16,54,55) en las colonoscopias (p = 0,006). Ninguno de los pacientes requirió intubación orotraqueal.
La presencia de un anestesista para la sedación de todo paciente sometido a una endoscopia digestiva no es factible y el coste es prohibitivo (52). La Sociedad Americana de Anestesiología determinó que el propofol debía ser administrado por personal cualificado para la recuperación del paciente de cualquier nivel de sedación incluida la anestesia general (56). Por tanto, el endoscopista debe estar específicamente entrenado en la administración de propofol y tener experiencia en técnicas de resucitación (56-59). La administración de la sedación por la persona que realiza la exploración o la enfermera asistente, sin la existencia de una persona dedicada exclusivamente a la monitorización y administración de la medicación, es segura y efectiva como se concluye de nuestro estudio y de estudios previos (15,35). Son precisos estudios prospectivos con comparación con otros métodos de sedación endoscópica, controlada o no por anestesistas, y con un mayor número de pacientes, para confirmar estos datos antes de generalizar su utilización.
Agradecimientos
Agradecemos a Juan Diego Morillas y a María Concepción del Amo Muñoz su colaboración en la realización de este estudio.
Bibliografía
1. Heuss LT, Froehlich F, Beglinger C. Changing patterns of sedation and monitoring practice during endoscopy: results of a nationwide survey in Switzerland. Endoscopy 2005; 37: 161-166. [ Links ]
2. Shafer A, Doze VA, shafer SL, White PF. Pharmacokinetics and pharmacodynamics of propofol infusions during general anesthesia. Anesthesiology 1988; 69: 348-356. [ Links ]
3. Graber RG. Propofol in the endoscopy suite: an anesthesiologists perspective. Gastrontest Endosc 1999; 49: 80-806. [ Links ]
4. Rex DK, Overley C, Kinser K, et al. Safety of propofol administered by registered nurses with gastroenterologist supervision in 2000 endoscopic cases. Am J Gastroenterol 2002; 97: 1159-63. [ Links ]
5. Bell GD, Charlton JE. Colonoscopy-Is sedation neccessary and is there any role for intravenous propofol?. Endoscopy 2000; 32: 264-7. [ Links ]
6. Nelson BD, Barkun AN, Block KP, et al. Propofol use during gastrointestinal endoscopy. Gastrointest Endosc 2001; 53: 876-9. [ Links ]
7. Cohen LB, Hightower CD, Wood DA, et al. Moderate level sedation during endoscopy; a prospective study using low dose propofol, meperidine/fentanyl, and midazolam. Gastrointest Endosc 2004; 59: 95-803. [ Links ]
8. Vargo JJ, Zuccaro G, Dumot JA, et al. Gastroenterologist-administered propofol versus meperidine and midazolam for advanced upper endoscopy: A prospective, randomized trial. Gastroenterology 2002; 123: 8-16. [ Links ]
9. Ulmer BJ, Hansen JJ, Overley CA, et al. Propofol versus midazolam/fentanyl for outpatient colonoscopy: Administration by nurses supervised by endoscopists. Clin Gastroenterol Hepatol 2003; 1: 425 32. [ Links ]
10. Dewitt J, Leblanc J, McHenry L, et al. Registered nurse-administered propofol sedation (RNAPS) versus midazolam and meperidine (MM) for endoscopic ultrasound (EUS): A prospective, randomized trial. Gastrointest Endosc 2003; 57: AB78. [ Links ]
11. Kulling D, Rothenbuhler R, Inauen W. Safety of nonanesthesist sedation with propofol for outpatient colonoscopy and esophagogastroduodenoscopy. Endoscopy 2003; 35: 679-82. [ Links ]
12. Vargo JJ, Zuccaro GJr, Dumot JA, et al. Gastroenterologist-administered propofol versus meperidine and midazolam for advanced upper endoscopy: a prospective, randomized trial. Gastroenterology 2002; 1: 8-16. [ Links ]
13. Sieg A, Hachmoeller-Eisenbach U, Eisenbach T. Prospective evaluation of complications in outpatient GI endoscopy: a survey among German gastroenterologists. Gastrointest Endosc 1997; 53: 620-6. [ Links ]
14. Bhardwaj G, Conlon S, Bowles J et al. Use of midazolam and propofol during colonoscopy: 7 years of experience. Am J Gastroenterol 2002; 2: 495-7. [ Links ]
15. Yusoff IF, Raymond G, Sahal AV, et al. Endoscopist administered propofol for upper-GI EUS is safe and effective: a prospective study in 500 patients. Gastrointest Endosc 2004; 60: 356-60. [ Links ]
16. Clarke AC, Chiragakis L, Hillman LC, et al. Sedation for endoscopy: the safe use of propofol by general practitior sedationists. Med J 2002; 176: 158-161. [ Links ]
17. Hansen JJ, Ulmer BJ, Rex DK. Technical performance of colonoscopy in patients sedated with nurse-administered propofol. Am J Gastroenterol 2004; 99: 52-6. [ Links ]
18. Heuss LT, Schnieper P, Drewe J, et al. Risk stratification and safe administration of propofol by registered nurses supervised by the gastroenterologist: A prospective observational study of more than 2000 cases. Gastrointest Endosc 2003; 57: 664 71. [ Links ]
19. Campbell L, Imrie G, Doherty P, Porteous C, et al. Patient maintained sedation for colonoscopy using a target controlled infusion of propofol. Anaesthesia 2004; 59: 127-32. [ Links ]
20. Bright E, Rosevare C, Dalgleish D, et al. Patient-controlled sedation for colonoscopy; a randomized trial comparing patient-controlled administration of propofol and alfentanil with physician-administered midazolam and pethidine. Endoscopy 2003; 35: 683-7. [ Links ]
21. Heuss LT, Drewe J, Schnieper P, et al. Patient controlled versus nurse-administered sedation with propofol during colonoscopy; a prospective randomized trial. Am J Gastroenterol 2004; 99: 511-18. [ Links ]
22. Gillham MJ, Hutchinson RC, Carter R, et al. Patient maintained sedation for ERCP with a target-controlled infusion of propofol : a pilot study. Gastrointest Endosc 2001; 54: 14-7. [ Links ]
23. Heiman DR, Tolliver BA, Weis FR, et al. Patient-controlled anesthesia for colonoscopy using propofol : results of a pilot study. South Med J 1998; 91: 560-4. [ Links ]
24. Roseveare C, Seavell C, Patel P, et al. Patient controlled sedation with propofol and alfentanil during colonoscopy: a pilot study. Endoscopy 1998; 30: 482-3 [ Links ]
25. Weston BR, Chadalawada V, Chalasani N, et al. Nurse-administered propofol versus midazolam and meperidine for upper endoscopy in cirrhotic patients. Am J Gastroenterol 2003; 58: 725-32. [ Links ]
26. Bhardwaj G, Conlon S, Bowles J, et al. Use of midazolam and propofol during colonoscopy: 7 years of experience. Am J Gastroenterol 2000; 97: 495-7. [ Links ]
27. Kongkam P, Pornphisarn B, Rerknimitr R. Non-anesthetist administered propofol for ERCP; efficacy, safety profile and side effect: A prospective randomized trial. Gastrointest Endosc 2004; 59: AB127. [ Links ]
28. González-Huix F, Aldeguer X, Fort E, et al. Sedation without anesthesiologist in 5250 endoscopic procedures: Midazolam vs. midazolam + dolantine vs. propofol.Gastrointest Endosc 2004; 59: AB133. [ Links ]
29. Kulling D, Inauen W. Non-anesthetist sedation with propofol for outpatient colonoscopy and EGD is safe. Gastrointest Endosc 2003; 57: AB78. [ Links ]
30. Heuss LT, Schnieper P, Pflimlin E, et al. Nurse-administered sedation with propofol under observation of the endoscopist: A prospective observation study with more than 5000 patients. Gastrointest Endosc 2003; 57: AB105. [ Links ]
31. Rex DK, Heuss LT, Walker JA. Nurse administered propofol sedation: Safety record among individual nurses and physicians in 3 centers. Am J Gastroenterol: in press. . [ Links ]
32. Heuss LT, Schnieper P, Drewe J, et al. Conscious sedation with propofol in elderly patients: A prospective evaluation. Aliment Pharmacol Ther 2003; 17: 1493 501. [ Links ]
33. Heuss LT, Schnieper P, Drewe J, et al. Safety of propofol for conscious sedation during endoscopic procedures in high-risk patients a prospective, controlled study. Am J Gastroenterol 2003; 98: 1751 7. [ Links ]
34. Wehrmann T, Kokabpick, Lembcke B, et al. Efficacy and safety of intravenous propofol sedation during routine ERCP: a prospective, controlled study. Gastrointest Endosc 1999; 49: 677-83. [ Links ]
35. Cohen LB, Dubovsky AN, Aisenberg J, Miller KM, Propofol for endoscopic sedation: a protocol for endoscopic and effective administration by the gastroenterologist. Gastrointest Endosc 2003; 58: 725-32. [ Links ]
36. Keats AS. The ASA classification of physical status: A recapiltulation. Anesthesiology 1978; 49: 233. [ Links ]
37. Hofmann C, Kiesslich R, Brackertz A, Jung M. Propofol for sedation in gastroscopy-a randomized comparison with midazolam. Z Gastroenterol 1999; 37: 589-95. [ Links ]
38. White PF, Negus JB. Sedative infusions during local and regional anesthesia: a comparison of midazolam and propofol. J Clin Anesth 1991; 3: 32-39. [ Links ]
39. Patterson KW, Casey PB, Murray JP, O'Boyle CA, Cunningham AJ. Propofol sedation for outpatient upper gastrointestinal endoscopy: comparison with midazolam. Br J Anaesth 1991; 67: 108-11. [ Links ]
40. Vargo JJ, Zuccaro GJr, Dumot JA, et al. Gastroenterologist-administered propofol for therapeutic upper endoscopy with graphic assessment of respiratory activity: a case series. Gastrointest Endosc 2000; 52: 250-5. [ Links ]
41. Sipe BW, Rex DK, Latinovich D, et al. Propofol versus midazolam/meperidine for outpatient colonoscopy: Administration by nurses supervised by endoscopists. Gastrointest Endosc 2002; 55: 815 25 (erratum in Gastrointest Endosc 2002; 56: 324.. [ Links ]
42. Ulmer BJ, Hansen JJ, Overley CA, et al. Propofol versus midazolam/fentanyl for outpatient colonoscopy: administration by nurses supervised by endoscopists. Clin Gastroenterol Hepatol 2003; 1: 425-32. [ Links ]
43. Walker JA, McIntyre RD, Schleinitz PF, et al. Nurse administered propofol sedation without anesthesia specialists in 9152 endoscopic cases in an ambulatory surgery center. Am J Gastroenterol 2003; 98: 1744-50. [ Links ]
44. Rex DK, Overley C, Kinser K, et al. Safety of propofol administered by registered nurses with gastroenterologist supervision in 2000 endoscopic cases. Am J Gastroenterol 2002; 97: 1159 63. [ Links ]
45. Ng JM, Kong CF, Nyam D. Patient-controlled sedation with propofol for colonoscopy. Gastrointest Endosc 2001; 54: 122-6 [ Links ]
46. Hansen JJ, Ulmer BJ, Rex DK. Technical performance of colonoscopy in patients sedated with nurse-administered propofol. Am J Gastroenterol 2004; 99: 52-6. [ Links ]
47. López Timoneda FR, Ramírez Armengol JA. Who should be responsible for sedation techniques in digestive endoscopy? Rev Esp Enferm Dig 2005; 97: 387-94. [ Links ]
48. Lancho Seco A, Fernandez Seara JJ, López Roses L. Who should be responsible for sedation techniques in digestive endoscopy? Our poin of view. Rev Esp Enferm Dig 2005; 97: 395-404. [ Links ]
49. Rodríguez Muñoz S. Me, the intruder. Rev Esp Enferm Dig 2005; 97: 291. [ Links ]
50. Vargo JJ, Eisen GM, Faigel DO, et al. Anesthesiologist or non-anesthesiologist-administered propofol and cardiopulmonary complications for endoscopy: Which is safer? Gastrointest Endosc 2004; 59: AB93. [ Links ]
51. Gangi S, Saidi F, Patel K, et al. Cardiovascular complications after GI endoscopy: ocurrente and risks in a large hospital System. Gastrointest Endosc 2004; 60: 679-85. [ Links ]
52. Faigel DO, Baron TH, Goldstein JL, et al. Guidelines for the use of deep sedation and anesthesia for GI endoscopy. Gastrointest Endosc 2002; 56: 613-7. [ Links ]
53. Vargo JJ, Eisen GM, Faigel DO, et al. Cardiopulmonary complications with non-anesthesiologist-administered propofol vs. standard sedation: The CORI experience. Gastrointest Endosc 2005; 59: AB132. [ Links ]
54. Seifert H, Schmitt TH, Gultekin T, et al. Sedation with propofol plus midazolam versus propofol alone for interventional endoscopic procedures: a prospective, randomized study. Aliment Pharmacol Ther 2000; 14: 1207-14. [ Links ]
55. Kazama T, Takeuchi K, Ikeda K, et al. Optimal propofol plasma concentration during upper gastrointestinal endoscopy in young, middle-aged, and elderly patients. Anesthesiology 2000; 93: 662-9. [ Links ]
56. Practice guidelines for sedation and analgesia for nonanesthesiologists. Anesthesiology 2002; 96: 1004-17. [ Links ]
57. Vargo JJ, Waring JP, Faigel DO, et al. ASGE standards of Practice committee. Guidelines for the use of deep sedation and anesthesia for gastrointestinal endoscopy. Gastrointest Endosc 2002; 56-613-7 (Erratum, Gastrointest Endosc 2003; 57: 440). [ Links ]
58. ASGE standards of Practice committee. Sedation and monitoring of patients undergoing gastrointestinal endoscopic procedures. Gastrointest Endosc 1995; 42: 626-9. [ Links ]
59. ASGE training guideline for use of propofol in gastrointestinal endocopy. Gastrointest Endos 2004; 60: 167-72. [ Links ]











 text in
text in