My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.100 n.4 Madrid Apr. 2008
Colitis quística profunda
Colotis cystica profunda
R. Higuera Álvarez, J. de la Peña García, G. San Miguel y B. Castro
Servicio de Aparato Digestivo. Hospital Universitario Marqués de Valdecilla. Santander
Dirección para correspondencia
RESUMEN
La colitis quística profunda es una enfermedad rara y benigna que se caracteriza por la presencia de quistes llenos de moco en la capa submucosa del colon, que forman lesiones polipoideas. El tipo de presentación clínica más habitual es localizada, en el colon distal o en el recto, y más raramente aparece como una afectación difusa del colon. Presentamos un caso de colitis quística profunda con afectación difusa de todo el colon, cuyo diagnóstico definitivo fue por los hallazgos histológicos de las macrobiopsias endoscópicas realizadas a las lesiones polipoideas del colon.
Palabras clave: Colitis quística profunda. Pólipos en colon. Quistes en submucosa.
ABSTRACT
Colitis cystica profunda is a rare benign disease, characterized by the presence of mucin-filled cysts in the submucosa layer of colon, which forms polypoid lesions. The most habitual type of clinical presentation is localized, at distal colon or in the rectum, and more rarely appears like a diffuse afectation of colon. We present a case of colitis cystica profunda with diffuse afectation of whole colon, which definitive diagnosis was for the histological finds of the endoscopy macrobiopsys realized to colon's polypoid lesions.
Key words: Colitis cystica profunda. Colon polyps. Submucous cysts.
Introducción
La colitis quística profunda presenta una o varias lesiones polipoideas, que afectan sobre todo al colon distal o al recto y que están formadas por agregados de moco de la capa submucosa, además pueden asociar inflamación en la capa mucosa. Es una patología poco común y de naturaleza benigna (1-4).
Existe controversia en cuanto a su etiología (1,2).
El diagnóstico es fundamentalmente histológico. Los hallazgos clínicos, endoscópicos y microscópicos pueden simular un proceso maligno, por lo que diferenciarlo es clave para evitar una cirugía radical innecesaria (1).
Su manejo inicial suele ser médico, pero en muchas ocasiones requiere excisiones quirúrgicas locales o segmentarias (1,3).
A continuación, presentamos un caso de colitis quística profunda con afectación difusa del colon.
Caso clínico
Varón de 50 años, sin antecedentes de interés, bebedor de 60 g etanol/día y fumador de 30 paquetes/año, que ingresa para estudio por anorexia y pérdida de 6 kg de peso, coincidiendo con absceso perianal recurrente en los 3 meses previos. Refiere un hábito intestinal de 4 deposiciones al día de características normales. No presenta otra clínica asociada.
En la exploración física destaca una hepatomegalia de 3 cm, a expensas del lóbulo hepático izquierdo, no dolorosa a la palpación y una hernia umbilical que se reduce sin complicaciones, en la inspección anal se observa una cicatriz de absceso perianal izquierdo y en el tacto rectal, la ampolla rectal está vacía y sin masas. El resto de la exploración es normal.
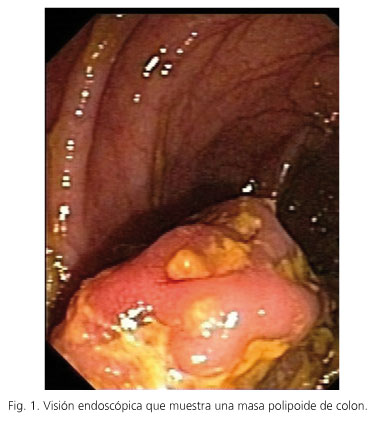
Analíticamente presenta una ligera anemia normocítica normocrómica (hemoglobina 12,8 g/dl) con resto de hemograma y coagulación normal, leve alteración de las transaminasas (GOT 44 U/l, GGT 154 U/l) con demás bioquímica normal (glucosa, urea, creatinina, ácido úrico, colesterol, triglicéridos, bilirrubina total, GPT, FA, LDH, amilasa, proteínas totales, albúmina, calcio, sodio, potasio). VSG 60 mm/h; CEA 11,1 ng/ml; CA 19.9 23,8 U/ml; y PSA 4,95 ng/ml. La AFP y beta-2-microglobulina son normales. El estudio analítico de hepatopatía es normal: estudio del hierro, alfa-1-antitripsina, ceruloplasmina, serología hepatitis víricas, VIH, sífilis, serología virus grupo herpes (IgM), inmunoglobulinas y anticuerpos circulantes, vitamina B12 y ácido fólico. Proteinograma con albúmina 3,1 g/dl, alfa 2 0,9 g/dl, gamma 1,9 g/dl, alfa1 y beta normales. Las hormonas tiroideas son normales. El E y S de orina es normal. La proteinuria Bence-Jones es negativa. La radiografía de tórax también es normal. Los coprocultivos son negativos. Se realiza un tránsito gastrointestinal visualizando una pequeña hernia de hiato por deslizamiento con reflujo gastroesofágico, siendo el resto de la exploración normal. En la ecografía abdominal sólo destaca un hígado aumentado de tamaño y ecogenicidad. También se realiza una TAC, observando aumento de tamaño hepático, sobre todo de lóbulo hepático izquierdo y repermeabilización de paraumbilicales, engrosamientos segmentarios de la pared del colon ascendente, transverso, descendente y sigma, con aspecto mamelonado hacia la luz del colon, sin observar masas ni adenopatías intraabdominales, se aprecian divertículos en sigma, hernia umbilical y fístula perianal izquierda. Los hallazgos de la colonoscopia con ileoscopia (que se realizó en dos ocasiones) son: en ampolla rectal dos pequeños pólipos sesiles, en sigma divertículos y varios pólipos (entre 5 y 10) de 0,5 a 1,5 cm y una masa polipoide blanda de 5 cm de longitud y circunferencial; gran masa polipoide de 30 cm de longitud ocupando prácticamente la mitad del transverso y que no estenosa la luz; en ángulo hepático, dos pólipos medianos y uno de varios cm de largo; en ciego dos pólipos de pequeño tamaño; íleon terminal normal (Figs. 1 y 2). Se toman varias biopsias, no concluyentes, y finalmente varias macrobiopsias, que se remiten a microbiología, con cultivo convencional y de Actinomyces negativos, y a anatomía patológica, confirmándose el diagnóstico de colitis quística profunda. No se pudo realizar ecoendoscopia, ni biopsia transanal intraoperatoria por la localización de las lesiones.
Desde el ingreso, el paciente continúa con su ritmo intestinal habitual y ha sido valorado por cirugía general, a los 4 meses del alta, por nueva recidiva del absceso perianal. En el seguimiento, los controles analíticos, radiológicos y endoscópicos ambulatorios no presentan cambios.
Discusión
La colitis quística profunda es una enfermedad rara y benigna que se caracteriza por la presencia de quistes llenos de moco en la capa submucosa del colon (1,2), que pueden formar lesiones polipoideas solitarias o múltiples.
Se puede presentar de tres formas: a) localizada, que afecta al recto y es la más frecuente de todas; b) segmentaria, afectando una porción del colon, de predominio izquierdo; y c) difusa, afectando a todo el colon (2).
Existen alrededor de 200 casos de colitis quística profunda descritos en la literatura mundial y en la forma de afectación difusa, menos de 30 casos (1,3-6).
La etiología es desconocida. Hay varias teorías, algunas de las cuales sugieren un origen congénito, pero la mayoría se inclinan por un origen adquirido, en relación con cambios postinflamatorios y postraumáticos (1,2,5,6).
Los síntomas más comunes son evacuación de sangre y moco con las heces y diarrea. También puede aparecer tenesmo rectal, dolor abdominal y dolor rectal. Raramente puede presentarse como una obstrucción intestinal secundaria a los pólipos. Es frecuente que la presentación de la enfermedad localizada al recto se asocie con el prolapso rectal, la úlcera rectal solitaria o alteraciones del suelo pélvico (2). También se han descrito casos asociados a colitis post-radiación (6), enfermedad inflamatoria intestinal (7), trauma local y colitis infecciosa (1,2).
En la endoscopia las lesiones aparecen como pólipos recubiertos de mucosa normal, edematizada o ulcerada. En el enema opaco aparecen defectos de repleción en la pared intestinal. Con ninguna de estas dos pruebas podemos distinguir la naturaleza benigna o maligna de las lesiones. La ecoendoscopia nos puede ayudar a diferenciar la enfermedad del cáncer, visualizando quistes hipoecoicos en la submucosa, sin infiltración de las capas más profundas, ni de los ganglios locales, descartando así el cáncer. La TAC y la resonancia magnética también pueden apoyar el diagnóstico (2,3,8,9).
El diagnóstico diferencial abarca la enfermedad inflamatoria intestinal, neoplasias benignas y malignas, enfermedades infecciosas y colitis por medicamentos (1,10).
El diagnóstico definitivo se basa en los hallazgos histológicos, ya sea por una biopsia que incluya la submucosa o por la pieza quirúrgica resecada, ya que en muchas ocasiones no se llega al diagnóstico hasta después de la cirugía (3).
El tratamiento conservador incluye la reeducación de los hábitos intestinales, así como la utilización de laxantes si es preciso para disminuir el trauma y facilitar la defecación. Con estas medidas en algunos casos se ha conseguido la regresión de la enfermedad en unos meses (1,8). También los enemas de glucocorticoides se han utilizado con éxito. Es necesario corregir las alteraciones del suelo pélvico y reparar el prolapso rectal. En la enfermedad localizada al recto puede realizarse una excisión transanal local (1,2,4).
En los casos con lesiones pequeñas o con síntomas leves, el tratamiento conservador puede ser suficiente, pero la mayoría de los casos acaban necesitando el tratamiento quirúrgico, con la resección de los segmentos afectos, sobre todo si se producen síntomas obstructivos o deficiencia de hierro por sangrado crónico, o hipopotasemia o hipoalbuminemia por secreción de moco (2).
Bibliografía
1. Guest CB, Reznick RK. Colitis cystica profunda. Review of the literature. Dis Colon Rectum 1989; 32 (11): 983-8. [ Links ]
2. Blumberg D, Wald A. Chapter 118. Other diseases of the colon and rectum. In: Sleisenger & Fordtran's gastrointestinal and liver disease. 7th ed. USA: Elsevier Science; 2002. [ Links ]
3. Kayacetin E, Kayacetin S. Colitis cystica profunda simulating rectal carcinoma. Acta Chir Belg 2005; 105: 306-8. [ Links ]
4. Villanueva Sáenz E, Peña JP, Rocha Ramírez JL, Barrientos FJ. Colitis quística profunda. Informe de un caso. Rev Gastroenterol Mex 1997; 62 (1): 46-9. [ Links ]
5. Kim WH, Choe GY, Kim YI, Kim JP. Localized form of colitis cystica profunda. J Korean Med Sci 1992; 7 (1): 76-8. [ Links ]
6. de Toro CG, Villaseca HM, Roa S JC. Colitis quística profunda posradioterapia. Caso clínico. Rev Med Chil 2007; 135: 759-63. [ Links ]
7. Madan A, Minocha A. First reported case of colitis cystica profunda in association with Crohn's disease. Am J Gastroenterol 2002; 97 (9): 2472-3. [ Links ]
8. Valenzuela M, Martín-Ruiz JL, Álvarez-Cienfuegos E, Caballero AM, Gallego F, Carmona I, et al. Colitis cystica profunda: Imaging diagnosis and conservative treatment: Report of two cases. Dis Colon Rectum 1996; 39 (5): 587-90. [ Links ]
9. Petritsch W, Hinterleitner TA, Aichbichler B, Denk H, Hammer HF, Krejs GJ. Endosonography in colitis cystica profunda and solitary rectal ulcer syndrome. Gastrointest Endosc 1996; 44 (6): 746-51. [ Links ]
10. Tajika M, Nakamura T, Kawai H, Sawaki A, Mizuno N, Takahashi K, et al. A case of colonic morule with colitis cystica profunda. Gastrointest Endosc 2007; 65 (1): 162-3. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Rebeca Higuera Álvarez.
C/ Bartolomé Llull, 3, 4º B.
07010 Palma de Mallorca, Islas Baleares.
e-mail: rebecahiguera@yahoo.es
Recibido: 16-10-07.
Aceptado: 24-10-07.