Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.102 no.8 Madrid ago. 2010
Utilidad de la colonoscopia en la colitis isquémica
Usefulness of colonoscopy in ischemic colitis
M. Lozano Maya, A. Ponferrada Díaz, C. González-Asanza, O. Nogales Rincón, C. Senent Sánchez, V. Pérez de Ayala, P. Jiménez Aleixandre, E. Cos Arregui y P. Menchén Fernández-Pacheco
Servicio de Aparato Digestivo. Sección de Endoscopia Digestiva. Hospital General Universitario Gregorio Marañón. Madrid
Dirección para correspondencia
RESUMEN
Introducción: la colitis isquémica es la causa más frecuente de isquemia intestinal. Realizamos un estudio con el objetivo de analizar las características demográficas, clínicas y la utilidad de la colonoscopia en los pacientes diagnosticados de colitis isquémica en nuestro centro en relación a un cambio de actitud terapéutica.
Método: estudio retrospectivo en el que se seleccionaron 112 pacientes diagnosticados de colitis isquémica mediante colonoscopia y biopsia, en un periodo de tiempo de cinco años. Se analizaron: edad, sexo, motivo de exploración, factores de riesgo cardiovascular, grado endoscópico de isquemia, cambio en la actitud terapéutica, tratamiento y evolución.
Resultados: la edad media de nuestros pacientes fue de 73,6 ± 12,1 años con una incidencia similar en ambos sexos (50,9% mujeres y 49,1% hombres). Los factores de riesgo asociados fueron la hipertensión arterial (61,1%), el tabaco (37,2%) y antecedente de accidente cardiovascular previo (52,2%). El motivo más frecuente de realización de colonoscopia fue rectorragia (53,6%) seguido de dolor abdominal (30,4%), realizándose de forma urgente en el 65,3% de los casos. La colonoscopia permitió un cambio en la actitud terapéutica en el 50% de los casos, aumentando en la urgente al 65,75%. La mortalidad global fue del 27,67%. La colitis isquémica grave (25%) fue más frecuente en varones (64,3%), y cuando la indicación de colonoscopia fue urgente (85,71%) y cursó con mortalidad alta (53,57%). En estos se realizó tratamiento quirúrgico en el 57,14% de los casos con una evolución favorable en el 50%, mientras que los pacientes con colitis isquémica leve o moderada tuvieron un pronóstico mejor, con evolución favorable en el 80,95% de los casos y con menor requerimiento de tratamiento quirúrgico (4,76%, p < 0,05).
Conclusión: la colitis isquémica es más frecuente en la edad avanzada. La sintomatología más común es la rectorragia y el dolor abdominal. La colonoscopia permite evaluar la gravedad e induce un cambio de actitud según el resultado de la misma. La evidencia de una colitis grave supuso un aumento de la necesidad de cirugía y peor pronóstico.
Palabras clave: Colitis. Colonoscopia. Isquemia.
ABSTRACT
Background: the ischemic colitis is intestinal the most frequent cause of ischemia. With this work we determine the demographic and clinical characteristics, and the usefulness of the colonoscopy in the patients with ischemic colitis diagnosed in our centre in relation to a change of therapeutic attitude.
Method: retrospective study in which were selected 112 patients diagnosed with ischemic colitis by colonoscopy and biopsy, in a period of five years. It was analyzed: age, sex, reason for examination, factors of cardiovascular risk, endoscopic degree of ischemia, change in the therapeutic attitude, treatment and outcome.
Results: the average age was of 73.64 ± 12.10 years with an equal incidence in women (50.9%) and the men (49.1%). The associated factors were the HTA (61.1%), tobacco (37.2%) and antecedents of cardiovascular episode (52.2%). The most frequent reason for colonoscopy was rectorrhagia (53.6%) followed of the abdominal pain (30.4%), being urgent the 65.3%. Colonoscopy allowed a change in the therapeutic attitude in the 50 increasing in the urgent one to the 65.75%. Global mortality was of 27.67%. The serious ischemic colitis (25%) was more frequent in men (64.3%) in urgent indication (85.71%) and attends with high mortality (53.57%). Surgical treatment in the 57.14% was made with a good evolution in the 50%, whereas the patients with mild or moderate ischemic colitis had a better prognosis (favourable evolution in 80.95%) with smaller requirement of the surgical treatment (4.76%), p < 0.05.
Conclusion: the colitis ischemic are more frequent in the older age. The most frequent symptoms are the rectorrhagia and the abdominal pain. The colonoscopy is a useful technique to evaluate the gravity and it induces a change of attitude according to the result of the same one. The evidence of a serious colitis supposed an increase of the necessity of surgery and worse prognosis.
Key words: Colitis. Colonoscopy. Ischemia.
Introducción
La colitis isquémica (CI) es la causa más frecuente de isquemia intestinal, con una incidencia en nuestro medio entre 16-20 casos por 100.000 habitantes y año (1) siendo infravalorada por la existencia de casos oligosintomáticos. Hay diversos factores de riesgo que hay que tener en cuenta para poder establecer un rápido diagnóstico de sospecha (2-12). La localización más frecuente es el colon izquierdo, fundamentalmente ángulo esplénico y unión rectosigmoidea siendo el síntoma más común el dolor abdominal, pudiendo acompañarse de rectorragia o hematoquecia (13). Existen dos formas de CI: la no gangrenosa, más frecuente (80-85%), que puede ser tratada de forma conservadora con estabilización hemodinámica, fluidos intravenosos y antibióticos de amplio espectro y la variedad gangrenosa, que precisa una cirugía urgente con el objeto de resecar la mucosa de colon no viable (14-16). El método diagnóstico de elección es la colonoscopia con toma de biopsias, siendo la exploración más rentable (17-22). La presencia de signos endoscópicos de necrosis transmural establecen por sí solos la necesidad de una cirugía urgente.
Realizamos un estudio con el objetivo de analizar las características demográficas, clínicas y la utilidad de la colonoscopia en los pacientes con CI diagnosticados en nuestro centro en relación a un cambio de actitud terapéutica.
Material y métodos
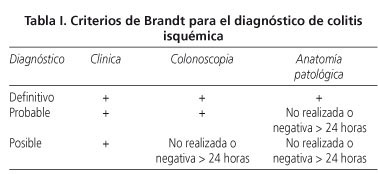
Hemos realizado un estudio retrospectivo de la base de datos de las colonoscopias realizadas en nuestro centro durante un periodo de tiempo de 5 años. Se incluyeron los 112 pacientes diagnosticados de colitis isquémica de un total de 24.144 pacientes a los que se realizó colonoscopia, desde el 1 de enero de 2001 hasta el 31 de diciembre de 2006. Se incluyeron pacientes con diagnóstico probable (26%), en base a criterios clínicos y hallazgos endoscópicos compatibles, o definitivo (74%), con confirmación histológica posterior, de acuerdo a los criterios de Brandt (Tabla I).
La colonoscopia se realizó con indicación urgente en la mayoría de los casos (65,3%), realizándose esta en las primeras 24 horas desde el inicio de la sintomatología, en aquellos pacientes que presentaban hemorragia digestiva baja grave y en aquellos con sospecha clínica y radiológica de colitis isquémica. La colonoscopia fue completa en el 38% de los casos, no completándose en el 62% restante para evitar yatrogenia.
Se analizaron las variables edad, sexo, motivo de exploración según la sintomatología principal (rectorragia, dolor abdominal, diarrea, fiebre postquirúrgica no explicada por otras causas, anemia), factores de riesgo cardiovascular (hipertensión arterial, diabetes mellitus, dislipemia, tabaco, y evento cardiovascular previo), el antecedente de cirugía cardiovascular previa reciente (realizada en los siete días anteriores a la realización de colonoscopia) por la frecuente asociación de ambas entidades, grado endoscópico de isquemia, según la clasificación de Toursarkissian y Thompson (Tabla II), el impacto terapéutico tras la realización de la exploración (entendiendo este como si cambió la idea de tratamiento que tenía el médico responsable antes y después de la colonoscopia, es decir, si se inició en ese momento tratamiento antibiótico y fluidoterapia no iniciado previamente o si se indicó tratamiento quirúrgico ante los hallazgos endoscópicos), el tratamiento realizado y la evolución posterior.
Las variables cualitativas fueron expresadas como porcentaje y comparadas mediante el test de χ-cuadrado. Para el análisis de las variables cuantitativas se utilizó el test de t-de Student. Posteriormente se realizó un análisis multivariante mediante regresión logística, tras categorizar las variables que resultaron significativas en el estudio univariante para determinar factores de riesgo asociados a mortalidad. Se consideró la significación estadística con valores de p < 0,05. Para el análisis de los datos se empleó el programa estadístico SPSS 10.0.
Resultados (Tabla III)
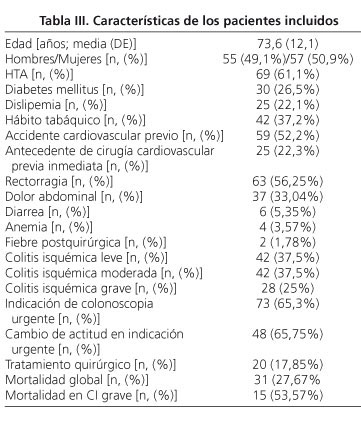
La edad media de nuestros pacientes fue de 73,6 ± 12,1 (24-94) años, con una incidencia similar en hombres (n = 55, 49,1%) y mujeres (n = 57, 50,9%).
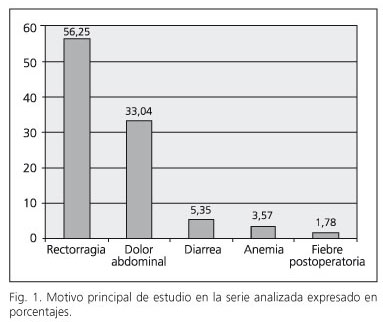
Los motivos principales de exploración (Fig. 1) fueron la rectorragia en el 56,25% de los casos (n = 63) y el dolor abdominal en el 33,04% (n = 34). Otros síntomas menos frecuentes fueron diarrea en el 5,35% (n = 6), anemia en el 3,57% (n = 4) y fiebre postquirúrgica en el 1,78% (n = 2).
De todos los pacientes, el 22,3% (n = 25) tenían antecedente de cirugía cardiovascular previa inmediata; en el 16,96% (n = 19) de estos se había realizado cirugía vascular aórtica que precisó clampaje -11,6% (n = 13) habían sido intervenidos de aneurisma de aorta abdominal y el 5,35% (n = 6) de bypass aorto-femoral.
La indicación de colonoscopia fue urgente en la mayoría de los casos (n = 73, 65,3%,).
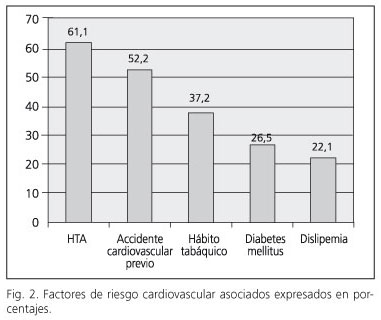
Los factores de riesgo cardiovascular asociados en nuestros pacientes (Fig. 2) fueron la hipertensión arterial (n = 69, 61,1%), el tabaco (n = 42, 37,2%), antecedente de accidente cardiovascular (n = 59, 52,2%), diabetes mellitus (n = 30, 26,5%), y dislipemia (n = 25, 22,1%).
El 37,5% (n = 42) de los pacientes fueron diagnosticados de CI leve, el 37,5% (n = 42) moderada y el 25% (n = 28) de grave según la clasificación endoscópica de Toursarkissian (Tabla II).
La colonoscopia condicionó un cambio en la actitud terapéutica en el 50% de los casos (n = 56), especialmente cuando la indicación fue urgente, donde aumenta al 65,75% (n = 48), instaurándose tratamiento conservador no iniciado previamente o indicando cirugía.
El tipo de tratamiento realizado en global fue conservador (suero y antibioterapia) en el 82,14% de los casos (n = 92) y quirúrgico en el 17,85% (n = 20). La CI grave fue más frecuente en varones (n=18, 64,3%), y cuando la indicación de colonoscopia fue urgente (n = 25, 85,71%). Asimismo evidenciamos que la CI grave cursó con mortalidad alta (n = 15, 53,57%). En estos se realizó tratamiento quirúrgico en el 57,14% (n = 16), con una evolución favorable en el 50% (n = 8), mientras que en los pacientes con CI leve o moderada (n = 84, 75%), tuvieron un mejor pronóstico con una evolución favorable en 68 pacientes (80,95%) y con menor requerimiento de tratamiento quirúrgico -4 pacientes, (4,76%), p < 0,05-.
En el análisis univariado observamos que ni el sexo, ni ninguno de los factores de riesgo (hipertensión arterial, diabetes mellitus, dislipemia, tabaco y evento cardiovascular previo) se asociaron a la necesidad de tratamiento quirúrgico. En la indicación urgente se observa una tendencia a mayor necesidad de tratamiento quirúrgico respecto a la indicación no urgente -20,54 (n = 15) vs. 12,82% (n = 5)- aunque el resultado no fue estadísticamente significativo. Sí se asoció la gravedad en el estadiaje que estableció la colonoscopia (CI grave precisó cirugía en el 57,1% de los casos (n = 16), moderada en el 7,1% (n = 3) y leve en el 2,5% (n = 1) (p < 0,001).
Con respecto a la mortalidad global, fue del 27,67% (n = 31), no encontrando asociación con el sexo ni con ninguno de los factores de riesgo. Sí se asoció con antecedente de cirugía cardiovascular previa reciente -56% (n = 14) vs. 19,8% (n = 17), p = 0,001-, en la indicación urgente de colonoscopia -35,6% (n = 26) vs. 12,8% (n = 5) p = 0,01- y con la gravedad observada en la misma -48,38% (n=15) en grave vs. 51,61% (n = 16) en leve/ moderada p < 0,05-.
El análisis multivariante demostró la asociación de mortalidad con el estadiaje establecido por la colonoscopia (OR 3,49, IC 1,28-9,52; p < 0,05) y la cirugía previa reciente (OR 3,99, IC 1,38-11,49; p < 0,05), no existiendo asociación con indicación de exploración urgente (OR 1,67, IC 0,51-5,4; p = 0,4).
Discusión
La colitis isquémica se presenta de forma mayoritaria en pacientes de edad avanzada generalmente con enfermedad cardiovascular asociada, y no muestra predilección de género (1). En nuestro estudio, la incidencia fue similar en ambos sexos y la edad media de los pacientes fue mayor de 70 años. Más de la mitad presentaban hipertensión arterial e historia de accidente cardiovascular previo. El 37,2% eran fumadores y más del 20% padecían diabetes mellitus y/o dislipemia. Todo esto sugiere la relación de esta enfermedad con cambios degenerativos en el árbol vascular. Sin embargo, algunos autores encuentran hasta un 20% de pacientes menores de 45 años (2). Cuando se presenta en pacientes jóvenes hay que considerar la existencia de factores de riesgo como los estados de hipercoagulabilidad y vasculitis (3), cirugía aórtica o by-pass coronario reciente (4), infecciones por citomegalovirus y Escherichia coli 0157: H7 (5), lesiones de colon obstructivas como diverticulitis, vólvulo intestinal o cáncer (6), consumo de cocaína (7) y causas iatrogénicas, incluida una amplia variedad de fármacos como sumatriptan, estrógenos (8), psicotrópicos, metamfetamina, fármacos con propiedades vasoconstrictoras e hipotensoras, como digital y beta-bloqueantes e incluso se ha asociado a tratamiento con interferón-alfa y ribavirina para hepatitis crónica VHC (9). También se han descrito casos en corredores de grandes distancias (10). En nuestra serie, 4 de los pacientes eran menores de 45 años. La colitis isquémica en tres ellos se produjo como consecuencia de hipotensión en el contexto de shock séptico siendo en el otro paciente secundaria a vasculitis.
Se produce por disminución de flujo vascular en el colon, como consecuencia de fenómenos oclusivos o no oclusivos en el territorio de la arteria mesentérica. Las formas oclusivas pueden ocurrir en el curso de una embolia (11), trombosis o traumatismo, siendo el ejemplo más típico de CI asociada a trauma la aparición de esta tras la ligadura de la arteria mesentérica inferior en la cirugía de reconstrucción aórtica (4), mientras que las oclusiones de pequeños vasos suelen deberse a estados de hipercoagulabilidad o vasculitis (3). Las formas no oclusivas pueden aparecer espontáneamente en personas con factores de riesgo vascular, o como consecuencia del vasoespasmo que surge en situaciones de bajo gasto secundario a insuficiencia cardiaca, hemorragia, sepsis o deshidratación (10). Con respecto a la CI que aparece tras cirugía de reparación aórtica, se han comunicado episodios en el 3-7% de los casos de cirugía aórtica electiva y hasta en el 60% de los pacientes que son sometidos a cirugía urgente por rotura de un aneurisma de aorta. En los pacientes que sufren esta complicación la mortalidad asciende al 50%, siendo superior al 90% si existe afectación transmural al diagnóstico por lo que algunos autores aconsejan colonoscopia las primeras 24 horas tras resección de un aneurisma aórtico roto y posteriormente seriadas para diagnóstico y tratamiento precoz especialmente si aparecen factores de riesgo, como hipotensión al ingreso, tiempo quirúrgico prolongado, hipotensión mantenida durante la intervención, acidosis metabólica y tiempo de pinzamiento prolongado (12). En nuestro estudio, un 22,3% de pacientes tenían el antecedente de cirugía cardiovascular previa inmediata; de estos, en el 16,96% se había realizado cirugía vascular aórtica electiva, que precisó clampaje (19 pacientes). En este subgrupo la mortalidad fue significativamente más elevada (56 vs. 19,8%, p < 0,05). En los pacientes con colitis isquémica tras cirugía de reconstrucción aórtica por aneurisma roto (5 casos) la mortalidad fue del 100%.
La CI es más frecuente en el colon izquierdo, sobre todo en ángulo esplénico y unión rectosigmoidea, aunque cualquier área del colon, incluido el recto, puede verse afectada (13).
El síntoma más común es el dolor abdominal, que se presenta en el 80% de los casos. Habitualmente se localiza en el cuadrante inferior izquierdo, es de aparición súbita y de tipo cólico, pudiendo acompañarse de rectorragia o hematoquecia (70%) (13). Pueden detectarse signos de irritación peritoneal dependiendo de la gravedad del cuadro, asociado a febrícula y taquicardia. En casos graves en los que se produce necrosis de la pared colónica, el cuadro evoluciona con signos evidentes de peritonitis (14) y eventualmente shock. En nuestro estudio observamos que la CI se presenta en forma de rectorragia (56,25%) y/o dolor abdominal (33,04%) en la mayoría de los casos, siendo otras formas de presentación menos frecuentes diarrea (5,35%), anemia (3,57%) y fiebre postquirúrgica (1,78%). Algunos autores consideran que la hipertensión arterial y la historia de cáncer son factores de riesgo para la necrosis colónica (15); sin embargo, en nuestro estudio la hipertensión arterial no se asoció a mayor necesidad de tratamiento quirúrgico (14,7 vs. 21,4%, p = 0,3), ni tampoco a mayor mortalidad (26,1 vs. 31%, p = 0,5).
Puede manifestarse clínicamente de dos formas diferentes: la no gangrenosa, más frecuente (80-85%), y la variedad gangrenosa (15-20%), que precisa cirugía urgente con el objeto de resecar la mucosa de colon no viable (16). En estos casos, se presentan horas después del inicio del cuadro, signos francos de gangrena intestinal, con o sin perforación. En nuestra serie, coincidiendo con estos datos, sólo el 25% de los pacientes (n = 28) fue diagnosticado de colitis isquémica grave realizándose tratamiento quirúrgico en el 57,14% de ellos, de los que sólo el 50% cursó con una evolución favorable.
Con respecto al diagnóstico, analíticamente no existe un marcador sérico precoz y la radiografía simple de abdomen y el TC son útiles para descartar isquemia mesentérica superior y complicaciones como neumatosis y perforación; en TC se visualizan cambios inespecíficos, tales como engrosamiento de la pared intestinal (17), permitiendo valorar la extensión del segmento afectado. La ecografía-doppler aporta datos de interés en el diagnóstico de la CI, especialmente cuando se plantea el diagnóstico diferencial con la enfermedad inflamatoria intestinal, ya que la ausencia de flujo vascular en la pared del colon permite establecer el diagnóstico, con una especificidad entre el 92 y el 100% (18).
El método diagnóstico de elección es la colonoscopia con toma de biopsias (19). En la mayoría de las ocasiones basta con examinar los primeros 40 centímetros para poder establecer el diagnóstico. A pesar de estar definidos muchos hallazgos endoscópicos (pérdida de vascularización, eritema, friabilidad, granularidad, ulceraciones, exudado y áreas de hemorragia submucosa) no existe ningún hallazgo endoscópico patognomónico. Las úlceras han sido descritas como longitudinales, serpiginosas, alongadas o confluyentes. El signo de "single-stripe" (20) se ha relacionado estrechamente con las formas moderadas; la apariencia lineal de esta inflamación parece derivarse del compromiso vascular segmentario. Cuando hay necrosis de la pared, la mucosa suele tener aspecto cianótico y de color grisáceo o negruzco, lo que implica un fenómeno isquémico grave; en estos casos debe interrumpirse la exploración por el riesgo de perforación. Desde el punto de vista histológico, los macrófagos cargados de hierro y la fibrosis submucosa son característicos de la lesión isquémica (21).
Además de corroborar la necesidad de cirugía urgente, la colonoscopia permite establecer el diagnóstico en casos de presentación no típica, como ocurre en aquellos pacientes que se presentan sin dolor abdominal ni rectorragia, como ocurre en algunos de los pacientes de nuestro estudio, lo que en ocasiones implica una actitud terapéutica específica no iniciada previamente. En nuestro estudio, la realización de colonoscopia en pacientes con colitis isquémica, independientemente de la gravedad o la forma de presentación, condicionó un cambio en la actitud terapéutica en el 50% de los casos, aumentando en la urgente hasta el 65,75%, instaurándose tratamiento conservador no iniciado previamente o indicando cirugía. La realización de colonoscopia urgente (en las primeras 24 horas desde el inicio de la sintomatología) diagnosticó el 85,71% de las formas graves.
Estudios recientes (22) demuestran que en pacientes con enfermedad severa, la evaluación seriada endoscópica y clínica es el mejor indicador para cirugía antes de la aparición de shock séptico, gangrena o perforación, aumentando así la supervivencia (30% de fallecimientos en pacientes intervenidos tras empeoramiento clínico o endoscópico, frente al 62% de fallecimientos en pacientes intervenidos con irritación peritoneal o shock).
La arteriografía mesentérica está indicada ante la sospecha de isquemia mesentérica aguda, en cuyo caso, permite resolver el diagnóstico (embolia, trombosis o isquemia no oclusiva) y proporciona la posibilidad de neutralizar el vasoespasmo asociado mediante la perfusión intraarterial de fármacos vasodilatadores o realización de trombectomía (23).
En cuanto al tratamiento, si en el examen físico no hay datos peritonismo, la conducta terapéutica es conservadora. Se basa en reposo intestinal, administración de fluidos parenterales y antibióticos de amplio espectro (24). Se debe mejorar el gasto cardiaco y suspender fármacos que producen vasoconstricción mesentérica. En los pacientes que desarrollan signos claros de peritonitis y en aquellos con deterioro clínico se debe proceder a la laparotomía con resección de colon (16). En nuestro estudio, el tipo de tratamiento realizado en global fue conservador (suero y antibioterapia) en la mayoría de los casos, realizándose tratamiento quirúrgico sólo en 20 pacientes.
En el análisis univariado observamos que ni el sexo, ni ninguno de los factores de riesgo (hipertensión arterial, diabetes mellitus, dislipemia, tabaco, y evento cardiovascular previo) se asociaron a la necesidad de tratamiento quirúrgico. La indicación urgente precisó más cirugía aunque el resultado no fue estadísticamente significativo. Sí se asoció a mayor necesidad de tratamiento quirúrgico la gravedad en el estadiaje que estableció la colonoscopia, precisando cirugía las formas graves en el 57,1% de los casos.
La mortalidad global de la CI puede estimarse en un 8-10% y esta supera el 50-60% en los casos en los que se requiere cirugía. En nuestro estudio la mortalidad global fue del 27,67%, aumentando en las formas graves al 53,57%. En estos se realizó tratamiento quirúrgico en 16 pacientes, evolucionando de forma favorable sólo el 50% de los casos, mientras que en los pacientes con CI leve o moderada, tuvieron un pronóstico mejor con evolución favorable en el 80,95% de los casos, con menor requerimiento de tratamiento quirúrgico (4 pacientes).
En nuestra serie, ni el sexo, ni ninguno de los factores de riesgo se asociaron con mortalidad. Sí se encontró asociación con antecedente de cirugía cardiovascular previa reciente (14 pacientes), con indicación urgente de colonoscopia (26 pacientes) y con la gravedad observada en la misma (15 pacientes con CI grave).
El análisis multivariante demostró la asociación de mortalidad con el estadiaje establecido por la colonoscopia y con la cirugía previa reciente (p < 0,001), no existiendo asociación con indicación de exploración urgente.
En conclusión, en nuestro estudio objetivamos que la colitis isquémica es más frecuente en la edad avanzada afectando por igual a ambos sexos. La sintomatología más frecuente fue rectorragia y el dolor abdominal y se asocia a la presencia de factores de riesgo cardiovascular y al antecedente de cirugía cardiovascular previa inmediata. En cuanto a la colonoscopia, la gravedad de la colitis se asocia a mayor necesidad de cirugía y mayor mortalidad, por lo que la capacidad de esta técnica para el estadiaje y el manejo posterior del paciente con sospecha de colitis isquémica es fundamental, ya que permite evaluar la gravedad e inducir un cambio de actitud según el resultado de la misma.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Mar Lozano Maya.
Servicio de Aparato Digestivo.
Hospital General Universitario Gregorio Marañón.
C/ Doctor Esquerdo, 46.
28007 Madrid.
e-mail: marlmaya@hotmail.com
Recibido: 30-12-08.
Aceptado: 26-01-10.
Bibliografía
1. Green BT, Rendler DA. Ischemic colitis: a clinical review. South Med J 2005; 98: 217-22. [ Links ]
2. Arnott IDR, Ghosh S, Ferguson A. The spectrum of ischaemic colitis. Eur J Gastro Hepatol 1999; 11: 295-303. [ Links ]
3. Kkoutrobakis IE, Sfiridaki A, Theodoropoulou A, Kouroumalis EA. Role of acquired and hereditary thrombotic risk factors in colon ischemia of ambulatory patients. Gastroenterology 2001; 121: 561-5. [ Links ]
4. Maupin GE, Rimar SD, Villalba M. Ischemic colitis following abdominal aortic reconstruction for ruptured aneurysm. A 10 year experience. Ann Surg. 1989; 55: 378-80. [ Links ]
5. Su C, Brandt L, Sigal SH, Alt E, Steinberg JJ, Patterson K, et al. The inmunohistological diagnosis of E. coli 0157: H7 colitis: possible association with colon ischemia. Am J Gastroenterol 1998; 93: 1055-9. [ Links ]
6. Morales García D, Bernal Marco JM, Naranjo Gómez A. Isquemia cólica simulando un carcinoma. Rev Esp Enferm Dig 2005; 97(1): 60-7. [ Links ]
7. Linder J, Monkemuller K, Raijman I, Johnson L, Lazenby AJ, Wilcox CM. Cocaine-associated ischemic colitis. South Med J 2000; 93: 909-13. [ Links ]
8. Charles JA, Pullicino PM, Stoopack PM, Shroff Y. Ischemic colitis associated with naratriptan and oral contraceptive use. Headache 2005; 45(4): 386-9. [ Links ]
9. Leung Y, Urbanski SJ. Ischemic colitis during pegylated interferon- alpha and ribavirin therapy for chronic hepatitis C. Can J Gastroenterol 2006; 20(10): 661-3. [ Links ]
10. Lucas W, Schroy PC. Reversible ischemic colitis in a high endurance athlete. Am J Gastroenterol 1998; 93: 2231-4. [ Links ]
11. García Brao I, Mella García E, Rodríguez Martínez E, Bahamonde Calvelo F, Rivas Polo JI, Machuca Santa Cruz J. Cholesterol embolism causing ischemic colitis. Rev Esp Enferm Dig 2008; 100 (5): 305-13. [ Links ]
12. Cordobés-Gual J, Riera-Vázquez R, Merino Mairal O, Lara Hernández R, Manuel Rimbau C, Corominas Roura C, et al. Factores predictivos de colitis isquémica después de un aneurisma de aorta abdominal roto. Angiología 2004; 56 (5): 459-468. [ Links ]
13. Baixauli J, Kiran RP, Delaney CP. Investigation and management of ischemic colitis. Cleveland Clin J Med 2003; 70: 920-34. [ Links ]
14. Scharffr JR, Longo WE, Vartanian SM, Jacobs DJ, Bahdursingh AN, Kaminski DL. Ischemic colitis: spectrum of disease and outcome. Surgery 2003; 134: 624-30. [ Links ]
15. Barouk J, Gournay J, Bernard P. Ischemic colitis in the elderly: predictive factors of gangrenous outcome. Gastroenterol Clin Biol 1999; 23: 470-4. [ Links ]
16. Pla Martí V, Alos Company R, Ruiz Carmona MD, Solana Bueno A, Roig Vila JV. Experiencia y resultados en el tratamiento quirúrgico y conservador de la colitis isquémica. Rev Esp Enferm Dig 2001; 93: 501-4. [ Links ]
17. Lefkovitz Z, Capbell MS, Lookstein R, Mitty HA, Gerard PS. Radiologic diagnosis and treatment of gastrointestinal hemorrhage and ischemia. Med Clin north Am 2002; 86: 1357-99. [ Links ]
18. Ripollés T, Simo L, Martínez-Pérez MJ, Pastor MR, Igual A, López A. Sonographic findings in ischemic colitits in 58 patients. AJR 2005; 183: 777-85. [ Links ]
19. Screenarasimhaiah J. Diagnosis and managemente of ischemic colitis. Curr Gastroenterol Rep 2005; 7(5): 421-6. [ Links ]
20. Zuckerman GR, Prakash C, Merriman RB, Sawhney MS, DeSchryver-Kecskemeti K, Clouse RE. The colon single-stripe sign and its relationship to ischemic colitis. Am J Gastroenterol 2003; 98: 2018-22. [ Links ]
21. Toursarkissian B, Thompson RW. Ischemic colitis. Surg Clin North Am 1997; 77: 461-70. [ Links ]
22. Huguier M, Barrier A, Boelle PY. Ischemic colitis. Am J Surg 2006; 192(5): 679-84. [ Links ]
23. Kozuch PL, Brandt LJ. Review article: diagnosis and management of mesenteric ischaemic with an emphasis in pharmacotherapy. Aliment Pharmacol Ther 2005; 21: 201-15. [ Links ]
24. Farber MS, Arams JH. Antibiotics for the acute abdomen. Surg Clin North Am 1997; 77: 1395-417. [ Links ]











 texto en
texto en