Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Española de Enfermedades Digestivas
versão impressa ISSN 1130-0108
Rev. esp. enferm. dig. vol.105 no.2 Madrid Fev. 2013
https://dx.doi.org/10.4321/S1130-01082013000200002
Eficacia y seguridad de la CPRE en un hospital con bajo volumen
Efficacy and safety of ERCP in a low-volume hospital
José María Riesco López1, Manuel Vázquez Romero2, Juana María Rizo Pascual3, Miguel Rivero Fernández1, Rebeca Manzano Fernández1, Rosario González Alonso1, Eloísa Moya Valverde1, Antonio Díaz Sánchez1 y Rocío Campos Cantero1
1Sección de Aparato Digestivo. Hospital del Sureste. Arganda del Rey, Madrid.
2Servicio de Aparato Digestivo. Hospital Clínico San Carlos. Madrid.
3Servicio de Pediatría. Hospital Infanta Sofía. San Sebastián de los Reyes, Madrid
Dirección para correspondencia
RESUMEN
Introducción y objetivos: existe poca evidencia científica sobre los resultados de la CPRE realizada en hospitales con bajo volumen, sin embargo su puesta en marcha en nuestro medio es creciente. Los objetivos de nuestro estudio son evaluar la eficacia y seguridad de dicha técnica realizada por dos endoscopistas biliares noveles en un centro de estas características y analizar la curva de aprendizaje en los primeros procedimientos.
Pacientes y métodos: estudio retrospectivo de las primeras 200 CPRE practicadas en nuestro hospital, analizando la progresión entre los 100 primeros procedimientos y los 100 segundos, comparándolos con los estándares de calidad propuestos en la literatura.
Resultados: desde febrero de 2009 hasta abril de 2011 se realizaron 200 procedimientos a 169 pacientes con las siguientes indicaciones: coledocolitiasis (77 %), neoplasias (14,5 %) y otras patologías (8,5 %). La tasa de canulación ascendió del 85 % en las 100 primeras CPRE al 89 % en las siguientes, el éxito clínico del 81 % al 87 %, disminuyendo la tasa de pancreatitis aguda post-CPRE del 11 al 4 %, la de hemorragia digestiva alta del 3 al 2 % y la de colangitis aguda del 4 al 1 %. Hubo un éxitus secundario a una hemorragia digestiva alta en una paciente cirrótica en el primer grupo y un caso de perforación biliar resuelto mediante cirugía en el segundo.
Conclusiones: los resultados obtenidos tras la realización de 200 procedimientos apoyan la posibilidad de practicar CPRE en hospitales con bajo volumen consiguiendo niveles de eficacia y seguridad acorde con los estándares de calidad publicados.
Palabras clave: Colangiopancreatografía retrógrada endoscópica (CPRE). Canulación biliar. Esfinterotomía. Endoscopista biliar experto. Curva de aprendizaje.
ABSTRACT
Background and aims: there is little scientific evidence on the outcomes of endoscopic retrograde cholangiopancreatography (ERCP) performed in low-volume hospitals; however, in our country, it is growing up its implementation. The objectives of our study were to evaluate the efficacy and safety of this technique performed by two endoscopists with basic training in a center of this nature and analyze the learning curve in the first procedures.
Patients and methods: single-center retrospective study of the first 200 ERCP performed in our hospital (analyzing the evolution between the first 100 and 100 following procedures), comparing them with the quality standards proposed in the literature.
Results: from February 2009 to April 2011, we performed 200 ERCP in 169 patients, and the most common indications were: Choledocholithiasis (77 %), tumors (14.5 %) and other conditions (8.5 %). The cannulation rate rose from 85 % in the first 100 ERCP to 89 % in the next 100 procedures, clinical success from 81 % to 87 %, decreasing the post-ERCP acute pancreatitis rate from 11 % to 4 %, upper gastrointestinal bleeding (UGIB) from 3 % to 2 % and acute cholangitis from 4 % to 1 %. There was a death from a massive UGIB in a cirrhotic patient in the first group of patients and a case of biliary perforation resolved by surgery in the second one.
Conclusions: the results obtained after performing 200 procedures support the ability to practice ERCP in low-volume hospitals obtaining levels of efficacy and safety in accordance with published quality standards.
Key words: Endoscopic retrograde cholangiopancreatography (ERCP). Biliary cannulation. Sphincterotomy. Expert biliary endoscopist. Learning curve.
Abreviaturas
ASA: American Society of Anesthesiologists (Asociación Americana de Anestesiología).
ASGE: American Society for Gastrointestinal Endoscopy (Asociación Americana de Endoscopia Digestiva).
Introducción
La colangiopancreatografía retrógrada endoscópica (CPRE) es una técnica endoscópica que resulta fundamental en el manejo de la patología biliopancreática. En 1968 se describió la primera canulación de la ampolla de Váter (1) y seis años después la primera esfinterotomía endoscópica (2,3). Desde entonces esta técnica ha evolucionado de una modalidad diagnóstica a un procedimiento eminentemente terapéutico. Esta transformación se debe a los avances experimentados en otras técnicas como la colangiopancreatografía por resonancia magnética o la ultrasonografía endoscópica y su carácter no invasivo. La CPRE es una prueba compleja en cuanto a su curva de aprendizaje (4) y puede asociar complicaciones potencialmente graves como pancreatitis aguda, hemorragia digestiva alta, sepsis biliar o perforaciones (5-8); sin embargo este procedimiento en manos expertas resulta seguro y eficaz en el drenaje del árbol biliopancreático.
Existen múltiples publicaciones relacionadas con la formación que debe recibir un endoscopista para ser competente en CPRE (9-15), sin embargo poco se ha publicado sobre los resultados obtenidos por endoscopistas biliares en hospitales comarcales o con bajo volumen de pacientes (16-20).
Los objetivos de este estudio son evaluar la eficacia y seguridad de la CPRE realizada por personal con formación básica en un centro con bajo volumen y analizar la curva de aprendizaje de la técnica, comparando la evolución entre los primeros 100 procedimientos practicados y los 100 siguientes.
Pacientes y métodos
Estudio retrospectivo realizado en un hospital de reciente creación con una dotación de 115 camas de hospitalización y un área sanitaria de 150.000 habitantes.
Antes de poner en marcha la CPRE, se realizó en primer lugar una doble estimación del número de procedimientos que podrían practicarse anualmente en nuestro centro: por un lado, teniendo en cuenta la fórmula publicada por autores británicos que indica una media de 0,9 CPRE por cada 1.000 habitantes/año (21); por otro, conociendo el número de procedimientos realizados por otros hospitales de similar tamaño y población asignada en nuestro entorno. En ambos casos, el número anual estimado de CPRE superaba los 100 procedimientos, lo que permitiría a cada endoscopista practicar al menos 40 esfinterotomías anuales (22) o 50 CPRE/año (23-25).
Para satisfacer estas necesidades, se decidió asignar dos endoscopistas, una enfermera y una auxiliar de enfermería para realizar las exploraciones. Dada la limitada experiencia de nuestros profesionales en CPRE, se diseñó un programa de capacitación antes de iniciar su práctica de forma autónoma. Ambos endoscopistas acudieron a rotar durante 6 meses (una vez por semana) a un centro de referencia para completar un total de 180-200 CPRE (12,13); el personal de enfermería también acudió a dicho centro para familiarizarse con la técnica durante 4 semanas.
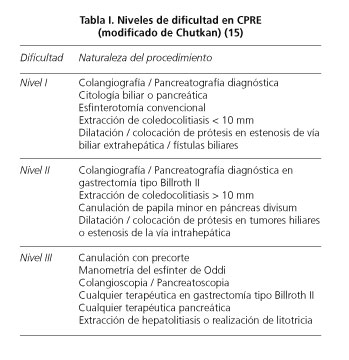
Una vez finalizada la formación se puso en marcha la técnica en nuestro hospital. Los primeros 25 procedimientos fueron realizados en sala de radiología mediante sedación con propofol en pacientes con riesgo anestésico bajo (ASA I-II) y por motivos institucionales las siguientes 175 exploraciones en quirófano bajo anestesia general (según criterio del Servicio de Anestesiología) con arco de rayos portátil (pacientes ASA I-IV). La dificultad técnica de las CPRE realizadas fue progresiva, siendo los primeros procedimientos de baja complejidad (nivel I, Tabla I) con intención de mantener un nivel de seguridad y eficacia adecuadas y poder asentar la técnica en el hospital con garantías de éxito. Mientras tanto, los pacientes con mayor dificultad de manejo endoscópico fueron remitidos al hospital de referencia de nuestro área. Posteriormente y de forma gradual fuimos acometiendo casos de mayor complejidad (niveles II y III, Tabla I) con supervisión de forma puntual por parte de endoscopistas biliares expertos de otros centros. La única maniobra compleja utilizada desde los primeros procedimientos para conseguir la canulación biliar fue el precorte.
El protocolo diseñado para manejar los pacientes candidatos a CPRE fue el siguiente: tanto los individuos hospitalizados como los ambulatorios fueron evaluados por un gastroenterólogo antes del procedimiento, quien confirmó la adecuada indicación de la prueba (entregándose el consentimiento informado y explicando detalladamente la naturaleza de la técnica); además, aquellos pacientes sometidos a CPRE bajo anestesia general fueron previamente evaluados por un anestesiólogo y se les realizó un estudio preoperatorio (electrocardiograma y radiografía de tórax). Todos los individuos disponían de analítica reciente con parámetros de coagulación y se les practicó un análisis de sangre en las siguientes 24 horas post-CPRE para descartar complicaciones. Aquellos candidatos a realización de CPRE programada en tratamiento crónico con anticoagulación oral pasaron a terapia con heparina subcutánea 3 días antes del procedimiento (recibiendo la última dosis pre-prueba: 12 horas antes) y los antiagregados con clopidogrel lo suspendieron con 7 días de antelación. Sin embargo, no se recomendó de forma universal la retirada del ácido acetilsalicílico antes de la CPRE. Los pacientes ambulatorios ingresaron durante 24 horas en el hospital, siendo dados de alta al día siguiente de la prueba en caso de ausencia de complicaciones; al alta todos los individuos fueron revisados en consultas externas de Gastroenterología 4 semanas después para confirmar una adecuada evolución clínica. El control de aparición de complicaciones hospitalarias post-CPRE fue realizado por los especialistas en Aparato Digestivo en el horario laboral habitual y por los especialistas médicos de guardia de planta en el resto de franjas horarias.
Los procedimientos fueron practicados alternativamente por dos endoscopistas utilizando duodenoscopios Pentax® (ED-3480TK y ED-3490TK) y sistema de intercambio rápido de guía (Boston Scientific® Natick, Massachusetts y Cook Medical® Winston-Salem, NC). En aquellos casos de canulación pancreática no deseada con riesgo aumentado de pancreatitis aguda post-CPRE (tras introducción de contraste en páncreas o paso de guía al conducto pancreático en dos o más ocasiones) se colocó de forma profiláctica una prótesis plástica pancreática con doble aleta de 5 cm y 5F (Cook Medical® Winston-Salem, NC) con posterior retirada en el plazo de una semana.
El grupo de trabajo habitual lo formaron dos médicos especialistas en aparato digestivo, una enfermera, una auxiliar de enfermería y un técnico de radiología con la ulterior incorporación del equipo de anestesiología. El modus operandi establecido fue el siguiente: la enfermera instrumentó al endoscopista principal (quien realizaba la exploración) mientras el otro endoscopista permanecía siempre en sala para mejorar su curva de aprendizaje, además de ser el encargado de controlar la sedación en los primeros 25 procedimientos.
Se definió como exitosa aquella canulación que permitió visualizar adecuadamente el o los conductos seleccionados antes del procedimiento. En el caso de canulación de un conducto no deseado, no se consideró un fracaso si el conducto seleccionado se consiguió canular finalmente durante la prueba. El éxito clínico se definió en caso de coledocolitiasis mediante su extracción o el drenaje del conducto gracias a la colocación de prótesis (si litiasis > 10 mm o alteración severa de la coagulación) y en los casos de estenosis si se consiguió el drenaje tras la colocación de una endoprótesis.
La información de cada paciente se recuperó realizando una revisión retrospectiva de historias clínicas y su recogida en una base de datos. Las complicaciones menores asociadas a la sedación/anestesia general no pudieron ser recopiladas, salvo aquellas graves que impidieron realizar el procedimiento.
Se incluyeron en el estudio todos los pacientes mayores de edad con patología biliopancreática sometidos a CPRE en nuestro hospital. Como criterios de exclusión se fijaron la presencia de estenosis duodenal que no permitiera el paso del duodenoscopio a segunda porción duodenal (dos casos) y la contraindicación anestesiológica para acometer el procedimiento (hubo un paciente que sufrió una desaturación de oxígeno durante la fase de inducción anestésica que impidió realizar la prueba).
Finalmente, se realizó un análisis estadístico de los resultados obtenidos así como de las características de los dos grupos comparados en el estudio utilizando el programa G-Stat 2.0. Se aplicaron diferentes pruebas estadísticas según las variables comparadas: t-Student para variables cuantitativas que siguen parámetros de normalidad, Mann-Whitney para grupos no normales y Chi-cuadrado y Fisher para variables cualitativas.
La puesta en marcha de este estudio contó con la aprobación del Comité ético de nuestro centro hospitalario.
Resultados
Desde febrero de 2009 hasta abril de 2011 se realizaron 200 CPRE (74 el primer año y 126 en los siguientes meses) a un total de 169 pacientes. La mediana de edad fue de 72 años (rango: 25-103 años) siendo el 63,5 % mujeres y el 36,5 % varones. Las indicaciones más frecuentes fueron coledocolitiasis: 77 % (presentación clínica como cólico biliar complicado, colangitis aguda o pancreatitis aguda), tumores: 14,5 % (cuya etiología más frecuente fue la pancreática, seguida de la ampular, biliar y gástrica) y otras patologías: 8,5 % (estenosis biliares benignas, pancreatitis crónica o fístulas biliares).
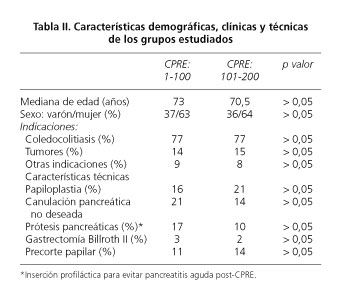
Hemos analizado los resultados separando las CPRE en dos grupos (las 100 primeras vs. las 100 siguientes) con similares características demográficas, clínicas y técnicas en las que no se han encontrado diferencias estadísticamente significativas (Tabla II).
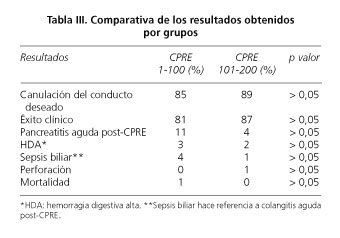
Los resultados obtenidos fueron los siguientes: la tasa de canulación del conducto deseado aumentó del 85 % en las 100 primeras CPRE al 89 % en las 100 siguientes (papila nativa: 84 y 85 %, respectivamente), el éxito clínico ascendió del 81 al 87 %, la tasa de pancreatitis aguda post-CPRE disminuyó de 11 a 4 %, la de colangitis aguda del 4 al 1 % y la de hemorragia digestiva alta (HDA) del 3 al 2 %, sin encontrarse diferencias estadísticamente significativas (Tabla III). En el primer grupo de procedimientos hubo un éxitus 26 días después de la CPRE en una paciente cirrótica con alteración de la función hepática que presentó una HDA masiva horas después de la esfinterotomía y que no pudo ser resuelta endoscópicamente; la paciente precisó cirugía urgente e ingreso en UCI con desarrollo posterior de distrés respiratorio asociado a síndrome politransfusional. En el segundo grupo hubo una perforación biliar por hilo guía en una paciente que presentaba una estenosis biliar benigna secundaria a colocación de clip quirúrgico en vía biliar extrahepática; dicha perforación fue resuelta mediante cirugía con buena evolución clínica posterior.
Discusión
En nuestro conocimiento, son escasas las publicaciones relacionadas con los resultados obtenidos en CPRE por endoscopistas biliares con formación básica (26,27) y en hospitales con bajo volumen de pacientes (17-20). Sin embargo abundan las recomendaciones acerca de la formación que debe recibir un endoscopista para ser considerado competente en esta técnica; la mayoría de los autores proponen la realización de un total de 180-200 procedimientos supervisados por un endoscopista biliar experto (incluyendo diferentes grados de dificultad y arquitecturas papilares) (11-13,28,29). Sin embargo, se han realizado recomendaciones más optimistas, como las publicadas por Tavill y cols. en 1996 en el Plan de Estudios de Gastroenterología (refrendadas a posteriori por otros autores) quienes proponen un mínimo de 100 CPRE para alcanzar la competencia en la técnica (9,30,31) frente a las 150 procedimientos necesarios para obtener el Diploma Europeo de Gastroenterología (10). En el extremo opuesto estaría el grupo de Verma y cols. quienes proponen un mínimo obligatorio de 350 CPRE sobre papila nativa como criterio indispensable para asegurar una tasa media canulación biliar del 80 % (14). En cuanto a los requisitos contemplados para los endoscopistas biliares con un mayor número de procedimientos a sus espaldas, encontramos que la tasa de canulación recomendada para CPREistas experimentados debe ser ≥ 90 % (4) y para ser considerado un experto un tasa ≥ 95 % (17).
Habitualmente los programas de especialidad en Gastroenterología en la mayoría de los centros hospitalarios en Europa (10) y EE. UU. (28) no permiten llegar a un número suficiente de procedimientos biliopancreáticos como los propuestos previamente (con excepción de Gran Bretaña donde se realizan alrededor de 150 CPRE), encontrándose la media europea en 113 procedimientos (32). En nuestro país no es obligatoria la realización de esta técnica durante el periodo de especialización y la cantidad de CPRE que habíamos practicado durante nuestro periodo formativo era claramente inferior a lo recomendado, motivo por el cual acudimos a un centro de referencia -donde realizan más de 250 procedimientos/año (16)- para completar nuestra formación así como la de nuestro personal de enfermería, ya que su participación tras un periodo formativo también permite mejorar los resultados obtenidos en CPRE (33,34).
Existen diferentes recomendaciones en cuanto al número de procedimientos anuales que debe realizar un CPREista para mantener la habilidad técnica y unos resultados clínicos adecuados. Algunos autores proponen como criterio la realización de 40 esfinterotomías/año (22) o 50 CPRE/año (23-25), mientras otros recomiendan practicar más de una esfinterotomía semanal (6) o un mínimo de 200 procedimientos/año (7). Debido a la distribución demográfica de la población y los recursos sanitarios de los que disponemos, en ocasiones este tipo de procedimientos es realizado en hospitales con bajo volumen de pacientes. En EE. UU. se revisaron entre 1998 y 2001 un total de 199.625 pacientes hospitalizados sometidos a CPRE y se demostró que el 70 % habían sido realizadas en hospitales que practicaban < 100 procedimientos / año, siendo la media de todos los centros participantes en el estudio de 49 CPRE / año (rango 1-1004) (35). Además, en 2007, en este mismo país estudió la disponibilidad hospitalaria de dicha técnica, objetivando que era alta en áreas metropolitanas (35-44 %) y baja en áreas rurales (5-25 %) (36); sin embargo en nuestro país la realización de este procedimiento en áreas no metropolitanas es creciente, como sucede en el hospital donde trabajamos.
En nuestro centro realizamos durante el primer año un total de 74 CPRE, ascendiendo la media de años posteriores a 115 CPRE (cifra que se ha mantenido hasta la actualidad).
El propósito de nuestro estudio ha sido evaluar la habilidad adquirida por los dos endoscopistas a lo largo de las primeras 200 CPRE, así como la eficacia y seguridad del procedimiento teniendo en cuenta la tasa de canulación del conducto deseado, el éxito clínico y las complicaciones asociadas a la prueba. Además, creemos que puede resultar interesante valorar la viabilidad de la creación de unidades de CPRE en centros hospitalarios con bajo volumen teniendo en cuenta los resultados obtenidos.
La decisión de analizar los primeros 200 procedimientos nos ha permitido evaluar la evolución en la habilidad técnica adquirida por los dos endoscopistas a lo largo de 26 meses y comparar de forma objetiva la progresión de los resultados obtenidos con los recomendados por la mayoría de autores durante la formación en CPRE en base al mismo número de procedimientos.
El subanálisis por grupos de estos procedimientos, demuestra una tendencia a la mejoría de los resultados obtenidos en tasa de canulación y éxito clínico en las segundas 100 CPRE, así como una reducción en el porcentaje de complicaciones, si bien los resultados obtenidos no alcanzaron significación estadística (debido probablemente al pequeño tamaño muestral).
La tasa de canulación obtenida por nuestros endoscopistas noveles concuerda con la aconsejada por diferentes autores y sociedades de endoscopia, quienes recomiendan alcanzar un 80-85% tras finalizar la formación en CPRE (14,15,24). Además el éxito clínico conseguido siguió un curso paralelo al porcentaje de canulación en ambos grupos. En cuanto a las complicaciones, reseñar que la tasa de pancreatitis aguda post-CPRE publicada por la mayoría de autores oscila entre el 1,6 y 15,7 % (37,38), encontrándose en nuestro caso elevada en las 100 primeras CPRE (11%) pero reduciéndose a niveles considerados como aceptables (4 %) en los siguientes 100 procedimientos (39). El resto de complicaciones acaecidas en ambos grupos muestran cifras similares a las recientemente aconsejadas por la Asociación Americana de Endoscopia Digestiva (ASGE) (39), haciendo hincapié en la tendencia al descenso de la mayoría de estas tras la realización de los primeros 100 procedimientos: la tasa de sepsis biliar (colangitis aguda) se redujo del 4 % (discretamente elevada) al 1 % y la de HDA del 3 al 2 % -semejante a la publicada por grupos con mayor experiencia (6,40)-. En referencia a las complicaciones graves hubo un caso de perforación biliar y un éxitus secundario a HDA masiva en los 200 procedimientos analizados. El porcentaje global de complicaciones en las 100 primeras CPRE fue superior al 10 % recomendado (32), sin embargo en las siguientes descendió al 8 %. De cualquier manera, debemos tener en cuenta como limitación inherente a todos los estudios retrospectivos la posibilidad de infraestimación de las complicaciones registradas.
Aunque el estudio no fue diseñado específicamente para analizar las razones de la disminución de la tasa de complicaciones en los segundos 100 procedimientos, creemos que la habilidad adquirida tras ellos nos permitió disminuir la elevada tasa de canulación pancreática no deseada (reflejada por el marcado descenso en la colocación de prótesis pancreáticas en el segundo grupo) y por ende el número de pancreatitis agudas post-CPRE. Por otro lado, el incremento en el número de papiloplastias y de canulaciones utilizando precorte en las segundas 100 CPRE estuvo relacionado con la realización de procedimientos cada vez más complejos, a pesar de lo cual disminuyó la tasa de pancreatitis aguda y de HDA. Estos resultados coinciden con los publicados recientemente por otros grupos, quienes demuestran un alto nivel de eficacia y seguridad en la utilización de la papiloplastia para extracción de coledocolitiasis (41-43). En cualquier caso, el porcentaje de precortes fue elevado en ambos grupos y es un aspecto que debemos mejorar en futuras exploraciones.
Si comparamos los resultados obtenidos en nuestro centro por endoscopistas biliares noveles (a partir de la primera centena de CPRE realizadas de forma autónoma) con otras publicaciones realizadas por endoscopistas biliares con formación inicial o en centros con bajo volumen, podemos concluir que los resultados son muy similares (17,18,20,27).
La recogida de los resultados obtenidos por nuestro grupo y su posterior análisis es uno de los criterios fundamentales señalados por la ASGE para realizar un adecuado control de calidad intra y post-procedimiento en cualquier unidad de CPRE (32).
Por último, nos gustaría destacar que resulta muy aconsejable recomendar a todos los endoscopistas biliares noveles (entre los cuales nos incluimos) la derivación de pacientes que precisen una CPRE de alta complejidad técnica a centros de referencia en este procedimiento.
Como conclusión, nos gustaría destacar que aunque el presente estudio cuenta con una serie de limitaciones inherentes a su carácter retrospectivo y que los resultados obtenidos no alcanzaron significación estadística, creemos que la práctica de CPRE en nuestro centro alcanzó unos niveles de seguridad y eficacia adecuados tras realizar los primeros 200 procedimientos, concordantes con los estándares de calidad propuestos en la literatura. Estos resultados sugieren la posibilidad de practicar CPRE en hospitales con bajo volumen siempre y cuando exista una adecuada formación de sus profesionales y unos medios hospitalarios apropiados.
Agradecimientos
Los autores del estudio quieren transmitir su agradecimiento a los profesionales de las Unidades de Endoscopia Digestiva de los Hospitales Ramón y Cajal y Gregorio Marañón de Madrid por la continua y estrecha colaboración mostrada con nuestro equipo para poder montar la Unidad de CPRE, así como a los de los Hospitales La Mancha Centro de Alcázar de San Juan (Ciudad Real), Quirón de Madrid y Río Hortega de Valladolid. Además queremos mostrar nuestra gratitud a todos los compañeros que forman o han formado parte de la Unidad de Endoscopia Digestiva del Hospital del Sureste de Arganda del Rey (Madrid), sin cuya ayuda no hubiera sido posible la puesta en marcha de la CPRE en nuestro centro.
![]() Dirección para correspondencia:
Dirección para correspondencia:
José María Riesco López
Sección de Aparato Digestivo
Hospital del Sureste. Ronda del Sur, 10
28500 Arganda del Rey, Madrid
e-mail:
jmaria.riesco@salud.madrid.org
Recibido: 26-10-2012
Aceptado: 28-01-2013
Bibliografía
1. McCune WS, Shorb PE, Moscovitz H. Endoscopic cannulation of the ampulla of Vater: A preliminary report. Ann Surg 1968;167:752-6. [ Links ]
2. Classen M, Demling L. Endoskopische Sphinkterotomie der Papilla Vateri und Steinextraktion aus dem Ductus choledochus. Dtsch Med Wochenschr 1974;99:496-7. [ Links ]
3. Kawai K, Akasaka Y, Murakami K, Tada M, Koli Y. Endoscopic sphincterotomy of the ampulla of Vater. Gastrointest Endosc 1974;20:148-51. [ Links ]
4. Baron TH, Petersen BT, Mergener K, Chak A, Cohen J, Deal SE, et al. Quality indicators for endoscopic retrograde cholangiopancreatography. ASGE /ACG Taskforce for quality in endoscopy. Am J Gastroenterol 2006;101:892-7. [ Links ]
5. Cotton PB, Lehman G, Vennes J, Geenen JE, Russell RC, Meyers WC, et al. Endoscopic sphincterotomy complications and their management: An attempt at consensus. Gastrointest Endosc 1991;37:383-93. [ Links ]
6. Freeman ML, Nelson DB, Sherman S, Haber GB, Herman ME, Dorsher PJ, et al. Complications of endoscopic biliary sphincterotomy. N Engl J Med 1996;335:909-18. [ Links ]
7. Loperfido S, Angelini G, Benedetti G, Chilovi F, Costan F, De Berardinis F, et al. Major early complications from diagnostic and therapeutic ERCP: A prospective multicenter study. Gastrointest Endosc 1998;48:1-10. [ Links ]
8. Freeman ML, DiSario JA, Nelson DB, Fennerty MB, Lee JG, Bjorkman DJ, et al. Risk factors for post-ERCP pancreatitis: A prospective, multicenter study. Gastrointest Endosc 2001;54:425-34. [ Links ]
9. Eisen GM, Dominitz JA, Faigel DO, Goldstein JL, Kalloo AN, Petersen BT, et al. Guidelines for advanced endoscopic training. Gastrointest Endosc 2001;53:846-8. [ Links ]
10. Bisschops R, Wilmer A, Tack J. A survey on gastroenterology training in Europe. Gut 2002;50:724-9. [ Links ]
11. Jones DB, Chapuis P. What is adequate training and competence in gastrointestinal endoscopy? Med J Aust 1999;170:274-6. [ Links ]
12. Watkins JL, Etzkorn KP, Wiley TE, DeGuzman L, Harig JM. Assessment of technical competence during ERCP training. Gastrointest Endosc 1996;44:411-5. [ Links ]
13. Jowell PS, Baillie J, Branch MS, Affronti J, Browning CL, Bute BP. Quantitative assessment of procedural competence. A prospective study of training in endoscopic retrograde cholangiopancreatography. Ann Intern Med 1996;125:983-9. [ Links ]
14. Verma D, Gostout CJ, Petersen BT, Levy MJ, Baron TH, Adler DG. Establishing a true assessment of endoscopic competence in ERCP during training and beyond: a single-operator learning curve for deep biliary cannulation in patients with native papillary anatomy. Gastrointest Endosc 2007;65:394-400. [ Links ]
15. Chutkan RK, Ahmad AS, Cohen J, Cruz-Correa MR, Desilets DJ, Dominitz J A, et al. ERCP core curriculum. Gastrointest Endosc 2006;63:361-76. [ Links ]
16. Williams EJ, Taylor S, Fairclough P, Hamlyn A, Logan RF, Martin D, et al. Are we meeting the standards set for endoscopy? Results of a large-scale prospective survey of endoscopic retrograde cholangio-pancreatograph practice. Gut 2007;56:821-9. [ Links ]
17. Schlup MM, Williams SM, Barbezat GO. ERCP: A review of technical competency and workload in a small unit. Gastrointest Endosc 1997;46:48-52. [ Links ]
18. García-Cano Lizcano J, González Martín JA, Morillas Ariño J, Pérez Sola A. Complications of endoscopic retrograde cholangiopancreatography. A study in a small ERCP unit. Rev Esp Enferm Dig 2004;96:163-73. [ Links ]
19. Dundee PE, Chin-Lenn L, Syme DB TP. Outcomes of ERCP prospective series from a rural centre. ANZ J Surg 2007;77:1013-7. [ Links ]
20. Ciriza C, Dajil S, Jiménez C, Urquiza O, Karpman G, García L RM. Five-year analysis of endoscopic retrograde cholangiopancreatography in the Hospital del Bierzo. Rev Esp Enferm Dig 1999;91:693-702. [ Links ]
21. Isaacs P. Endoscopic retrograde cholangiopancreatography training in the United Kingdom: A critical review. World J Gastrointest Endosc 2011;3:30-3. [ Links ]
22. Rabenstein T, Schneider HT, Nicklas M, Ruppert T, Katalinic A, Hahn EG, et al. Impact of skill and experience of the endoscopist on the outcome of endoscopic sphincterotomy techniques. Gastrointestinal endoscopy 1999;50:628-36. [ Links ]
23. Touzin E, Decker C, Kelly L, Minty B. Gallbladder disease in north-western Ontario: the case for Canada's first rural ERCP program. Can J Rural Med 2011;16:55-60. [ Links ]
24. Cockeram A. Canadian Association of Gastroenterology Practice Guideline for clinical competence in diagnostic and therapeutic endoscopic retrograde cholangiopancreatography. Can J Gastroenterol 1997;11:535-8. [ Links ]
25. Kapral C, Duller C, Wewalka F, Kerstan E, Vogel W, Schreiber F. Case volume and outcome of endoscopic retrograde cholangiopancreatography: Results of a nationwide Austrian benchmarking project. Endoscopy 2008;40:625-30. [ Links ]
26. Frakes JT. An evaluation of performance after informal training in endoscopic retrograde sphincterotomy. Am J Gastroenterol 1986;81:512-5. [ Links ]
27. García-Cano Lizcano J, González Martín JA. Training in cannulation of the bile ducts using endoscopic retrograde cholangiopancreatography. Gastroenterol Hepatol 2000;23:404-5. [ Links ]
28. Kowalski T, Kanchana T, Pungpapong S. Perceptions of gastroenterology fellows regarding ERCP competency and training. Gastrointest Endosc 2003;58:345-9. [ Links ]
29. García-Cano J. 200 supervised procedures: the minimum threshold number for competency in performing endoscopic retrograde cholangiopancreatography. Surg Endosc 2007;21:1254-5. [ Links ]
30. Rabenstein T, Hahn EG. Post-ERCP pancreatitis: Is the endoscopist's experience the major risk factor? JOP 2002;3:177-87. [ Links ]
31. Tavill, AS; Bissell, DM; Katz S. Training the gastroenterologist of the future: The gastroenterology core curriculum. The Gastroenterology Leadership Council. Gastroenterology 1996;110:1266-300. [ Links ]
32. Costamagna G, Familiari P, Marchese M, Tringali A. Endoscopic biliopancreatic investigations and therapy. Best Pract Res Clin Gastroenterol 2008;22:865-81. [ Links ]
33. Mathews JS, Maher KA, Cattau EL. The role of endoscopic retrograde cholangiopancreatography injection training sessions for the gastroenterology nurse and associate. Gastroenterol Nurs 1989;12:106-8. [ Links ]
34. Ratanalert S, Soontrapornchai P, Ovartlarnporn B. Preoperative education improves quality of patient care for endoscopic retrograde cholangiopancreatography. Gastroenterol Nurs 2003;26:21-5. [ Links ]
35. Varadarajulu S, Kilgore ML, Wilcox CM, Eloubeidi MA. Relationship among hospital ERCP volume, length of stay, and technical outcomes. Gastrointest Endosc 2006;64:338-47. [ Links ]
36. Poulose BK, Phillips S, Nealon W, Shelton J, Kummerow K, Penson D, et al. Choledocholithiasis management in rural America: Health disparity or health opportunity? J Surg Res 2011;170:214-9. [ Links ]
37. Cotton PB, Garrow DA, Gallagher J, Romagnuolo J. Risk factors for complications after ERCP: A multivariate analysis of 11,497 procedures over 12 years. Gastrointest Endosc 2009;70:80-8. [ Links ]
38. Barthet M, Lesavre N, Desjeux A, Gasmi M, Berthezene P, Berdah S, et al. Complications of endoscopic sphincterotomy: Results from a single tertiary referral center. Endoscopy 2002;34:991-7. [ Links ]
39. Anderson MA, Fisher L, Jain R, Evans JA, Appalaneni V, Ben-Menachem T, et al. Complications of ERCP. Gastrointest Endosc 2012;75:467-73. [ Links ]
40. Rabenstein T, Schneider HT, Bulling D, Nicklas M, Katalinic A, Hahn EG, et al. Analysis of the risk factors associated with endoscopic sphincterotomy techniques: Preliminary results of a prospective study, with emphasis on the reduced risk of acute pancreatitis with low-dose anticoagulation treatment. Endoscopy 2000;32:10-9. [ Links ]
41. Martín-Arranz E, Rey-Sanz R, Martín-Arranz MD, Gea-Rodríguez F, Mora-Sanz P, Segura-Cabral JM. Safety and efficacy of large balloon sphincteroplasty in a third care hospital. Rev Esp Enferm Dig 2012;104: 355-9. [ Links ]
42. Espinel J, Pinedo E. Large balloon dilation for removal of bile duct stones. Rev Esp Enferm Dig 2008;100:632-6. [ Links ]
43. Espinel J, Pinedo E, Olcoz JL. Large hydrostatic balloon for choledocolithiasis. Rev Esp Enferm Dig 2007;99:33-8. [ Links ]











 texto em
texto em