My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.106 n.2 Madrid Feb. 2014
https://dx.doi.org/10.4321/S1130-01082014000200017
Manejo conservador en la disección aislada de arteria mesentérica superior
Conservative management of isolated dissection of the superior mesenteric artery
Palabras clave: Disección aislada. Arteria mesentérica superior. Tratamiento.
Key words: Isolated disection. Superior mesenteric artery. Treatment.
Sr. Editor:
La disección aislada de la arteria mesentérica superior (DAAMS) es una entidad poco común. Su incidencia ha aumentado debido al incremento del uso de pruebas de imagen multicorte. Se trata de una potencial causa de isquemia mesentérica y el tratamiento óptimo es aún un tema controvertido (1).
Caso clínico
Se trataba de un varón de 46 años, fumador de 20cig./día, que refería episodios recurrentes de dolor abdominal intenso periumbilical de aparición súbita. El abdomen era blando, depresible, doloroso en región periumbilical, sin signos de irritación peritoneal. Destacaba una tensión arterial de 180/71 mm Hg, el hemograma, la bioquímica y la gasometría eran rigurosamente normales. El dolor abdominal persistía a pesar de la sueroterapia y analgesia adecuada.
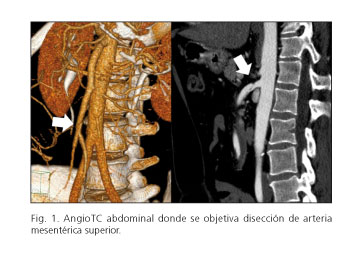
En el AngioTC abdominal (Fig. 1) se objetivó una imagen lineal de baja señal en la luz de la arteria mesentérica superior, compatible con disección, con buen flujo distal y buena perfusión de las asas. El resto de las estructuras vasculares eran normales.
El paciente fue trasladado a la UCI y se inició el tratamiento anticoagulante (bemiparina 7.500U cada 24horas), antihipertensivo y analgésico. Los episodios de dolor fueron remitiendo de forma progresiva y la tolerancia oral fue adecuada.
Dada la estabilidad clínica del paciente, la ausencia de signos de isquemia intestinal y el buen flujo distal a la disección en AMS se decidió continuar con el manejo conservador y no llevar a cabo medidas terapéuticas intervencionistas.
Fue dado de alta tras 12 días de ingreso. El tratamiento anticoagulante se mantuvo durante un mes, continuando con ácido acetilsalicílico 100mg cada 24horas. La tensión arterial se controló adecuadamente con enalapril 10mg cada 24horas. Tras 2 años de seguimiento el paciente se encuentra estable y asintomático, con pruebas de imagen de control sin cambios.
Discusión
La DAAMS es una patología infrecuente. Según los hallazgos angiográficos puede clasificarse en (4):
-Tipo I: permeabilidad de luz falsa y verdadera, revelando el locus de entrada y reentrada.
-Tipo IIa: permeabilidad de luz verdadera sin flujo de reentrada desde la luz falsa.
-Tipo IIb: trombosis de luz falsa.
-Tipo III: disección de AMS con oclusión de la misma.
La mayoría de los casos evolucionan de forma satisfactoria con tratamiento médico y una minoría presenta dolor incontrolable e isquemia intestinal que pueden precisar tratamiento quirúrgico y revascularizador.
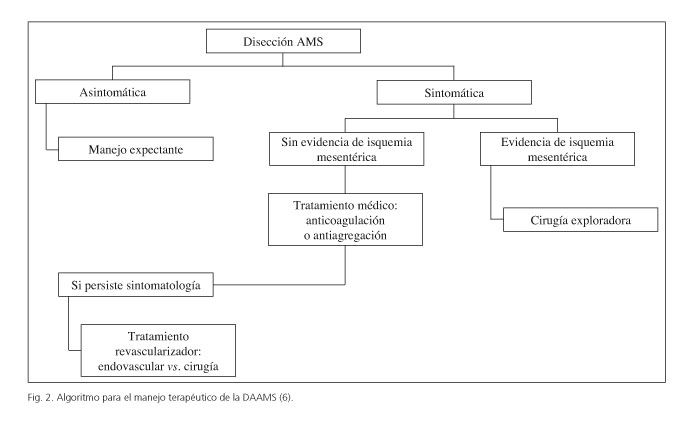
Estudios recientes han propuesto algoritmos terapéuticos para la DAAMS basándose en los casos publicados en la literatura (2-6). A modo de resumen, se puede decir (Fig. 2):
1.Pacientes asintomáticos, con hallazgo incidental de DAAMS, el manejo debe ser expectante.
2.En pacientes sintomáticos sin evidencia de isquemia mesentérica la primera opción terapéutica es el tratamiento médico con anticoagulación o antiagregación, control de tensión arterial y analgesia. Hay grupos que prefieren realizar anticoagulación con el fin de evitar la trombosis de los vasos con una perfusión deficiente y da mayor tranquilidad en la prevención la isquemia. No obstante, hay publicaciones que concluyen que no existen diferencias significativas entre el tratamiento anticoagulante y antiagregante.
3.En pacientes sintomáticos sin evidencia de isquemia mesentérica con tratamiento médico, donde persiste el dolor abdominal intenso o hay intolerancia a la dieta se ha de plantear tratamiento revascularizador bien endovascular o abierto.
4.En pacientes sintomáticos, en los que existan datos radiológicos o sospecha clínica de isquemia mesentérica debe realizarse exploración de la cavidad abdominal y valoración de revascularización intestinal.
Francisco Javier Moreno Machuca, Guillermo Núñez de Arenas Baeza,
Francisco Diéguez Rascón, José Enrique López Lafuente,
Jorge Haurie Girelli y José Vicente González Herráez
Hospital Universitario Nuestra Señora de Valme. Sevilla
Bibliografía
1. Chu SY, Hsu MY, Chen CM, Yeow KM, Hung CF, Su IH, et al. Endovascular repair of spontaneous isolated dissection of the superior mesenteric artery. Clinical Radiology 2012;67:32-7. [ Links ]
2. Park YJ, Park KB, Kim DI, Do YS, Kim DK, Kim YW. Natural history of spontaneous isolated superior mesenteric artery dissection derived from follow-up after conservative treatment. J Vasc Surg 2011;54:1727-33. [ Links ]
3. Min SI, Yoon KC, Min SK, Ahn SH, Jae HJ, Chung JW, et al. Current strategy for the treatment of symptomatic spontaneous isolated dissection of superior mesenteric artery. J Vasc Surg 2011;54:461-6. [ Links ]
4. Yun WS, Kim YW, Park KB, Cho SK, Do YS, Lee KB, et al. Clinical and angiographic follow-up of spontaneous isolated superior mesenteric artery dissection. Eur J Vasc Endovasc Surg 2009;37:572-7. [ Links ]
5. Cho BS, Lee MS, Lee MK, Choi YJ, Kim CN, Kang YJa, et al. Treatment guidelines for isolated dissection of the superior mesenteric artery based on follow-up CT findings. Eur J Vasc Endovasc Surg 2011;41:780-5. [ Links ]
6. Carter R, O'Keeffe S, Minion DJ, Sorial EE, Endean ED, Xenos ES. Spontaneous superior mesenteric artery dissection: Report of 2 patients and review of management recommendations. Vasc Endovascular Surg 2011;45:295-8. [ Links ]











 text in
text in