Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.107 no.1 Madrid ene. 2015
Descripción de la asistencia en urgencias de pacientes intervenidos de cirugía bariátrica en un centro de referencia
Evaluation of bariatric surgery patients at the emergency department of a tertiary referral hospital
Amador García Ruiz de Gordejuela1, Zoilo Madrazo González2, Anna Casajoana Badia1, Anna Muñoz Campaña3, Francisco Javier Cuesta González4 y Jordi Pujol Gebelli1
1Sección de Cirugía Bariátrica y Metabólica. Servicio de Cirugía General y Digestiva.
2Sección de Urgencias Quirúrgicas. Servicio de Cirugía General y Digestiva.
3Servicio de Cirugía General y Digestiva.
4Servicio de Cirugía Oral y Maxilofacial.
Hospital Universitari de Bellvitge. Barcelona
Dirección para correspondencia
RESUMEN
Objetivo: describir el perfil de consulta en el servicio de Urgencias de pacientes intervenidos de cirugía bariátrica (CB).
Método: análisis retrospectivo de las consultas al servicio de Urgencias de pacientes intervenidos de CB. Se analizan las visitas realizadas en los primeros 30 días tras el alta. Se evalúan número y motivos de consulta/reconsulta, exploraciones complementarias realizadas, diagnóstico clínico establecido y destino de los pacientes.
Resultados: entre enero de 2010 y julio de 2012 se intervinieron de 320 pacientes de CB, 53 enfermos (16,6 %) consultaron al menos una vez en Urgencias. Se registraron 58 consultas (1,1 visitas/paciente). Los pacientes intervenidos de cruce duodenal y bypass gástrico representaron el 74 %. Los motivos de consulta más frecuentes fueron dolor abdominal (50 %) y problemas relacionados con la herida quirúrgica (22,4 %). La analítica sanguínea fue la exploración complementaria más solicitada (75,9 %). El diagnóstico más frecuente fue dolor abdominal inespecífico en 27 casos (46,6 %), y problemas de herida quirúrgica en 10 casos (17,2 %). Diecinueve pacientes (35,84 %) requirieron ingreso hospitalario desde Urgencias y 5 de ellos precisaron reintervención quirúrgica (9,4 %). El análisis multivariante muestra que la única variable en relación a las visitas a Urgencias es el tipo de cirugía.
Conclusiones: las visitas a Urgencias de pacientes intervenidos de cirugía bariátrica son poco frecuentes, menos de un tercio de ellos precisan ingreso hospitalario. Las exploraciones complementarias sólo mostraron resultados patológicos en un pequeño porcentaje de los casos. La tasa de reconsultas es baja. La técnica quirúrgica es el único predictor de consulta en Urgencias.
Palabras clave: Cirugía bariátrica. Urgencias. Exploraciones complementarias. Centro de referencia.
ABSTRACT
Objective: To describe the profile of the bariatric surgery patients that were admitted to the Emergency Department (ED).
Method: A retrospective review of the reasons why bariatric surgery patients go to our ED. We analyzed the first 30 days after the surgery. We evaluated the number and indications of admissions, the examinations ordered, and final diagnosis and destination of the patients.
Results: From January 2010 to July 2012, 320 patients underwent bariatric surgery at our Institution. Fifty three patients (16.6 %) were admitted to the ED at leas t once. We found 58 admissions (1.1 admissions by patient). Patients who had duodenal switch and Roux-en-Y gastric bypass were the most representative (74 %). The main indications for admission were abdominal pain (50 %), and problems related to the surgical wounds (22.4 %). Blood test was the most performed examination (75.9 %). The most frequent final diagnosis was unspecific abdominal pain in 27 cases (46.6 %), and complications of the surgical wound in 10 patients (17.2 %). Nineteen patients (35.84 %) were admitted to the surgical ward from the ED, and 5 of them required surgical revision (9.4 %). Multivariate analyses showed that the type of surgery was the only predictor variable for the ED admission.
Conclusions: Attending ED after bariatric surgery is not common, and less than a third of the patients required hospital admission. Just a small percentage of the examinations showed any pathological value. Readmission rate is very low. Surgical procedure is the only predictor for ED admission.
Key words: Bariatric surgery. Emergency department. Complementary examinations. Referral center.
Introducción
La cirugía bariátrica (CB) representa el conjunto de técnicas quirúrgicas para el tratamiento de la obesidad mórbida y de sus enfermedades o comorbilidades asociadas. Hasta el momento, la CB constituye el único procedimiento que ha demostrado su efectividad en el tratamiento de la obesidad (1), y también consigue reducir de forma significativa las comorbilidades asociadas. Al tiempo que aumenta el número de pacientes intervenidos de CB, también se incrementa el número absoluto de complicaciones detectadas (muchas veces, en los servicios de Urgencias). Se estima una tasa de morbilidad en torno al 4 % y una mortalidad inferior al 0,3 % (2). Con el advenimiento de nuevos procedimientos también aparecen complicaciones y secuelas antaño infrecuentes o poco conocidas.
Por otro lado, la formación médica en CB ha sido clásicamente limitada por su relativa novedad, su escaso (o nulo) peso específico en el plan de estudios convencional y su restricción a escasos centros "especializados" o de referencia. Esto implica que, en muchos servicios de Urgencias, los pacientes de CB, especialmente aquellos que han sido intervenidos en otros centros, supongan un reto complejo para el clínico (3,4).
Esta problemática ha sido motivo de intenso debate y discusión por parte de las sociedades científicas de CB, tanto nacionales e internacionales, que han promovido campañas de formación sobre las urgencias y complicaciones potenciales asociadas a estos procedimientos (5).
El presente trabajo evalúa y analiza el perfil de consulta y el tratamiento realizado en el servicio de Urgencias de un hospital universitario de tercer nivel en pacientes durante el periodo postoperatorio de CB.
Método
Se realiza un estudio retrospectivo de los pacientes visitados en el Servicio de Urgencias de nuestro centro (Hospital Universitario de tercer nivel) tras el alta de CB primaria. Los procedimientos de CB realizados de forma electiva fueron: gastrectomía vertical (GV), derivación biliopancreática (DBP), gastroplastia tubular plicada (GTP), cruce duodenal (CD) y bypass gástrico (BPG). Se han excluido los procedimientos de cirugía de revisión. Se incluyen los pacientes visitados durante los primeros 30 días después del alta hospitalaria, y sólo los enfermos intervenidos en nuestro centro.
Para el análisis se han revisado las historias clínicas electrónicas de todos los pacientes intervenidos de CB entre enero de 2010 y julio de 2012, excluyendo la cirugía de revisión. Se han incluido todos los motivos de consulta urgente, tanto médicos como quirúrgicos.
Las variables registradas y analizadas fueron: la técnica quirúrgica inicial, el número de asistencias o consultas a Urgencias/paciente (entre 0 y 3), el motivo principal de consulta ("síntoma guía"), las exploraciones complementarias realizadas y sus resultados, el diagnóstico clínico final y el destino del paciente tras recibir el alta del servicio de Urgencias (alta hospitalaria, ingreso en el servicio de Cirugía General o reintervención urgente).
Se trata de un estudio descriptivo en el que se presentan las variables discretas mediante su frecuencia. Las variables continuas se expresan como media y rango. Los análisis comparativos se han realizado mediante la chi-cuadrado para variables discretas y discontinuas. Las variables continuas se han comparado mediante la prueba de la t de Student. El análisis multivariado se ha construido seleccionando el modelo a partir de todas las posibles ecuaciones usando el criterio de Cp de Mallows. Se aceptó que existían diferencias significativas cuando el valor de p fue inferior a 0,05.
El Hospital Universitario de Bellvitge (Barcelona) dispone de una Unidad de Cirugía Bariátrica y Metabólica compuesta por un equipo multidisciplinar con más de veinte años de experiencia. Dicha unidad cumple los estándares de calidad exigidos para centros de excelencia por parte de la American Society for Metabolic and Bariatric Surgery (ASMBS). El Servicio de Urgencias del Hospital es un servicio profesionalizado cubierto por especialistas en medicina familiar y comunitaria, medicina interna y cirujanos generales con dedicación exclusiva a las Urgencias Quirúrgicas, entre otros facultativos.
El protocolo de la cirugía bariátrica en nuestro centro fue validado por el equipo multidisciplinar en 2008 y actualmente está en revisión. La indicación de la técnica de cirugía bariátrica se realiza en función del sobrepeso, enfermedades asociadas y condicionantes sociales y psicopatológicos del paciente. Los casos complejos se evalúan por reuniones mensuales del equipo multidisciplinar.
Las cirugías se realizan por dos cirujanos experimentados, uno de ellos acreditado por la Surgical Review Corporation® como cirujano de excelencia por la Sociedad Americana (ASMBS). Este protocolo promueve un inicio precoz de la dieta en las primeras 24-48 horas tras la cirugía, así como la movilización precoz de los pacientes en planta y un uso restrictivo de las unidades de críticos en el postoperatorio. En todos los pacientes se realiza un test neumático y de azul de metileno para comprobar la estanqueidad de las anastomosis en el intraoperatorio.
En las primeras 24 horas se realiza un nuevo test de azul de metileno y un control analítico para evaluar la hemorragia. No se determina de forma sistemática ni se utilizan determinaciones de reactantes de fase aguda. Las pruebas de imagen en nuestro centro quedan reservadas para casos en los que se sospeche complicación. Los criterios que determinan el uso de estas exploraciones son clínicos principalmente.
Finalmente, al alta, los pacientes son seguidos de forma simultánea por Endocrinología, Cirugía General y Dietética a la semana del alta y después a los 1, 3, 6, 12, 18 y 24 meses. A partir del segundo año el seguimiento es anual.
Resultados
Entre enero de 2010 y julio de 2012 se intervinieron de forma electiva 320 pacientes (grupo inicial) de CB: 112 BPG (35,6 %), 95 GV (30,2 %), 76 CD (24,1 %), 28 GTP (8,9 %) y 4 DBP (1,3 %). Un total de 53 postoperados (16,6 %) realizaron al menos una visita posterior al servicio de Urgencias en los primeros 30 días, constituyendo la muestra objeto de nuestro estudio. Sólo consultaron en una ocasión 49 pacientes (92,5 %), 3 (5,7 %) consultaron en dos ocasiones y un enfermo (1,9 %) consultó en tres ocasiones. En conjunto, los 53 pacientes consultaron en Urgencias en 58 ocasiones (1,1 consultas/paciente). La tabla I resume las características demográficas de los pacientes incluidos en el estudio.
La figura 1 resume la distribución de consultas a Urgencias según la intervención específica de CB. El análisis estadístico confirma que la distribución de visitas en función de las distintas técnicas quirúrgicas no fue homogénea (p = 0,016); se observa que los pacientes intervenidos de BPG y de CD concentran el mayor volumen de consultas. Ambos grupos combinados (39 casos) representan el 74 % de todas las consultas.
El motivo de consulta ("síntoma guía") más frecuente fue dolor abdominal agudo en 29 pacientes (50 % de las consultas), seguido de problemas relacionados con la herida quirúrgica en 13 casos (22,4 %).
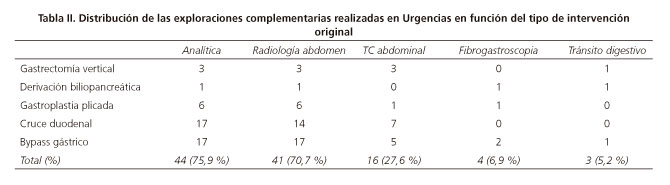
Las exploraciones complementarias realizadas en Urgencias se presentan en la tabla II. La distribución de las mismas no es homogénea en función de la cirugía realizada. Diez pacientes (17,2 %) no precisaron ninguna exploración complementaria.
La distribución de diagnósticos finales queda reflejada en la tabla III. La mayoría de los pacientes recibieron el diagnóstico de dolor abdominal inespecífico (46,6 % de las consultas). La mayoría de los casos de dolor abdominal inespecífico se debe a los movimientos intestinales alterados en el contexto de las derivaciones intestinales tanto del BPG como del CD, que son frecuentes tras la intervención. Los casos de intolerancia a la ingesta se debieron todos ellos a pequeñas trasgresiones dietéticas sin encontrarse ningún caso de estenosis o de impactación alimentaria. Los pacientes diagnosticados de colecciones intraabdominales fueron tratados con drenaje percutáneo. Los problemas de herida quirúrgica incluyen un amalgama de diagnósticos siendo el más frecuente el de dolor o infección superficial de la herida, que tan sólo han requerido cura tópica e información sanitaria.
Diecinueve pacientes (35,84 % de la muestra, 5,94 % del grupo inicial) precisaron ingreso hospitalario desde Urgencias. Las cirugías que precisaron ingreso con mayor frecuencia fueron el BPG (7 casos) y el CD (6 casos) (Fig. 2). Cinco pacientes (9,4 %) precisaron además una reintervención quirúrgica urgente, 3 por eventración incarcerada (enfermos intervenidos de CD), 1 por hemoperitoneo (intervenido de GV) y 1 por oclusión intestinal (intervenido de BPG). La evolución postoperatoria de estos cinco pacientes fue sin incidencias, pudiendo ser alta sin secuelas graves. En el grupo de pacientes que reingresaron sin necesidad de reintervención (14 casos), la principal indicación fue fiebre sin causa conocida, colección intraabdominal y problemas graves de infección de herida quirúrgica.
Ninguno de los cinco enfermos reintervenidos había presentado incidencias mayores durante el ingreso inicial. Los pacientes que consultaron a Urgencias habían tenido una estancia mediana de 4 días frente a los 3 días de mediana de los pacientes que no consultaron. Durante el ingreso previo, 6 (11,32 %) de los pacientes que reconsultaron en Urgencias habían presentado alguna complicación postoperatoria frente a 22 (8,4 %) de los que no reconsultaron, siendo esta diferencia no significativa (p = 0,468). Ninguno de los 53 pacientes del estudio había requerido reintervención durante el primer ingreso.
El análisis univariante sólo mostró diferencias significativas en la variable de tipo de cirugía (p = 0,0016). El análisis multivariante mostró que el tipo de cirugía es el único factor predictor de reconsulta a Urgencias. Ordenando los tipos de cirugía de más simple a más complejo (GV → GTP → BPG → DBP → CD). El Odds ratio de reconsulta en Urgencias oscila desde el 7,583 (IC 95 % 2,03 a 28,3) de la GTP respecto a la GV a 8,125 (IC 95 % 2,64 a 25) del CD.
Discusión
En nuestro centro se intervienen de forma electiva 150 pacientes de CB cada año, aproximadamente el 4 % del volumen quirúrgico total. La mediana de consultas en nuestro servicio de Urgencias es 254/día (92.808 consultas en 2013), por lo que nuestra serie (53 enfermos) supondría el 0,06 % de todas las visitas en Urgencias (0,7 % de las consultas urgentes "quirúrgicas"). En nuestro estudio, la tasa de consulta en Urgencias se situó en 16,6 % de los pacientes intervenidos de forma electiva. La tasa de complicaciones registradas no varía respecto de los estándares de calidad registrados por sociedades científicas internacionales de cirugía de la obesidad (6,7).
Este trabajo presenta una de las primeras series de nuestro país sobre las urgencias tras CB. La tasa de visita a Urgencias es relativamente baja para lo complejo de la patología y los pacientes que se están tratando. La mayoría de los pacientes se diagnostican o de dolor abdominal inespecífico o de problemas con las heridas quirúrgicas, ambas complicaciones menores o secuelas esperables de la intervención realizada. Sólo 5 pacientes fueron diagnosticados de complicaciones mayores que requirieron de reintervención urgente, y en todos ellos la evolución fue sin incidencias. Finalmente otros 14 pacientes requirieron reingreso hospitalario bien para observación bien para tratamiento específico. El análisis univariado y multivariado concluyen que el tipo de cirugía es el único factor que puede predecir la reconsulta en Urgencias.
En nuestro entorno hay otros 3 hospitales con volumen importante de CB (más de 50-100 pacientes/año). Ninguno de ellos ha publicado ni presentado resultados sobre las consultas a Urgencias de estos pacientes. En la literatura, los trabajos de Saunders (8,9) y Nguyen (6) muestran resultados similares en cuanto a los motivos de reconsulta, patologías observadas y complicaciones diagnosticadas. La principal diferencia respecto a nuestro trabajo estriba en que se trata de centros privados norteamericanos, y que el tipo de cirugías descritas varía respecto a las nuestras. A pesar que no se contemplan el CD ni la GTP, en estos trabajos sí que orientan a que las cirugías más complejas son las que más complicaciones pueden presentar y, por ende, más visitas a Urgencias potencialmente.
El espectro de complicaciones postoperatorias de CB que podemos encontrar en los servicios de Urgencias resulta muy amplio: episodios de hemorragia aguda o subaguda; procesos sépticos por fístulas de aparición tardía; cuadros oclusivos secundarios a hernias internas o eventración de trócares, etc. (2,6,8,9). Otro tipo de consultas son las relacionadas con trastornos de la tolerancia oral que, a priori, cabe esperar que resulten cada vez más frecuentes debido al aumento de técnicas quirúrgicas restrictivas (gastrectomía vertical). Resulta crucial que los médicos de Urgencias conozcan la anatomía y la fisiopatología básicas de estos procedimientos. El desconocimiento de estas patologías puede implicar un diagnóstico tardío y una evolución desfavorable (incluso fatal) en estos pacientes (10).
El dolor abdominal agudo y los problemas relacionados con la herida quirúrgica constituyeron los principales motivos de consulta. La distribución de visitas en Urgencias no resultó homogénea entre las distintas técnicas quirúrgicas (p = 0,016). Los pacientes intervenidos de cruce duodenal y bypass gástrico constituyen el grupo mayoritario de consultas postoperatorias tras CB. La mayor complejidad técnica de ambos procedimientos respecto a los otros procedimientos hace predisponer a estos pacientes como los mayores candidatos a consultar. Por otro lado, ambas técnicas se indican a pacientes más complejos, ya sea por mayor sobrepeso o por mayores enfermedades asociadas.
Respecto a las exploraciones complementarias realizadas en Urgencias, cabe destacar que a casi todos los pacientes se les practicó una analítica general (75,9 %) y una radiografía simple de abdomen (70,7 %). Con ambas pruebas se consiguió el despistaje inicial de las complicaciones más graves. La tomografía (TC) abdominal (realizada en un 27,6 % de las consultas) se reservó para los pacientes con técnicas quirúrgicas complejas -como el cruce duodenal- o para el despistaje de complicaciones oclusivas, como la hernia interna o la eventración incarcerada de trócares (11).
La fibrogastroscopia y el tránsito digestivo son dos de las exploraciones complementarias menos utilizadas. Ambos dos procedimientos son muy útiles en los pacientes de CB, pero su disponibilidad en los Servicios de Urgencias no siempre es universal. En ambos casos su indicación debe estar justificada y orientada al diagnóstico de complicaciones muy concretas y generalmente relacionadas con procesos oclusivos altos.
Las exploraciones complementarias en los pacientes intervenidos de CB deberían ir orientadas bien por el tipo de cirugía, o bien por el síntoma guía. La revisión de la American Society for Metabolic and Bariatric Surgery (ASMBS) sobre el manejo de pacientes de CB en Urgencias orienta el proceso diagnóstico según el síntoma guía. Este perfil de estudio acota mejor y más rápido las posibles complicaciones de estos pacientes. En la serie, el empleo de pruebas complementarias en Urgencias refleja con bastante fidelidad las recomendaciones de organizaciones médicas de referencia como la ASMBS (3,12).
Los pacientes de CB tienen aspectos que los hacen diferentes del resto de la población. Aparte de técnicas quirúrgicas novedosas y en algunos casos experimentales, la obesidad mórbida implica alteraciones fisiopatológicas. Los pacientes obesos mórbidos tienen escasa reserva funcional, que obliga a un diagnóstico rápido y dirigido, así como a tratamiento agresivo y precoz de las complicaciones. Por otro lado, sus características antropométicas dificultan las exploraciones, tanto físicas como de complementarias. Los importantes panículos adiposos pueden dificultar la valoración de peritonismo, la toma de constates o la cateterización de vías periféricas y/o centrales. Además, el equipamiento diagnóstico de muchos centros tiene limitaciones de peso y volumen que contraindican su uso en algunos de estos pacientes. Todas estas características recomiendan que la evaluación y tratamiento de estos pacientes se realice en centros de referencia.
La mayor parte de pacientes (46,6 %) recibió el diagnóstico de dolor abdominal inespecífico, seguido de problemas de la herida quirúrgica (17,2 %). Cabe destacar que todas las complicaciones observadas en el periodo postoperatorio han sido relacionadas con el propio proceso quirúrgico (no se han registrado consultas o diagnósticos de complicaciones médicas). Desde Urgencias, el 32,1 % de los pacientes que consultaron precisaron reingreso hospitalario (5,3 % del grupo inicial de intervenciones electivas por CB). Sólo 5 pacientes (9,4 % de la muestra) precisaron reintervención quirúrgica urgente (1,6 % de todo el grupo inicial), con evolución satisfactoria en todos los casos.
El abordaje multidisciplinar (13) del proceso de la CB en nuestro centro hace que los pacientes lleguen a quirófano optimizados de su patología médica subyacente, lo que puede justificar las escasas o nulas complicaciones médicas observadas. Estos resultados también son consecuencia de un significativo trabajo de Enfermería (14) en educación sanitaria y prevención de complicaciones durante la estancia hospitalaria. Por otro lado, el hecho de que las consultas principales sean de patologías menores, se orienta a mejorar ciertos aspectos de la educación sanitaria.
Este trabajo presenta la principal limitación de que se trata de un estudio observacional y unicéntrico. De todos modos, al ser centro de referencia de un área no muy extensa y con criterios de terciarismo y derivación bien definidos, se estima que la fiabilidad de las determinaciones expuestas es alta. Por otro lado, nuestro centro consigue una tasa de seguimiento global del 75 % de los pacientes intervenidos de CB a los 5 años.
Podemos concluir diciendo que las consultas a Urgencias de pacientes postoperados de CB tienen una tasa de frecuencia inferior a la esperada por una patología compleja. Las consultas mayoritarias de complicaciones leves o menores orientan que el trabajo protocolizado durante el ingreso hace descartar las complicaciones mayores antes del alta. Este trabajo permite reducir a la mínima expresión las complicaciones mayores diagnosticadas después del alta hospitalaria, pero debería en la prevención de las complicaciones menores.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Amador García Ruiz de Gordejuela.
Servei de Cirurgia General i de l'Aparell Digestiu.
Hospital Universitari de Bellvitge.
C/ Feixa Llarga, s/n.
08907 L'Hospitalet de Llobregat, Barcelona
e-mail:
gordeju@gmail.com
Recibido: 13-06-2014
Aceptado: 15-09-2014
Bibliografía
1. Buchwald H. Introduction and current status of bariatric procedures. Surg Obes Relat Dis 2008;4(3Supl.):S1-6. [ Links ]
2. Fridman A, Moon R, Cozacov Y, Ampudia C, Lo Menzo E, Szomstein S, et al. Procedure-related morbidity in bariatric surgery: A retrospective short- and mid-term follow-up of a single institution of the American College of Surgeons Bariatric Surgery Centers of Excellence. J Am Coll Surg 2013;217:614-20. [ Links ]
3. Issues C, Surgery B. American Society for Metabolic and Bariatric Surgery position statement on emergency care of patients with complications related to bariatric surgery. Surg Obes Relat Dis 2010;6:115-7. [ Links ]
4. Hussain A, El-Hasani S. Bariatric emergencies: Current evidence and strategies of management. World J Emerg Surg 2013;8:58. [ Links ]
5. Sánchez-Santos R, Ruiz de Adana JC. The scientific societies and the lack of skills: A training programme in bariatric surgery. Cirugía Española 2013;91:209-10. [ Links ]
6. Nguyen NT, Silver M, Robinson M, Needleman B, Hartley G, Cooney R, et al. Result of a national audit of bariatric surgery performed at academic centers: A 2004 University Health System Consortium Benchmarking Project. Arch Surg 2006;141:445-9; discussion 449-50. [ Links ]
7. DeMaria EJ, Pate V, Warthen M, Winegar DA. Baseline data from American Society for Metabolic and Bariatric Surgery-designated Bariatric Surgery Centers of Excellence using the Bariatric Outcomes Longitudinal Database. Surg Obes Relat Dis 2010;6:347-55. [ Links ]
8. Saunders JK, Ballantyne GH, Belsley S, Stephens D, Trivedi A, Ewing DR, et al. 30-day readmission rates at a high volume bariatric surgery center: Laparoscopic adjustable gastric banding, laparoscopic gastric bypass, and vertical banded gastroplasty-Roux-en-Y gastric bypass. Obes Surg 2007;17:1171-7. [ Links ]
9. Saunders J, Ballantyne GH, Belsley S, Stephens DJ, Trivedi A, Ewing DR, et al. One-year readmission rates at a high volume bariatric surgery center: Laparoscopic adjustable gastric banding, laparoscopic gastric bypass, and vertical banded gastroplasty-Roux-en-Y gastric bypass. Obes Surg 2008;18:1233-40. [ Links ]
10. Ellison SR, Ellison SD. Bariatric surgery: A review of the available procedures and complications for the emergency physician. J Emerg Med 2008;34:21-32. [ Links ]
11. Yu J, Turner MA, Cho S-R, Fulcher AS, DeMaria EJ, Kellum JM, et al. Normal anatomy and complications after gastric bypass surgery: Helical CT findings. Radiology 2004;231:753-60. [ Links ]
12. ASMBS guideline on the prevention and detection of gastrointestinal leak after gastric bypass including the role of imaging and surgical exploration. Surg Obes Relat Dis. 2009;5:293-6. [ Links ]
13. Mechanick JI, Kushner RF, Sugerman HJ, Gonzalez-Campoy JM, Collazo-Clavell ML, Guven S, et al. American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery Medical guidelines for clinical practice for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient. Endocr Pract 2008;14(Supl.):1-83. [ Links ]
14. Barth MM, Jenson CE. Postoperative nursing care of gastric bypass patients. Am J Crit Care 2006;15:378-87; quiz 388. [ Links ]











 texto en
texto en