INTRODUCCIÓN
La canulación biliar (CB) es un requisito imprescindible para el tratamiento endoscópico de las enfermedades de los conductos biliares. Las tasas de CB mediante técnicas simples (con cánulas y/o canulotomos, mapeo con contraste y/o guías hidrofílicas) son altas aunque variables dependiendo de la anatomía y patología del paciente y de la experiencia del endoscopista 1. Para superar el 90% es necesario persistir con ellas en el tiempo (o realizar segundos intentos diferidos), pero la persistencia temporal es un factor de riesgo que incrementa la tasa de pancreatitis 2) (3, bien por traumatismo papilar o ductal, este último por canulación pancreática (CP) indeseada repetida. En este último caso puede recurrirse a la técnica de "doble guía" (DG), pero su tasa de CB es modesta y la de pancreatitis es significativa 4. Para alcanzar tasas de CB próximas al 100% es necesario recurrir a técnicas avanzadas de "precorte" (= corte previo a la canulación). En estas se encuadran dos procedimientos generales con algunas variaciones técnicas:
La papilotomía de precorte biliar, realizada por una minoría de endoscopistas con el papilotomo de precorte de tracción y por la mayoría con el papilotomo de aguja. El precorte biliar de tracción 5) (6 y el precorte biliar de aguja 7) (8) (9) (10) (11) (12) (13)) (14) (15) (16 parten del orifico papilar y se extienden cranealmente, mientras que la fistulotomía biliar de aguja 17) (18) (19) (20) (21) (22 respeta el orificio papilar incidiendo en la porción más prominente de la papila.
La papilotomía de precorte transpancreático 23) (24) (25) (26) (27) (28) (29), realizada con un papilotomo convencional de tracción insertado en el conducto pancreático tras su canulación incidental o intencionada.
Desde su descripción en la década de los 80 del siglo XX, las técnicas de precorte biliar se consideraron procedimientos de alto riesgo que solo debían ser aplicados por endoscopistas experimentados y como último recurso antes de indicar alternativas aún más agresivas 30) (31. Sin embargo, la evidencia científica acumulada en los últimos 35 años, cada vez de mayor calidad, ha demostrado que el riesgo de pancreatitis no depende de la técnica de precorte en sí sino de la estrategia temporal con que se emplea 32) (33) (34) (35) (36) (37) (38) (39) (40. El precorte de aguja (PA), indicado precozmente y ejecutado con competencia, puede conseguir unas tasas globales de CB cercanas al 100%, con una incidencia de pancreatitis tendente al 0%. El precorte transpancreático (PTP), descrito unos diez años más tarde, ha sido evaluado con menor precisión, pero parece lógico inferir que su empleo precoz, limitando al mínimo el número de CP no deseadas, también reducirá el riesgo de pancreatitis.
El objetivo del presente estudio es evaluar las tasas de CB y de pancreatitis asociadas a dos técnicas de precorte complementarias, indicadas precozmente y ejecutadas conforme a un protocolo fijo y a la vez flexible, adaptado a cada caso individual.
PACIENTES Y MÉTODO
Realizamos un análisis retrospectivo de una serie personal de CPRE durante el periodo 2013-2016. Todos los procedimientos fueron realizados por el mismo endoscopista (EJMM), con una experiencia previa superior a 2000 CPRE (150-180 anuales) y 250 precortes (200 PA y 50 PTP). Todos los pacientes firmaron un consentimiento informado estándar para la CPRE.
Material
Los procedimientos se realizaron en distintos hospitales privados de Madrid con duodenoscopios terapéuticos Pentax ED-3470TK (Tokio, Japón), Olympus TJF-160VR (Tokio, Japón) y Fujinon ED-250XT5 (Tokio, Japón), con canulotomos Boston Scientific (Natick MA, Estados Unidos) AUTOTOME RX-44 asistidos con guías JAGWIRE/HYDRA-JAGWIRE de 0,035" y, en una minoría de casos, canulotomos Cook Medical (Bloomington IN, Estados Unidos) DASH-21-480 con guías TRACER-METRO de 0,021" y Olympus (Tokio, Japón) CLEVERCUT-3V con guías VISIGLIDE de 0,025". Los PTP se realizaron con el mismo canulotomo con el que se intentó la canulación simple, mientras que los PA se realizaron con esfinterotomos de aguja Cook Medical (Bloomington IN, Estados Unidos) de una luz HPC-2 y, en una minoría de casos, con esfinterotomos de aguja Boston Scientific (Natick MA, Estados Unidos) RX NEEDLE-KNIFE XL de tres luces. Se emplearon generadores de diatermia ERBE VIO-200S (Tubinga, Alemania), Olympus HF-120 (Tokio, Japón) y ERBE ICC-200 (Tubinga, Alemania) utilizando corriente mixta en modo "endocut".
Estrategia de canulación (Fig. 1)
La CB se intenta inicialmente con la asistencia de una guía hidrofílica sin colangiografía previa durante un máximo de diez minutos. El tiempo de canulación solo se extiende hasta los diez minutos si la papila no es patológica o solo está levemente inflamada. Si la papila aparece severamente inflamada, presuntamente impactada por un cálculo, infiltrada por una neoplasia o el endoscopista la considera "difícil" de canular por otros motivos (p. ej., la estabilidad del duodenoscopio), se recurre al precorte antes de los diez minutos. Si en esas circunstancias no se consigue la CB (o la CP), se realiza un PA. Si tras el PA no se consigue la CB en otros diez minutos se interrumpe el procedimiento para completarlo en un segundo tiempo (a los 3-7 días).

Fig. 1 Protocolo de canulación biliar aplicado en el periodo de estudio (CB: canulación biliar; CP: canulación pancreática; PA: precorte de aguja; PTP: precorte transpancreático).
Si durante el intento de canulación simple se produce la CP incidental, el endoscopista puede realizar un PTP o reintentar la CB. Si la primera CP es rápida (antes de cinco minutos) y la papila se estima "fácil" de canular, se continúa el intento de canulación simple hasta un máximo de tres CP. Si no se producen más CP incidentales y se cumplen diez minutos sin lograr la CB, se realiza un PA. Si la primera CP se demora (más de cinco minutos) o la papila se considera "difícil", se realiza el PTP. Si la papila es intradiverticular y la anatomía imposibilita un precorte seguro, tras la primera CP se intenta la CB con técnica de DG. Si tras el PTP no se consigue la CB y la anatomía papilar es clara, con la aparente exposición del conducto biliar intraduodenal, se asocia un PA (PTP + PA), pero si la anatomía es oscura o queda oculta por restos hemáticos se opta por un segundo tiempo diferido.
Técnica de precorte
El PA se realiza con una técnica mixta en dos pasos: en primer lugar, una papilotomía superficial o "mucosa" de unos 10-15 mm, partiendo del orificio papilar y extendida en sentido craneal hacia las "11 horas", que expone la pared del conducto biliar intraduodenal, y en segundo lugar, una fistulotomía profunda o "muscular" de unos 3-5 mm sobre la porción más expuesta del conducto biliar, varios milímetros craneal al orificio papilar. Si la papila aparece engrosada y sugiere un cálculo impactado o una afectación neoplásica, se realiza una fistulotomía profunda inicial sobre el punto más prominente.
El PTP se realiza también en dos pasos: primero, una esfinterotomía pancreática de unos 5-10 mm, extendida hacia las "13 horas" hasta incidir todo el esfínter pancreático, que expone el septo con el conducto biliar intraduodenal, y segundo, una incisión de este de unos 3-5 mm redirigiendo el corte hacia las "11 horas". La posición del canulotomo en el conducto pancreático se confirma con la guía introducida, limitando la realización de pancreatografía a los casos en que la guía no progresa al cuerpo pancreático, lo cual genera dudas sobre su localización. El PTP se realiza manteniendo la guía en el conducto pancreático.
Tras el precorte, se reintenta la CB con el canulotomo convencional y la guía hidrofílica. Tras la CB el precorte se amplía siempre mediante una esfinterotomía convencional de tracción (ECT) de tamaño adecuado a la anatomía papilar y la indicación terapéutica.
Análisis de resultados
El análisis de eficacia se realiza sobre los informes de los procedimientos endoscópicos apoyados por las imágenes radiográficas estáticas y de las imágenes endoscópicas grabadas en vídeo. El análisis se realiza sobre todas las CPRE diagnósticas o terapéuticas con papilas íntegras (sin esfinterotomía endoscópica biliar o pancreática, esfinteroplastia quirúrgica o ampulectomía previa). También se excluyen del análisis las exploraciones en las que no se accede o no se identifica la papila por patología estenosante o por distorsión anatómica o posquirúrgica, las duodenoscopias por patología duodenal extrapapilar y las abortadas por complicaciones precanulación o por rotura del duodenoscopio. Los procedimientos completados en dos tiempos se computan como uno solo.
El análisis de seguridad se realiza sobre las historias clínicas físicas o electrónicas disponibles, teniendo en cuenta que un porcentaje significativo de pacientes es referido y devuelto a su centro de origen, con lo que se pierde su seguimiento. En algunos de estos fue posible obtener información parcial mediante la anamnesis previa a una segunda CPRE realizada días, semanas o meses después de la inicial. En el grupo de CPRE analizadas no se implantaron prótesis pancreáticas (PP) con intención puramente preventiva de pancreatitis post-CPRE. Los procedimientos completados en dos tiempos se computan por separado.
La pancreatitis, la perforación y la hemorragia se definen y gradúan de acuerdo a criterios consensuados actualizados 41.
RESULTADOS
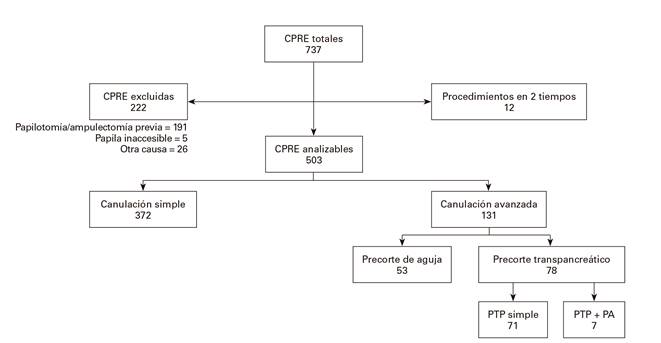
CPRE realizadas y analizables (Fig. 2)
En el periodo 2013-2016 se realizaron 737 CPRE, de las cuales se excluyen del análisis 222, el 86% por esfinterotomía previa. Doce procedimientos en dos tiempos se computan como uno solo, por lo que la cifra de CPRE incluidas en el análisis de eficacia es de 503. En 369 se consiguió la CB simple. En tres pacientes no se consiguió la CB por métodos simples y no se intentó el precorte. En los 131 intentos de canulación avanzada se empleó el PA en 53 (40%) y el PTP en 78 (60%). Siete de los PTP (9%) precisaron asociar un PA.
Pacientes sometidos a precorte
La tabla 1 muestra las principales características de los 53 pacientes sometidos a PA y los 78 a PTP. Las tendencias más relevantes son el predominio de varones, de papilas obstruidas, de cálculos impactados en papila y de obstrucciones benignas proximales (posquirúrgicas) entre los pacientes sometidos a PA, y de mujeres, papilas no obstruidas, papilas yuxta-diverticulares, coledocolitiasis y obstrucciones malignas (distales y proximales) entre los que recibieron un PTP.
Análisis de eficacia
La tasa de CB con métodos simples fue del 73,4% (369/503). En dos casos de papila intradiverticular se empleó el método de DG. En los pacientes que requirieron un precorte la tasa de CB fue del 96,2% (126/131), lo que elevó la tasa global de CB al 98,4% (495/503). La tasa de CB en ambos grupos de precorte fue la misma: 96,2% (p = 0,727). Los 12 procedimientos en dos tiempos y los siete combinados (PTP + PA) obtuvieron la CB en el 100% de los casos.
La tabla 1 muestra también los procedimientos y maniobras realizadas en los pacientes sometidos a precorte. El grupo PA requirió más procedimientos en dos tiempos que el grupo PTP (p = 0,049). Por protocolo, en todos los PTP se obtuvo la CP incidental previa, mientras que en los PA se obtuvo en el 22,6% de los casos. En tres pacientes sometidos a PTP se consiguió la CB con la técnica de DG y en dos de ellos se implantaron PP que se mantuvieron cinco y seis días. El empleo de antiinflamatorios no esteroideos (AINE) rectales fue similar en ambos grupos, con una tendencia temporal creciente (< 20% en 2013 y > 80% en 2016).
Análisis de seguridad
Se dispone de datos de seguimiento del 89,9% de los procedimientos totales (463/515) y del 92,3% de los procedimientos de canulación avanzada (132/143). La tasa global de pancreatitis fue del 2,4% (11/463). En los pacientes canulados por métodos simples la tasa fue del 1,8% (6/331) y en los sometidos a precorte, del 3,8% (5/132) (p = 0,208).
Pancreatitis en canulación avanzada
En los 53 PA no se registraron pancreatitis (0%) y en los 79 PTP se registraron cinco (6,3%; p = 0,062). No se produjeron pancreatitis en los siete pacientes que recibieron PTP + PA. La tabla 2 muestra la distribución por severidad y los factores de riesgo/protección que concurrieron en las once pancreatitis registradas. Las dos pancreatitis graves en el grupo PTP fueron clínicamente más severas (cuatro meses de ingreso y una intervención quirúrgica) que las dos en el grupo canulación simple (24 y 35 días de ingreso), aunque en este último se registró la única pancreatitis fatal, en un paciente neoplásico muy avanzado no susceptible de medidas terapéuticas extremas.

La tabla 2 muestra las características de los pacientes que sufrieron pancreatitis post-CPRE tras CB simple (A) y PTP (B). El género femenino (M), la bilirrubinemia normal (< 1,2 mg/dl) y la ausencia de dilatación biliar son marcadores de riesgo 2. El diagnóstico de papilitis estenosante puede asimilarse a la disfunción del esfínter de Oddi tipo I. Otros marcadores dependientes del paciente como el antecedente de pancreatitis aguda y la ausencia de pancreatitis crónica no concurrieron en ningún caso. La obtención de pancreatografía y la canulación pancreática son factores de riesgo dependientes del procedimiento 2, mientras que la administración de AINE rectal es factor de protección 2,3. En ningún caso se implantaron PP preventivas. La mediana de factores de riesgo por paciente es 3, pero no existe correlación entre el número de factores concurrentes y la severidad de la pancreatitis.
Perforaciones en canulación avanzada
Se registraron tres perforaciones en el grupo PA y cuatro en el grupo PTP (p = 0,881). Una perforación retroperitoneal en el grupo PA y otra en el grupo PTP ocurrieron en sendos procedimientos en segundo tiempo y no son atribuibles al precorte sino a la ECT. Se resolvieron con tratamiento médico tras ingresos de 18 y ocho días. Una perforación coledociana posdilatación mecánica (DM) ocurrió en otro segundo tiempo y tampoco es atribuible al PA. Se resolvió con la implantación de una prótesis metálica cubierta. En el grupo PA la tercera perforación fue producida por la guía en un conducto intrahepático. El paciente desarrolló fiebre y recibió tratamiento antibiótico durante 12 días.
En el grupo PTP se registraron otras dos perforaciones retroperitoneales, una tras una CB exitosa a la que siguió una ECT y una DM que se resolvió con tratamiento médico tras ingreso de nueve días. Otra apareció tras un PTP y una CB fallida en una papila intradiverticular. El paciente fue intervenido para tratar simultáneamente la fístula biliar y el absceso asociado que sufría. Una última perforación duodenal se registró tras PTP + PA, ECT y DM y fue tratada mediante una exclusión duodenal quirúrgica.
Hemorragias en canulación avanzada
Se registraron tres hemorragias tardías en el grupo PA y cuatro en el grupo PTP (p = 0,881). En el grupo PA, dos ocurrieron tras sendas ECT sobre papilas obstruidas, una por cálculo impactado y otra por infiltración carcinomatosa. La primera recibió tratamiento endoscópico y la segunda, transfusión de dos unidades de hematíes. La tercera hemorragia ocurrió en un paciente anticoagulado tras un PA y una CB fallida en primer tiempo y no requirió tratamiento endoscópico ni transfusión.
En el grupo PTP todas las hemorragias fueron precedidas de ECT. Una se resolvió sin intervención, otra requirió dos unidades de hematíes y las otras dos recibieron tratamiento endoscópico y cuatro y siete unidades de hematíes respectivamente.
DISCUSIÓN
El objetivo técnico primario de la CPRE es la CB selectiva, requisito imprescindible para la esfinterotomía y/o el resto de las intervenciones terapéuticas biliares precisas para lograr el objetivo clínico primario, que es la curación o paliación del cuadro patológico. El objetivo secundario es conseguir el primario con la menor morbilidad posible. Las recomendaciones más recientes sitúan la tasa deseada de CB por encima del 95% y de complicaciones por debajo del 5% 42. Simultáneamente, se mantiene la sugerencia de una tasa de CB simple de al menos un 80% como la necesaria para considerar la capacitación del endoscopista suficiente para recurrir a las técnicas de CB avanzada 43. En el periodo estudiado nuestra tasa global de CB es del 98,4% de las intentadas y no excluidas del estudio, conseguida con la combinación de una CB simple del 73,4% y de CB avanzada (40% PA y 60% PTP) del 96,2%. Al contrario de lo indicado más arriba, interpretamos nuestra tasa de CB simple inferior al 80% como prueba de nuestra convicción acerca del beneficio del recurso precoz al precorte y su rigurosa ejecución.
El protocolo de CB empleado en este estudio sigue en general los principios de acuerdo de las recomendaciones más recientes de canulación y de prevención de complicaciones 2) (3) (43) (44). Las excepciones mayores son la opción por el PTP precoz en lugar de la DG y por no implantar PP tras él. Un ensayo controlado y aleatorizado que compara la DG y el PTP en 71 pacientes 45 muestra la misma tasa de CB (91,2% vs. 91,9%, p = 0,732) y una incidencia de pancreatitis significativamente mayor con la DG (38,2% vs. 10,8%, p = 0,011), lo que refrenda nuestra preferencia por el PTP. Otro ensayo similar que compara la DG con el PA precoz (con técnica de fistulotomía) en 134 pacientes 46 demuestra la superioridad del PA sobre la DG tanto en tasa de CB (79,1% vs. 44,8%, p < 0,001) como en incidencia de pancreatitis (4,5% vs. 14,9%, p = 0,041), lo que también sostiene nuestra preferencia por el PA sobre la DG aun en casos de CP incidental.
En relación a la implantación de PP tras el PTP, solo dos estudios 26) (29 la realizan de forma selectiva (en un 25% y 75% de los pacientes respectivamente) y, paradójicamente, muestran la mayor incidencia de pancreatitis (8% y 9% respectivamente) comparados con los que no implantan PP tras el PTP 23) (24) (25),(27) (28. Nuestra experiencia anterior a 2013 con el PTP sin implantación de PP registró una baja incidencia de pancreatitis 47, lo que atribuimos a la realización de una esfinterotomía pancreática completa para mejorar el drenaje pancreático inmediato y, en el largo plazo, reducir el riesgo de estenosis cicatricial del orificio pancreático 48. Por ambos motivos, durante el periodo de estudio actual la implantación de PP se limitó a dos casos, en los que la CB se obtuvo manteniendo una guía en el conducto pancreático tras el PTP. Un tercer caso de PTP + DG (temporalmente anterior a los otros dos), pero sin PP, desarrolló una pancreatitis grave a pesar de solo concurrir en él dos factores de riesgo: ausencia de dilatación biliar y pancreatografía cefálica para confirmar la CP.
Este y un segundo caso de pancreatitis grave obligan a matizar negativamente la tasa de pancreatitis del 6,3% en el grupo PTP. En los pacientes con CB simple registramos el mismo patrón (Tabla 2), contrario a la experiencia descrita, con solo un 11% de pancreatitis graves y un 3% de mortalidad 49. La explicación más simple de este hallazgo sería el carácter retrospectivo del estudio, con la "pérdida" de las pancreatitis más leves. Sin embargo, el protocolo de seguimiento que aplicamos es mantener al paciente ingresado al menos 24 horas tras la CPRE y solo darlo de alta cuando no existe evidencia o sospecha de haber desarrollado una pancreatitis. Así, es improbable la "pérdida" de complicaciones de manifestación precoz como la pancreatitis. En ausencia de otra explicación mejor, nos permitimos hipotetizar que nuestro protocolo de CB reduce con alta eficacia el riesgo de pancreatitis leve, mientras que el riesgo de pancreatitis de mayor severidad precisaría de medidas preventivas adicionales como la implantación más liberal de PP 2) (3.
El dato más relevante de nuestro estudio es la nula incidencia de pancreatitis en los 53 pacientes sometidos a PA, con tendencia a la significación estadística respecto al PTP (p = 0,062). Varios factores pueden contribuir a este hecho. Primero, nuestra mayor experiencia numérica y temporal con el PA sobre el PTP. Esta experiencia nos ha llevado a desarrollar una técnica mixta de PA (papilotomía superficial + fistulotomía profunda) que puede proporcionar la misma seguridad que la fistulotomía clásica 38 a la vez que la hace aplicable a la mayoría de las papilas, incluidas las menos prominentes. Segundo, el empleo precoz del PA, que ahorra a la papila el traumatismo de la manipulación antes del precorte. Aunque el PTP también se emplea con la misma precocidad, la necesaria introducción del canulotomo (no solo de la guía) en el conducto pancreático más distal para iniciar el precorte incrementa probablemente el traumatismo papilar. Tercero, el recurso a la estrategia en dos tiempos en un 15% de los casos, que protege la papila del traumatismo de la manipulación después del precorte. Esta tasa del 15% en el grupo PA es significativamente superior al 5% del grupo PTP (p = 0,049), lo cual podría interpretarse como una menor eficacia del PA para la CB. No obstante, en el grupo PTP fue necesario recurrir al rescate con un PA (PTP + PA) en siete casos, lo que iguala la tasa de CB de ambas técnicas en primer tiempo y sin rescate alternativo (PA 43/53, 81%; PTP 64/78, 82%). En nuestro estudio previo 47, registramos dos perforaciones entre 14 PTP + PA, por lo que recomendamos aplicar el PA de rescate solo cuando la anatomía revelada por el PTP fuera clara y, en caso contrario, optar por la estrategia moratoria e intentar la CB en un segundo tiempo. Nuestros resultados actuales confirman el riesgo, ya que registramos una perforación entre los siete PTP + PA. Un cuarto factor que justificaría la nula incidencia de pancreatitis en el grupo PA es la tasa relativamente baja de CP incidental con la guía (22,6%) en los PA, mientras que en los PTP, por protocolo, esta es del 100%. El carácter retrospectivo del estudio no nos permite analizar el número de CP en cada caso, pero de acuerdo con el protocolo empleado es razonable asumir que en el grupo PA la mayoría de las CP fueron únicas, mientras que en el grupo PTP fueron repetidas, lo que constituye un factor adicional de riesgo 2. La nula incidencia de pancreatitis en el grupo PA es más relevante aún al considerar que en ningún paciente se implantó PP preventiva y que el empleo de AINE rectal fue de apenas el 58,5% de los casos.
Un estudio prospectivo y multicéntrico italiano publicado en 1998, anterior al concepto y a la estrategia del "precorte precoz", no demostró que el precorte fuera factor de riesgo para la pancreatitis y sí para la perforación 50. En nuestra experiencia, el grupo PA registró tres perforaciones, ninguna atribuible al precorte (dos lo son a la ECT y a la DM papilar realizadas en un segundo tiempo, siete y seis días después del PA respectivamente, y la tercera, intrahepática, a la guía) y todas fueron resueltas sin cirugía. El grupo PTP registró cuatro perforaciones pero solo una, aparecida tras una ECT en un segundo tiempo, no es atribuible con certeza al PTP. La segunda se registró después de tres intervenciones de riesgo (PTP + ECT + DM), se acompañó de éxito técnico y se resolvió de forma conservadora. La tercera ocurrió tras el PTP en una papila intradiverticular que no fue canulada, por lo que la atribución al PTP es incontestable. El fracaso de la CB indicó la cirugía para tratar la patología de base (una fístula biliar abscesificada) y la complicación. La cuarta perforación apareció tras cuatro intervenciones de riesgo (PTP + PA + ECT + DM) y requirió una exclusión duodenal quirúrgica.
Nuestra tasa de incidencia de hemorragia es similar a la de perforación, tres en el grupo PA y cuatro en el grupo PTP, aunque ninguna fue grave. En seis casos el precorte fue seguido de ECT como intervención adicional de riesgo. Dos PA + ECT se realizaron sobre papilas patológicas (una papilitis aguda por impactación litiásica y una neoplasia). En la tercera hemorragia del grupo PA solo se realizó el precorte por fracaso de la CB en ese primer tiempo, pero el paciente fue anticoagulado antes de presentar la clínica hemorrágica, por lo que la atribución al PA solo puede ser relativa.
Las 19 complicaciones en los 132 procedimientos de precorte representan una incidencia del 14,4%, pero más allá de cifras globales (y de atribuciones posibles, probables o ciertas), el dato más significativo y preocupante de nuestro estudio son las cuatro complicaciones graves (dos pancreatitis y dos perforaciones) registradas en el grupo PTP en comparación con la seguridad del PA. Por ese motivo, aunque el resultado técnico de nuestro protocolo global de CB es excelente (> 98%), la necesidad de reducir la morbilidad grave nos aconseja modificarlo para, como mínimo, invertir la razón PA/PTP e indicar un PA muy precoz en los pacientes con mayor riesgo de pancreatitis y que nuestro protocolo actual incluiría en el brazo PTP.
En conclusión, nuestra experiencia con el PA precoz muestra una alta eficacia y seguridad en casos de CB difícil, por lo que debe constituir la principal técnica alternativa de rescate. El PTP en casos de CP incidental muestra una eficacia igual de alta con una morbilidad grave significativa. Por ello, consideramos necesario modificar parcialmente el protocolo empleado para, en caso de una primera CP incidental en un paciente con factores de riesgo, plantear la realización inmediata (antes de CP repetidas) bien de un PA o bien de un PTP con implantación preventiva de PP.











 texto en
texto en