Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Española de Cirugía Oral y Maxilofacial
versão On-line ISSN 2173-9161versão impressa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.26 no.1 Madrid Jan./Fev. 2004
Controversias en Cirugía Oral y Maxilofacial: Parte II
Osteotomía sagital de rama mandibular en cirugía ortognática
Sagital split ramus osteotomy of the mandible in orthognathicsurgery
L.A. Quevedo Rojas
| Resumen: La Osteotomía Sagital Bilateral de Rama Mandibular (OSBRM) representa la técnica más frecuentemente utilizada en Cirugía Ortognática. Desde su aparición ha sido modificada tanto en diseño, extensión e instrumentación. Se hace un recuento de algunas modificaciones y en esa perspectiva, se explica la técnica que el autor utiliza. Se revisan las ventajas, desventajas, y las posibles complicaciones intra y post operatorias con relación a la Técnica. Palabras clave: Osteotomía sagital; Cirugía ortognática. | Abstract: Bilateral Sagittal Split Osteotomy represents the most frequent surgical procedure being used in Orthognathic Surgery. Since Obwegeser first described has been modified in design, extension and instrumentation. With a revision of the most important modifications, this paper describe the technique being used by the author. Advantages, disadvantages and probable complications are also mentioned. Key words: Sagital split osteotomy; Orthognathic surgery.
|
Prof. Asociado Cirugía Bucal y Máxilo Facial. Facultad de Odontología, Univ. de Chile. Santiago de Chile, Chile
Correspondencia:
Av. Kennedy 5735. Torre Poniente
Oficina 407. Las Condes
Santiago, Chile
Introducción
Desde que Hugo Obwegeser describe la Osteotomía Sagital Bilateral de Rama Mandibular (OSBRM) en 1955,1 ha habido muchas modificaciones para este procedimiento quirúrgico que es sin lugar a dudas la técnica quirúrgica más utilizada en Cirugía Ortognática. Los más importantes aportes y modificaciones han sido los de Gregorio Dal Pont, que en 1961,2 quien sugiere hacer llegar la osteotomía hacia anterior llevándola por el cuerpo mandibular hasta la altura del segundo y primer molar, donde descendía verticalmente hasta el borde basilar. De esta manera aumentaba la superficie de contacto, lo que en teoría mejoraba la cicatrización y otorgaba a la técnica mayor versatilidad, pues permitía todo tipo de rotaciones a favor o en contra de los punteros del reloj y mayores retrocesos o avances mandibulares. Esto era muy importante en esos tiempos en que era justamente esta osteotomía la llamada a resolver todo tipo de problemas esqueletales, sin recurrir al maxilar (Figs. 1 y 2).

Figura 1. Esquema tomado del artículo original, que representa
la Osteotomía Sagital original de Obwegesser.
Figure 1. Diagram from the original article showing Obwegesser's
original sagittal split ramal osteotomy.
Figura 2. Esquema tomado del artículo original, que representa la
modificación a la Osteotomía Sagital original propuesta por Giorgio Dal Pont.
Figure 2. Diagram from the original article showing the modification
of the sagittal split ramal osteotomy proposed by Giorgio Dal Pont.
En Febrero 1977, Bruce Epker,3 publica tal vez la más significativa de las modificaciones de la técnica, haciéndola mucho más versátil, predecible y fácil. En ella ya no es necesario llegar hasta el borde posterior de la rama mandibular, sólo por encima y detrás de la espina de Spix; el borde inferior del cuerpo ha de ser abordando lo más perpendicular posible y completamente transectado, para permitir guiar la fractura quirúrgica a través del conducto dentario inferior, lo que se puede hacer con el uso de osteótomos que abren la rama de forma progresiva y mucho menos traumática, pues en general evita la necesidad de usar el martillo y osteotomías con cinceles (Fig. 3).

Figura 3. Esquema tomado del artículo original, que representa la
modificación a la Osteotomía Sagital propuesta por Bruce Epker.
Figure 3. Diagram from the original article showing the modification
of the sagittal split ramal osteotomy proposed by Bruce Epker
Todo ello permite la visualización directa y cuidadosa del nervio dentario, hace predecible la fractura quirúrgica y acorta bastante los tiempos operatorios.
En mayo de 1977, el Dr W. H Bell,4 que en el concepto del autor es el padre de la Cirugía Ortognática moderna, nos entrega las «bases biológicas» de la osteotomía sagital en pro de modificaciones de la técnica que en efecto la hacían más amigable, menos engorrosa y con menos posibilidades de complicaciones. Su estudio determina las áreas de trabajo recomendadas en las nuevas técnicas para asegurar aporte sanguíneo y evitar posibles sufrimientos y complicaciones.
Con el advenimiento de la tecnología y la aparición de sierras reciprocantes con diseño ad hoc, Larry Wolford y cols.,5 publican su modificación que intenta asegurar la separación de la mandíbula por el borde inferior de la misma y no por el conducto dentario, y lo hacen llevando la osteotomía por el dicho borde. Ello aseguraría una mayor superficie de contacto entre las partes y en especial, permitirían mayor superficie para la fijación de los segmentos.
Así, la evolución de la OSBRM ocurre en diseño, extensión e instrumentación. Estas modificaciones, en definitiva, la convierten en la técnica amigable, predecible, biológicamente aceptable y tremendamente versátil que es en la actualidad. Por cierto, que a partir de estas modificaciones centrales, ha habido múltiples otras que han aparecido y el autor ha podido constatar en varias ocasiones que cirujanos experimentados han adaptado la técnica a sus propios estilos. De hecho, a continuación se describe la que es su manera de realizar la técnica. Método acuñado durante varios años nos permite mayor cuidado del nervio mandibular, ya que con las técnicas relatadas anteriormente habitualmente es necesario manipular para desplazarlo de la zona de trabajo, lo que inevitablemente determina distintos grados de neuropraxia.
Descripción de la técnica utilizada
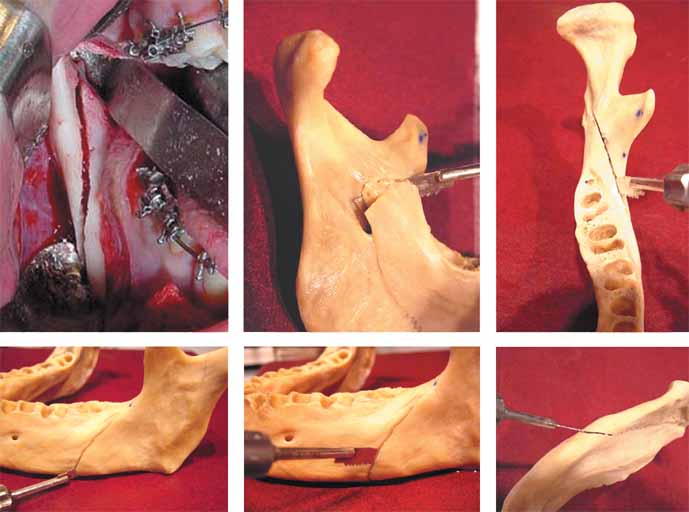
El abordaje sub perióstico del borde anterior de la rama y del trígono retro molar es el convencional. Luego, para restringir a lo estrictamente necesario el despegamiento de la cara interna de la rama mandibular, imaginariamente se trazan triángulos de referencia como los dibujados en las figuras. En número de tres, el primero puede estar representado por el área del tercer molar, si se encuentra erupcionado. El tercero corresponde a la apófisis coronoides y es en la unión de la base de este último con el vértice del segundo triángulo que se encuentra la espina de Spix y la sugerencia es ingresar a ese nivel sólo a despegar el túnel necesario para encontrar la espina, reparar en ella y alojar el separador que protegerá al paquete vásculo nervioso mandibular al momento de realizar el corte horizontal interno de la osteotomía (Figs. 4 a 7).
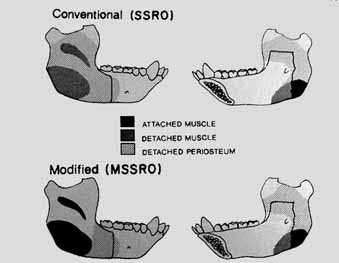
Figura 4. Esquema tomado del artículo original, que representa las
zonas de trabajo seguro y recomendado por William H. Bell
y que soportan las modificaciónes a la Osteotomía Sagital.
Figure 4. Diagram from the original article showing the safe work
areas recommended by William H. Bell, which is where the modifications
to the sagittal split ramal osteotomy are located.

Figura 5. Esquema tomado del artículo original, que representa la
modificación a la Osteotomía Sagital propuesta por
Larry Wolford con el uso de una sierra recíproca especialmente diseñada.
Figure 5. Diagram from the original article showing the modification
of the sagittal split ramal osteotomy proposed by Larry Wolford and
the use of a specially designed reciprocating saw.

Figura 6. Fotografía con la Visualización de los triángulos
para ubicar la espina de Spix.
Figure 6. Photograph showing the triangles to locate
the Spix spine.
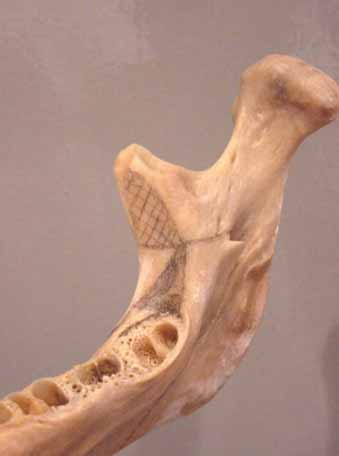
Figura 7. En mandíbula seca se aprecia que la espina se encuentra
a la altura de la unión de los dos triángulos superiores.
Figure 7. In a clean jaw it is observed that the spine is at the
height of the junction of the two upper triangles.
La osteotomía se realiza con hoja de sierra recíproca. Para el corte horizontal interno, se debe colocar la sierra alrededor de 5 mm por encima de la espina de Spix, de manera de poder penetrar con la sierra en 45° hacia la medular y luego continuar directamente por el borde anterior de la rama. Este corte ha de ser completo desde el borde anterior hasta por detrás de la espina y de todo el espesor de la cortical interna. El corte se continúa en línea recta atravesando el trígono retromolar hacia fuera, donde igualmente recto se continua por la cara externa del cuerpo mandibular hacia el borde inferior, evitando dejar cortes angulares. La sierra ha de penetrar completa en profundidad, en la zona del trígono retro molar desde que se inicia el trazo vertical y en forma perpendicular. Al alcanzar la zona distal del último molar en boca, la sierra debe retirarse lo suficiente para no dañar el paquete vásculo nervioso mandibular y la angulación se va haciendo más tangencial al hueso en la medida de la progresión del corte a la pared lateral del cuerpo, donde ha de llegar aproximadamente a un impacto en 50° al nivel del borde basilar.
Al llegar al borde basilar, de invierte la sierra para abordamiento desde abajo a arriba, manteniendo los 50° de inclinación y asegurándose de cortar totalmente el borde, de manera de guiar la fractura quirúrgica que necesitamos para abrir la rama. Con esta forma de usar la sierra reciproca la mayor parte de las veces la apertura de la rama se produce más fácil y lateral al conducto, dejando el nervio dentro de su canal o al menos en el segmento distal, que es precisamente lo que evita tener que manipularlo. Una vez abierta las ramas, es importante recordar la necesidad de despegar la inserción del músculo pterigoideo en la cara interna de la rama, como lo sugiere Epker, y asegurarse de evitar causas de daño neurológico al reponer los fragmentos entre sí (Figs. 8 a 13).
Figuras de 8 a 13. Esta secuencia de figuras muestra la técnica relatada en el texto. Relación con espina de Spix y ángulo de ataque (8). Diseño recto vertical por el borde inferior (9 y 10). Corte sin ángulos rectos a nivel de cuerpo y en el borde inferior con una angulación de aproximadamente 50° y con transacción completa del borde inferior (11, 12 y 13).
Figures 8-13. This sequence of figures shows the technique described in the text. Relation with Spix spine and angle of approach (8). Vertical straight design along the lower rim (9 and 10). Cut with no right angles in the body and lower edge at an angle of approximately 50° and complete transection of the lower rim (11, 12, and 13).
La fijación interna rígida ha sido un aporte extraordinario para la OSBRM. Aún cuando durante los primeros años hubo muchos que preconizaron evitar la utilización de placas y/o tornillos para fijar los segmentos, pues en su opinión ello implicaba problemas articulares témporo mandibulares, cada vez más la literatura y autores de la técnica abandonan el uso de alambres a favor de fijación interna rígida. Sea con la utilización de placas y tornillos mono corticales o el uso de tornillos bicorticales, pues ambas técnicas proveen una inmovilización adecuada de los segmentos (fijación rígida), especialmente para los efectos de la posición del cóndilo mandibular en la fosa articular; la técnica debe cumplir con importantes requisitos para evitar alteraciones en la articulación témporo mandibular.
Indicaciones
En la actualidad, con certeza podemos decir que la Osteotomía Sagital Bilateral de Rama Mandibular está indicada cada vez que se requiera alguna movilización esqueletal mandibular al nivel de la rama mandibular. Esto se traduce en que la OSBRM es útil en casos de avances y retrocesos mandibulares, a los cuales se puede imprimir cualquier tipo y grado de rotación, tanto a favor como en sentido contrario a las agujas del reloj. También esta indicada para movimientos verticales posteriores, tanto cuando se requiere seguir el movimiento de intrusión posterior del maxilar, en un caso de cirugía bimaxilar, como cuando el movimiento es el opuesto, aunque ello es bastante menos frecuente por razones biomecánicas. En el sentido transversal, por cierto que es la técnica de elección para casos de asimetría mandibular, en los que se requiere desplazar el arco mandibular hacia delante en un lado y hacia atrás en el otro.
Cada vez que aplicamos una técnica quirúrgica en diferentes casos y situaciones, tenemos que adaptarla a los requerimientos del caso. Ello es especialmente importante en el caso de utilizar la OSBRM en movimientos asimétricos de la mandíbula, en los que el grado de divergencia de las ramas mandibulares puede hacer que se produzcan rotaciones indeseables de los segmentos proximales, pudiendo ocasionar inadecuadas resultados estéticos por asimetrías a nivel de cuerpo mandibular, o lo que es peor, provocar alteraciones funcionales de la articulación témporo mandibular.
Ventajas de la OSBRM
Entre las múltiples ventajas de la OSBRM, realizada según lo mencionado, las más notables son 1) La gran versatilidad de sus indicaciones, 2) La posibilidad de utilizar fijación interna rígida para unir los fragmentos osteotomizados, con las innumerables ventajas que ello significa y 3) La ausencia de complicaciones quirúrgicas derivadas de viabilidad de los segmentos, estabilidad de los segmentos o cicatrización ósea.
Desventajas de la OSBRM
Estas se refieren principalmente al grado de exigencia de la técnica y que no implica dificultad técnica para realizar los cortes óseos o separar las ramas, sino específicamente en el respeto de la posición condilar de cada uno de los segmentos proximales mandibulares. La experiencia del cirujano es la mejor manera de evitar complicaciones al respecto pero, por otro lado, no podemos aceptar que dicha experiencia deba venir por el proceso de ensayo y error. Es por eso que debemos insistir en que, antes de realizar una OSBRM como la descrita en este artículo, con fijación interna rígida, el cirujano debe tener suficiente entrenamiento en el uso de placas y tornillos. Además, es altamente deseable que tenga manejo de planificación ortodóncica quirúrgica, lo que implica el uso de articuladores semi ajustables y manejo de técnicas de desprogramación neuro muscular y toma de registros en relación céntrica. Esto últimos para poder planificar, realizar cirugía de modelos y confeccionar sus splints o férulas quirúrgicas en relación céntrica mandibular, que es el punto de partida de toda planificación y la mejor manera de tratar a las articulaciones témporo mandibulares.
El método o técnica de fijación rígida propiamente dicha en sus detalles, escapa al objetivo de este artículo y de seguro será motivo de alguna publicación ulterior.
Posibles complicaciones
Las complicaciones de la OSBRM pueden ser divididas en aquellas de tipo intra operatorias y post operatorias. Son complicaciones intra operatorias atribuibles a la técnica las siguientes:
• Fracturas indeseables. En cualquiera de las modificaciones de la técnica, incluyendo la forma utilizada por el autor, es posible tener una fractura de la cara externa de la rama en el segmento proximal, la que habitualmente es de tipo parcial y deja un fragmento de variable tamaño sin fijación a ningún pedículo de tejido blando o duro. Si la fractura es alta y lateral al conducto dentario, es posible que el segmento proximal siga unido al arco dentario y que el cirujano no advierta que al llevar los dientes a oclusión estará sacando completamente de la fosa articular al cóndilo mandibular, determinando la casi obligación de una re operación inmediata. Es siempre recomendable verificar las características de los segmentos proximales y distales y la disociación que debe existir entre ambos, logrando libre movilización de uno con respecto al otro.
• Daño a las estructuras vásculo nerviosas. También atribuible a la técnica y tiene relación tanto con la abertura de las rama como con la fijación interna rígida. En lo que se relaciona con las osteotomías y abertura de la rama, esta es una complicación que con las modificaciones relatadas es cada vez menos frecuente. Sin embargo, en ningún caso se puede decir que se puede evitar neuropraxia del nervio dentario inferior, que es lo que provoca las alteraciones de la sensibilidad de labios inferiores y mentón que todos conocemos y que se relacionan con la OSBRM. En una evaluación realizada por el autor sobre 400 casos operados, los resultados son fueron: 70% de los pacientes presentaron alguna alteración neurosensorial. De ese 70%, el 20% es anestesia a los 10 días post operatorios. El resto son porcentajes variables de hipoestesia o hiperestesia. El 50% de los pacientes que hacen trastornos de la sensibilidad, se revierte completamente a los 3 meses. La mitad que persiste con alteraciones, se recupera paulatinamente llegando casi a un 5% de ellos (19 pacientes) que tiene trastornos por más de 6 meses; 8 pacientes, representando el 2% de los pacientes evaluados persisten con hipoestesia funcional por más de un año. Para el autor hipoestesia funcional es aquella en que existiendo menor grado de respuesta a los test realizados (tacto, discriminación direccional y de dos puntos y dolor), no implica para el paciente ningún problema en su vida diaria. Esta evaluación fue realizada antes de poner en práctica rutinaria la técnica descrita en este artículo y, si bien podemos ver mejores resultados, no se ha realizado una evaluación adecuada para tener evidencias suficientes.
Son complicaciones post operatorias atribuibles a la técnica las siguientes:
• Mala Oclusión post operatoria inmediata. Toda oclusión diferente a la planificada en la cirugía de modelos, ha de considerarse una complicación. Esta mala oclusión puede o no acompañarse o ser incluso debida a una mala posición del cóndilo en la fosa mandibular. Si la razón de la mala oclusión es una distracción condilar, que es lo más probable, la sugerencia del autor es reintervenir al paciente para recolocar los segmentos proximales como corresponda. De otra manera, se está poniendo en riesgo la estabilidad funcional de todo el tratamiento a medio y corto plazo. Si la alteraciones oclusales coexisten con una adecuada posición condilar, se recomienda al Ortodoncista evaluar la posibilidad de realizar las movilizaciones dentarias que corresponda con el fin de lograr el objetivo oclusal funcional, que no es sino una oclusión orgánica mudamente protegida. Si ello es posible, es el camino a seguir, aún cuando ello implica alargar el tiempo de tratamiento ortodóncico post operatorio.
• Mala Oclusión tardía. En este caso debemos pensar en un problema de estabilidad esqueletal. La estabilidad en Cirugía Ortognática, más que al tipo de fijaciones utilizadas, está relacionada con la integridad estructural y funcional de las articulaciones témporo mandibulares y también a la oclusión final del caso y su funcionalidad. La inestabilidad oclusal, con características inorgánicas, con contactos deflectivos o prematuros, sin guías caninas y anteriores, son el principal factor de estabilidad ortodóncica y por ende esqueletal en los pacientes que han sido sometidos a cirugía ortognática. Ahora, dicha inestabilidad no es atribuible a la OSBRM. Por otro lado, la integridad estructural de las ATM's se refiere específicamente a la reabsorción condilar progresiva, necrosis avascular o lisis condilar, como se le quiera llamar. Esta suelen presentarse en pacientes que han sido sometidas a OSBRM como técnica única o combinada y ocurriría en mujeres jóvenes que tienen un componente bioquímico (hormonal) y un componente biomecánico predisponerte. En el caso de presentarse, la reabsorción condilar lleva a una pérdida de dimensión vertical esqueletal que se traduce en una mordida abierta anterior, que será proporcional al grado de reabsorción condilar. En el caso de una reabsorción unilateral, lo que no es frecuente, se podría esperar un componente asimétrico hacia el lado afecto. Nada ha sido publicado que establezca una relación causa efecto entre OSBRM y la aparición de reabsorción condilar. Sin embargo, no podemos dejar de considerarlo, pues aparece en pacientes que han tenido Cirugía ortognática y específicamente la osteotomía que nos preocupa.
Bibliografía
1. Trauner R, Obwegeser H. Zur Operationstechnik Bei der Progenie und anderen Unterkieferanomalien. Dtsch Zahn-Mund-Kieferheilk 23 (1955-56) 1. [ Links ]
2. Dal Pont Giorgio. J Oral Surg. Anesth & Hosp.D. Serv Vol. 19. En. 1961. [ Links ]
3. Epker N. Bruce. Modifications in the sagittal osteotomy of the mandible. J Oral Surgery 1977 Vol. 35. [ Links ]
4. Bell H. William. Biological basis for modification of the sagittal ramus split operation. J Oral Surgery Mayo 1977 Vol. 35. [ Links ]
5. Wolford L. The Mandibular Inferior Border Split. J Oral Surgery 1990;48:92-4. [ Links ]
6. Quevedo L, Ruiz J, Figueroa L. Técnica Quirúrgica de Cirugía Ortognática para Ortodoncistas. Parte II. Rev Chil Ortodoncia 1989;6:31-5. [ Links ]
7. Quevedo L, y cols. Estética Facial para el Cirujano Máxilo Facial. Rev Dental de Chile 1991;82:36-40. [ Links ]











 texto em
texto em