Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.26 no.1 Madrid ene./feb. 2004
Artículo Clínico
Análisis clínico, radiológico e histológico de los fibromas cemento-osificantes de los maxilares*
Clinical, radiological and histological analysis of the cemento-ossifying
fibromas of the maxilla
L. Domínguez Cuadrado1, R. Martín-Granizo López2
| Resumen:Introducción. El fibroma cemento-osificante (FCO) en una neoplasia fibro-ósea benigna, de estirpe no odontogénica, más frecuente en mujeres entre la 3ª y 4ª décadas de la vida y que se localiza preferentemente en la región molar o premolar mandibular. Palabras clave: Fibroma cemento-osificante; Fibroma cementificante; Tumor no-odontogénico; Tumor maxilar; Patrón mixto. | Abstract: Introduction. The COF is a benign fibro-osseous neoplasm, more frequent in females on their 3rd and 4th decades of life, of non-odontogenic origin, that is preferentially localised on the molar and premolar mandibular area. Key words: Cemento-ossifying fibroma; Cementifying fibroma; Non odontogenic tumour; Maxillary tumour; Mixed patron.
|
1 Médico Residente
2 Médico adjunto
Servicio de Cirugía Oral y Maxilofacial (Jefe de Servicio: Dr. A. Berguer)
Hospital Clínico San Carlos. Madrid, España.
Correspondencia:
Dr. Rafael Martín-Granizo López
Servicio de Cirugía Oral y Maxilofacial. Hospital Clínico San Carlos
C/ Profesor Martín Lagos s/n. 28040 Madrid, España.
e-mail: rmartin.hcsc@salud.madrid.org.
*Premio de la SECOM, Dr. Gómez Iglesias del año 2003.
Introducción
Los huesos maxilares tienen unas peculiares características que les hacen propicios para el asiento de una gran variedad de lesiones. Son huesos de osificación membranosa (con tejido óseo compacto y esponjoso similar al del resto del esqueleto), poseen dientes y en consecuencia, los restos de tejidos embrionarios a partir de los que se forman. Están revestidos por una mucosa gingival y pueden contener restos heterotópicos de tejido glandular salivar. Todo esto hace que en esta localización podamos encontrar quistes, tumores odontogénicos, tumores no odontogénicos y lesiones pseudotumorales.
Los tumores osteofibrosos de cabeza y cuello, fueron descritos por primera vez como en tidades patológicas por Lichtenstein hace más de 60 años.1,2
El fibroma cemento-osificante (FCO) es una neoplasia fibro-ósea de origen mesodérmico que se origina a partir de células multipotenciales del ligamento periodontal y forma parte de estas lesiones, aunque dadas sus características clínicas, radiológicas e histológicas su clasificación ha sido y es muy controvertida.3
El objetivo del presente trabajo es analizar las características clínicas, radiológicas e histológicas del FCO haciendo énfasis en la apariencia radiológica de sus diferentes fases de desarrollo, en su clasificación y en las distintas lesiones fibro-óseas con la que es necesario realizar un diagnóstico diferencial para llevar a cabo un tratamiento adecuado.
Material y método
Se ha realizado un estudio retrospectivo de los casos de FCO diagnosticados en nuestro Servicio durante el periodo de 1999-2002, teniendo en cuenta la edad, sexo, antecedentes y sintomatología de los pacientes, así como el estudio radiográfico e histológico de las lesiones (Tabla 1). Encontramos diez pacientes, siete mujeres y tres varones cuyas edades oscilaban entre los 26 y 70 años (Fig. 1). En tres de los pacientes existía una enfermedad periodontal subyacente, en otros dos un antecedente traumático previo (exodoncia de un cordal y de un molar un año antes y dos meses antes del diagnóstico de la lesión, respectivamente) y en una de las mujeres un ameloblastoma extirpado 7 años antes. En todos los pacientes se realizó una OPG y una TC en aquellos en los que existía una lesión intraósea mayor de 10 mm (6 casos). Todas las lesiones, excepto una localizada en maxilar superior, asentaban en la mandíbula, concretamente en el área molar y premolar de la misma (Figs. 2 y 3).

Figura 1. Distribución por sexo.
Figure 1. Distribution by gender. (Males, Females).
Figura 2. Distribución por localización de la lesión.
Figure 2. Distribution by lesion site. (Mandibular premolar, Mandibular molar, Upper maxilla).
Figura 3. Aspecto radiológico.
Figure 3. Radiological appearance.
(No, Radiolucent, Mixed pattern).
Se realizó una biopsia excisional en ocho de los pacientes, extirpando la lesión y cureteando la cavidad residual. Solamente en los pacientes que presentaban una tumoración excrecente mucosa, se llevó a cabo una biopsia incisional y posteriormente un tratamiento definitivo con extirpación completa de la lesión. El tratamiento quirúrgico se realizó bajo anestesia general en 7 pacientes (debido a la extensión y localización de la lesión) y con anestesia local en los tres restantes. La cavidad residual no se rellenó con material alguno en ninguno de los casos.
Resultados
Macroscópicamente los tumores resecados tenían un aspecto lobulado, de consistencia dura a la palpación. En el análisis histológico se observó un estroma de tejido conectivo fibroso con canales vasculares, trabéculas óseas y/o pequeños focos esféricos calcificados coalescentes. No se evidenciaron mitosis ni atipias celulares (Fig. 4).
Figura 4. Imagen histológica de un FCO (HE x 20).
Figure 4. Histological image of a COF (HEx20).
Se realizó un seguimiento mínimo de 6 meses en todos los pacientes, con OPG de control en el 1, 3 y 6 mes postcirugía. No se detectó ninguna recidiva y se objetivó una adecuada osificación de los defectos óseos residuales en los 10 pacientes (Figs. 5-8).


Figura 5. Caso clínico 1. a) Imagen radiolúcida de un FCO.
b) Aspecto macroscópico del espécimen.
c) Imagen radiológica 1 año postcirugía.
Figure 5. Clinical Case 1. a) Radiolucent image of a COF.
b) Gross appearance of the specimen.
c) Radiological image 1 year post-surgery.

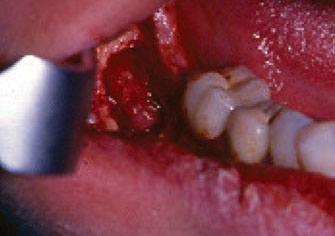


Figura 6. Caso clínico 2. a) Patrón radiológico mixto.
b) Lecho quirúrgico. c) Aspecto macroscópico del espécimen.
d) Imagen radiológica a los 2 meses de la cirugía.
Figure 6. Clinical Case 2. a) Mixed radiological pattern.
b) Surgical bed. c) Gross appearance of the specimen.
d) Radiological image at 2 months of surgery.

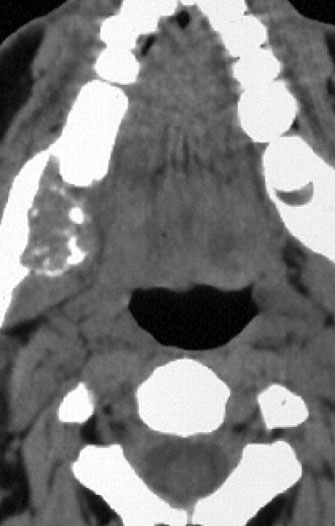


Figura 7. Caso clínico 3. a) Lesión excrecente y ulcerada biopsiada e informada como FCO. b) Imagen radiológica (TC). c) Espécimen quirúrgico. d) Imagen radiológica 1 año postcirugía.
Figure 7. Clinical Case 3. a) Excrescent and ulcerated lesion that is biopsied and informed as COF. b) Radiological image (CT). c) Surgical specimen. d) Radiological image 1 year post-surgery.


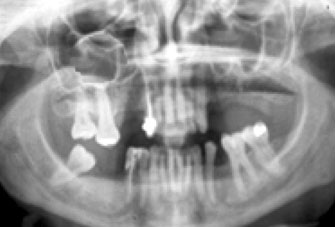
Figura 8. Caso clínico 4. a) y b) Lesión predominantemente
radiopaca en maxilar superior. c) Imagen radiológica 3 meses postcirugía.
Figure 8. Clinical Case 4. a) and b) Predominately radiopaque lesion
in upper maxilla. c) Radiological image 3 months post-surgery
Discusión
Desde 1972 y tras la modificación realizada por Schajowicz,4 la OMS consideraba al fibroma cementante y al fibroma osificante como entidades distintas, perteneciendo el primero al grupo de los tumores de estirpe odontogénica y el segundo a los tumores de estirpe no odontogénica. Únicamente un adecuado análisis histológico permitía la diferenciación de ambas patologías, considerándose un fibroma cementante si se hallaban depósitos de cemento en el estroma fibroso. En 1992 la OMS modificó la clasificación de las lesiones maxilares, englobando bajo la denominación de FCO al fibroma cementante y al fibroma osificante e incluyéndolo dentro del grupo de los tumores de estirpe no odontogénica.5,6 Sin embargo, esta terminología y nueva clasificación no es universalmente aceptada, ya que se ignora la aparición de depósitos de cemento en lesiones fibro-óseas de otras partes del cuerpo.
El presente trabajo va a basarse en esta última clasificación de 1992, definiendo por lo tanto al FCO como una neoplasia benigna, osteogénica (no odontogénica), bien delimitada y raramente encapsulada, consistente en tejido fibroso con cantidades variables de material mineralizado similar al hueso y/o cemento.
Es una lesión fibro-ósea relativamente rara y según Eversole y cols,7 típicamente afecta a mujeres (5:1) entre la 3ª y 4ª décadas de la vida, con una predilección por el área molar (52%) y premolar (25%) del maxilar inferior, como ocurre en 9 de los casos estudiados. Aunque el maxilar, el cigoma e incluso etmoides, hueso frontal y región petromastoidea pueden también ser afectados por esta lesión, de los casos analizados solamente en uno el FCO se localizaba en maxilar superior. Distintos autores coinciden en afirmar que los FCO de línea media facial y senos paranasales tienen un comportamiento más agresivo que los de localización mandibular.8, 9 Pese a que es una lesión intraósea, se han descrito casos afectando encía y tejidos blandos.10 En nuestro estudio, encontramos dos pacientes en los que la encía estaba afectada de forma evidente y se podía observar una lesión excrecente, ulcerada, dolorosa, friable y sangrante al tacto.
Clínicamente el FCO suele ser asintomático (detectándose casualmente con frecuencia), aunque en casos de larga evolución puede originar una asimetría facial creciente (generalmente indolora) por un abombamiento de la cortical ósea.
La apariencia radiológica de esta lesión es muy variable, aparentemente dependiendo de la etapa de su desarrollo. En ocasiones se detecta un área radiolúcida uni o multilocular bien delimitada y en otros casos una zona radiolúcida también circunscrita con distintos grados de radiopacidad en su interior. Para algunos autores, esta lesión está rodeada de una cápsula fibrosa, siendo este un aspecto muy importante para el diagnóstico diferencial con la displasia fibrosa.11 Otros autores sin embargo, admiten que es una lesión circunscrita, con un halo radiolúcido claro, pero que no corresponde de ninguna manera a una cápsula sino a una transición entre tejido displásico y hueso sano.12 También se ha especulado sobre el origen de las distintas radiodensidades de su interior, señalando algunos que se trata de un proceso madurativo según el cual, cuanto más antigua sea la lesión mayores zonas radiopacas presentará.13 Según nuestra experiencia, las lesiones de menor tamaño y por tanto de menor tiempo de evolución, apenas presentaban radiopacidades en su interior y los FCO más grandes tenían un patrón mixto predominantemente radiopaco, lo que apoyaría esta teoría. Es rara la reabsorción o desplazamiento de las raíces dentales adyacentes, pero puede aparecer en lesiones de gran tamaño o de larga evolución.
No tiene un factor etiológico claro, pero se ha relacionado con procesos inflamatorios (periodontitis), exodoncias y antecedentes traumáticos.14,15 En los pacientes examinados, la enfermedad periodontal aparece como antecedente en tres ocasiones y la exodoncia de un tercer molar en otra. La paciente que fue intervenida años antes de un ameloblastoma, presentaba el FCO en el lado opuesto de la mandíbula, por lo que no lo consideramos un factor predisponerte.
En el estudio histológico, se observa un estroma fibroso constituido por células fusiformes que se entremezclan con focos calcificados trabeculares y/o esferoidales que recuerdan respectivamente al hueso y al cemento. Tiene una vascularización moderada (con extravasación eritrocitaria ocasional), es rara la actividad mitótica o atipias, pueden encontrarse células gigantes (generalmente situadas en el centro del estroma)16,17 y en algunas zonas aparece un infiltrado inflamatorio agudo con múltiples polimorfonucleares. El FCO presenta un crecimiento lento pero constante, por lo que es necesaria su extirpación. Para algunos, la cantidad de cemento existente en el FCO está directamente relacionado con un comportamiento más agresivo del mismo.13 En los casos que hemos detectado en nuestro estudio se confirma este hecho, los FCO más grandes y de comportamiento más agresivo presentaban una mayor cantidad de cemento en su estroma. Generalmente, y nuestra experiencia así lo demuestra, basta con un tratamiento conservador enucleando la lesión, siendo muy raras las recidivas.
Es necesario por lo tanto una minuciosa historia clínica y exploración, un análisis radiológico detallado y sobre todo un examen anatomo-patológico correcto encaminados a realizar un adecuado diagnóstico diferencial.16,17 Las lesiones fibro-óseas a descartar para llevar a cabo el diagnóstico de fibroma cemento-osificante son:18
Displasia fibrosa. Es una lesión fibro-ósea benigna y progresiva en la que el tejido óseo normal es sustituido por tejido fibroso con áreas fasciculadas o francamente óseas. Puede ser mono o poliostótica según afecte a uno o varios huesos. En la forma poliostótica existen alteraciones cutáneas y/o endocrinas. La displasia de los maxilares es casi siempre de tipo monostótico. Es más frecuente en mujeres y en los maxilares suele producir una asimetría por expansión del hueso alveolar indolora. Radiológicamente se observa una lesión de patrón mixto (radiolúcida-radiopaca) y mal delimitada lo que constituye el principal signo radiológico para el diagnóstico diferencial con el FCO.
Displasia cemento-ósea focal (Fig. 9). Al igual que el FCO es más frecuente en mujeres, en maxilar inferior y asintomática. En la exploración radiológica se evidencia una zona radiopaca (sin alternar con áreas radiolúcidas) de bordes bien definidos, que puede estar conectada con el ápice dental. En el estudio anatomopatológico aparece un tejido fibroso con mínima infiltración linfocítica y masas de cemento, tejido pseudo-osteoide y trama ósea.
Figura 9. Displasia cemento-osificante focal.
Figure 9. Focal cemento-ossifying dysplasia.
FCO Juvenil. Contrariamente al FCO suele aparecer en pacientes menores de 15 años, predominando en maxilar superior y con un crecimiento rápido que frecuentemente erosiona los tejidos óseos circundantes. El cuadro histológico se caracteriza por un estroma célulo-vascular con cantidad variable de células gigantes, escaso colágeno y pequeños osículos rodeados de un halo osteoide.
Osteoma osteoide. Es más frecuente en personas menores de 30 años y en varones, excepcional en los maxilares (asienta típicamente en fémur, tibia o falanges). Ocasiona un dolor de predominio nocturno que es muy orientativo para su diagnóstico diferencial con otras lesiones óseas y en la RX aparece como un área radiolúcida bien circunscrita con halo esclerótico.
Osteoblastoma. Asienta preferentemente en la columna vertebral (rara vez en la mandíbula), ocasiona dolor y la imagen radiológica es muy variable pero generalmente mal definida (en el FCO la lesión típicamente está bien delimitada) y con erosión de la cortical ósea.
Cementoblastoma benigno. Más frecuente en menores de 20 años, localizado generalmente en región molar mandibular e íntimamente asociado con los ápices dentarios. El dolor y la expansión de la cortical ósea son síntomas y signos característicos.
Fibroodontoma ameloblastico. Afecta sobretodo a individuos jóvenes y la región del ángulo mandibular. En el análisis radiográfico se observa una lesión circunscrita rodeada de un halo esclerótico con un foco radiopaco. Histológicamente son tumoraciones lobuladas rodeadas de una cápsula fibrosa y formadas por tejido conectivo mixoide con cordones de epitelio odontogénico que poseen células aún en proceso de diferenciación que producen dentina y esmalte.
Cementoblastoma. Aparece en le segunda y tercera década de la vida, más frecuentemente en la región posterior mandibular. Siempre se asocia a raíces dentales y con frecuencia provoca su reabsorción. Radiológicamente es una lesión opaca con un halo radiolúcido y el estudio histológico revela un conglomerado de material similar al cemento y tejido conectivo. Muchas de las trabéculas cementales están rodeadas por cementoblastos en actividad.
Osteomielitis. El dolor, la inflamación y la afectación del estado general orientan hacia un proceso inflamatorio de este tipo.
Osteosarcoma. Es un tumor óseo primario maligno y de rápida progresión que provoca dolor, trastornos sensitivos, limitación de la movilidad mandibular y desplazamiento o movilidad de las piezas dentarias. En la RX se evidencia con frecuencia rizólisis y afectación de la cortical ósea.
Conclusiones
El FCO es una entidad rara, de clasificación controvertida que actualmente se considera perteneciente a los tumores no odontogénicos. Afecta más frecuentemente a mujeres entre los 30 y 40 años y se localiza fundamentalmente en la región posterior de la mandíbula. Suele ser asintomático y tiene una apariencia radiológica variable, en función del tiempo de evolución y de la fase de desarrollo. Siempre es una lesión circunscrita y el patrón mixto (en el que se alternan áreas radiolúcidas con otras radiopacas) es característico de lesiones en etapas avanzadas. La histología demuestra un estroma conectivo fibroso con focos trabeculares y esferoidales coalescentes calcificados. Su comportamiento es benigno y basta con una extirpación local de la lesión.
Agradecimientos
A los anatomopatólogos, Dres. Luis Ortega (Madrid) y Conchita Alvarez-Cañas y Antonio González-Fernández Carreño (León) por su ayuda en el análisis histológico de los casos.
Bibliografía
1. Lichtenstein I. Polyostotic fibrous dysplasia of bone. Arch Surg 1938;36:874-98. [ Links ]
2. Lichtenstein, Jaffe HL. Fibrous dysplasia of bone. Arch Pathol 1942;33:777-816. [ Links ]
3. Waldron CA. Bone Pathology. Neville BW, Damm DD, Allen CM, Bouquot JE. Oral Maxillofac Pathol. WB Saunders Co. Philadelphia 1995:443-92. [ Links ]
4. Schajowicz F. Tumores y lesiones pseudotumorales de huesos y articulaciones. Madrid. Panamericana 1982. [ Links ]
5. Waldrom CA. Fibro-osseous lesions of the jaws. J Oral Maxillofac Surg 1993;51:828-35. [ Links ]
6. De Vicente JC, González S, Santamaría J, Madrigal B. Non odontogenic tumours of the jaws: classification, behavoir and diagnosis. Med Oral 1997;2:83. [ Links ]
7. Eversole LR, Leider AS, Nelson K. Ossifying fibroma: a clinicopathologic study of 64 cases. Oral Surg Oral Med Oral Pathol 1985;60:505-11. [ Links ]
8. Cox VS, Rimmel FL, Marenttete LI, Ness JA. Ethmoidal cemento-ossifying fibroma: the transglabellar/ subcranial approach. Otolaryngol Head Neck Surg 1996; 114:335-8. [ Links ]
9. Saito K, Fukuta K, Takahashi M, y col. Benign fibroosseous lesions involving the skull base, paranasal sinuses and nasal cavity. J Neurosurg 1998;88:1116-9. [ Links ]
10. Manganaro AM, Ragno JR, Karlis V. Mixed radiolucent/radiopaque lesion of the mandible. J Oral Maxillofac Surg 1997;55:1456-9. [ Links ]
11. Su L, Weathers DR, Waldrom CA. Distinguishing features of focal cemento-osseous dysplasias and cemento-ossifying fibromas. A pathologic spectrum of 316 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997; 84:301-9. [ Links ]
12. Lello GE, Sparro OC. Craniofacial poliostotic fibrous displasia. J Oral Maxilofacial Surg 1985;13:267-72. [ Links ]
13. Hammer JE, Scofield HH, Cornyn J. Benign fibro-osseous jaw lesions of periodontal membrane origin: an analysis of 249 cases. Cancer 1968;22:861-8. [ Links ]
14. Regezi JA, Sciubba J. Oral Pathology: Clinical- Pathologic Correlations. 2ª ed. Philadelphia. WB: Saunders Co, 1993:383. [ Links ]
15. Alandez J, Herrer JI, Sanz M, Carasol M. Mandibular cementifyng fibroma in relation a large periodontal bone defect. Report of a case. J Periodontol 1995;66:291 [ Links ]
16. Kramer JRH, Pindborg JJ, Shear H. Histological Ttyping of Odontogenic Tumours. 2ª ed. Springer-Verlag, Berlin 1997. [ Links ]
17. Lucas RB. Pathology of Tumours of the Oral Tissues. Edimburg: Livinstone 1984:402-5 [ Links ]
18. Martín-Granizo R, Sánchez Cuellar A, Falahat F. Cemento-ossifying fibroma of the upper gingivae. Otolaryngol Head Neck Surg 2000;122:775. [ Links ]











 texto en
texto en