Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.28 no.2 Madrid mar./abr. 2006
DISCUSIÓN
Condromatosis sinovial de la articulación temporomandibular
Synovial chondromatosis of the temporomandibular joint
Rafael Martín-Granizo López
Servicio de Cirugía Oral y Maxilofacial
Hospital Clínico San Carlos, Madrid, España
En este artículo los autores describen detalladamente un interesante caso clínico de condromatosis sinovial (CS) de la articulación temporomandibular (ATM) con extensión extraarticular. Realizan un detallado análisis radiológico e histológico explicando adecuadamente su fisiopatología. Ya en el año 1558 Ambroise Paré describió esta patología articular aunque no fue hasta en siglo XX, en el año 1933, cuando Georg Axhausen mostró un caso en la ATM.1
Los autores emplean el término "menisco articular" para describir la estructura que se interpone entre las superficies óseas de la ATM: cóndilo y hueso temporal. Esta terminología ha sido ampliamente debatida en la literatura y la mayoría de autores lo denominan "disco articular". Esta es una estructura muy compleja, ya que se compone de una porción central de fibrocartílago duro avascular y aneural con forma ligeramente bicóncava y del tamaño de una moneda de un euro (personalmente me gusta denominar a esta porción "menisco"). A su vez, esta parte central se inserta en los límites articulares por un tejido lo contrario del anterior; un tejido conectivo laxo, altamente vascularizado e inervado, que permite que la porción central se desplace acompañando al cóndilo en sus movimientos (a ambas estructuras yo las llamo "disco"). Esta terminología ayudaría mucho al definir adecuadamente la fisiopatología articular.
El disco articular divide la ATM en dos compartimentos asimétricos: el superior y el inferior y todos estos tejidos están suavemente tapizados por una delgada capa de tejido sinovial. Este es el lugar donde se genera la CS, una metaplasia benigna de la sinovial.2 Así pues, esta patología podría producirse en ambos compartimentos, aunque no se sabe porqué en la mayoría de los casos la CS aparece en el espacio articular superior. Esta es una de las primeras incógnitas de esta entidad.
La segunda incógnita es porqué aparece sólo en una articulación. De los más de 80 casos descritos en la literatura,3 tan solo 2 refieren una afectación bilateral.4,5 Incluso algunos casos en los cuales se ha realizado una artroscopia de ambas articulaciones la articulación contraria a la que tenía la CS era completamente normal.2
La tercera incógnita sería la etiopatogenia. Tan solo dos casos de los descritos se relacionan con traumatismos mandibulares.3 Sin embargo, la fisiopatología se está comprendiendo y muy recientemente investigadores británicos (resultados sin publicar) han propuesto la mutación somática de un gen que provoque una disregulación en la diferenciación de las células mesenquimales progenitoras (stem cells) tras realizar cultivos celulares en un caso de CS de la rodilla comparándolos con cultivos de células sinoviales en rodillas con osteoartrosis.6 Estas células progenitores serían capaces de diferenciarse en diferentes líneas celulares como hueso, cartílago, adipocitos o ligamentos. Otros autores han detectado en el líquido sinovial de articulaciones con CS una sustancia que es el FGFR-3 (receptor de factor de crecimiento de fibroblastos), que es un marcador de las células progenitoras cartilaginosas y de las stem cells, lo que apoyaría la anterior teoría.7 Se conoce que la CS es un proceso activo que puede ser dividido en varias fases evolutivas. Desde que un cirujano ortopédico en 1977, Milgram,8 las describiera y más tarde Balnkenstijn y cols. las actualizaran, 9 recientemente algunos autores las han relacionado con diversos aumentos de sustancias intraarticulares en las fases activas, como el TGF-beta y la tenascina. 10
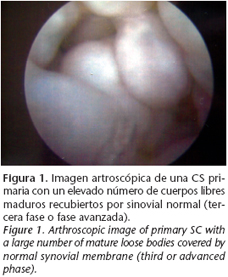
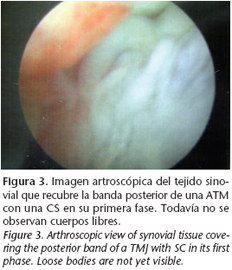
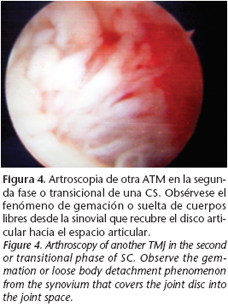
Las fases histopatológicas están perfectamente descritas en el presente artículo y vamos a intentar correlacionarlas con nuestros hallazgos artroscópicos personales. Así, la CS puede dividirse en primaria o activa (entidad patológica como tal, Fig. 1) o secundaria-pasiva (presencia de cuerpos libres cartilaginosos por otra causa, como artrosis, traumatismos, etc., Fig. 2). La CS primaria o verdadera tiene tres fases: la primera o temprana es una fase con actividad metaplásica de la membrana sinovial con una proliferación de células madre indiferenciadas pero sin existir cuerpos libres (Fig. 3). La fase segunda o transicional se caracteriza por una metaplasia progresiva que lentamente conduce a la formación de cuerpos libres con condrocitos activos en su interior (Fig. 4). Finalmente en la fase tercera o avanzada no hay metaplasia, aunque sí calcificación dentro de cuerpos libres maduros recubiertos por una sinovial normal (Fig. 1).
Finalmente y tal como acertadamente apuntan los autores, el tratamiento quirúrgico es el de elección. Nosotros recomendamos la artroscopia en los casos de CS primaria en la tercera fase en la cual los fenómenos metaplásicos en la sinovial ya no existen, y donde los cuerpos libres sean menores a 2 mm ya que sino es muy difícil su completa retirada a través de las cánulas del artroscopio. Algunos autores recomiendan un tratamiento más conservador en esta fase sin realizar sinovectomía.11 A pesar de ello, el paciente siempre debe ser consciente de que podemos precisar abrir la articulación para extraerlos. En las fases primera y segunda recomendamos una artrotomía con el fin de realizar adecuadamente una sinovectomía completa, muy difícil de llevar a cabo vía artroscópica, con el fin de evitar posibles recidivas.
Bibliografía
1. Axhausen G. Pathologie und Therapie des Kiefergenlenks. Fortschr Zahnheilk 1933;9:171.
2. Martin-Granizo R, Sanchez JJ, Jorquera M, Ortega L. Synovial chondromatosis of the temporomandibular joint: A clinical, radiological and histological study. Med Oral Patol Oral Cir Bucal 2005;10:272.
3. Ardekian L, Faquin W, Troulis MJ, Kaban LB, August M. Synovial chondromatosis of the temporomandibular joint: Report and analysis of eleven cases. J Oral Maxillofac Surg 2005;63:941.
4. Wong WC, Cheng PW, Chan FL. MRI appearance of synovial chondromatosis in the temporomandibular joint. Clin Radiol 2001;56:773.
5. Keogh CF, Torreggiani WC, Munk PL. Bilateral synovial chondromatosis of the temporomandibular joint [carta]. Clin Radiol 2002;57:862.
6. Crawford A, Frazer A, Lippitt JM, Buttle DJ, Smith T. A case of chondromatosis indicates a synovial stem cell involvement (en prensa). Rheumatol 2005.
7. Robinson D, Hasharoni A, Evron Z, Segal M, Nevo Z. Synovial chondromatosis: the possible role of FGF9 and FGF receptor 3 in its pathology. Int J Exp Path 2000;81:183.
8. Milgram JW. The classification of loose bodies in human joints. Clin Orthop 1977; 124:282.
9. Balnkenstijn J, Panders AK, Vermey A, Scherpbier AJ. Synovial chondromatosis of the temporo-mandibular joint: Report of three cases and a review of the literature. Cancer 1985;55:479.
10. Fujita S, Yoshida H, Tojyo I, Wada T, Murakami K, Iizuka T. Synovial chondromatosis of the temporomandibular joint: Clinical and immunohistopathological considerations. Br J Oral Maxillofac Surg 2004;42:259.
11. Holmlund AB, Eriksson L, Reinholt EP. Synovial chondromatosis of the temporomandibular joint. Clinical, surgical and histologic aspects. Int J Oral Maxillofac Surg 2003;32:143.











 texto en
texto en